что такое внутриутробная водянка
Водянка плода
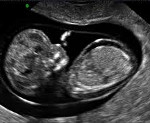
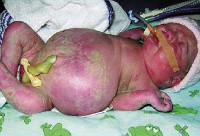
Водянка плода – это патологическое состояние, которое возникает во внутриутробном периоде, характеризуется анасаркой и скоплением транссудата в полостях организма. Основные клинические проявления: генерализованный отек, увеличение размеров головы за счет мозгового черепа, гидроторакс, гидроперикард, асцит, сердечно-сосудистая и дыхательная недостаточность. Антенатальная диагностика включает в себя УЗИ и определение групп крови, постнатальная – визуальное выявление всех симптомов, характерных для водянки плода, лабораторные анализы, УЗИ, КТ, МРТ. Лечение симптоматическое – реанимационные мероприятия, дренирование транссудата. При иммунной форме показано внутриутробное переливание крови.
Общие сведения
Водянка плода – это полиэтиологическое патологическое состояние в неонатологии и педиатрии, которое характеризуется внутриутробным развитием генерализованного отека, накоплением жидкости в грудной и брюшной полостях, а также в перикардиальной сумке. Общая распространенность – 1:1-14 тысяч новорожденных, при этом иммунная форма встречается 1 раз на 3 000 родов.
Несмотря на относительно большую распространенность АВ0 и резус-конфликтов матери и плода в популяции, развитие иммунной формы водянки плода на этом фоне возникает редко. Это связано с возможностями современной диагностики, внутриутробного лечения и профилактики гемолитической болезни новорожденных. Более чем в половине случаев (55-60%) этиология остается неизвестной. Прогноз при данной патологии всегда серьезный. Летальность для неиммунной формы очень высока и составляет порядка 70-80%, в то время как для иммунной – около 20%.
Причины водянки плода
Водянка плода – это гетерогенное заболевание. Зачастую точную этиологию установить не удается, однако известны наиболее вероятные причины ее развития. Неиммунная форма может быть вызвана:
Патогенез неиммунной водянки плода основывается на сердечной недостаточности ребенка, гипопротеинемии и анемии, которые уменьшают онкотическое давление крови.
Факторы риска
Помимо всех вышеперечисленных причин развития водянки плода, можно выделить факторы риска, которые повышают риск возникновения неиммунной формы. К ним относятся:
Основная причина иммунной водянки плода – несовместимость матери и плода по группе крове (0 (I) у матери и А (II) или В (III) – у ребенка) или Rh-фактору (мать – Rh+, а ребенок – Rh-), вследствие чего возникает усиленный гемолиз эритроцитов ребенка и развивается гемолитическая болезнь. На данный момент этот вариант встречается крайне редко в связи с общепринятыми диагностическими мерами в акушерстве.
Классификация
Водянка плода имеет две этиологические формы:
Симптомы водянки плода
Клинические проявления водянки плода определяются уже с момента рождения. Общее состояние ребенка, как правило, тяжелое или очень тяжелое (чаще). У таких детей выявляется несоразмерно большая голова за счет значительного увеличения мозговой части черепа. Из-за общей мышечной слабости ребенок занимает позу лягушки. Швы черепа разомкнуты, роднички выпирают, кости имеют податливую консистенцию. На теле определяется большой объем сыровидной смазки и множество пушковых волос, обнаруживается общая отечность и бледность. Подкожная жировая клетчатка выражена слабо, из-за чего температура тела очень лабильна и сильно зависит от окружающей среды.
При водянке плода у мальчиков может наблюдаться крипторхизм, а у девочек – недоразвитость половых губ. Физиологические рефлексы (в т. ч. сосательный и поисковый, Моро) угнетены. ЧЧС лабильное (120-160 уд/мин), АД ниже нормы (50-65 мм. рт. ст.). Наблюдается тахипноэ, чередующееся с периодами апноэ. Часто отмечается выраженная гепатоспленомегалия, гидроторакс, асцит, гидроперикард. В некоторых случаях может формироваться транзиторный гипотиреоз и поллакиурия.
Диагностика
Диагностика водянки плода включает в себя сбор анамнестических данных, объективный осмотр ребенка, лабораторные и инструментальные методы исследования. При опросе матери обращают внимание на перенесенные инфекционные и гинекологические заболевания, хронические патологии, особенности течения беременности и ее осложнения.
Лечение водянки плода
Специфического лечения неиммунной водянки плода нет. Роды проводятся в условиях полной готовности реанимационного оборудования. Непосредственно после рождения ребенку оказывается полный объем интенсивной терапии: интубация трахеи с подачей 100% кислорода, при необходимости – сердечно-легочная реанимация, переливание крови или эритроцитарной массы и т. д. При неэффективности всех проводимых мероприятий показано выполнение плевральной, перикардиальной пункций и лапароцентеза под контролем УЗИ и жизненно-важных показателей ребенка. В зависимости от ситуации может назначаться антигеморрагическая, антибактериальная, иммунокорригирующая, метаболическая, противосудорожная терапия и пр.
При иммунной форме водянки плода лечение начинается еще в антенатальном периоде. Оно заключается во внутриутробном переливании Rh- крови плоду при помощи кордоцентеза. Показана данная процедура при выраженной анемии и падении гематокрита ниже 30 г/л. При необходимости может проводиться повторное переливание через 14-21 дней.
Прогноз и профилактика
Прогноз при неиммунной водянке плода в большинстве случаев неблагоприятный. Выживаемость составляет не более 20-30% от общего числа новорожденных с данной патологией. При возникновении неиммунной водянки в первой половине гестации имеется высокий риск спонтанного прерывания беременности, во второй – внутриутробной гибели ребенка. При иммунной водянке плода исход более благоприятный – на фоне лечения выживают порядка 85% детей.
Специфическая профилактика может проводиться только по отношению к иммунной форме водянки плода. Она показана при подтвержденной несовместимости крови матери и ребенка. Ее суть заключается во введении матери иммуноглобулинов, которые будут препятствовать гемолизу эритроцитов плода. Неспецифические превентивные меры заключаются в рациональном планировании беременности, полноценном обследовании во время вынашивания ребенка, регулярном посещении женской консультации, лечении соматических и инфекционных заболеваний матери.
Что такое внутриутробная водянка
Развитие методик визуализации с помощью ультразвука и МРТ сделало возможной пренатальную диагностику гидроцефалии, но проблемы лечения решаются не так просто, а единого мнения по вопросам терапии до сих пор не существует.
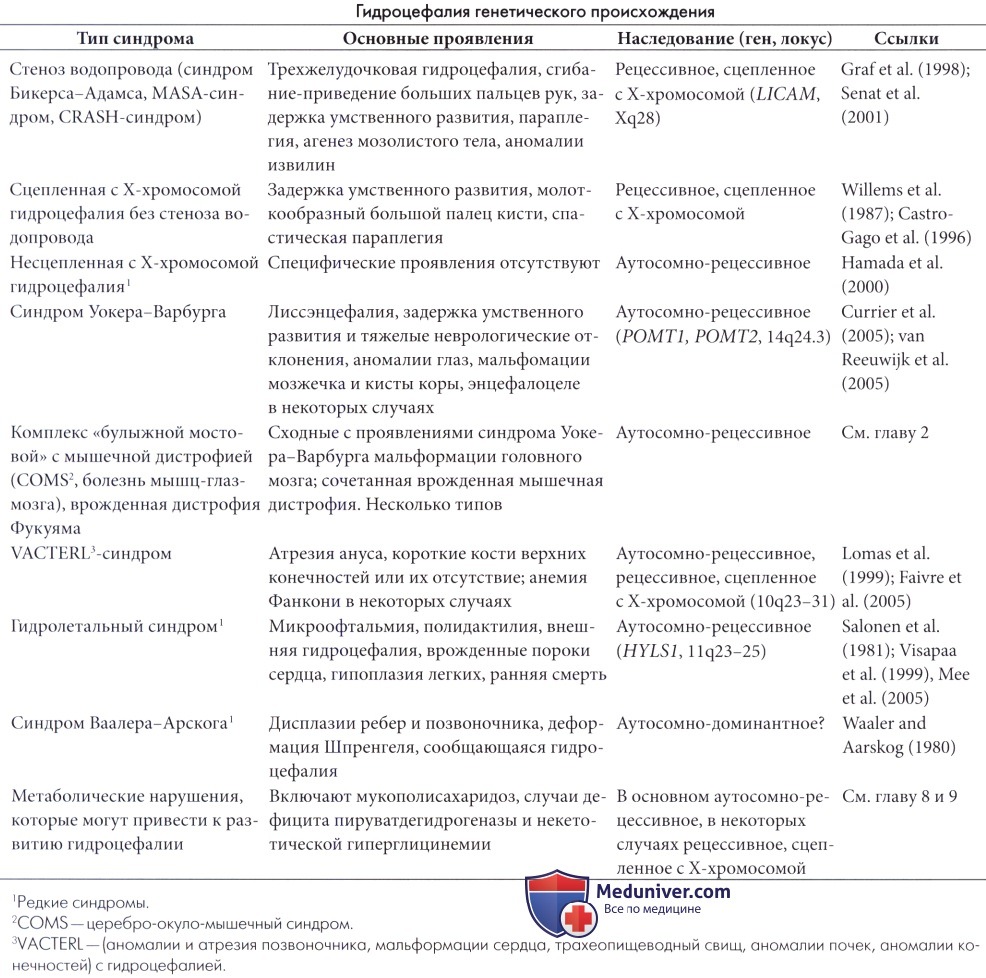
а) Этиология. Гидроцефалия плода может быть следствием мальформаций или заболеваний, связанных с развитием эмбриона и плода. Мальформации являются наиболее частой причиной антенатальной гидроцефалии. Они могут затрагивать только пути тока спинномозговой жидкости (например, атрезия отверстия Монро, стеноз водопровода, недоразвитие пахионовых грануляций) или быть следствием более выраженных дефектов центральной нервной системы, таких как гидроанэнцефалия, голопрозэнцефалия, дизрафия, синдром Денди-Уокера, мальформация Киари, лиссэнцефалия или кисты паутиной оболочки (Oi et al., 1996).
Известно, что некоторые мальформации, затрагивающие только пути оттока спинномозговой жидкости или диффузно поражающие центральную нервную систему, генетически детерминированы, и в некоторых случаях могут быть известны пораженные гены (например, при сцепленном с Х-хромосомой стенозе водопровода, синдроме Уокера-Варбурга, некоторых случаях голопрозэнцефалии). В других случаях, учитывая семейные случаи заболевания, генетические факторы, вероятно, также имеют значение. Многие мальформации не имеют генетического обоснования.
Важно понимать, что один и тот же тип мальформаций может быть связан как с генетическими отклонениями, так и с приобретенными факторами, что часто невозможно определить, и что этиологической специфичности не существует. Таким образом, универсальной генетической классификации не существует. Учитывая, что мальформации имеют тенденцию к раннему возникновению, отсутствие реакции глии на инсульты в первой половине беременности может быть причиной рубцовых повреждений, возникающих на ранних стадиях беременности, неотличимых от первичных генетических повреждений.
Значимая доля случаев врожденной гидроцефалии являются результатом нарушений и событий, произошедших во внутриутробном периоде, включая инфекции (обычно материнского происхождения), такие как токсоплазмоз, пренатальные кровотечения и врожденные опухоли (Fernell et al., 1994). Данные отклонения называются «вторичные гидроцефалии плода» (Oi et al, 1996). Они могут быть диагностированы во время беременности, но часто выявляются поздно. Причиной могут быть миеломенингоцеле и мальформация Денди-Уокера, но в таких случаях гидроцефалия обычно развивается позже (постнатально).
Небольшая группа плодов с гидроцефалией без явной причины и без связи с мальформацией или хромосомными аномалиями может рассматриваться в качестве кандидатов для хирургического лечения гидроцефалии (Davis, 2003). Обоснованность и результаты таких операций все еще изучаются, и в отношении показаний не существует единого мнения.
Большинство причин гидроцефалии плода также являются основными причинами гидроцефалии младенцев и описаны ниже, так как они часто манифестируют только после рождения. Несколько причин антенатальной гидроцефалии являются предпосылкой смерти новорожденных или смерти в раннем возрасте. Такие заболевания включают сложные мальформационные синдромы, такие как гидролетальный синдром (Salonen et al., 1981; Herva и Seppainen, 1984), проявляющийся микроофтальмией, полидактилией и мальформациями сердца и легких, синдромы Мекеля-Грубера и Уокера-Варбурга (см. главу 2), VACTERL-синдром (Evans et al., 1989; Faivre et al., 2005) и трисомии 13-й и 18-й хромосом. Многие из данных заболеваний имеют генетическое происхождение.
б) Диагностика гидроцефалии у плода и новорожденного:
1. Ультразвуковая диагностика. Ультразвуковая диагностика является первым методом визуализации, используемым в случае возможных мальформаций центральной нервной системы плода или при выявлении сомнительных изменений при рутинном ультразвуковом обследовании. В некоторых случаях заподозрить гидроцефалию можно уже на 13-й неделе беременности, чаще — на 16-й неделе, а подтвердить— на 20-й и 22-й неделе. Диагностика всегда сложна и должна подтверждаться опытным специалистом.
Диагностика производится на основании определения соотношения ширины боковых желудочков и ширины всего головного мозга (Chervenak et al., 1984). Диагноз можно подтвердить на основании формы желудочков, асимметрии сосудистого сплетения или аномалии размера и формы четвертого желудочка.
2. Магнитно-резонансная томография (МРТ). МРТ позволяет лучше рассмотреть систему желудочков, а также остальные отделы центральной нервной системы. МРТ не является рутинной методикой, но используется все чаще. Для использования данного метода требуется иммобилизация плода или технология быстрой МРТ, в связи с чем МРТ показана в случае аномалий, выявленных при ультразвуковом обследовании, когда для уточнения диагноза одного метода исследования недостаточно (Oi et al., 1998). Дифференциальный диагноз включает агенез мозолистого тела с дилатацией задних рогов, кисты сосудистого сплетения, которые обычно незначимы и имеют транзиторный характер, голопрозэнцефалию и особенно непрогрессирующую вентрикуломегалию. Наличие увеличения желудочков нельзя однозначно трактовать как признак гидроцефалии.
Случаи изолированного увеличения желудочков без других аномалий (21 из 47 случаев в исследовании Hudgins et al., 1988) могут разрешаться до рождения и совместимы с нормальным развитием (Serlo et al., 1986). С другой стороны, зарегистрировано небольшое количество случаев, когда при ультразвуковом исследовании плода расширение желудочков не выявлялось до 24-й недели беременности (Kelley et al., 1988; Ко et al., 1994; Brewer et al., 1996). В ходе одного из исследований было продемонстрировано, что у 26 из 34 младенцев, у которых ширина желудочка на уровне преддверия составляла 15 мм) дилатацией желудочков было продемонстрировано, что доля детей с нормальным развитием составила 93%, 75% и 62,5% (Gaglioti et al., 2005).
Выявлено, что легкая пренатальная дилатация желудочков исчезала в 41% случаев, оставалась стабильной в 43% случаев и прогрессировала только в 16% случаев (Parilla et al., 2006). Таким образом, легкая дилатация желудочков у плодов без регистрируемых мальформаций и с нормальным кариотипом имеет хороший прогноз и нередко исчезает с прогрессированием беременности. Асимметричная легкая/умеренная дилатация желудочков может также иметь благоприятный исход (Durfee et al., 2001).
Для диагностики чрезвычайно важно выявление сочетанных аномалий, обязательным компонентом обследования должен быть поиск аномалий лица, конечностей, сердца и дополнительных внутричерепных аномалий. Сочетанные аномалии также могут иметь существенную прогностическую значимость: они были выявлены у 85% из 61 плода с пренатальной гидроцефалией, уровень смертности в данной группе составил 66% (Nyberg et al., 1987). Сходным образом сочетанные аномалии в случае стабильной вентрикуломегалии свидетельствуют о плохом прогнозе (Drugan et al., 1989).
При подозрении на гидроцефалию плода при ультразвуковом исследовании показано полное обследование, включающее кариотипирование, определение альфа-фетопротеина и выявление инфекционных заболеваний серологическим методом или в образцах крови плода.
в) Исход и лечение гидроцефалии у плода, новорожденного. Общий прогноз при гидроцефалии плода неблагоприятный. Во многих случаях результатом заболевания является спонтанный выкидыш или мертворождение. Исход внутриматочного шунтирования неясен, и в большинстве центров такой метод лечения не используется (Bruner et al., 2006). По результатам исследований, только 3 из 58 плодов выжили и нормально развивались (Futagi et al., 2002). Прерывание беременности часто проводится при гидроцефалии с очень ранним началом, сочетающейся с мальформациями и/или хромосомными аномалиями (Serlo et al., 1986). В случае с относительно широкой корой головного мозга и медленным прогрессированием, когда родители решают сохранить беременность, роды обычно осуществляются путем кесарева сечения.
Исход при вторичной гидроцефалии плода, несмотря на заметные различия по результатам различных исследований, хуже, чем при вторичной гидроцефалии, развивающейся в постнатальном периоде. Различия в оценке в значительной степени зависят от диагностических критериев. В одно из исследований были включены только те пациенты, окружность головы которых при рождении превышала норму более чем на два стандартных отклонения (Renier et al, 1988). Среди данных пациентов выживаемость через 10 лет составила 62%. Только у 21 из 75 выживших пациентов уровень IQ составил >80, а у 16 пациентов отмечался пограничный уровень интеллекта. По данным другого исследования, у 7 из 25 пациентов, у которых диагноз был установлен во время беременности (включая случаи с сочетанными аномалиями и/или летальными синдромами), отмечалась тяжелая инвалидность, а у 6 — умеренная нетрудоспособность (Kirkinen et al., 1996).
Считается, что прерывание беременности показано при сочетании гидроцефалии с аномалиями или хромосомными нарушениями и в случае стремительного нарастания расширения желудочков, выявляемого при повторном ультразвуковом исследовании.
Редактор: Искандер Милевски. Дата публикации: 7.12.2018
Что такое внутриутробная водянка
Кафедра акушерства и гинекологии №1 лечебного факультета Российского национального исследовательского медицинского университета им Н.И. Пирогова Минздрава России, Москва, Россия
Кафедра акушерства и гинекологии лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова
Перинатальный центр ФГБУ «Научный центр сердечно-сосудистой хирургии им. А.Н. Бакулева», Москва
Кафедра акушерства и гинекологии лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова Минздрава России, Москва, Россия
Неиммунная водянка плода. Современный взгляд на проблемы этиологии, патогенеза и перинатального исхода
Журнал: Проблемы репродукции. 2014;(6): 83-87
Козлов П. В., Кузнецов П. А., Леонова Е. И., Константинова К. И. Неиммунная водянка плода. Современный взгляд на проблемы этиологии, патогенеза и перинатального исхода. Проблемы репродукции. 2014;(6):83-87.
Kozlov P V, Kuznetsov P A, Leonova E I, Konstantinova K I. Nonimmune fetal hydrops. Current approach to the etiology, pathogenesis and perinatal outcomes. Russian Journal of Human Reproduction. 2014;(6):83-87.
Кафедра акушерства и гинекологии №1 лечебного факультета Российского национального исследовательского медицинского университета им Н.И. Пирогова Минздрава России, Москва, Россия
Приведены современные данные об этиологии, патогенезе, исходах при неиммунной водянке плода. Предложены варианты дифференцированного подхода к ведению патологии в зависимости от причины.
Кафедра акушерства и гинекологии №1 лечебного факультета Российского национального исследовательского медицинского университета им Н.И. Пирогова Минздрава России, Москва, Россия
Кафедра акушерства и гинекологии лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова
Перинатальный центр ФГБУ «Научный центр сердечно-сосудистой хирургии им. А.Н. Бакулева», Москва
Кафедра акушерства и гинекологии лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова Минздрава России, Москва, Россия
В связи с широким распространением ультразвукового исследования в большинстве случаев неиммунную водянку диагностируют пренатально. Критерием постановки диагноза является избыточное скопление жидкости в двух или более областях тела (грудная клетка, брюшная полость, перикард, кожа). Часто НВП сопровождается многоводием [3].
НВП при врожденных пороках сердца (ВПС) является результатом сердечной недостаточности у плода. Среди механизмов сердечной недостаточности при ВПС значительное место занимает неадекватное внутрисердечное распределение венозного возврата. Также относительно высока частота диастолической дисфункции сердца. Нередко прогрессированию сердечной недостаточности способствуют врожденные нарушения ритма. Причины, приводящие к сердечной недостаточности при ВПС, можно объединить в три основные группы: 1) нагрузка большими объемами перекачиваемой крови: ВПС с большими дефектами межжелудочковой перегородки (ДМЖП), открытый артериальный проток (ОАП), тотальный аномальный дренаж легочных вен, недостаточность клапанов сердца; 2) критическая нагрузка сопротивлением (аортальный стеноз, коарктация аорты, легочный стеноз); 3) гипоксическое или ишемическое повреждение миокарда (транспозиция магистральных артерий, аномальное отхождение коронарной артерии).
Причиной неиммунной водянки плода являются такие ВПС, как преждевременное закрытие овального окна, полная форма атриовентрикулярного канала, стеноз аорты, аномалия Эбштейна, опухоли сердца, а также нарушения сердечного ритма (наджелудочковые тахикардии, трепетание, блокады, брадиаритмии, синдром Вольфа-Паркинсона-Уайта).
Преждевременное закрытие овального окна
Как известно, во внутриутробном периоде наличие межпредсердного сообщения является обязательным условием нормального развития плода. Преждевременно закрытие его приводит к перегрузке правых и гипоплазии левых отделов сердца, сердечной недостаточности и водянке плода [8]. Одной из возможных ятрогенных причин преждевременного закрытия овального окна является длительное применение токолитической терапии нестероидными противовоспалительными средствами во II и III триместрах беременности.
Следующая группа причин НВП связана с аномалиями развития грудной клетки: врожденный кистозно-аденоматозный порок развития легкого, бронхолегочная секвестрация, диафрагмальная грыжа.
В 58% случаев КАПРЛ приводит к смещению средостения, что может быть причиной сдавления сердца и центральных вен, в результате чего развивается вторичная сердечная недостаточность, проявляющаяся НВП. Частота НВП при КАПРЛ варьирует, по разным данным [9], от 12 до 47% наблюдений.
Другими инфекционными причинами НВП могут быть токсоплазмоз, сифилис, цитомегаловирусная инфекция, листериоз, вирусный гепатит, краснуха, лептоспироз [20]. Описан также редкий случай развития НВП на фоне рецидивирующей герпесвирусной инфекции 2-го типа [21].
Причиной водянки плода могут стать и плацентарные нарушения: хориоангиомы, артериовенозные шунты, травмы плаценты.
Осложнения для матери
Диагностика неиммунной водянки плода
Ультразвуковая диагностика неиммунной водянки основана на обнаружении патологической жидкости и накоплении ее по меньшей мере в двух различных полостях тела плода, с развитием отека подкожной клетчатки не менее 5 мм. Нередко НВП сопровождается плацентомегалией с толщиной ткани не менее 5 см, а также многоводием.
В некоторых ситуациях ультразвуковая диагностика позволяет выявить и причину НВП: пороки сердца, легких, фето-фетальная трансфузия, аритмия или тяжелая анемия. Косвенным признаком анемии плода является повышение пиковой скорости кровотока в средней мозговой артерии.
Помощь в диагностике этиологии НВП может оказать серологическое исследование крови на сифилис, токсоплазмоз, цитомегаловирус, краснуху, парвовирус В19, а также кордоцентез, позволяющий провести кариотипирование плода и выявить признаки внутриутробной инфекции.
Тактика ведения и прогноз
Лишь в очень редких случаях при НВП возможно хирургическое лечение. Серьезного улучшения можно добиться у плодов с КАПРЛ при внутриутробном удалении пораженной доли легкого. Кроме того,
W. Peranteau и соавт. [24] на небольшой выборке пациенток с КАПРЛ и НВП показали, что у таких плодов существенно увеличивается выживаемость при антенатальной терапии бетаметазоном, однако контролируемых исследований по этому поводу до настоящего времени не проводилось. При некоторых видах тахиаритмий возможна фармакологическая терапия. Тяжелую анемию плода можно компенсировать внутриутробным переливанием эритроцитной массы. Водянка одного плода из двойни при фето-фетальной трансфузии может разрешиться после коагуляции анастомозов.
В большинстве же случаев НВП является фатальным состоянием и вести эту патологию следует выжидательно. НВП с течением времени, как правило, сохраняется в неизменном состоянии или постепенно нарастает, однако описаны случаи и спонтанного ее разрешения [25].
Информация о прогнозе для плодов с неиммунной водянкой крайне скудна, в связи с высокой смертностью. Уровень смертности напрямую зависит от причины НВП. Развитие НВП при наличии множественных пороков сердца сопровождается максимальной смертностью. Гораздо благоприятнее прогноз при НВП на фоне инфекционных процессов [26]. При этом, чем позднее развивается это состояние, тем лучше прогноз. Так, если НВП развивается до 24 нед, перинатальная смертность превышает 95%, а из эуплоидных плодов без структурных аномалий сердца, доживших до 24 нед, выживают около 20% [27].
Вскрытие требуется для всех случаев неиммунной водянки, которые стали причиной смерти плода или новорожденного. Патологоанатомическое заключение будет способствовать не только определению этиологии неиммунной водянки, но и послужит основой для дальнейшего генетического консультирования родителей и прогнозирования рецидивов [28]. Рецидивы идиопатической неиммунной водянки плода редки, хотя были зарегистрированы серии случаев повторения НВП при последующих беременностях. У одной женщины описаны даже три последовательных беременности, осложненных идиопатической НВП [29].
Таким образом, при выявлении НВП пациентка должна быть направлена в стационар третьего уровня для комплексного обследования и, по возможности, выявления причины НВП. Ультразвуковое исследование плодов должно включать тщательную эхокардиографию и допплерометрическое исследование с определением пиковой скорости кровотока в средней мозговой артерии (маркер анемии плода). В некоторых ситуациях выявление причины позволит провести соответствующее лечение. Так, при выявлении признаков анемии у плода возможно внутриутробное переливание крови. При обнаружении НВП следует рекомендовать проведение кордоцентеза и кариотипирования плода для исключения хромосомных аномалий. Кроме того, во всех случаях необъяснимой НВП мать следует обследовать на инфекции и α-талассемию [30].