что такое внутриутробная пневмония у новорожденного
Внутриутробные пневмонии у доношенных новорожденных: предрасполагающие факторы и особенности клинических проявлений

Цель исследования заключалась в поиске связи между различными патологическими состояниями, наблюдаемыми у беременных женщин, с развитием у их новорожденных детей внутриутробной пневмонии (ВУП), а также в изучении особенностей клинического течения данной п
Abstract. The aim of the study was to find a connection between various pathological conditions observed in pregnant women with the development of intrauterine pneumonia (IUP) in their newborn children, in this research, another poor of interest was study the clinical course of this pathology in children with different premorbid backgrounds. The study was conducted on the basis of the Regional budgetary health institution «Kursk regional children’s hospital No. 2» of the health Committee of the Kursk region. The materials of the study were extracts of newborns from the maternity hospital, medical records of the inpatient neonatal Department (medical documentation form No. 003/y) and personal data of mothers. Statistical processing was carried out with the help of the company’s package StatSoft Statistica 8.0 for Windows. Our study showed that the burdened history of mothers plays a significant role in the development of intrauterine pneumonia and was observed in 85.0% of these women. It was found that the presence of IgG in mothers to various infectious agents leads to a significant increase in the incidence of IUP in newborns (p
При поступлении в стационар у новорожденных брали кровь на общий анализ. Его показатели находились в пределах возрастной нормы и при поступлении в стационар, и при выписке из него. На основании этого можно сделать вывод, что данные общего анализа крови у новорожденных детей с ВУП не являются ключевыми критериями для исключения или подтверждения данной патологии и расходятся с клинической картиной (табл. 2).
Анализируя уровень С-реактивного белка при поступлении в стационар и перед выпиской, мы наблюдали статистически значимые сдвиги (p 2 Пирсона).
Также наблюдались значимые различия по данным показателям в случае цитомегаловирусной инфекции (ЦМВ) в группах женщин, чьи новорожденные имели и не имели ВУП (p 2 Пирсона). У женщин, чьи дети страдали ВУП, сильно положительный титр антител к ЦМВ (IgG) наблюдался в 76,0%, положительный – в 8,0% случаев. У матерей с новорожденными без ВУП положительный титр антител к ЦМВ (IgG) отмечался в 14,0%, сильно положительный в 10,0% случаев (табл. 3).
Мы констатируем наличие значимых различий при анализе титров антител (IgG) к токсоплазмозу в случае отрицательного, положительного и слабоположительного их значений у новорожденных, которые имели и не имели ВУП (p = 0,003 по χ 2 Пирсона). У новорожденных с ВУП слабоположительный титр антител к токсоплазмозу наблюдался в 22,0%, положительный – в 24,0% и сильно положительный – в 6,0%, отрицательный – в 48,0% случаев. У новорожденных без ВУП слабоположительный титр антител к токсоплазмозу не зафиксирован, положительный отмечался у 22,0%, сильно положительный – у 12,0% и отрицательный – у 66,0% детей.
Следует отметить, что в своем исследовании мы не наблюдали значимых различий по этим показателям в случае хламидийной инфекции у новорожденных с ВУП и без нее (р = 0,9 по χ 2 Пирсона) (табл. 4).
Слабоположительный титр антител к хламидиям отмечался у 16,0%, положительный – у 4,0%, отрицательный результат – у 80,0% новорожденных. У новорожденных без ВУП эти цифры составили 14,0%, 4,0% и 82,0% соответственно. Иммуноглобулины G проходят через плаценту матери. Поэтому высокий титр IgG в крови новорожденного мы расценивали как материнские антитела. Ни в одном случае не было подтверждено специфической инфекции у обследованных детей.
В группе новорожденных с ВУП проводилось микробиологическое исследование мокроты. Доминирующее значение в 26,0% случаев у новорожденных с ВУП имели микроорганизмы рода Staphilococcus и Streptococcus, т. е. грамположительная флора. St. aureus был высеян у 6,0%, Str. аgalacticae – у 4,0%, Kl. pneumonia – у 4,0%, St. epidermidis – у 4,0%, Str. pyogenes – у 2,0%, Ent. cloacae – у 2,0%, Str. mitis – у 2,0%, Ps. aeruginosa – у 2,0% новорожденных.
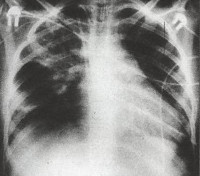
По данным рентгенограмм органов грудной клетки правосторонняя полисегментарная пневмония диагностирована у 30,0%, двусторонняя полисегментарная пневмония – у 24,0%, правосторонняя верхнедолевая пневмония – у 18,0%, правосторонняя нижнедолевая пневмония – у 16,0% новорожденных. Другая локализации была у 12,0% детей.
Антибиотикотерапия – основной метод лечения ВУП у наших пациентов. Подбор антибиотиков проводился с учетом микробиологических посевов и на основании эмпирических данных. Многим детям проводилась комбинированная антибиотикотерапия. Как правило, новорожденным назначались антибиотики из группы цефалоспоринов: цефуроксим – 52,0%, цефоперазон – 28,0%, цефотаксим – 2,0%, цефтазидим – 2,0%. Пенициллины получали 12,0% новорожденных, гликопептиды – 10,0%, карбапенемы – 8,0%, оксазолидиноны – 2,0% и аминогликозиды – 8,0% детей.
Заключение
Таким образом, нами определена группа риска беременных, имеющих высокий процент рождения детей с ВУП. В нее вошли женщины с угрозой выкидыша на ранних сроках настоящей беременности, имеющие очаги хронической урогенитальной инфекции, предшествующие аборты, вредные привычки (курение).
Также выявлены особенности клинической картины пневмоний у доношенных новорожденных. Выявлено частое сочетание ВУП с перинатальным гипоксически-ишемическим поражением ЦНС. Установлено, что клиника ВУП проявляется в основном расстройствами дыхания и в меньшей степени – интоксикационным синдромом. При этом показатели общего анализа крови не соответствуют клиническому течению ВУП и не являются критерием тяжести данной патологии у изучаемого контингента больных. Напротив, выявленное десятикратное превышение значения С-реактивного белка можно считать важным диагностическим и прогностическим критерием.
Рентгенографически наиболее часто пневмония локализовалась в сегментах правого легкого (68,0%), что обусловлено анатомическим строением бронхолегочной системы и согласуется с большинством проведенных ранее исследований [7].
Оценка показателей микробиологического исследования мокроты выявила преимущественное этиологическое значение таких микроорганизмов, как Staphilococcus (10,0%) и Streptococcus (8,0%), что определило выбор антибактериальных препаратов. Базисной терапией ВУП у новорожденных (86,0% случаев) были антибиотики из группы цефалоспоринов. Большинство детей (98,0%) выписаны домой в удовлетворительном состоянии, что свидетельствует о высокой терапевтической эффективности этих препаратов.
Данные, полученные в ходе исследования, применимы в клинической практике для выявления группы риска матерей, чьи дети подвержены возникновению ВУП, оптимизации и настороженности в диагностике и назначения своевременной антибактериальной терапии на основе эмпирических данных.
КОНФЛИКТ ИНТЕРЕСОВ. Авторы статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
CONFLICT OF INTERESTS. Not declared.
Литература/References
ФГБОУ ВО КГМУ Минздрава России, Курск, Россия
Внутриутробные пневмонии у доношенных новорожденных: предрасполагающие факторы и особенности клинических проявлений/ А. Д. Богомазов, И. Г. Хмелевская, Т. А. Емельянова, Е. В. Матвиенко, Л. Ю. Зайцева
Для цитирования: Богомазов А. Д., Хмелевская И. Г., Емельянова Т. А., Матвиенко Е. В., Зайцева Л. Ю. Внутриутробные пневмонии у доношенных новорожденных: предрасполагающие факторы и особенности клинических проявлений // Лечащий Врач. 2021; 1 (24): 06-10. DOI: 10.26295/OS.2021.23.17.001
Теги: младенцы, легочная система, инфекция, антибактериальная терапия
Врождённая пневмония
Врождённая пневмония – заболевание, которое сопровождается воспалительным процессом и нарушением функции дыхания. Оно развивается в том случае, когда женщина во время беременности болела инфекционным заболеванием или малыш родился недоношенным. В Юсуповской больнице созданы все условия для лечения пневмонии.
Палаты чистые, уютные, оснащены вентиляцией и кондиционерами. Пациенты обеспечены всеми необходимыми предметами гигиены. В клинике терапии работают кандидаты и доктора медицинских наук, врачи высшей категории, ведущие пульмонологи России. Для лечения пациентов используют новые эффективные препараты, не оказывающие выраженных побочных эффектов. Все сложные случаи пневмонии обсуждаются на заседании экспертного Совета.
Причины врожденной пневмонии
Если ребёнок родился с пневмонией, причины могут быть разными. Микроорганизмы, вызывающие воспаление лёгких, находятся в организме женщины. Они во время беременности активизируются и попадают в организм ребёнка. Инфицирование малыша может произойти во время прохождения его через родовые пути. В связи с этим различают антенатальную пневмонию, которая развивается внутриутробно до момента родов и интранатальную, развиваются при родах. В каждом случае причиной воспаления лёгких может быть бактерия или вирус.
Причиной антенатальных пневмоний чаще являются вирусы, поскольку именно в этот период ребёнок уязвим к их действию. Воспаление лёгких у новорожденных развивается в том случае, когда произошло инфицирование плода в третьем триместре. К наиболее частым причинам развития врождённой пневмонии можно отнести группу микроорганизмов TORCH. К ним относится краснуха, токсоплазмоз, цитомегаловирус и герпес-вирус.
Для того чтобы у новорожденного развился воспалительный процесс в лёгких, необходимо, чтобы возбудитель из организма матери через фетоплацентарный барьер проник в организм плода. Микроорганизмы с током крови попадают в лёгкие. У плода альвеолы не раскрыты, в них создаются условия для развития пневмонии. После рождения ребёнка легкие, поражённые воспалительным процессом, не способны нормально функционировать.
Вероятность развития врождённой пневмонии повышается при наличии следующих факторов риска:
Симптомы врождённой пневмонии
Симптомы врождённой пневмонии начинают проявляться сразу после рождения ребёнка или в раннем послеродовом периоде. Если клиническая картина воспаления лёгких развивается на протяжении 72 часов с момента рождения, то заболевание также является врождённой пневмонией.
Общее состояние ребёнка с пневмонией тяжёлое. У новорожденного бледно-серый цвет лица с синюшным оттенком. На фоне интоксикации может быть петехиальная сыпь. У ребенка слабый крик, определяются угнетённые врожденные рефлексы. Оценка по шкале Апгар низкая.
Проявлением врождённой пневмонии являются дыхательные нарушения, которые клинически определяются одышкой. У малыша отмечается втяжение межреберных промежутков, а также участков над и под ключицами, западение грудины при дыхании. На фоне нарушения дыхания определяется учащённое дыхание и сердцебиение.
Если врождённая пневмония вызвана вирусом из группы TORCH, могут быть другие симптомы генерализированной инфекции. Поскольку цитомегаловирус поражает печень и головной мозг, у ребёнка могут развиться тяжёлые поражения мозга в виде кист и ишемических поражений, а также увеличение печени и тяжелая желтуха с билирубиновой энцефалопатией. Врождённая пневмония, вызвана вирусом краснухи, может проявляться характерной сыпью на теле ребенка с симптомами нарушения функции дыхательной системы.
Бактериальные пневмонии развиваются на протяжении первых двух суток, когда резко ухудшается состояние новорожденного. У детей на фоне выраженной одышки повышается температура тела, а у недоношенных детей может развиться гипоксия. Малыш отказывается от груди, теряет вес и становится беспокойным.
Последствия врождённой пневмонии
Если возбудитель пневмонии быстро вызывает деструкцию легочной ткани, то возможны осложнения в виде абсцесса и гангрены лёгкого. Микроорганизмы, попадая в кровь ребёнка, вызывают сепсис. Могут развиться такие системные осложнения, как геморрагический синдром, гемодинамические нарушения, синдром диссеминированного внутреннего свёртывания, острая сердечно-сосудистая недостаточность. Развиваются и осложнения со стороны органов дыхания – плеврит, ателектаз, пневмоторакс. У ребёнка после врождённой пневмонии может образоваться пороки сердца, развиться хроническая форма инфекции и нарушения интеллекта.
Диагностика врождённой пневмонии
Главными методами диагностики врождённой пневмонии являются лабораторные и инструментальные методы исследования. Их можно пройти в клиниках-партнёрах.
Изменения лабораторных данных, которые могут свидетельствовать о врождённой пневмонии, не специфические. У новорожденных количество форменных элементов крови в норме увеличивается для обеспечения нормального клеточного дыхания, а на пятый день происходит физиологический лейкоцитарный перекрест. В пользу врождённой пневмонии может свидетельствовать увеличение количества лейкоцитов в динамике и отсутствие лейкоцитарного перекреста на пятый день жизни малыша. Это говорит о бактериальной природе воспаления лёгких и позволяет исключить вирусную этиологию пневмонии.
Поскольку основным источником инфекции является мама, врачи Юсуповской больницы назначают обследование, позволяющее определить вид возбудителя пневмонии у ребёнка. Для этого проводят серологическое исследование материнской крови с определением антител к тем или иным инфекциям. Определяют уровень антител класса иммуноглобулинов G и M. В Юсуповской больнице лаборанты используют специальные реактивы, которые позволяют определить уровень этих антител. Если повышен уровень иммуноглобулинов G, это значит, что вирус не может участвовать в развитии пневмонии у ребёнка, поскольку свидетельствует только о старой инфекции. При обнаружении иммуноглобулинов М, являющихся маркерами острого инфекционного процесса, существует высокая вероятность того, что плод также инфицирован. Женщинам также проводят бактериологическое исследование мазка из влагалища
Рентгенологическими признаками врождённой пневмонии на начальных стадиях заболевания является спадение (ателектаз) лёгких и усиление сосудистого рисунка. Со временем, появляются воспалительно-инфильтративные изменения сливного характера. Дифференциальную диагностику врожденной пневмонии проводят с болезнью гиалиновых мембран и с аспирационным синдромом, диафрагмальной грыжей, врождёнными пороками развития лёгких, патологией сердца и травмами центральной нервной системы, которые сопровождаются нарушением дыхания.
Лечение врождённой пневмонии
Лечение врожденной пневмонии начинается сразу после установления диагноза. Врачи-неонатологи проводят комплексную терапию, учитывающую звенья патогенеза (механизма развития) и условий для выхаживания ребёнка. Новорожденных помещают в кувез, где поддерживают температурный режим и влажность воздуха. Малышам проводят кислородную терапию. При необходимости коррекции акта дыхания подключают аппараты искусственной вентиляции лёгких. Если точно установлен возбудитель врождённой пневмонии, то лечение максимально специфическое. При вирусной природе воспаления лёгких детям назначают противовирусные и антибактериальные препараты. Если врождённая пневмония вызвана цитомегаловирусом с системным поражением органов и систем, проводится терапия интерферонами, к которым относится виферон. В случае подтверждения токсоплазмы, проводится специфическое лечение. Новорожденным назначают антибиотик из группы макролидов спирамицин.
Антибактериальную терапию врождённой пневмонии проводят двумя антибиотикам, один из которых вводят внутримышечно, второй – внутривенно. Первый курс лечения состоит из b-лактамных антибиотиков (полусинтетического пенициллина или цефалоспорина 2 поколения) в комбинации с аминогликозидами. При неэффективности такой комбинации лекарств назначают препараты второго курса – цефалоспорины III-IV поколения с ванкомицином или амикацином. В отношении клебсиеллы, стафилококка, кишечной палочки и некоторых других бактерий, которые играют значительную роль во внутриутробном поражении лёгких, эффективен антибиотик группы аминогликозидов нетромицин. На многие внеклеточные условно-патогенные микроорганизмы действует антибиотик IV поколения группы цефалоспоринов цефпиром. С целью коррекции нарушений бактериального состава кишечника детям назначают пробиотики (ацидолак).
Разовьётся ли у новорожденного врождённая пневмония, во многом зависит от состояния здоровья будущей матери. Звоните по телефону Юсуповской больницы и врачи проведут Вам обследование и подберут эффективное лечение заболевания.
Внутриутробная пневмония
Внутриутробная пневмония – воспаление легочной ткани, возникшее антенатально, сопровождающееся развитием клинических проявлений в первые 72 часа жизни ребенка. Проявляется выраженной дыхательной недостаточностью, явлениями респираторного дистресс-синдрома, интоксикацией, неврологическими нарушениями вследствие отека мозга и др. Внутриутробная пневмония диагностируется рентгенологически, лабораторные исследования позволяют выявить конкретного возбудителя инфекции. Показана этиотропная терапия (антибиотики, противовирусные препараты и др.), кислородотерапия, коррекция симптомов полиорганной недостаточности.
Общие сведения
Внутриутробная пневмония – одна из наиболее часто встречающихся патологий в структуре внутриутробных инфекций. Примерно 30% всех внутриутробных пневмоний протекает в виде локализованных форм, в остальных случаях воспаление легких у новорожденных возникает в рамках генерализованной внутриутробной инфекции. В настоящее время внутриутробные пневмонии продолжают представлять опасность. Средний показатель заболеваемости – около 2 случаев на 1000 новорожденных, также на долю заболевания приходится до 80-90% младенческой смертности. Отдельный акцент делается на внутриутробной пневмонии, вызванной условно-патогенной флорой. Во-первых, оппортунистическим микроорганизмам, как правило, не уделяется должного внимания. Во-вторых, именно они часто остаются резистентными к терапии.
Причины внутриутробной пневмонии
Внутриутробная пневмония одинаково часто вызывается бактериями и вирусами, реже – бактериально-вирусными ассоциациями и грибами. Бактерии, наиболее часто являющиеся причинами инфекции, – стрептококк, стафилококк, энтерококк, кишечная палочка, микоплазма и др. Вирусная внутриутробная пневмония развивается, как правило, при участии вирусов TORCH-группы, вирусов гриппа и др. Грибковая этиология связана с грибами рода Candida. Особую роль играют ИППП, которые также могут быть причиной заболевания. Встречается также врожденная сифилитическая пневмония.
Помимо причин заболевания, существует множество факторов риска, способствующих развитию внутриутробной пневмонии. Отдельно выделяют факторы риска со стороны матери и со стороны плода. К акушерско-гинекологическим патологиям, повышающим вероятность развития заболевания, относятся аборты и выкидыши в анамнезе женщины, патологии родов, гестозы и хронические заболевания малого таза, в том числе вследствие широкого применения внутриматочных контрацептивов. К факторам риска со стороны плода относится недоношенность и низкая масса ребенка при рождении, воспалительные процессы в плаценте и фетоплацентарная недостаточность.
Существует два пути заражения плода – восходящий и гематогенный. Первый из них подразумевает наличие у матери инфекции внутренних половых органов, чаще бактериальной природы. Гематогенный путь инфицирования – это трансплацентарное проникновение возбудителя через пупочную вену в кровь плода, характерное в большей степени для внутриутробной пневмонии вирусной этиологии. Независимо от ворот инфекции, микроорганизм попадает в кровь плода и уже оттуда достигает легочной ткани. Поскольку в утробе матери ребенок не дышит воздухом, инфекционный агент остается в тканях бессимптомно до момента родов. С первых вдохом кровоснабжение в легких резко возрастает. Именно этот момент является пусковым, и внутриутробная пневмония начинает проявляться клинически.
Классификация внутриутробных пневмоний
Этиологически выделяют бактериальную, вирусную и грибковую внутриутробную пневмонию, иногда встречаются бактериально-вирусные инфекции. По степени тяжести заболевание делится на легкую, средней тяжести и тяжелую формы. В зависимости от момента заражения внутриутробная пневмония бывает врожденной и интранатальной, когда инфицирование происходит в момент прохождения плода по родовым путям. Течение заболевания может быть острым и затяжным, с осложнениями и без. Различают легочные осложнения в виде пневмоторакса, ателектаза, абсцедирования легкого, а также внелегочные осложнения, основными из которых являются менингит, поражение оболочек сердца и сепсис. Отдельно выделяют 3 степени дыхательной недостаточности.
Симптомы внутриутробной пневмонии
Ведущий симптом в клинике заболевания – выраженная дыхательная недостаточность, требующая кислородной поддержки новорожденного (кислородная маска, ИВЛ). Развивается с первых часов жизни. Визуально внутриутробная пневмония проявляется вялостью ребенка вследствие интоксикации, разлитым цианозом, «мраморными» кожными покровами. Заметно западение грудины, при физикальном осмотре педиатр диагностирует тахикардию, ослабленное дыхание и хрипы в легких. Характерны приступы апноэ. Уровень гипертермии зависит от степени тяжести, у недоношенных детей может наблюдаться пониженная температура тела.
Часто развиваются осложнения со стороны легких, такие как пневмоторакс, ателектаз легкого, респираторный дистресс-синдром, абсцессы легкого, сепсис. Внутриутробная пневмония редко встречается как локализованное заболевание. В связи с этим всегда имеются другие, внелегочные симптомы внутриутробных инфекций: со стороны нервной, сердечно-сосудистой, пищеварительной системы, органов слуха и зрения. У недоношенных детей заболевание протекает тяжелее, вероятность осложнений всегда выше.
Неврологическая симптоматика представлена запрокидыванием головы назад, повышением или снижением мышечного тонуса. Среди осложнений – менингит, который особенно часто встречается при микоплазменной внутриутробной пневмонии. Неврологические расстройства связаны в первую очередь с отеком мозговых оболочек, причиной которого является дыхательная недостаточность. Примерно у половины заболевших детей диагностируются гастроинтестинальные нарушения, в частности, срывания и позывы на рвоту, метеоризм, парез кишечника. Таким образом, при внутриутробной пневмонии речь часто идет о полиорганной недостаточности, основные причины которой – генерализация инфекции и общее нарушение кровообращения.
Диагностика внутриутробной пневмонии
Дыхательная недостаточность легко выявляется при физикальном осмотре ребенка. На рентгенограмме легких заметно усиление легочного рисунка, перибронхиальные изменения, многочисленные очаги инфильтрации легочной ткани. Изменения на рентгенограмме сохраняются до месяца с момента начала острой фазы внутриутробной пневмонии. В тяжелых случаях инфекции возможно отсутствие признаков заболевания по данным рентгенографии легких в течение первых трех дней.
Лабораторная диагностика внутриутробной пневмонии включает общий и биохимический анализ крови, мазок из зева на флору, микробиологическое исследование трахеобронхиального аспирата, анализ отделяемого из полости носа. Анализ крови позволяет выявить признаки воспалительного процесса, анемию разной степени, гипербилирубинемию и др. Обязательно проводятся серологические исследования (ИФА-диагностика) для обнаружения различных классов антител к конкретным возбудителям. В отношении диагностики вирусной этиологии внутриутробной пневмонии эффективен метод ПЦР. Необходимо выявление первичного очага инфекции у матери.
Лечение внутриутробной пневмонии
Лечение проводится в отделении интенсивной терапии или реанимации новорожденных. В зависимости от выраженности дыхательной недостаточности используются различные методы кислородной поддержки: кислородная маска, ИВЛ. Этиотропная терапия внутриутробной пневмонии – антибиотики, противовирусные, противогрибковые препараты – может назначаться эмпирически, либо подбираться исходя из других признаков, патогномоничных для конкретных внутриутробных инфекций (краснуха, токсоплазмоз, хламидиоз и др.). Список антибиотиков ограничен возрастом, противопоказано применение препаратов аминогликозидного ряда.
Недоношенным детям обязательно назначение сурфактантов, способствующих развитию легочной ткани и расправлению спавшихся альвеол. Санация трахеобронхиального дерева проводится практически всем детям, частота регулируется тяжестью состояния. Проводятся дегидратационные мероприятия, детоксикация солевыми растворами, коррекция ацидоза, анемии, нарушений свертываемости крови, симптоматическая терапия. Переливание эритроцитарной массы осуществляется по показаниям. По окончании острой фазы внутриутробной пневмонии показана физиотерапия.
Прогноз и профилактика внутриутробной пневмонии
Прогноз внутриутробной пневмонии определяется конкретной нозологией и тяжестью состояния. Заболевание было и остается одной из основных причин детской смертности. Более благоприятное течение отмечается при внутриутробной пневмонии стафилококковой этиологии (кроме золотистого стафилококка) и вирусного генеза. Частота летального исхода выше в случае инфицирования энтерококками, кишечной палочкой, микоплазмой, золотистым стафилококком; особенно опасны бактериально-вирусные ассоциации. Также уровень смертности повышается в случае развития осложнений, в частности, сепсиса.
Первичная профилактика внутриутробной пневмонии сводится к определению возможных факторов риска заболевания у беременной женщины. Это обеспечит высокую настороженность и готовность медицинского персонала к реанимационным мероприятиям непосредственно в родовом зале. Также необходима своевременная диагностика внутриутробных инфекций, поскольку клиника многих из них включает поражение легких в виде внутриутробной пневмонии. Всем детям, перенесшим заболевание в период новорожденности, проводится профилактика повторной пневмонии: витаминотерапия, массаж, гимнастика и др.
.gif)
_575x.gif)