что такое внутриполостная гамма терапия
Автоматизированная дистанционная местнораспространенного и внутриполостная гамма-терапия рака мочевого пузыря
Увеличение числа больных с местнораспространенным первичным раком мочевого пузыря и с рецидивами заболевания, направляемых в последнее время на облучение, вновь заставляет обратить пристальное внимание на совершенствование клинико-методической базы лучев
Увеличение числа больных с местнораспространенным первичным раком мочевого пузыря и с рецидивами заболевания, направляемых в последнее время на облучение, вновь заставляет обратить пристальное внимание на совершенствование клинико-методической базы лучевой терапии как одного из широкодоступных и экономически обоснованных способов противоопухолевого лечения.
В течение последних десятилетий сформировалось принципиально новое научное направление, связанное с реализацией автоматизированной дистанционной и внутриполостной гамма-терапии, завершившееся созданием соответствующих аппаратурных комплексов для ее проведения — «Рокус-АМ», «Рокус-Аспект» и «Агат-ВУ», АГАМ.
Ранее, в рамках клинического использования автоматизированной дистанционной и внутриполостной гамма-терапии, были всесторонне изучены и обобщены перспективные возможности метода в лечении наиболее распространенных онкогинекологических заболеваний — рака шейки и тела матки, рака яичников [3, 4].
При этом наиболее значимыми среди этих методов являются:
— формирование суммарных изодозных распределений принципиально любой геометрической формы и протяженности, что позволяет облучать местнораспространенные опухоли с различными анатомо-топографическими параметрами первичного очага;
— обеспечение эффективной защиты органов высокого радиационного риска за счет ограничений поглощенных доз в заданных направлениях.
Реализация данных условий облучения позволяет снизить уровни поглощенных доз в конкретных анатомических областях на 20-30% по сравнению с дозами от статической дистанционной гамма-терапии противолежащими пучками излучения. Автоматизированная лучевая терапия в рамках различных терапевтических программ была проведена 41 больному раком мочевого пузыря (9 больных — с рецидивами заболевания) на аппарате «Рокус» с системой «Аспект».
Индивидуальному планированию дистанционной гамма-терапии предшествовало комплексное исследование больных, включавшее современные методы визуализации первичного очага и зон регионального метастазирования.
По данным комплексного диагностического исследования осуществляли построение эскизов поперечных сечений тела больных на трех уровнях (по центру мочевого пузыря, на уровне верхнего и нижнего сегмента) с учетом тугого наполнения органа и в условиях эвакуации мочи.
Индивидуальное планирование осуществляли по центральному уровню — сечению, где располагался центр опухоли. Оценку распределения энергии ионизирующего излучения в облучаемом объеме проводили как на уровне анатомического среза планирования, так и в сечениях выше и ниже оптимизированного дозного распределения.
Анализ многоплоскостных дозных распределений был проведен нами для различных вариантов статического многопольного и подвижного облучения, а также радиобиологических программ, включавших расщепленные курсы — 13 больных (31,7%) — и режим мультифракционного подведения разовой очаговой дозы (РОД) 2-2,6 Гр — 26 больных (63,4%). Остальные (4,9%) получали фармакологическое лечение. В виду высокой токсичности примененных препаратов, приведшей к развитию цистита, адъювантная лучевая терапия была ограничена рамками симптоматического воздействия с суммарными очаговыми дозами (СОД) менее 40 Гр.
Статическая многопольная автоматизированная дистанционная лучевая терапия была включена в программы лечения 13 больных в основном с тотальным поражением органа и распространением процесса на паравезикальную и тазовую клетчатку.
Учитывая значительное распространение опухоли, умеренно выраженные общие симптомы (слабость, вторичная анемия, дизурические явления средней и сильной степени, гематурия), использовалось сочетание двух или четырех противолежащих пучков с неравномерным временным воздействием (учитывая эксцентричное положение органа) и решетчатые диафрагмы (С-2).
| Лучевая терапия злокачественных опухолей мочевого пузыря занимает одно из ведущих мест среди всех видов специального лечения при раке данной локализации. Однако для ее эффективной реализации необходимо подведение к облучаемому объему достаточно высоких доз излучения, что, несомненно, приводит и к большой лучевой нагрузке на окружающие здоровые ткани. В то же время попытки снижения дозы облучения на эти области, как правило, приводит и к недостаточному облучению самой «мишени», что, как известно, почти всегда является причиной возникновения впоследствии рецидива заболевания |
Вместе с тем возможность уточнения локализации и протяженности опухоли на основе УЗИ, цистоскопии, компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ) и других дополняющих методов исследования позволила нам сформулировать условия предпочтительного формирования терапевтического изодозного распределения по факту подведения РОД и СОД.
Рассматривая статические варианты облучения, как наиболее распространенные в клинической практике дистанционной лучевой терапии, целесообразно сформулировать условия рационального их использования в лечении местнораспространенного рака мочевого пузыря с позиции оценки характеристик распределения энергии ионизирующего излучения на протяжении всего органа.
Как было сказано выше, облучение двумя противолежащими пучками в сочетании с последующим переходом на ту же методику в условиях формирующих устройств (решетчатые диафрагмы С-2) можно считать приемлемым лишь для достижения кратковременного симптоматического эффекта при опухолях с массивным внеорганным распространением до СОД, не превышающих 40 Гр. В отдельных случаях, учитывая эксцентричное положение органа, нами использовались неравномерные временные соотношения: кратно увеличению времени облучения по кратчайшим направлениям.
В рамках воздействия на опухоли, ограниченные стенкой мочевого пузыря, применялись четыре пучка, расположенные под углом друг к другу. При этом индивидуализация подбора ширины и углов терапевтического пучка гарантирует корректное совмещение изодозного контура с органом-мишенью, что иллюстрирует эскиз поперечного сечения с дозным распределением, выполненный по результатам КТ на уровне центра опухоли — среднего сегмента мочевого пузыря. Как видно, на этом уровне терапевтический изодозный контур распространяется на предпузырную и ретровезикальную клетчатку.
Дозное распределение на уровне дна мочевого пузыря при этом не претерпевает изменений ни по форме, ни по площади. Однако следует иметь в виду возможность вовлечения в терапевтический изодозный контур определенного объема тонкой кишки (особенно при сопутствующих колитах с нарушением моторики), что может быть подтверждено данными КТ. В данном случае эти физиологические особенности могут быть причиной раннего развития лучевых реакций при нетрадиционных режимах облучения или поздних — при радикальных программах облучения.
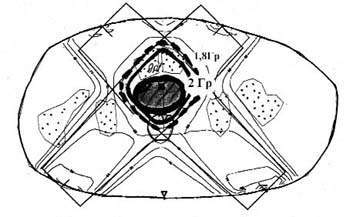 |
| Рисунок 1. Суммарное дозное распределение на уровне нижнего сегмента мочевого пузыря и простаты: статическое облучение, 4 поля 8×8 см, РИК 75 см, РОД 2 Гр при воспроизведении параметров облучения по центральной плоскости терапевтического пучка |
Рассматривая дозное распределение на уровне нижнего сегмента мочевого пузыря в проекции лонных костей (рис. 1), воспроизведенное по физико-техническим параметрам основного сечения, на котором осуществляли дозиметрическое планирование, мы констатировали, что изменения формы и размеров изодозного максимума не происходит, несмотря на различия в объеме костной ткани, окружающей опухолевый очаг. Однако при этом в зону, соответствующую значениям РОД и СОД, могут быть вовлечены расположенные ретровезикально нормальные органы — предстательная железа у мужчин, шейка матки у женщин и прямая кишка, что должно быть учтено при выборе радиобиологического режима облучения и результирующих СОД.
Необходимо подчеркнуть, что увеличение площади опухолевого очага, охватываемого терапевтическим изодозным контуром, требует увеличения ширины терапевтического пучка. Это, в свою очередь, влечет за собой возрастание площади и объема нормальных тканей, вовлекаемых в терапевтический изодозный контур.
 |
| Рисунок 2. Суммарное дозное распределение на уровне центра опухоли мочевого пузыря: статическое облучение, 4 поля 8×8 см, РИК 75 см, РОД 2 Гр при удвоении времени облучения по кратчайшим направлениям |
При автоматизированной гамма-терапии с компьютерным управлением процессом облучения возможности традиционного статического лучевого воздействия могут быть расширены за счет гибкого моделирования временных параметров (рис. 2), размеров терапевтических пучков, сочетания статических и подвижных вариантов облучения (рис. 3).
Анализ суммарных дозных распределений во всем объеме обеспечивает подведение необходимых поглощенных доз с учетом индивидуальных характеристик опухолевого очага, гарантируя при этом максимальный лечебный эффект и минимизируя частоту осложнений.
Широкие возможности формирования лечебных дозных распределений при подвижных вариантах облучения также позволяют индивидуализировать клинические показания к их использованию при раке мочевого пузыря.
 |
| Рисунок 3. Суммарное дозное распределение при сочетанном использовании статического многопольного и ротационного облучения с углом качания 240 o |
Так, применение равномерного подвижного абдоминального облучения с углом вращения 2400 наиболее эффективно при облучении опухолей, локализованных на одной из стенок мочевого пузыря. При этом суммарное дозное распределение по центру мочевого пузыря имеет округлую форму и заключает весь объем органа, визуализированного в условиях наполнения. Вместе с тем при подвижных вариантах облучения влияние внешнего контура и костных структур оказывает определенное воздействие на форму и размеры терапевтического изодозного контура. Так, на уровне дна мочевого пузыря контур со значением РОД 2 Гр имеет меньшую площадь и бобовидную форму, проецируясь преимущественно на переднюю стенку мочевого пузыря. Эти же изменения контура оказываются характерными и для дозного распределения, воспроизведенного по параметрам планирования на уровне шейки мочевого пузыря.
Увеличение площади, охватываемой терапевтическим изодозным контуром при сохранении описанных выше изменений формы, достигается увеличением ширины терапевтического пучка. Поэтому, как показывает наш опыт, частота рецидивов рака мочевого пузыря после подвижного облучения в данном режиме может быть объяснена недостаточным лучевым воздействием на опухоли с преимущественной локализацией по задней стенке или с тотальным поражением органа и распространением на паравезикальную клетчатку.
 |
| Рисунок 4. Суммарное дозное распределение на уровне нижнего сегмента мочевого пузыря и простаты: равномерная ротация 3600, поле 8×8 см, РИО 75 см |
Изодозный контур на эскизе поперечного сечения, выполненного на уровне шейки мочевого пузыря, также сохраняет форму овала, захватывая ткани под лонным сочленением (рис. 4).
Таким образом, формирование достаточного локализованного дозного распределения при варианте подвижного облучения с углом вращения 360 о позволяет рекомендовать для него нетрадиционные режимы среднего и укрупненного фракционирования, для этапов комбинированного и (или) симптоматического (гемостатического) лечения больных раком мочевого пузыря.
| Автоматизированная гамма-терапия с компьютерным управлением процесса облучения дает широкие возможности формирования лечебных доз распределений при подвижных вариантах облучения, а также позволяет индивидуализировать процесс облучения |
Особое место в лечении больных раком мочевого пузыря занимает метод внутриполостной лучевой терапии в условиях высоких мощностей дозы. Сложность широкого клинического внедрения этого метода заключена в низком уровне комплектования универсальных гамма-терапевтических аппаратов «Агат-ВУ» и АГАМ соответствующими эндостатическими устройствами.
Располагая большим клиническим опытом высокомощностной автоматизированной гамма-терапии, мы использовали разработанные ранее варианты многопозиционного перемещения одноканальных эндостатов с различной длиной дуги при опухолях мочевого пузыря с локализацией в области шейки и нижнего сегмента [3, 4]. При этом локализацию первичной опухоли и ее протяженность уточняли по данным цистоскопии, УЗИ, КТ или МРТ. Введение эндостатов в мочевой пузырь проводили под премедикацией, а их пространственное расположение контролировали под ЭОП и документировали на полиграммах. В этом случае объемные суммарные дозные распределения, нормированные к вершинам изогнутого эндостата, имели форму эллипса при шестипозиционном перемещении эндостата под 60о и уплощенного в задней части эллипса для тех случаев, когда ротация эндостата в направлении задней стенки мочевого пузыря была невозможна из-за уменьшения его объема или выраженной болезненности в процессе ротации эндостата.
Внутриполостную гамма-терапию в условиях этого методического приема мы считаем возможной в пред/послеоперационном периоде при опухолях, локализованных преимущественно по передней стенке. В этом случае мы применяли РОД = 5 Гр до СОД — 20-25 Гр.
Литература
ГАММА-ТЕРАПИЯ
ГАММА-ТЕРАПИЯ (гамма[-излучение]+ греч, therapeia лечение) — вид лучевой терапии, основанный на использовании гамма-излучения.
Источниками гамма-излучения служат естественные изотопы — радий и мезоторий и искусственные — кобальт, цезий, иридий и тантал.
Длительный период полураспада этих изотопов ( 226 Ra — 1620 лет, 228 Msth — 6,7 года, 60 Со — 5,25 года, 137 Cs — 30 лет, 192 Ir — 74,4 дня, 182 Та — 111 дней) обусловливает их применение только для наружного облучения; в ткани их вводят в герметически закрытых металлических трубках-фильтрах, изготовленных либо из тяжелого металла (для 226 Ra и 228 Msth), либо из никеля, нержавеющей стали или тонкого слоя золота (для 60 Со, 137 Cs, 192 Ir, 182 Та).
Методика Г.-т. (расположение источника излучения по отношению к облучаемому органу) зависит от локализации, объема и гистол, строения патол, образования.
Содержание
Дистанционная гамма-тeрапия
Дистанционную гамма-тeрапию (телегамматерапию) применяют в комбинации с хирургическим методом лечения — до и после операции — и самостоятельно для лечения по радикальному плану или с паллиативной целью. Под влиянием предоперационного облучения изменяются биол, свойства опухоли, снижается митотическая активность опухолевых клеток, разрушаются анапластические клетки, наиболее склонные к диссеминации, в результате чего уменьшается частота рецидивов и метастазов. Цель послеоперационного облучения — воздействие на клетки, диссеминированные во время операции, а при нерадикальных операциях и на остаточную опухолевую ткань. Как самостоятельный метод лечения дистанционную Г.-т. применяют с целью достижения полной регрессии опухоли путем разрушения наиболее чувствительных к излучению опухолевых клеток, стойкого нарушения процессов размножения менее чувствительных клеток и усиления реакции окружающей соединительной ткани, к-рая, разрастаясь в самой опухоли и вокруг нее, разделяет опухоль на отдельные комплексы и нарушает ее кровоснабжение.
Источник излучения ( 137 Cs, 60 Со) находится на расстоянии 6—75 см от поверхности тела больного. Для лечения патол, процессов, расположенных на глубине 3—5 см от поверхности тела (рак гортани, миндалин, щитовидной железы, метастазы рака в периферических лимф, узлах), можно производить облучение как на малом, так и на большом расстоянии; при локализации патол, процесса на глубине более 5 см — только на большом расстоянии. Облучение может быть статическим и подвижным. В первом случае источник излучения и больной находятся в фиксированном положении. При подвижном облучении источник излучения перемещается относительно оси тела больного (длинной или короткой) обычно на 90—360°. Угол вращения от 360 до 240° показан при центральном расположении опухоли, длинник к-рой совпадает или параллелен оси тела больного. При эксцентрическом расположении опухоли угол вращения должен быть меньше. Эксцентрическое секторное облучение применяют при поверхностном расположении патол, образований. Подвижное облучение позволяет сконцентрировать максимум дозы в области патол, очага и уменьшить ее на поверхности тела. Вращение источника излучения можно производить вокруг одной, двух или четырех осей. Двух- и четырехосное облучение чаще применяют при лечении распространенных патол, процессов в органах таза. Размеры полей облучения определяют таким образом, чтобы в зону 100% изодозы входила первичная опухоль и регионарные метастазы, а в зону 80% изодозы — область субклиническом распространения опухоли. По мере уменьшения размеров опухоли в процессе Г.-т. поля облучения, учитывая малую толерантность здоровых органов и тканей, включаемых в зону облучения, и большую радиочувствительность периферической части опухоли (см. Радиочувствительность), соответственно уменьшают. Для перемещения максимума дозы в патол, очаг в целях защиты радиочувствительных органов от действия излучения применяют свинцовые блоки и клиновидные фильтры. При Г.-т. больших опухолей для повышения толерантности подкожной клетчатки и близко расположенных органов и тканей необходимо использовать свинцовые решетки или растры. Величина общей очаговой дозы при дистанционной Г.-т. определяется гистол. строением опухоли или характером патол, процесса, его распространением, локализацией, возрастом больного, наличием сопутствующих заболеваний. Облучение производят фракционно. Дозы и интервалы между облучениями зависят от длительности митотического цикла опухолевых и нормальных клеток и от других факторов. При ежедневном фракционированном облучении разовая доза составляет 150—250 рад; при облучении с 2—3-дневными интервалами— 300—500 рад; при крупном фракционированном облучении с интервалом в 7 дней — 700—1000 рад. При увеличении разовой дозы соответственно уменьшают общую дозу.
Выбор условий облучения (расстояние «источник — опухоль», размеры и локализация полей облучения) основан на детальном изучении топографии опухоли при помощи рентгенографии, томографии, лимфографии (с целью выявления состояния лимф, узлов), сканирования и эндоскопии. В соответствии с данными этих исследований для каждого больного на картах готовят поперечный и сагиттальный срезы, проходящие через центр опухоли, на которых вычерчивают кривые изодоз (см.) при выбранных условиях облучения. При проведении лечения учитывают дозу, поглощенную опухолью и ближайшими важными органами, экспозиционную дозу на коже каждого поля и интегральную дозу. При расчете доз необходимо учитывать различие тканей по плотности.
При лечении рака полостных органов (шейки и тела матки, прямой кишки, мочевого пузыря, носоглотки, пищевода и др.) дистанционную Г.-т. целесообразно сочетать с внутриполостной.
Внутриполостная гамма-терапия
Внутриполостную гамма-терапию применяют при небольших опухолях прямой кишки, мочевого пузыря, полости носа после удаления небольших экзофитных опухолей этих органов или при любых размерах опухоли в сочетании с наружным облучением (при раке влагалища, матки, прямой кишки, мочевого пузыря, пищевода, носоглотки). Применение внутриполостной Г.-т. обусловлено необходимостью увеличения очаговой дозы в наиболее резистентной части опухоли, что вполне возможно вследствие быстрого падения мощности дозы излучения при распределении ее в тканях (уже на глубине 2 см остается до 40% дозы). В качестве источника излучения используют препараты 60Со цилиндрической или шаровидной формы (так наз. бусы), покрытые неактивным золотом.
В пораженную полость вводят и фиксируют в ней специальные аппликаторы, зонды или баллоны. Положение их по отношению к опухоли и соседним органам контролируют по рентгенограммам. Радиоактивные препараты из контейнера ручным способом или автоматически перемещают в аппликаторы. Мощность дозы определяют в зависимости от характера и распространения патол, процесса. Облучение с высокой мощностью дозы проводят в течение 30—60 мин. с интервалом в 1 нед. (при раке шейки, тела матки и прямой кишки), с малой мощностью — в течение 4—8 час. с интервалом в 3—4 дня (при раке пищевода, носоглотки и прямой кишки) или в течение 24— 48 час. с интервалом в 5—6 дней (при раке шейки, тела матки и носоглотки). В зависимости от локализации патол, очага и типа фракционирования аппликации повторяют 2—6 раз.
Внутритканевая гамма-терапия
Внутритканевую гамма-терапию применяют при лечении четко отграниченных опухолей диаметром не более 5 см, со средней и малой радиочувствительностью (рак языка, слизистой оболочки полости рта, нижней губы, кожи, рецидивы опухолей различного гистол, строения, неоперабельные метастазы в лимф, узлах, рак мочевого пузыря в первой стадии, рак в области анального канала). При внутритканевой Г.-т. радиоактивные препараты в виде игл или найлоновых трубочек, содержащих б0Со, 182Та или 192Ir (см. Радиоактивные препараты), вводят непосредственно в опухоль и вокруг нее, располагая их параллельными рядами на расстоянии 1—1,5 см друг от друга или по прямоугольнику. Для фиксации радиоактивных игл используют приспособления из оргстекла или пластмассы. Помимо гамма-излучающих препаратов, можно применять жидкие изотопы со смешанным излучением (гамма и бета). При введении препаратов необходимо соблюдать правила асептики.
Облучение производят с малой мощностью излучения непрерывно в течение 6—8 дней. Общая доза в зависимости от объема облучаемого патол, очага—5000—7000 рад при мощности излучения 30— 40 рад в час. Распределение дозы при внутритканевом облучении характеризуется быстрым падением ее мощности на расстоянии 1 см от препарата, благодаря чему осуществляется локальное воздействие, обеспечивающее его высокую биол, эффективность.
При метастазах рака полости рта и гортани в лимф, узлы подчелюстной области и шеи, при раке молочной железы, саркоме мягких тканей и других операбельных и стоящих на грани неоперабельности злокачественных опухолях, а также с целью предотвращения рецидивов и метастазов опухоли по брюшине и лимф, путям после операции по поводу рака желудка, кишечника и яичников применяют радиохирургический метод внутритканевой Г.-т.: опухоль удаляют, а в ее ложе и в окружающие ткани вводят радиоактивные препараты или ткани инфильтрируют коллоидными радиоактивными растворами. Коллоидный раствор 198Au, разведенный в изотоническом растворе хлорида натрия, вводят в брюшную полость через 10—14 дней после операции. Для анестезии брюшины применяют 0,25% раствор новокаина: 200 мл до введения радиоактивного препарата и столько же после.
Аппликационная гамма-терапия
Аппликационная гамма-терапия показана при доброкачественных (кавернозные ангиомы) и злокачественных опухолях кожи и слизистых оболочек, распространяющихся по поверхности и инфильтрирующих ткани вглубь не более чем на 1 —1,5 см. Источники излучения (60Со, 137Cs) располагают в одной плоскости в виде прямоугольника, квадрата или многоугольника. Препараты укладывают на предварительно приготовленном слепке (муляже) пораженной области, сделанном из пластической, затвердевающей при комнатной температуре массы. По мере прохождения излучения через опухолевую ткань отмечается быстрое падение мощности дозы: на глубине 2 см нормальные ткани не повреждаются. Облучение проводят ежедневно фракционно, разовая доза — 200—600 рад в течение 4—10 час. в день. В связи с трудностями радиационной защиты больного и обслуживающего персонала аппликационный метод применяют редко.
Осложнения
Осложнения при Г.-т., так же как и при других видах лучевой терапии (см. Лучевые повреждения), возникают при понижении толерантности нормальных тканей и органов, вызванном сопутствующими заболеваниями (гипертоническая болезнь, гипотензия, диабет, аллергии различной этиологии, сердечно-сосудистая недостаточность, авитаминоз, белковое голодание, ожирение). Причиной осложнений могут быть также ошибки при составлении плана терапии и отсутствие учета радиочувствительности соседних органов; в редких случаях — высокая индивидуальная радиочувствительность.
Характер осложнений определяется и методом Г.-т. При дистанционной Г.-т. осложнения чаще проявляются развитием склероза и атрофии облученных тканей и органов (фиброз подкожной клетчатки, пневмосклероз и др.); наиболее серьезные осложнения внутриполостной Г.-т.— перфорация органа, лучевые язвы, свищи; при внутритканевой Г.-т. (в случае расположения радиоактивных препаратов близко к хрящевой или костной ткани) — лучевые перихондриты, остеомиелит и лучевые язвы (в мягких тканях).
Противопоказания
Противопоказания к Г.-т.: 1) абсолютные — кахексия, истощение, декомпенсированные формы заболеваний сердца, печени, почек, гипоплазия костного мозга, наличие свищей в соседние полостные органы и выраженные склеротические изменения в тканях, вызванные предшествующей лучевой терапией, прогрессирующие формы туберкулеза; 2) относительные — воспалительные процессы, сопровождающие развитие опухоли, обширные опухолевые процессы, склонность опухоли к распаду и кровоточивости.
Библиография: Козлова А. В. Лучевая терапия злокачественных опухолей, М., 1971, библиогр.; П а в л о в А. С. Внутритканевая гамма- и бетатерапия злокачественных опухолей, М., 1967, библиогр.; Ратнер Т. Г. и Бибер-г а л ь А. В. Формирование дозных полей при дистанционной гамматерапии, М., 1972, библиогр.