что такое варикозное расширение вен в желудке
Что такое варикозное расширение вен в желудке
Советы при портальной гипертензии и варикозном расширении вен пищевода
1. Опишите кровоснабжение печени.
Общий печеночный кровоток составляет примерно 1500 мл/мин или около одной четвертой сердечного выброса. Печеночная артерия в норме дает около 30% от всей поступающей крови и 50% от всего поступающего кислорода, а 70% крови и 50% кислорода приносит в печень воротная вена. При циррозе и портальной гипертензии повышается сравнительная значимость артериального кровотока.
2. Что такое гепатопедальный кровоток?
При тяжелом циррозе с увеличением сопротивления печеночных сосудов кровоток в воротной вене может поменять направление. В этом случае кровь поступает в печень только по печеночной артерии.
3. Когда говорят о портальной гипертензии?
В норме давление в воротной вене менее 10 мм рт. ст. О портальной гипертензии говорят, если это давление превышает 20 мм рт. ст.
4. Где находятся четыре естественных портокавальных анастомоза?
а) Между левой желудочной (коронарной) веной и венами пищевода (ведет к варикозному расширению вен пищевода).
б) Между нижней брыжеечной веной посредством верхней геморроидальной вены и подвздошной веной (ведет к образованию геморроидальных узлов).
в) Между пупочной веной и поверхностными венами брюшной стенки (ведет к образованию “головы медузы”).
г) Между брыжеечными венами и поясничными венами Ретциуса (Retzius), впадающими в нижнюю полую вену.
5. Перечислите причины портальной гипертензии.
а) Предпеченочная: тромбоз воротной вены, сдавление воротной вены опухолью или при шистосомиазе (биогельминтоз, вызываемый инвазией Schistosoma mansoni, либо S. japonicum).
б) Внутрипеченочная: цирроз.
в) Надпеченочная: тромбоз печеночных вен (синдром Бадда-Киари (Budd-Chiari)) или правожелудочковая сердечная недостаточность.
6. Что наиболее часто приводит к портальной гипертензии?
а) В Соединенных Штатах — болезнь Лаэннека (Laennec) (алкогольный цирроз печени).
б) В мире — шистосомиаз.
в) У детей — внепеченочное сдавление воротной вены обычно вследствие ее тромбоза (приводит к «кавернозной трансформации»).
7. Назовите классические осложнения портальной гипертензии.
а) Кровотечение из варикозно расширенных вен пищевода (наиболее тяжелое осложнение).
б) Гиперспленизм.
в) Варикозное расширение вен прямой кишки.
г) Гастропатия вследствие портальной гипертензии.
д) Печеночная энцефалопатия.
8. Как часто встречается варикозное расширение вен пищевода?
Кровотечение из варикозно расширенных вен пищевода происходит у 30% больных в течение года после постановки диагноза. Смертность при таком кровотечении составляет 20% и напрямую зависит от функции печени (класса по Чайлду (Child); см. ниже).
9. Всегда ли источником кровотечения из верхних отделов ЖКТ у больного циррозом (даже при подтвержденном варикозном расширении вен пищевода) являются варикозно расширенные вены пищевода?
Нет. В 25% кровотечение у больных циррозом имеет другой источник (например, поверхностные эрозии желудка).
10. С чего начать специализированную помощь при подозрении на кровотечение из варикозно расширенных вен пищевода?
С активного восполнения кровопотери с последующим экстренным эндоскопическим исследованием для подтверждения (и возможной остановки) кровотечения из варикозно расширенных вен.
11. Что такое зонд Сенгстейкена-Блэкмора (Sengstaken-Blakemore)?
Зонд Сенгстейкена-Блэкмора используется для механической остановки кровотечения из варикозно расширенных вен. Он представляет собой пазогастральный зонд с двумя большими баллонами на дистальном конце. Зонд вводят в желудок, причем его положение должно быть подтверждено рентгенологическим исследованием до раздувания баллонов.
Дистальный желудочный баллон раздувают 250 мл воздуха, а затем подтягивают его к желудочно-пищеводному переходу (тракция завершается прикреплением проксимального конца зонда к маске шлема для американского футбола). Если одного желудочного баллона недостаточно для остановки кровотечения, то раздувают проксимальный пищеводный баллон, создавая в нем давление, равное давлению в системе воротной вены (25 мм рт. ст.). Метод баллонной тампонады позволяет выиграть время. После сдувания баллона более чем у 50% больных кровотечение повторяется.
12. Какие лекарства используют для лечения кровотечения из варикозно расширенных вен?
— Вазопрессин (Vasopressin) (0,4-0,8 Ед/мин в/в) — сильный сосудосуживающий препарат, снижает кровоток во внутренних органах. Следует помнить, что он вызывает также спазм коронарных сосудов, приводящий к ишемии миокарда. Можно использовать нитроглицерин для защиты миокарда.
— Глипрессин (Glypressin) (2 мг в/в через каждые 4 часа) является синтетическим аналогом вазопрессина с более длительным периодом полувыведения, более простым введением и меньшими системными побочными реакциями. В сочетании с этим препаратом также можно назначить нитроглицерин.
— Соматостатин (250 мкг в/в струйно, затем 250 мкг/ч в/в) уменьшает портальный кровоток за счет селективного сужения сосудов во внутренних органах и не вызывает системных побочных реакций.
— Октреотид (250 мкг в/в струйно, затем 50 мкг/ч в/в) является синтетическим аналогом соматостатина и обладает такой же эффективностью.
13. Какие существуют виды эндоскопического лечения?
— Склеротерапия: интраварикозная инъекция склерозирующего вещества (морруата натрия (sodium morrhuate)).
— Эндоскопическая перевязка резиновыми кольцами: лигирование варикозных узлов с помощью резиновых колец наподобие методики, принятой для перевязки геморроидальных узлов.
14. Каковы результаты эндоскопического лечения?
Одна эндоскопическая лечебная процедура позволяет остановить острое кровотечение из варикозных вен в 75% случаев.
15. Обладает ли какой-нибудь вид эндоскопического лечения преимуществами?
Да. Эндоскопическая перевязка резиновыми кольцами безопаснее, быстрее и дешевле.
16. Что такое трансюгулярный внутрипеченочный портосистемный шунт (ТВПШ)?
Трансюгулярный внутрипеченочный портосистемный шунт представляет собой методику отведения портальной крови через печень в полую вену. Стент диаметром 8 мм под рентгенологическим контролем проводят из системы печеночных вей через паренхиму печени в воротную вену. ТВПШ предназначен для лечения асцита и кровотечения из варикозно расширенных вей. Повторное кровотечение обычно обусловлено тромбированием шунта и отмечается в 10% случаев.
17. Что вы знаете о классификации Чайлда (Child)?
Классификация Чайлда отражает тяжесть печеночной недостаточности и позволяет прогнозировать риск операции и вероятную выживаемость:
Класс А: и альбумин и билирубин «находятся с правильной стороны» от 3 (альбумин сыворотки > 3 г%, билирубин сыворотки 3 мг%; прогноз неблагоприятный.
Класс В: показатели находятся между указанными выше крайними значениями.
18. Расскажите о шунтирующих операциях.
— Центральный (неселективный) шунт: портокавальный и мезентерикокавальный центральные шунты способствуют иеселективпой декомпрессии системы воротной вены. Они могут привести к обратному току крови в воротной вене, тем самым усугубляя печеночную недостаточность. Также происходит выброс больших объемов портальной крови в системный кровоток, что может способствовать развитию энцефалопатии.
— Селективный спленоренальный шунт Варрена (Warren): анастомоз дистальной части (ближе к селезенке) селезеночной вены с левой почечной веной одновременно с перевязкой левой желудочной вены. Как правило, чем центральнее расположен шунт, тем лучше декомпрессия портальной системы и тем больше вероятность энцефалопатии. Таким образом, чем лучше работает шунт, тем больше риск энцефалопатии.
19. Какова интраоперационная смертность во время формирования селективных портосистемных шунтов?
Интраоперационная смертность зависит от класса по Чайлду: 5% при классе А, 10% при классе В и 40% при классе С.
20. Показано ли экстренное формирование портокавального шунта при кровотечении из варикозно расширенных вен?
По всей видимости, нет. В большинстве клиник, если не удается остановить кровотечение эндоскопически, то накладывают внутрипеченочный шунт (ТВПШ) под рентгенологическим контролем. Процедура заменила хирургический метод во многих клиниках.
21. Какую роль в лечении портальной гипертензии играет трансплантация печени?
Трансплантация печени является единственным методом, излечивающим портальную гипертензию и заболевание, приведшее к ней. Всех больных с классами В и С по Чайлду следует расценивать как потенциальных реципиентов для трансплантации. Однако в связи с нехваткой донорских органов, подбор больных идет по более строгим критериям.
22. Мешают ли предшествующее ТВПШ или хирургическое портосистемное шунтирование выполнению трансплантации печени?
23. Следует ли лечить больных с варикозным расширением вен пищевода, если у них нет кровотечения?
После профилактических шунтирующих операций, направленных на предотвращение первого кровотечения из варикозно расширенных вен, риск больного умереть выше, чем в случае, если бы его не лечили вообще. Профилактическая эндоскопическая склеротерапия по сравнению с группами больных, где лечение не проводилось, или не дает никакого эффекта, или сопровождается худшими показателями.
В нескольких исследованиях показано, что эндоскопическое лигирование, выполненное с профилактической целью, способствует уменьшению риска кровотечения и снижает смертность, однако эти результаты требуют дальнейшего подтверждения. Профилактический прием неселективных бета-блокаторов ведет к уменьшению риска первого кровотечения из варикозно расширенных вен и, но всей видимости, улучшает выживаемость. Кровотечение более вероятно у больных с большими варикозными узлами. Именно им следует проводить профилактическое лечение.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Портальная гипертензия
Чаще всего портальная гипертензия развивается у больных с циррозом печени и является одним из факторов, приводящим к летальному исходу при данном заболевании. Для портальной гипертензии характерно расширение вен передней брюшной стенки, геморроидальных вен и вен пищевода. Печеночная недостаточность при циррозе печени приводит к недостаточной выработке белков свертывания крови, поэтому у этих пациентов повышенная кровоточивость. Этим обусловлена высокая летальность от кровотечений при портальной гипертензии. Даже при современном состоянии медицины летальность при кровотечении из варикозно расширенных вен составляет более 50%.
Лечение портальной гипертензии в Инновационном сосудистом центре
В Инновационном сосудистом центре для лечения портальной гипертензии применяются как классические операции по созданию сплено-ренальных анастомозов, так и экстренные эндоваскулярные операции трансъягулярного портокавального шунтирования (TIPS).
Эндоваскулярные операции выполняются на ангиографическом комплексе с дополнительным использованием визуализации воротной вены с помощью УЗИ навигации. Такие вмешательства проводятся под местной анестезией с внутривенной седацией.
Операции сплено-ренального анастомоза выполняются у сохранных пациентов, перенесших кровотечение из варикозно-расширенных вен пищевода. Такие вмешательства мы выполняем под наркозом через доступ в левой боковой стенке живота с переходом на грудную клетку. Подобные вмешательства позволяют избежать смертельно-опасных осложнений портальной гипертензии.
 Причины и факторы риска
Причины и факторы риска
Портальная гипертензия возникает, когда что-то препятствует кровотоку через печень, повышая давление внутри воротной вены. Эта обструкция (закупорка) может быть внутрипеченочной, подпеченочной (внепеченочной) или надпеченочной.
Внутрипеченочные причины портальной гипертензии
Основной причиной возникновения гипертензии является цирроз (в 70% случаев). Есть много причин возникновения цирроза, наиболее распространенной из них является злоупотребление алкоголем. Цирроз печени может вызвать обширный фиброз (рубцевание). Интенсивное рубцевание препятствует прохождению жидкостей через печень. Фиброз окружает сосуды в печени, что затрудняет кровообращение.
В качестве причины портальной гипертензии выступает большое количество болезней:
Подпеченочные причины портальной гипертензии
Надпеченочные причины портальной гипертензии
Эти причины вызваны обструкцией кровотока из печени в сердце и могут включать:
Международные данные по распространенности портальной гипертензии неизвестны, хотя известно что 80% пациентов страдают от портальной гипертензии из-за внутрипеченочных причин, то есть цирроза печени.
Течение заболевания
Течение заболевания можно разбить на 4 стадии:
I стадия — начальная
Заболевание уже появилось, но ещё не может диагностироваться. Протекает бессимптомно, либо пациенты ощущают тяжесть в правом подреберье и легкое недомогание.
II стадия — умеренная
Появляются выраженные клинические симптомы заболевания. Боли в верхней половине живота, метеоризм, расстройства пищеварения (отрыжка, изжога, тяжесть в животе и т.д.), спленомегалия и гепатомегалия (увеличение печени).
III стадия — выраженная
Присутствуют все признаки и симптомы портальной гипертензии в резко выраженной форме.
IV стадия — стадия осложнений
Развивается напряженный асцит, плохо поддающийся терапии, повторяющиеся кровотечения, а также возможные осложнения.
Осложнения
Основные осложнения: желудочно-кишечные кровотечения, асцит и печеночная энцефалопатия (печеночная недостаточность, комплекс психических, нервных и мышечных нарушений).
Спленомегалия часто вызывает анемию, низкие показатели лейкоцитов и низкие показатели тромбоцитов.
Общими осложнениями, связанными с портальной гипертензией, являются аспирационная пневмония, сепсис, почечная недостаточность, кардиомиопатия, аритмии и гипотония.
Портальная гипертензия является опасным заболеванием, поскольку может вызвать кровотечение. Во многих случаях эпизоды кровотечения считаются неотложными медицинскими ситуациями, потому что смертность от варикозных кровотечений составляет около 50%. Варикоз пищевода очень распространен у людей с прогрессирующим циррозом, и считается, что у каждого из трех человек с варикозом развивается кровотечение.
Прогноз
Портальная гипертензия является осложнением основного заболевания печени. Это заболевание часто можно контролировать, а выживаемость зависит от сохранения функций печени. Чем хуже печень выполняет свои функции, тем хуже прогноз.
Более высокие показатели смертности и заболеваемости у пациентов с тяжелым и стойким желудочно-кишечным кровотечением. Смертность пациентов с диагнозом варикозного расширения вен пищевода составляет 30%.
Пациенты, которые имели хотя бы один эпизод кровотечения из-за варикоза пищевода, имеют 80% шансов повторного кровотечения в течение 1 года. У пациентов с варикозом пищевода осложнения иммунных, сердечно-сосудистых и легочных систем способствуют примерно 20-45% смертей.
Преимущества лечения в клинике
Диагностика
Когда кровь не может легко протекать через печень, она пытается обойти портальную систему, используя венозную систему, чтобы вернуться к сердцу. Возникают осложнения, связанные со снижением кровотока через печень и повышенным давлением внутри вен, что приводит к расширению вен. Варикоз может возникать в пищеводе, желудке и прямой кишке.
Когда кровь пытается найти другой путь к сердцу, открываются новые кровеносные сосуды. Среди них те, которые проходят вдоль стенки верхней части желудка и нижнего конца пищевода. Эти вены могут кровоточить. Кровотечение может быть мягким, в этом случае анемия является наиболее распространенным симптомом; либо серьезным, сопровождающееся кровавой рвотой или меленой (черным, смолистым стулом, который появляется из-за кровотечения из верхних отделов желудочно-кишечного тракта). Варикоз пищевода и желудка может привести к кровотечениям, угрожающим жизни.
Брюшная водянка — избыточное скопление жидкости внутри брюшины, обусловленное сочетанием факторов, включая повышенное давление в портальной системе, застой крови и уменьшение уровня белка в крови. Асцит может достигать огромных размеров, сдавливая диафрагму и мешая нормальному дыханию.
Обратимое расстройство нервной и психической деятельности при заболеваниях печени. Проявляется спутанностью сознания, раздражительностью и сонливостью из-за накопления токсических веществ из-за неспособность печени адекватно фильтровать их.
Увеличение селезенки основной симптом при внепеченочной гипертензии, часто сопровождается анемией и тромбоцитопенией (низким уровнем тромбоцитов в кровотоке).
Снижение количества лейкоцитов в крови увеличивает риск инфицирования. Спонтанный бактериальный перитонит наиболее частое инфекционное заболевание, сопровождающее цирроз и печеночную гипертензию. Сопровождается ознобом, лихорадкой и болью в животе.
Портальная гипертензия является опасным осложнением многих заболеваний печени и несет значительные риски для жизни. Диагностика данного заболевания основана на клинических данных, результатах ультразвуковых и эндоскопических исследований желудка.
Лабораторные исследования позволяют оценить функцию печени и почек, что влияет на прогноз заболевания. С целью подготовки к возможному вмешательству при портальной гипертензии используются методы визуализации сосудов воротной системы. Нами используются методы компьютерной томографии и магнито-резонансной диагностики вен брюшной полости.
В клинике применяются следующие диагностические методы:
Лечение
Лечение портальной гипертензии представляет собой сложную задачу. Сложность связана с тем, что развивающаяся печеночная недостаточность обуславливает плохую переносимость тяжелых сосудистых вмешательств. Однако в нашей клинике отработали технологии лечения портальной гипертензии с низким риском для жизни пациента.
Операции по поводу кровотечений из вен портальной системы
Специальный двухкомпонентный зонд позволяет плотно сжать верхний отдел желудка и нижний отдел пищевода, придавив расширенные вены. Наряду с другими мероприятиями (переливанием плазмы, крови и гемостатических препаратов) позволяет остановить тяжелое желудочно-кишечное кровотечение. Остановка кровотечения не устраняет его причины, поэтому неизбежен рецидив. Но использование этого зонда позволяет отложить вмешательство на портальной системе на более спокойный период и провести его в плановом порядке. Держать зонд в раздутом состоянии рекомендуется не более 6 часов, после чего распускать его на час. Общая продолжительность использования не должна превышать более 2 суток.
Эндоваскулярная технология остановки кровотечения из варикозно-расширенных вен пищевода. Редко выполняется как самостоятельное вмешательство, так как требует чреспеченочного доступа, однако применяется совместно с созданием транспеченочного портокавального анастомоза (TIPS). В просвет варикозно-расширенных вен вводятся спирали и микроэмболы, которые блокируют кровоток в кровоточащих сосудах и способствуют остановке кровотечения.
Современный высокотехнологичный метод лечения портальной гипертензии, применяемый в экстренном порядке или как подготовка к пересадке печени. Смысл вмешательства заключается в создании искусственного соустья между ветвями воротной вены в толще печени и печеночной веной из системы нижней полой. В результате улучшается отток из воротной системы и снижается давления в варикозно-расширенных венах пищевода. Кровотечение быстро останавливается.
Варикозное расширение вен пищевода с кровотечением (I85.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Терминология, используемая в эндоскопии при описании источника кровотечения
Все кровотечения делят на активные (продолжающиеся) и постгеморрагический период (остановившиеся).
При описании места кровотечения используют следующие термины:
· кровоточащая точка (диаметром 1 мм);
· кровоточащее пятно (кровотечение с поверхности от 1 до 5 мм в диаметре).
Первые три признака служат критерием высокого риска возможного рецидива кровотечения. При наличии гематинового струпа и точечных отложениях гематина риск рецидива кровотечения невелик.
Этиология и патогенез
Первый эпизод кровотечения. Частота обнаружения ВРВП у больных циррозом печени колеблется от 25 до 80%, составляя в среднем 60%. Ежегодно варикоз развивается у 10-15% больных циррозом. Увеличение размеров вариксов от маленького до большого происходит у 10-20% больных в течение года после первого обнаружения. Процесс формирования происходит быстрее при алкогольной этиологии заболевания.
Клиническая картина
Cимптомы, течение
Диагностика
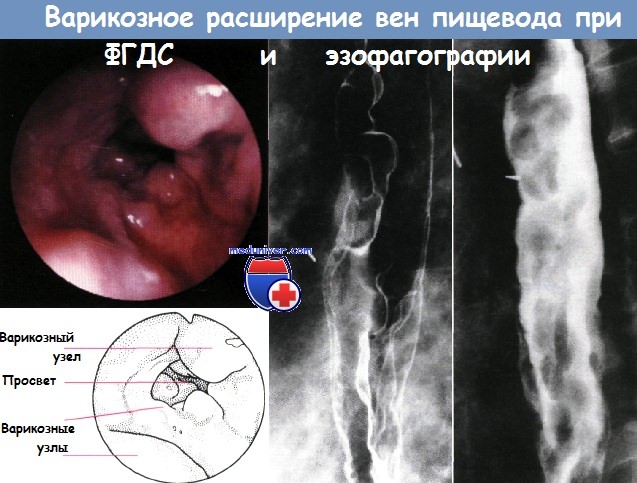
Эзофагогастродуоденоскопия позволяет диагностировать портальную гипертензионную гастропатию, варикозные вены пищевода (визуализируются как извилистые дефекты наполнения в нижнем отделе пищевода), оценить эффективность проводимого консервативного и оперативного лечения.
Кроме того, с помощью этого исследования можно определить тяжесть трофических изменений слизистой пищевода и стенки вен, а также выявить факторы риска возникновения кровотечений (расширение пищевода, эрозивный эзофагит, телеангиэктазии и красные маркеры: пятна «красной вишни», гематоцистные пятна).
Эзофагогастродуоденоскопия выполняется у всех пациентов с подозрением на наличие портальной гипертензии.
Кроме того, у всех больных циррозом печени необходимо подозревать возможность возникновения этого осложнения и проводить им эзофагогастродуоденоскопию. При обнаружении варикозных вен пищевода или желудка диагноз портальной гипертензии не вызывает сомнений.
Иногда обнаружение варикозных вен пищевода или желудка являются случайной находкой у пациентов, которые обследовались по поводу дисфагии или диспепсии, резистентной к терапии. Такие больные нуждаются в комплексном обследовании с целью подтверждения диагноза портальной гипертензии.
Если состояние пациентов с циррозом печени стабильное, то повторные эзофагогастродуоденоскопии проводятся им раз в 2-3 года. Если состояние пациентов с циррозом печени стабильное и варикозные вены у них небольших размеров, то повторные эзофагогастродуоденоскопии проводятся им раз в 1-2 года для оценки динамики патологического процесса.
Эндоскопические факторы риска возникновения кровотечений:
Пятна «красной вишни» при эндоскопии выглядят как незначительно выступающие участки красного цвета, располагающиеся на вершинах варикозно расширенных вен подслизистого слоя. Они часто множественные, диаметром до 2 мм. Этот признак наблюдается у 50% больных с варикозными венами пищевода.
Гематоцистные пятна представляют собой расширенные интраэпителиальные венозные узлы. Эндоскопически они выглядят как пузырьки красного цвета, обычно солитарные, диаметром около 4 мм. Этот признак наблюдается у 8% пациентов с варикозными венами пищевода. Гематоцистные пятна являются наиболее слабыми участками варикозной стенки и местом развития профузного кровотечения.
Телеангиэктазии представляют собой сеть мелких извитых сосудов микроциркуляторного русла, расположенных субэпителиально, преимущественно в нижней трети пищевода.
Рентгенологические исследования пищевода с бариевой взвесью являются простым и доступным методом.
Первая степень ВРВП: изменения, как правило, не выявляются, но иногда рельеф слизистой оболочки образован утолщенными и извитыми складками, похожими на желудочные.
Вторая степень ВРВП проявляется одиночными и групповыми дефектами накопления на рельефе или контуре пищевода округлой, овальной или извитой формы.
Третья степень ВРВ— складки слизистой оболочки пищевода постоянно расширены, в с/3 и н/3 пищевода отчетливо видны крупные узлы, гроздевидные и полиповидные конгломераты, резко выбухающие и суживающие просвет пищевода.
Ультразвуковая диагностика — дает возможность оценки ряда объективных признаков портальной гипертензии: расширение и появление извитости хода воротной, селезеночной и верхней брыжеечной вен; варикозное расширение просвета вен верхнего отдела желудка с утолщением его стенок; увеличение размеров печени и селезенки; появление портокавальных анастомозов; асцит; замедление кровотока в воротной вене по результатам допплеровского исследования; снижение объемного кровотока в воротной вене и ее ветвях по результатам дуплексной ангиографии.
Метод магниторезонансной томографии позволяет: получить изображение паренхиматозных органов брюшной полости, крупных сосудов, забрюшинного пространства; диагностировать диффузные и очаговые заболевания других органов брюшной полости и забрюшинного пространства; определить точные размеры печени, селезенки, наличие асцита, состояние и изображение крупных сосудов.
Эндоскопическая ультрасонография — неинвазивный метод оценки состояния магистральных сосудов системы воротной вены и коллатералей. Эндосонографический мониторинг склеротерапии либо лигирования вен позволяет в ранние сроки определить до 30% случаев неадекватной обтурации вен и объективизировать результаты проводимой терапии.
Дифференциальный диагноз
Лечение
Способы достижения гемостаза при активном кровотечении из вен пищевода можно разделить на 4 группы:
Медикаментозная терапия
Терлипрессин (Terlipressin) – синтетический аналог вазопрессина. Дозировка 2 mg каждые 4-6 часов (внутривенно), в течение 24-48 часов. В одном из исследований использование этого препарата у 80 человек с варикозным кровотечением позволило достигнуть гемостаза в 80 % случаев, осложнения встречались у 38,8 % больных.
Соматостатин повышает сопротивление в артериях внутренних органов и снижает портальный кровоток и портальное давление. Он вводиться болюсно в дозе 250 mcg с последующей внутривенной инфузией со скоростью 250-500 mcg в час. В упомянутой нами ранее работе его введение позволило достигнуть гемостаза в 84 % случаев, причем осложнения наблюдались только у 4 человек из 81 [4].
Эндоскопическое лечение
Баллонная тампонада
Хирургическое лечение
Шунтирующие хирургические операции. Эффективность операций такого типа сравнима с таковой для TIPS, но их травматичность гораздо выше, кроме того, развитие энцефалопатии также является серьезной проблемой.
Деваскуляризирующие операции. К ним относятся пересечение пищевода (с помощью циркулярного сшивающего аппарата, т.е. с одновременным наложением анастомоза) и деваскуляризация гастроэзофагиального соединения (пересечение пищевода, сленэктомия и перевязка перегастральных и переэзофагиальных вен). Эти вмешательства эффективно останавливают кровотечение, но не устраняют причину портальной гипертензии, что ведет к быстрому рецидиву варикозного расширения вен пищевода.
Прогноз
Приблизительно у 80% пациентов кровотечение из варикозных вен останавливается спонтанно. Однако варикозное расширение вен пищевода имеет высокую смертность и часто больше 50%. Летальность зависит прежде всего от тяжести основного заболевания печени, а не от тяжести кровотечения; кровотечение является часто фатальным у пациентов с тяжелой гепатоцеллюлярной недостаточностью (напр., прогрессирующий цирроз печени), тогда как пациенты с хорошим функциональным состоянием печени обычно выздоравливают.
У выживших пациентов с высоким риском кровотечения из варикозных вен обычно в 50-75 % случаев наблюдается рецидив кровотечения в течение последующих 1-2 лет. Постоянное эндоскопическое и медикаментозное лечение варикозного расширения вен пищевода значительно снижают этот риск, но в целом эффект на долговременную выживаемость остается крайне низким, главным образом из-за основного заболевания печени.
Профилактика
Профилактические мероприятия у пациентов с портальной гипертензией должны быть направлены на предупреждение кровотечений из варикозных вен.
Эзофагогастродуоденоскопия проводится всем пациентам с циррозом печени для выявления варикозных вен. Скрининг могут проходить и больные с низким содержанием тромбоцитов в крови, спленомегалией, хроническими заболеваниями печени со степенью тяжести классов В или С по шкале Child-Pugh.
Если размеры варикозных вен небольшие, то повторное обследование проводится через 2-3 года для оценки динамики прогрессирования патологического процесса.
Если у больного варикозные вены не обнаружены, то повторное обследование проводится через 3-5 лет.
 Причины и факторы риска
Причины и факторы риска
