что такое ваготомия желудка
Что такое ваготомия желудка
а) Показания для стволовой ваготомии:
— Относительные показания: осложненная дуоденальная язва или язва желудка II/III типа по классификации Джонсона в сочетании с пилоропластикой; рецидивная язва.
— Альтернативные операции: селективная ваготомия.
б) Предоперационная подготовка:
— Предоперационные исследования: в экстренной ситуации при прободной язве достаточно обзорной рентгенографии органов брюшной полости и ультразвукового исследования, в других ситуациях требуется эндоскопия.
— Подготовка пациента: назогастральный зонд.
в) Специфические риски, информированное согласие пациента:
— Рецидив язвы
— Повреждение пищевода (менее 1% случаев)
— Повреждение желудка
— Повреждение печени
— Нарушение опорожнения желудка (10% случаев)
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Доступ при стволовой ваготомии. Верхнесрединная лапаротомия.
ж) Этапы стволовой ваготомии:
— Принцип
— Рассечение брюшины
— Проведение ленты вокруг пищевода и ваготомия
и) Меры при специфических осложнениях. При повреждении пищевода выполните ушивание рассасывающимися швами (2-0 PGA) и укройте его стенкой желудка в виде фундопликации.
к) Послеоперационный уход после стволовой ваготомии:
— Медицинский уход: удалите назогастральный зонд на 2-й или 3-й день, удалите дренажи на 4 день.
— Возобновление питания: маленькие глотки жидкости через 3-4 дня.
— Активизация: сразу же.
— Физиотерапия: дыхательные упражнения.
— Период нетрудоспособности: 2 недели.
л) Оперативная техника стволовой ваготомии:
— Принцип
— Рассечение брюшины
— Проведение ленты вокруг пищевода и ваготомия
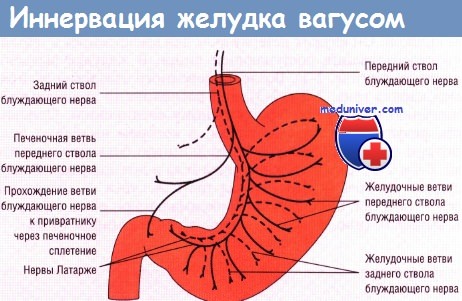
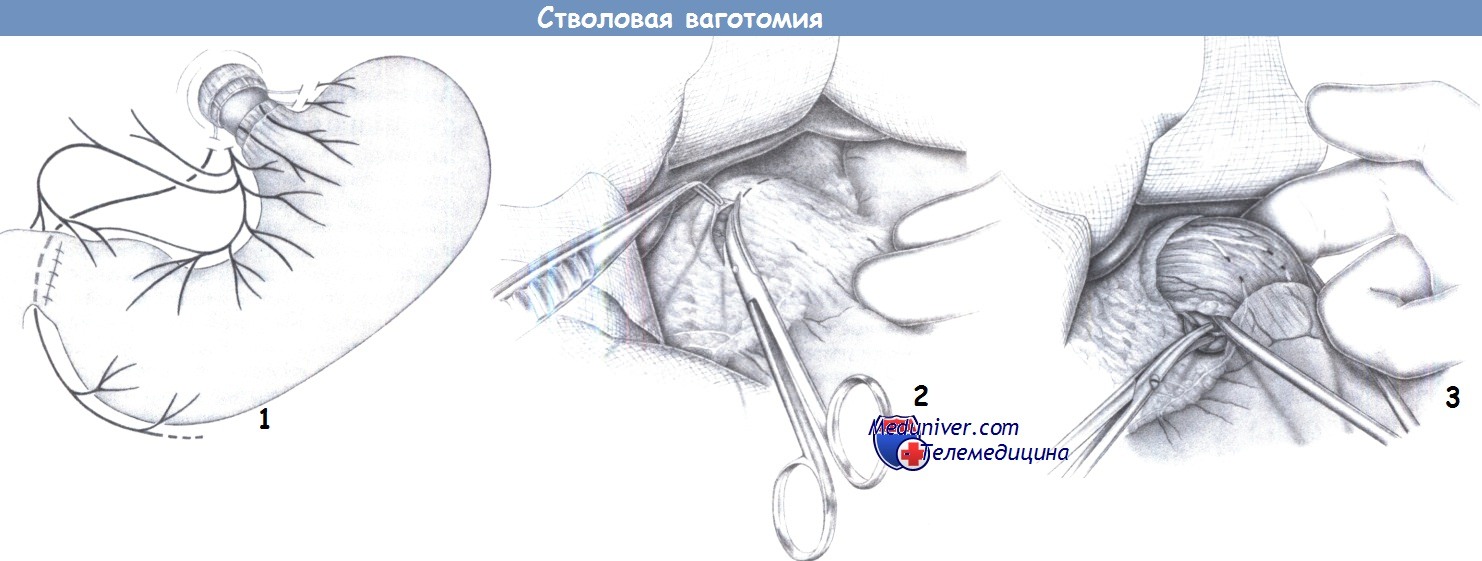
1. Принцип. Стволовая ваготомия включает пересечение всех ветвей блуждающего нерва на уровне пищеводно-желудочного перехода. Пилоропластика обязательна для компенсации нарушений опорожнения желудка вследствие стволовой ваготомии.
2. Рассечение брюшины. После верхнесрединной лапаротомии для обнажения терминального отдела пищевода покрывающая его брюшина рассекается ножницами.
3. Проведение ленты вокруг пищевода и ваготомия. После полного обнажения пищевод тупо мобилизуется, за него проводится указательный палец, а затем лента. Тракция желудка в каудальном направлении позволяет обнаружить стволы блуждающего нерва путем пальпации всей окружности пищевода.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое ваготомия желудка
а) Показания для селективной проксимальной ваготомии:
— Плановые: упорная неосложненная дуоденальная язва.
— Относительные показания: осложненная дуоденальная язва.
— Альтернативные вмешательства: лапароскопическая операция. Дистальная резекция желудка при наличии очень большой язвы («ампутирующая язва»). Селективная проксимальная ваготомия или стволовая ваготомия с пилоропластикой.
б) Предоперационная подготовка:
— Предоперационные исследования: эндоскопия, рентгеноконтрастное исследование, бактериологическое исследования, 24-часовая рН-метрия.
— Подготовка пациента: назогастральный зонд.
в) Специфические риски, информированное согласие пациента:
— Рецидив язвы (через 10 лет в 5-10% случаев)
— Повреждение желудка (в редких случаях (0,5%) некроз малой кривизны)
— Повреждение селезенки
— Повреждение пищевода
— Нарушение опорожнения желудка (5% случаев)
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Доступ при селективной проксимальной ваготомии. Верхнесрединная лапаротомия.
ж) Этапы селективной проксимальной ваготомии:
— План операции
— Доступ
— Обнаружение нерва Латарже
— Скелетизация малой кривизны I
— Скелетизация малой кривизны II
— Скелетизация дистального отдела пищевода
— Миотомия пищевода
— Миотомия малой кривизны
— Диссекция дистальной части большой кривизны
— Окончательный вид после ваготомии
— Укрывание малой кривизны
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Необходимо точное обнаружение нерва Латарже. Скелетизация малой кривизны сохраняет только те ветви нерва Латарже, которые находятся возле привратника.
— Скелетизация переднего и заднего листка малого сальника выполняется послойно вдоль малой кривизны; у очень полных пациентов может также потребоваться работа в «трех слоях».
— Избегайте избыточного натяжения желудка.
— Предупреждение: избегайте повреждения селезенки и отрыва коротких желудочных артерий.
и) Меры при специфических осложнениях. При обширной ваготомии выполняйте пилоропластику.
к) Послеоперационный уход после ваготомии:
— Медицинский уход: удалите назогастральный зонд на 2-3 день. Удалите дренажи на 3-4 день. Эндоскопический контроль через 2-6 недель.
— Возобновление питания: разрешите маленькие глотки жидкости через 2-3 дня, затем быстрый возврат к обычному питанию.
— Активизация: сразу же.
— Период нетрудоспособности: 2 недели.
л) Оперативная техника проксимальной селективной ваготомии:
— План операции
— Доступ
— Обнаружение нерва Латарже
— Скелетизация малой кривизны I
— Скелетизация малой кривизны II
— Скелетизация дистального отдела пищевода
— Миотомия пищевода
— Миотомия малой кривизны
— Диссекция дистальной части большой кривизны
— Окончательный вид после ваготомии
— Укрывание малой кривизны
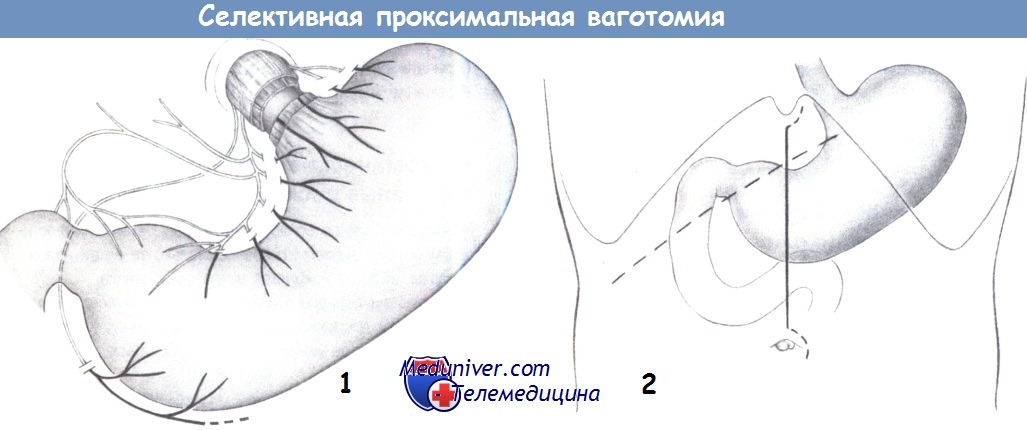
1. План операции. Скелетизация начинается вдоль малой кривизны, непосредственно проксимальнее «гусиной лапки», и продолжается прямо на стенку желудка, медиальнее нервов и сосудов.
2. Доступ. Может быть выполнен верхнесрединный разрез, при необходимости с расширением вокруг мечевидного отростка и пупка. Альтернативным доступом для пациентов с ожирением является правый подреберный разрез.
3. Обнаружение нерва Латарже. Обнаруживается нерв Латарже (передняя желудочная ветвь) обычно с его разделением на три терминальные ветви у границы тела и антрального отдела желудка (так называемая «гусиная лапка»). Желудок захватывается у границы тела и антрального отдела двумя легочными зажимами и отводится каудапьно.
Неэластичные нервные волокна натягиваются как плотные струны, которые хорошо видны и легко пальпируются. Наиболее проксимальная из трех ветвей гусиной лапки также пересекается. Диссекция начинается с поверхностного слоя с помощью зажима Оверхольта, который проводится под каждый сосудисто-нервный пучок, что позволяет пересечь его между двумя зажимами.
В ходе диссекции два дистальных «пальца» гусиной лапки необходимо сохранить, как и сам нерв Латарже. Диссекция в правильном слое облегчается предшествующим поверхностным рассечением брюшины.
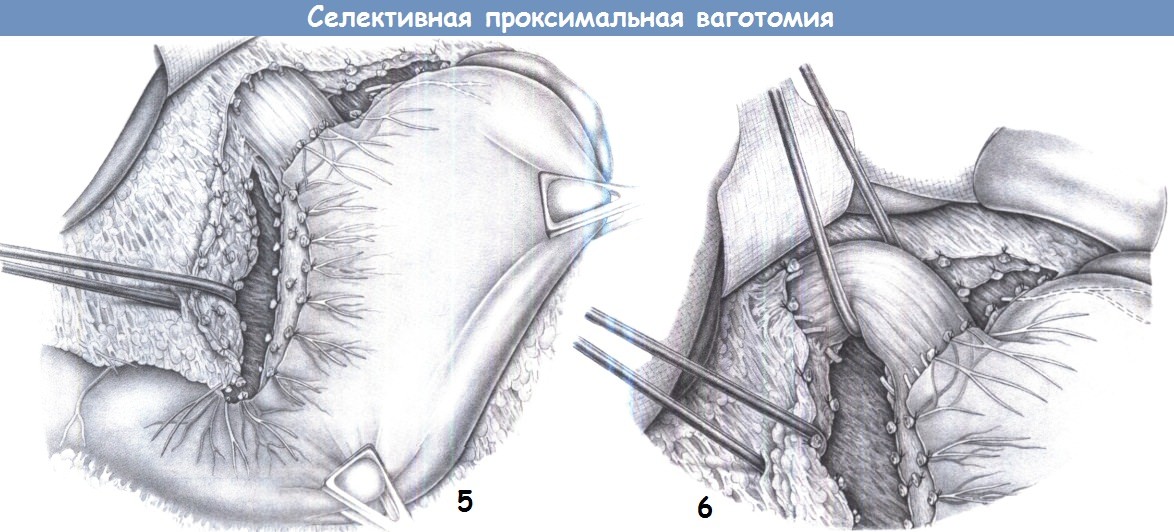
4. Скелетизация малой кривизны I. Скелетизация продолжается вдоль нерва Латарже на пищевод и включает первые 3 см большой кривизны желудка. Все поперечные сосуды и нервы пересекаются между лигатурами.
5. Скелетизация малой кривизны II. Малая кривизна скелетируется в два или три слоя. Передний и задний нерв Латарже можно взять на дренаж Пенроуза и отвести вправо для улучшения визуализации. Скелетизация включает все нервы и сосуды, идущие к малой кривизне. Эту процедуру нужно выполнять поэтапно, чтобы избежать кровотечения, которое может помешать последующей диссекции.
Должны быть пересечены все нервные волокна на передней поверхности пищевода, идущие к большой кривизне и, прежде всего, «криминальная ветвь» Грасси, а также сопровождающие их сосуды. По завершении скелетизации открывается сальниковая сумка, что позволяет легко обойти пищевод.
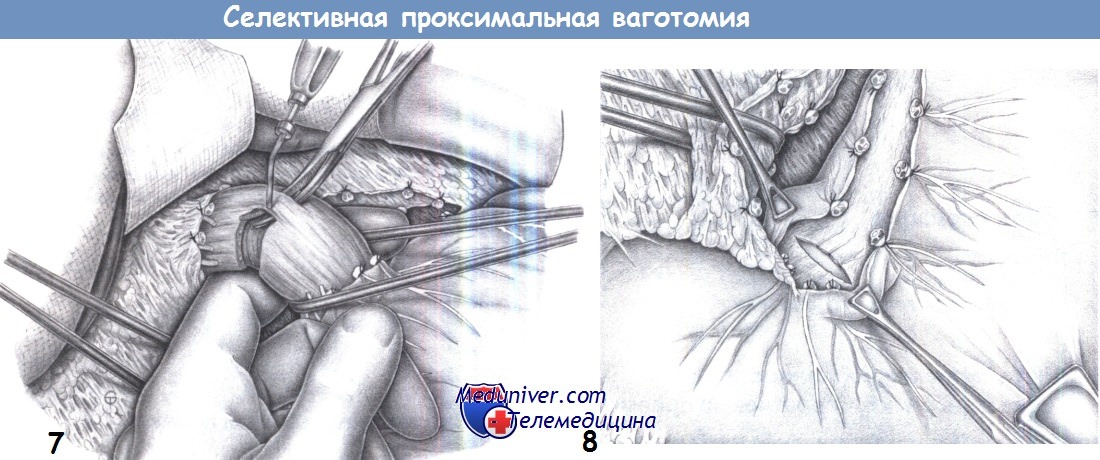
7. Миотомия пищевода. Диссекция концевых интрамуральных нервных волокон путем циркулярной миотомии является избирательным мероприятием. Для этого захватывается, поднимается зажимом Оверхольта и пересекается диатермией продольный слой мускулатуры пищевода. Особую осторожность следует соблюдать, чтобы не повредить внутренний циркулярный слой мускулатуры и слизистую пищевода. Наружный продольный мышечный слой обычно можно очень легко отделить и пересечь под контролем зрения.
Логическим обоснованием этого шага является то, что около 20% нервных волокон вагуса проходят интрамурально. Проведение указательного пальца позади пищевода позволяет мягко и безопасно выполнить миотомию на пальце.
8. Миотомия малой кривизны. Ваготомия завершается дистальной миотомией малой кривизны. Поперечная миотомия выполняется между двумя маленькими легочными зажимами на малой кривизне на уровне угла желудка с разделением всех интрамуральных волокон.
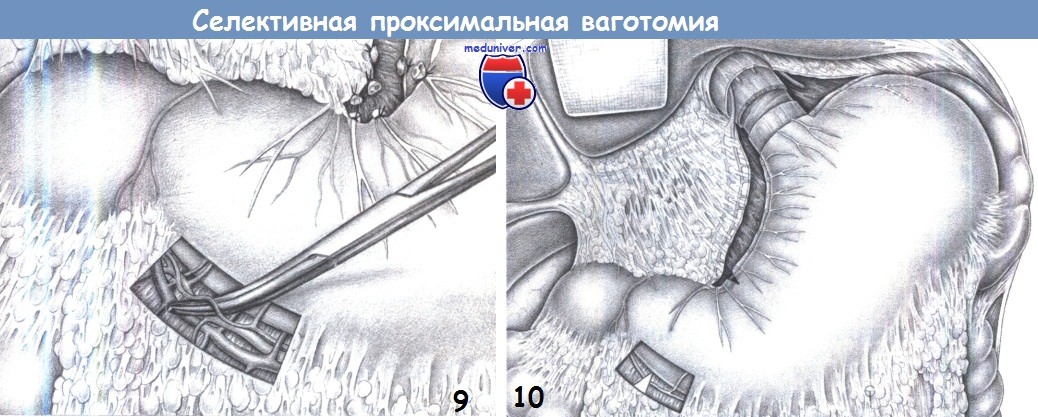
9. Диссекция дистальной части большой кривизны. Ваготомия дополняется пересечением правой желудочно-сальниковой ветви, идущей в сосудистом пучке правых сальниковых сосудов. Она пересекается между зажимами Оверхольта и перевязывается.
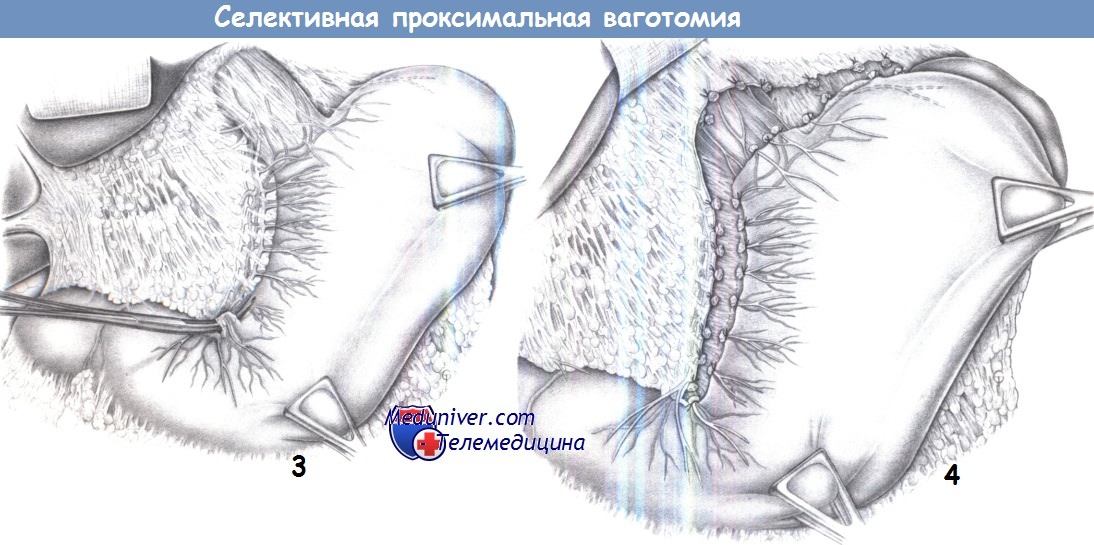
10. Окончательный вид после ваготомии. Результатом ваготомии является денервация желудка, включающая скелетизацию малой кривизны до уровня «гусиной лапки» (здесь также пересечена вторая ветвь), скелетизацию вокруг пищевода (здесь вместе с миотомией), скелетизацию 3 см большой кривизны с пересечением «криминальной» ветви, а также миотомию на уровне угла и пересечение нервов, сопровождающих желудочно-сальниковые сосуды. Эти действия являются предварительным условием для завершения селективной проксимальной ваготомии.
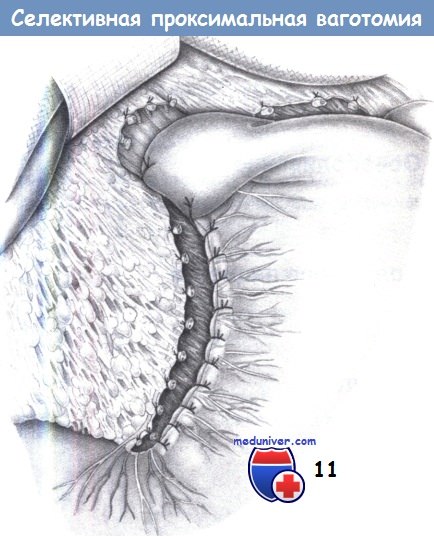
11. Укрывание малой кривизны. Затем малая кривизна укрывается отдельными швами, которые сопоставляют серозную оболочку для предотвращения некроза в области малой кривизны и регенерации нервов. Избирательной мерой является вентральная фундопликация для предотвращения возможного желудочно-пищеводного рефлюкса и, в то же время, для укрывания выполненной миотомии. В качестве шовного материала используется PGA 3-0.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Селективная проксимальная ваготомия
Селективная проксимальная ваготомия — хирургическая операция, один из вариантов операций ваготомии, заключающейся в пересечении блуждающего нерва (вагуса) или его отдельных ветвей, стимулирующих секрецию соляной кислоты в желудке. Селективная проксимальная ваготомия, как и другие варианты ваготомии, применяется для лечения язвы желудка и двенадцатиперстной кишки, рефлюкс-эзофагита и других кислотозависимых заболеваний. Код селективной проксимальной ваготомии (без дренирования) A16.16.018.002.
Селективная проксимальная ваготомия по сравнению с другими вариантами ваготомий дает минимальное число осложнений. В современных условиях часто выполняется в комбинации с другими операциями на органах желудочно-кишечного тракта, вы том числе малоинвазиным доступом, лапароскопически, а также медикаментозно-термическим способом.
Отличие селективной проксимальной ваготомии от других типов ваготомий
Важным недостатком классического варианта ваготомии, является то, что перерезаемые вагусные нервы иннервируют не только кислотопродуцирующие поля желудка, но и другие его области и другие органы пищеварительной системы. Поэтому, после их денервации часто возникает так называемый постваготомический синдром, заключающийся в расстройстве моторики желудка и других органов, часто проявляющееся в виде сильной диареи, а также другие серьезные осложнения.
С целью уменьшения влияния денервации областей желудка, не содержащих секретирующих кислоту париетальные клетки, была разработана операция селективной проксимальной ваготомии, при которой осуществляется парасимпатическая денервация только кислотопродуцирующих зон — дна желудка и тела желудка. Важным является сохранение иннервации антральной части желудка, благодаря чему не нарушается механизм регулирования кислотонейтрализации.
Ограничения применения селективной проксимальной ваготомии
Селективная проксимальная ваготомия находит ограниченное применение при хирургическом лечении «сложных» язв луковицы двенадцатиперстной кишки, так как у таких пациентов достаточно редко встречается сочетание всех необходимых условий: отсутствие выраженной гиперсекреторной активности желудка (до 30 ммоль/л); наличие неизмененной слизистой оболочки антрального и фундального отделов желудка; отсутствие суб- и декомпенсированной формы дуоденостаза. Селективную проксимальную ваготомию обязательно следует дополнять удалением язвы и дуоденопластикой, если отсутствует органическая несостоятельность пилорического жома, либо пилоропластикой, если имеет место органическая или функциональная несостоятельность пилорического сфинктера (В.В. Сахаров).
Лапароскопическая селективная проксимальная ваготомия методом скелетирования является длительным, технически сложным, дорогостоящим оперативным вмешательством и может успешно выполняться в специализированных лечебных учреждениях (О.В. Ооржак).
Контроль полноты ваготомии
| Так как целью операции при селективной проксимальной ваготомии является пресечение вагусных волокон, идущих к кислотопродуцирующим полям желудка и неперсечение остальных, то контроль полноты ваготомии является важнейшей составляющей операции. Коллективами врачей и инженеров под руководством чл.-корр. РАМН Ю.М. Панцырева и акад. РАН А.Н. Девяткова разработана аппаратура и метод контроля полноты ваготомии с помощью интраоперационной внутрижелудочной рН-метрии. |
Для интраоперационной рН-метрии используется специальный рН-зонд с каналом для аспирации желудочного содержимого и ацидогастрометр интраоперационный АГМИ-01. Из предоперационной подготовки исключаются препараты, оказывающие влияние на желудочную секрецию. После лапаротомии и ревизии брюшной полости внутривенно вводится пентагастрин в дозе 0,006 мг на кг массы больного или гистамин в дозе 0,024 мг/кг. На фоне стимуляции секреции измеряются исходные показатели рН в желудке. При определении гипо- и анацидности тест считается неинформативным и не проводится.
Через 3-45 минут после введения пентагастрина (гистамина) стимуляция секреции продолжается в течение всей операции. Во время ваготомии и после ее окончания проводится тщательная аспирация желудочного содержимого через зонд. После выполнения селективной проксимальной ваготомии измерение кислотности слизистой оболочки достигается хирургом путём прижатия сурьмяного электрода к стенке желудка без чрезмерного давления по четырем основным линиям — малой и большой кривизне, передней и задней стенке. При наличии секретирующих полей проводится дополнительное пересечение интактных волокон нерва и повторный контроль ваготомии. Ваготомия считается полной при возрастании рН по всей поверхности слизистой желудка до 5 и больше (Ю.М. Панцырев, С.А. Чернякевмч, И.В. Бабкова, 1999).
Ваготомия
Ваготомия (от лат. nervus vagus — блуждающий нерв и греч. tomē — разрез, рассечение) — хирургическая операция, применяемая для лечения язвы желудка и двенадцатиперстной кишки, а также рефлюкс-эзофагита и других заболеваний пищевода и заключающаяся в пересечении блуждающего нерва или его отдельных ветвей, стимулирующих секрецию соляной кислоты в желудке. Основной целью ваготомии является снижение кислотопродукции в желудке и заживление язв в желудке и двенадцатиперстой кишке или уменьшение воздействия кислоты на слизистую пищевода за счет снижения кислотности желудочного содержимого. Код ваготомии по «Номенклатуре медицинских услуг» A16.16.018.
Из истории ваготомии
Впервые ваготомию у человека выполнил Exner в 1911 году. Широкое применение ваготомии началось с 1940-х годов. Для своего времени ваготомия стала значительным шагом вперед в лечении язвенной болезни, так как она во многих случаях позволяла отказаться от резекции желудка. Первоначально считалось, что рецидивы язвы случаются только у 5 % оперированных. Однако в дальнейшем выяснилось, что со временем частота рецидивов существенно возрастала и достигала 50%. У многих пациентов после операции развивался так называемый постваготомический синдром, основное проявление которого состояло в развивающемся нарушении эвакуации содержимого желудка, что приводило к тяжелым последствиям. После открытия и внедрения в клиническую практику антисекреторных препаратов, снижающих продукцию соляной кислоты париетальными клетками (Н2-блокаторов и ингибиторов протонной помпы), количество ваготомий значительно снизилось. В 1993 г. на конференции в школе медицины Йельского университета было принято соглашение о том, что ваготомия не может рассматриваться как метод выбора в лечении пептической язвенной болезни (В.Т. Ивашкин).
Основные варианты выполнения ваготомии
Ваготомия может сопутствовать другим операциям, например, при лечении язвенной болезни желудка и двенадцатиперстной кишки ваготомия выполняют с дренированием желудка, при хирургическом лечении рефлюкс-эзофагита селективная проксимальная ваготомия применяется совместно с операции фундопликации (О.С. Васнёв, К.В. Пучков и др.).
В настоящее время ваготомия выполняется не только традиционным, открытым способом, но и лапароскопическим. «Золотым» стандартом в неотложной хирургии является стволовая ваготомия, которую доступно выполнить лапароскопическим способом, а дренирующую желудок операцию с ликвидацией осложнения заболевания из местного минилапаротомного доступа (А.И. Михалев).
Демпинг-синдром
Поделиться:
Болезни оперированного желудка — частые осложнения хирургического вмешательства на пищеварительной системе. Около 30 % больных с болезнями желудка отмечают лишь временное улучшение после оперативного лечения, а затем у них появляются новые признаки желудочного дискомфорта. Одна из причин такого дискомфорта — демпинг-синдром.
Что такое демпинг-синдром
Название «демпинг-синдром» произошло от английского слова dumping, что означает «сброс». При развитии этой патологии пища не переваривается в желудке полностью, а поступает в двенадцатиперстную кишку в ускоренном режиме. При этом пищевой комок не подвергается должной обработке в желудке, а в кишке еще не успевают выделиться пищеварительные соки. И тогда организм сигнализирует о том, что ему нужна помощь.
Когда возникает
Есть две основные операции, после которых особенно часто возникает демпинг-синдром: это резекция желудка и ваготомия.
Резекция желудка. В ходе этой операции удаляется часть желудка, а иногда и весь орган полностью. Радикальность подхода зависит от степени и глубины поражения. Такое лечение применяется при язвенной болезни и ее осложнениях (кровотечениях, перфорациях, прорастании в соседние органы), а также при опухолях желудка.
Ваготомия. Основной нерв, отвечающий за связь нервной системы с желудком и двенадцатиперстной кишкой, — это вагус, или блуждающий нерв. Его задача — обеспечить функционирование всего желудка в целом, в том числе моторику и секрецию желудочного сока. При язвенной болезни производство кислоты и без того усиливается, поэтому может быть рекомендована операция по удалению всего вагуса или его части в области желудка. Удаление нерва приводит к уменьшению проявлений язвы, но нарушает моторику и секрецию в желудке, ведь основного «регулятора» пищеварения больше нет.
Послеоперационное нарушение поступления пищи развивается по одному из двух вариантов: или играет роль само уменьшение желудка и изменение «пути» прохождения пищи, или нарушается нервная регуляция процесса пищеварения.
Клинические симптомы
Проявления демпинг-синдрома трудно спутать с чем-то, они достаточно яркие. Дискомфорт начинается уже через полчаса после приема пищи. Больной ощущает переполнение в животе (как выражаются многие пациенты — «распирает под ложечкой»), что сопровождается общим упадком сил. Возникает желание прилечь и поспать, кружится голова, иногда даже бросает то в жар, то в пот, дело может дойти и до обморока.
Со стороны других органов также развиваются патологические реакции: учащается пульс, ноги и руки могут неметь, ощущаются мурашки, учащаются позывы к мочеиспусканию и увеличивается количество мочи. Развиваются понос или запор, вздутие живота.
Со временем начинают проявляться нарушения всасывания в виде белково-энергетической недостаточности, авитаминоза, снижения иммунитета из-за недостаточного поступления нутриентов и общетоксического действия плохо переваренной пищи.
Особые «провокаторы» приступов — продукты, богатые углеводами, а также молочная пища. Углеводы являются средой, стимулирующей брожение, создают при этом большой объем и требуют достаточной обработки ферментами, а молочная пища содержит белки, которые нуждаются в тщательной обработке в желудке, и также способствует нарушению продвижения пищи.
Выделяют ранний демпинг-синдром, который развивается через полчаса после еды, и поздний, который начинается через 2–2,5 часа и связан с большим поступлением инсулина в кровь.
Как диагностировать демпинг-синдром
Во-первых, необходимо знать, была ли операция. Указанные жалобы должны возникнуть после нее. Отсутствие оперативного вмешательства скорее говорит о другой патологии ЖКТ.
Во-вторых, следует учесть характерные жалобы, возникающие после еды. Можно также провести пробу с ЧСС и АД через 20–30 минут после приема пищи. ЧСС характерно увеличится, а АД снизится.
Читайте также:
Ликбез по диагностике: гастроскопия
Из инструментальных методов поможет проведение рентгенологического исследования с бариевой взвесью. Больному предлагается выпить контрастное вещество и сделать ряд рентгеновских снимков. При демпинг-синдроме будет наблюдаться ускоренное опорожнение желудка и поступление содержимого в кишечник. Анализы, возможно, покажут анемию, снижение общего белка и другие маркеры нарушения всасывающей способности пищеварительной системы.
Необходимая диета
Неотъемлемой частью лечения является модификация образа жизни и питания. Пища не должна содержать продуктов, богатых быстрыми углеводами (мучное, сладкое, белый хлеб, рис, макароны), нужно полностью исключить молочные продукты.
Питание должно быть дробным: 5 или 6 приемов пищи в день небольшими порциями. Жидкость необходимо потреблять в достаточном количестве, но не пить за полчаса до и полчаса после еды. После приема пищи рекомендуется полежать и не совершать каких-либо активных действий. Также необходимо отказаться от курения и употребления алкоголя.
Медикаментозное лечение
Спектр препаратов для лечения достаточно широк и определяется преобладающими нарушениями. Если преобладает активация симпатической (возбуждающей) нервной системы, применяются седативные вплоть до транквилизаторов. Для замедления моторики применяют спазмолитики за полчаса до еды — платифиллин или атропин подкожно.
Также назначают октреотид. Этот препарат замедляет моторику ЖКТ и высвобождение инсулина, что предупреждает развитие обоих типов демпинг-синдрома.
В качестве заместительной терапии применяют желудочный сок, ферменты. Это способствует более полной обработке пищи. Показано назначение витаминов группы В, никотиновой кислоты в качестве общеукрепляющей терапии. При развитии остеопороза, связанного с недостаточным поступлением кальция, назначают препараты кальция с витамином D.
Коррекция анемии зависит от ее генеза — если наблюдается недостаток железа, применяют препараты железа, В12-дефицитная анемия требует постоянного введения витамина В12.
Оперативное лечение
В случае неэффективности и тяжелого течения снова прибегают к хирургической коррекции, которая заключается в редуоденизации с пластикой желудка. В культю желудка вшивается трансплантат из тонкой кишки, что замедляет скорость поступления пищи. Но, к сожалению, даже эта мера не гарантирует отсутствия демпинг-синдрома в будущем.
Демпинг-синдром — это серьезное осложнение операций на ЖКТ. Он требует тщательного наблюдения за пациентом в послеоперационный период, а также соблюдения самим человеком рекомендаций по диете и образу жизни.
Товары по теме: [product strict=» платифиллина гидротартрат»]( платифиллина гидротартрат), [product strict=» атропин»]( атропин), [product strict=» октреотид»]( октреотид)

 Читайте также:
Читайте также: 