что такое резекция уха
Что такое резекция уха
Операции открытого типа могут быть определены, как операции с удалением задней стенки наружного слухового прохода. Эти вмешательства, в зависимости от локализации и заболевания, «называются мастоидэктомия с удалением задней стенки наружного слухового прохода», «модифицированная радикальная операция» и «мастоидотомия Bondy».
Целью данного вида лечения является контроль за состоянием сосцевидного отростка в случаях развития рецидива холестеатомы, обеспечение дренажа при неоперабельной инфекции среднего уха, а иногда лучшая экспозиция труднодоступных мест височной кости.
В 1873 году Von Troltsch был первым хирургом, который отметил, что простая мастоидэктомия Schwartze должна быть модифицирована для предотвращения отореи после первичной операции. Он указывал, что наличие остаточной холестеатомы в аттике, антруме или сосцевидном отростке приводит к хроническому гноетечению.
Von Bergmann применял термин «радикальная» во всех случаях, когда для создания открытой полости удалялась верхняя и задняя стенка наружного слухового прохода. В 1890 году Zaufal подробно описал технику радикальной мастоидэктомии для эррадикации заболевания в среднем ухе и сосцевидном отростке. Это операция с созданием единой «радикальной полости» путем объединения аттика, антрума, сосцевидного отростка, барабанной полости и наружного слухового прохода, которую можно осматривать и очищать в течение жизни пациента.
Доступ в эти зоны, вовлеченные в холестеатомный процесс, должен предотвращать воспаление костной ткани. Спустя год Stacke внедрил пластику меатальным кожным лоскутом, и такая радикальная операция стала называться операцией Zaufal или Stacke.
Эффект на слуховую функцию в большинстве случаев был минимальным. Изначально тяжелое течение некротического процесса в детском возрасте часто приводит к разрушению большей части барабанной перепонки, слуховых косточек и слизистой оболочки барабанной полости. Значительное снижение слуха в этих случаях не усугубляется после удаления остатков барабанной перепонки и слуховых косточек или выскабливания слизистой оболочки среднего уха при попытке закрытия слуховой трубы.
Тем не менее, довольно хороший слух иногда сохранялся при ограниченной локализации холестеатомы в аттике с интактной натянутой частью. Korner в 1899 предложил, что в таких ситуациях могут быть оставлены барабанная перепонка и слуховые косточки. В 1910 году Bondy описал показания и технику для модификации радикальной операции при интактной натянутой части и перфорации ненатянутой части барабанной перепонки. В этой технике верхняя и часть задней костной стенки наружного слухового прохода удаляется без удаления интактной барабанной перепонки (исключение — перфорация аттика), слуховых косточек или барабанной полости.
Таким образом, при этой технике холестеатома аттика и антрума выделяются в постоянно открытую «радикально модифицированную» полость, которую можно очищать через наружный слуховой проход без дальнейшего ухудшения слуха.
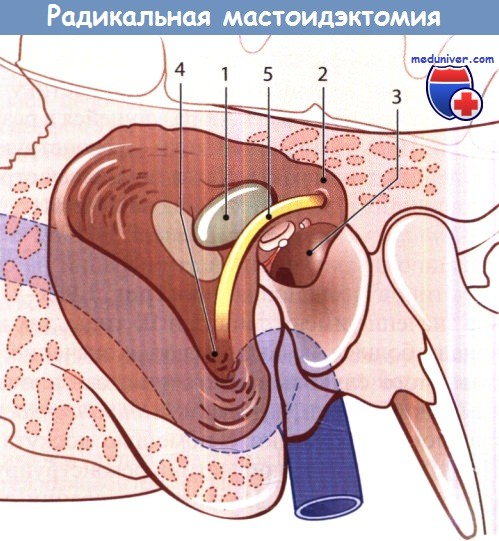
Выявлена эбурнеация сосцевидного отростка: пещера (1), аттик (2),
полость среднего уха (3) и небольшая воздухоносная полость в сосцевидном отростке (4) широко вскрыты.
Канал лицевого нерва вскрыт до уровня второго коленца (барабанный сегмент) (5).
Эти образования соединены в одну полость, открывающуюся в наружный слуховой проход.
Если планируется выполнить тимпанопластику, радикальную операцию модифицируют:
полость среднего уха отгораживают от сосцевидной полости и восстанавливают звукопроводящий аппарат.
Несмотря на четкие показания, установленные Bondy, такая модификация радикальной операции медленно внедрялась в практику. До 1929 года модификация Bondy даже не упоминалась как стандартный метод в описаниях отохирургичеких техник.8 Главной заботой отохирургов продолжали быть внутричерепные осложнения и хроническая оторрея, независимо от влияния на слух. Целью хирургии было создание безопасного и сухого уха, а функционирование не учитывалось.
Забота о сохранении или улучшении слуха, в дополнение к профилактике осложнений и хронической отореи начала развиваться после внедрения в 1938 году одномоментной операции фенестрации Lempert. К сторонникам модификации Bondy стали присоединяться отохирурги из США и других стран. Baron в 1944 году отметил, что операция Bondy стала более предпочтительной для лечения хронической отореи с холестеатомой, чем классическая радикальная операция. Внедрение тимпанопластические техники Zollner и Wullsteinl в начале 1950 годов обратили внимание на реконструкцию звукопроводящего аппарата среднего уха, еще больше изменив философию радикальности данной операции.
Успешность тимпанопластики зависит от открытия и функционирования слуховой трубы, нормальной слизистой оболочки среднего уха, нормальной барабанной перепонки и слуховых косточек, перенесших радикальную операцию. В отличие от этого, радикальные операции были направлены на закрытие слуховой трубы, удаление остатков барабанной перепонки, слизистой оболочки и слуховых косточек, устраняя тем самым какую-либо возможность восстановления. Внедрение тимпанопластических техник дало начало модифицированной радикальной мастоидэктомии.
Уточнения в модифицированной технике радикальной мастоидэктомии разработаны из-за наличия недостатков в операции Bondy. Из-за неполного удаления инфицированных клеток сосцевидного отростка часто возникают периодические или постоянные выделения из уха. Оставленная матрица холестеатомы в аттике приводит к дальнейшей эрозии и образованию грануляционной ткани за счет остеолитических ферментов, продуцируемых матрицей. Чешуйчатый эпителий часто приводит к рецидиву инфекции, возникающей из-за неполного удаления клеток верхушки и высокой шпоры лицевого нерва. Именно эти недостатки определили отказ от операции Bondy как от предпочтительной открытой техники.
Описание тимпаномастоидотомии с интактной задней стенкой наружного слухового прохода для удаления холестеатомы по Jansen в 1958 году делает упор на состояние среднего уха. Используя заушный доступ, открывают ячейки сосцевидного отростка и лицевой карман для доступа в среднее ухо. Этот доступ облегчает манипуляции в переднем эпитимпануме и всем мезотимпануме, позволяя выполнить реконструкцию барабанной перепонки.
Теоретически аэрация среднего уха при нормальном слуховом проходе и барабанной перепонке должна привести после операции к улучшению слуха. Невозможность достижения улучшения слуха при этой технике показывает важность функционирования слуховой трубы и дилемму, связанную с определением ее функции. Внимание к функции слуховой трубы при мастоидэктомии с интактной стенкой наружного слухового прохода привело к эволюции модифицированной радикальной операции из операции Bondy к полной мастоидэктомии с тимпанопластикой. Через заушный разрез все клетки сосцевидного отростка вскрывают, идентифицируют лицевой нерв, шпора лицевого нерва снимается до уровня канала лицевого нерва. Выполняется тимпанопластика с меатопластикой.
При следовании технике, в 95% случаев может быть образована сухая самоочищающаяся полость. Холестеатомы в виде эпителиальных жемчужин встречаются в 5-6% случаев и обычно удаляются амбулаторно без анестезии. Результаты слуховой функции часто не отличаются от предоперационного уровня. Детали этого метода будут описаны подробнее в дальнейших статьях на сайте.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Тимпанопластика
Оториноларингологическое отделение и челюстно-лицевая хирургия
Реконструктивные операции при хронических гнойных средних отитах, предусматривающие санацию уха и улучшение слуха, получили название тимпанопластики. Их начали внедрять в клиническую практику в 50—60-х годах XX века, и в настоящее время они нашли широкое применение при самых различных видах деструкции звукопроводящего аппарата среднего уха, часто без сочетания с санирующим вмешательством. Термин «тимпанопластика» стал означать лишь реконструктивный тип операции вне связи с санирующей, поэтому для обозначения одномоментного выполнения хирургической санации и реконструкции указывают оба вида вмешательств: «санирующая операция (реоперация) с тимпанопластикой (первичной, повторной) ».
При этом характер и объём производимых мероприятий напрямую зависят от степени поражения звукопроводящей системы. На практике принято выделять четыре основные группы патологических форм.
По предложению Вульштейна (Wullstein, 1968 г. ) выделяют пять типов тимпанопластики:
Показания и противопоказания
Тимпанопластика показана большинству больных хроническим гнойным средним отитом. Однако в настоящее время некоторые хирурги предпочитают производить тимпанопластику на «сухом» ухе, т. е, либо после проведенного санирующего (консервативного или хирургического) лечения, либо после спонтанной ликвидации воспалительного процесса. Другие хирурги выполняют тимпанопластику более широко, часто сочетая ее с санирующей операцией.
Различают клинико-морфологические и функциональные показания к тимпанопластике.
В основе клинико-морфологических показаний лежит степень патологоанатомических разрушений и интенсивность воспалительных изменений. Хирург может попытаться осуществить тимпанопластику почти в каждом случае хронического среднего отита, за исключением тех случаев, когда она противопоказана. Намного труднее сохранить сформированную систему звукопроведения.
Противопоказания могут быть безусловными и условными.
Вопрос о тимпанопластике на единственном слышащем ухе решают очень осторожно и индивидуально. Если объем минимален (например, только мирингопластика или инкудопластика), то хирург может выполнить операцию. Однако если при реконструкции требуется удаление рубцовой ткани из ниши окон лабиринта или если дефект барабанной перепонки большой и колюмелла устанавливается между основанием стремени и трансплантатом, когда трудно рассчитать наиболее рациональную длину колюмеллы, то от операции следует отказаться.
Для планирования этапности тимпанопластики удобно разделить все формы перфоративных средних отитов на «сухие» и экссудативные (гнойные и негнойные). Негнойные экссудативные формы можно расценивать как гнойные в стадии длительной ремиссии, но клинически протекающие с преобладающим поражением слизистой оболочки. В зависимости от характера выделений и состояния слизистой
оболочки они могут быть серозными и мукозными (секреторными). В свою очередь среди гнойных форм можно условно выделить формы с преобладанием поражения костной ткани (кариозные, грануляционные) или слизистой оболочки (гиперпластические, секреторные) и с образованием холестеатомы.
Такая классификация удобна для определения этапности тимпанопластики и подготовки уха к ней. Перед тимпанопластикой во всех случаях полезно провести курс общеукрепляющей терапии и обязательно санацию верхних дыхательных путей с восстановлением носового дыхания. Наличие «сухого» уха определяет возможность выполнения тимпанопластики без особой подготовки, если нет противопоказаний. При гнойных отитах необходимо провести 1—2-недельный курс предварительной интенсивной консервативной терапии. При заметной тенденции к выздоровлению целесообразно курс консервативной терапии продолжить далее с тем, чтобы через 3— 6 мес произвести тимпанопластику на «сухом» ухе без расширенного вмешательства. В других случаях после 1—2-недельной терапии следует приступить к санирующей операции, во время которой хирург решает вопрос о возможности и этапности тимпанопластики.
Тимпанопластика на этапе санирующей операции возможна в следующих случаях:
1) при сохранении малоизмененной слизистой оболочки на медиальной стенке барабанной полости в пределах не менее 1/3, главным образом в области устья слуховой трубы, окон лабиринта и промонториальной стенки;
2) при хорошей проходимости слуховой трубы;
3) при отсутствии холестеатомы в барабанной полости;
4) при отсутствии костной облитерации окна улитки.
После операции пациент находится в постели в течение суток. Антибиотики назначают на 7—10 дней. Швы снимают через 5—7 дней. Слуховой проход освобождают от тампонов постепенно. На 2-й день удаляют наружный тампон и после инсуффляции антибиотика вновь вводят стерильную турунду; на 3, 4 и 5-й день проводят то же самое; находящиеся глубоко шарики ваты не меняют, если они сухие или слегка пропитаны сукровичным отделяемым, если нет болей в ухе и других признаков обострения процесса в среднем ухе. С 6— 7-го дня начинают удалять глубоко расположенные шарики и обычно при отсутствии обострения удаление шариков заканчивается на 7—8-й день. К 9—10-му дню удаляют и резиновые полоски. Однако, при повышенной раневой экссудации их вынимают раньше. Такая же тактика применима и для тимпанопластики при интактной канальной антромастоидэктомии, поскольку барабанную полость дренируют еще и через антрум. При интрамеатальной или эндауральной тимпанопластике у больных с воспалительным процессом в среднем ухе растампонирование слухового прохода осуществляют раньше и заканчивают к 4—5-му дню. Дренаж, введенный под меатотимпанальный лоскут, удаляют по мере исчезновения необходимости в нем (в среднем через 10—14 дней). При необходимости более длительного дренирования дренаж меняется несколько раз.
Микротия и атрезия слухового прохода. Пути восстановления слуха и формирования ушной раковины
Микротия и атрезия наружного слухового прохода относятся к аномалиям развития костно-хрящевого скелета наружного уха. По статистике, в мире из примерно 10000 детей один рождается с врожденными патологиями этой области.
При микротии недостаточно развита или полностью отсутствует ушная раковина. Атрезия наружного слухового прохода — это патология развития наружного слухового прохода, полное или частичное его отсутствие. Данные аномалии зачастую сочетаются с нарушениями слуха в виде кондуктивной или смешанной формой тугоухости I-III степени. Поскольку развитие уха идет последовательно, атрезия, как правило, сочетается с аномалиями ушной раковины (примерно в 75% случаев). Микротия и атрезия бывают односторонними или двусторонними.
Данные диагнозы подразумевают под собой поэтапный подход к устранению дефектов и делится на восстановление слуха и эстетику – формирование ушной раковины.
Первоначальным и самым важным аспектом должен стать СЛУХ. С самого раннего возраста ребенка необходимо протезировать слуховым аппаратам костной проводимости на бандаже, который передает звуки по кости непосредственно в улитку внутреннего уха независимо от состояния слухового канала, наружного и среднего уха.
Сделать это можно с помощью слухового аппарата костной проводимости Ponto, который является лидер ом на рынке слухопротезирования не только в России, но и в мире. На сегодняшний день слуховые аппараты Ponto имеют самые современные и передовые технологии по сравнению с другими аналогами слуховых систем костной проводимости. Они предлагают большую мощность, более широкий частотный диапазон, а также простоту и комфорт в повседневном использовании.
В возрасте 4-5 лет завершается этап роста височной кости, и тут родители встают перед выбором, сделать имплантацию слухового аппарата костной проводимости или открыть слуховой проход.
Имплантация слухового аппарата костной проводимости представляет собой малоинвазивную операцию, которая длится не более 20 минут. За это время в височную кость вживляется имплантат размером не более 4 мм, после полного заживления (2-3 месяца) пациент может носить Ponto на опоре имплантата.
Ношение аппарата Ponto на опоре дает массу преимуществ пациенту, таких как:
Если возвращаться к вопросу эстетики (формированию ушной раковины), то тут есть несколько вариантов решения:
1. Протезирование наружного уха из силикона (на клею или имплантируемых магнитах)
2. Проведение операции по формированию ушной раковины с применением Medpor
Чаще всего формирование ушной раковины с применением Medpor рекомендуют проводить одновременно с формированием слухового прохода. Это связано с тем, что во время операции можно повредить готовое ухо из Medpor, что может привести к его деформации, инфицированию. Имплант не имеет кровоснабжения, поэтому при его оголении во время проведения операции по устранению атрезии заживление будет осложнено.
Каркас Medpor поставляется в готовом виде, то есть форма уха всегда будет одинаковой. Ухо, созданное таким образом, как правило, будет отличаться внешне от второго уха при односторонней микротии. Кроме того, полиэтиленовый каркас не живой, такое ухо не будет иметь чувствительности, и оно останется неизменным в течение всей жизни.
Данная методика применяется не так давно, и пока нет полноценной статистики результатов. Возможны сложности с долговременным эффектом. С течением времени такое ухо может измениться, потерять форму, сместиться.
Так как большинство таких операций проводится за границей, то и получить повторную помощь в случае возникновения проблем будет проблематично. В России врачи не готовы оказывать помощь после неудачных операций за границей.
3. Проведение операции по формированию ушной раковины из хрящевых тканей
Формирование ушной раковины из хрящевых тканей выполняется в несколько этапов, что займет от нескольких месяцев до 1,5 лет. Такая операция рекомендуется к проведению детям от 8 до 10 лет. Реберный хрящ пересаживают из груди ребенка и используют для создания формы уха. Затем его имплантируют под кожу там, где находилось бы здоровое ухо. После того, как новый хрящ будет имплантирован в нужное место, ребенку могут назначить дополнительные операции, а также пересадить кожу для улучшения внешнего вида ушной раковины.
В отличие от Medpor, выполненное из хряща ухо меняется со временем по форме, взрослеет, кожа на нем, адаптированная из лоскута, соответствует внешнему виду окружающей кожи, хрящевая ткань служит проводником роста сосудов. Такое ухо ведет себя как родное – это одно из основных отличий метода с хрящевым каркасом от метода с применением Medpor.
Реконструктивно-пластические операции, направленные восстановление структур среднего уха, а также на на формирование ушной раковины и наружного слухового прохода, являются технически сложными и далеко не всегда приносят ожидаемый функциональный и эстетический результат. Кроме того, они связаны с высоким риском послеоперационных осложнений. Наиболее часто возникают зарастание наружного слухового прохода, что требует повторных вмешательств в 30—46% случаев. Костная облитерация слухового прохода создает дополнительные трудности при оперативном вмешательстве, поскольку ее устранение с помощью фрез нередко приводит к развитию сенсоневральной тугоухости вследствие чрезмерного вибрационного воздействия на внутреннее ухо.
Слуховой аппарат костной проводимости Ponto ребенку необходимо поставить как можно раньше. Это станет залогом успешной адаптации ребенка в обществе и значительно облегчит реабилитацию. Позднее протезирование слуха, даже при односторонней тугоухости, приводит к задержке речевого развития ребенка, трудностям при школьном обучении, психологическим и поведенческим проблемам.
Европейские врачи рекомендуют проведение операции по установке слухового аппарата Ponto в младшем дошкольном возрасте, что, судя по проведенным исследованиям, дает ребенку возможность использовать максимальные возможности когнитивных функций. Имплантированные дети в 2,5 раза быстрее запоминают новые слова, им легче воспринимать и запоминать новую информацию.
Что же касается эстетики, то каждый сам должен сделать выбор. Готов ли он годами собирать деньги на дорогостоящую операцию в Америке, эффективность которой не доказана? Готов ли рисковать здоровьем ребенка во время 6 часовой операции, а потом наблюдать, как слуховой проход закрывается вновь?
Операция на лопоухость
Стоимость стартует от 50 тысяч рублей. Сумма фиксируется в официальном договоре после изучения анатомии конкретного пациента. На цену влияют объемы хирургического вмешательства и степень сложности манипуляций.
Почему у одних уши торчат, а у других – нет?
У каждого форма ушей уникальна настолько, что позволяет идентифицировать личность не хуже, чем отпечатки пальцев. Лопоухость обычно не является опасным для здоровья дефектом, но она провоцирует развитие комплексов и негативно влияет на психику. Насмешки и обидные прозвища – верные спутники обладателей торчащих ушей.
Анатомической нормой считается такое расположение, при котором:
В редких случаях лопоухость появляется из-за травмы, при этом раковины оказываются несимметричными, потому как оттопыривается только одна.
Иногда дефект не приобретенный, а врожденный. Причины хорошо известны:
Виды деформаций ушной раковины
Перед операцией тщательно изучаются анатомические особенности пациента. Это позволяет выполнить весь комплекс манипуляций для исправления лопоухости.
Выделяют 4 основных типа дефектов.
Макротия – чрезмерно большие ушные раковины наблюдаются как у здоровых людей, так и у имеющих проблемы с сосудами. Развивается макротия также из-за нарушений в развитии и других аномалий.
Когда без операции не обойтись?
Если ликвидировать проблему в раннем детском возрасте консервативными методами не удалось, рекомендована операция по устранению лопоухости. Она выполняет эстетическую функцию, устраняет психологический дискомфорт и улучшает качество жизни, а также положительно влияет на здоровье.
На заметку! Коррекция проводится пациентам старше 11 лет. Именно к этому возрасту прекращается рост и формирование ушного хряща. Становится возможным наиболее полно очертить степень патологии и максимально эффективно ее устранить.
Избавиться от лопоухости нужно обязательности, если дефект стал следствием травмы, если он ухудшает слух и повышает риск развития отитов и других патологий. В таких случаях жить с лопоухостью становится опасно для здоровья.
Кому пластика ушей противопоказана?
Убрать лопоухость невозможно, пока у пациента наблюдаются:
Важно! Любой вид отопластики невозможен при беременности, кормлении и во время менструации. Эти ограничения являются относительными, так как носят временный характер.
Операция на лопоухость: что нужно знать?
Коррекция ушей – несложная процедура, но и она требует от пациента тщательной подготовки, а от пластического хирурга – опыта. Кроме консультаций с определением вида патологии и метода устранения, обязательно проводится обследование для выявления противопоказаний. Комплексная диагностика помогает провести манипуляции по запланированному сценарию и исключить риск осложнений. Назначается благоприятный день для проведения операции.
Обезболивание
Взрослым пациентам операцию проводят под местной анестезией. Ее вполне достаточно, чтобы выполнить коррекцию безболезненно. Детям и по индивидуальным предпочтениям иногда назначается применение общего наркоза. В этом случае проводятся дополнительные консультации с врачом-анестезиологом, а перед операцией вводятся ограничения к приему пищи и питью.
Важно! Категорически запрещено за 2 недели до устранения лопоухости принимать лекарства, разжижающие кровь (аспирин, пенталгин, цитрамон и пр.). Они увеличивают риски кровотечения.
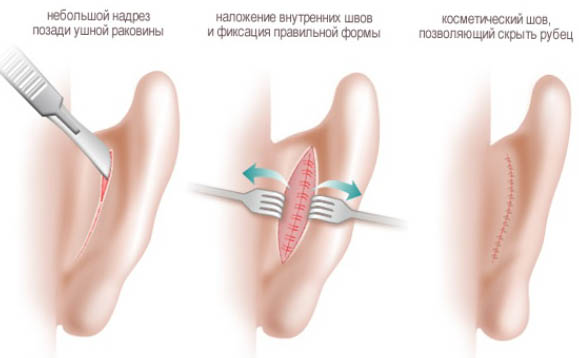
Как проходит операция на уши?
Задача врача – придать уху новое положение. Чтобы помочь ушной складке растянуться, стать более эластичной, ее предварительно утончают. Важно не подтянуть раковину слишком близко, ведь сильно прижатые к черепу уши смотрятся не лучше чрезмерно оттопыренных. Операция по исправлению лопоухости длится не более 2 часов.
Пластическим хирургом последовательно выполняется следующий комплекс действий:
На заметку! Расположение разреза делает его незаметным для окружающих и не портит общий внешний вид.
Восстановительный период
После устранения лопоухости под местным обезболиванием пациент отправляется домой через 2-3 часа. В период 8-10 дней после операции он приходит на осмотры и перевязки. Затем повязка и швы снимаются. Оценивается первый результат.
Кстати! Гематомы и отеки в прооперированной области в первые 5-7 дней являются нормой. Если беспокоят сильные боли, а отек не спадает, а увеличивается, нужно срочно обратиться к врачу.
Две недели нельзя принимать горячие ванны. Два месяца во время сна для предотвращения повреждений рекомендуется надевать эластичный бинт или специальную повязку-фиксатор. Еще полгода следует внимательно и бережно относится к области коррекции.
Возможные осложнения
Если пластика ушей проводится опытным хирургом лицензированной клиники, а пациент строго соблюдает назначения и предписания, то серьезные осложнения и потеря восстановленной формы невозможны.
И всё же медицинская этика обязывает предупреждать о потенциальных рисках. К ним относят:
О чем спрашивают на консультациях?
На какое время года лучше планировать удаление лопоухости?
Сезонных ограничений для процедуры не существует. Но фиксирующая повязка иногда причиняет чуть больше дискомфорта во время жары.
Можно ли за один раз убрать лопоухость и избавиться от деформаций ушной раковины?
Подобные вопросы обсуждаются индивидуально. Часто такая возможность существует, но длительность операции и ее стоимость возрастают.
Длинные ли швы получаются за ухом?
Длина швов обычно не превышает 3 см. Спустя время они едва различимы даже на ощупь.
Задайте свой вопрос или запишитесь на консультацию в клинику «ЭстетПластик» по телефонам 8-928-555-99-66, 8-988-292-51-15.