что такое реинфузия крови
Что такое реинфузия крови
ПАТОГЕНЕТИЧЕСКОЕ ОБОСНОВАНИЕ ГЕМОТРАНСФУЗИИ И РЕИНФУЗИИ КРОВИ ПРИ КРОВОПОТЕРЯХ
PATHOGENETIC SUBSTANTIATION OF HEMOTRANSFUSION AND REINFUSION OF BLOOD UNDER HEMORRAGES.
А. Dubitsky, S. Yaroslavskya, Y. Kuchyn, I. Globa
Problems in the transplantology of homologic blood make us be looking for new ways in correction of oxygen-transport function. So methods of bloodless surgery become very actual. 86 patients, age from 6 to 42, with acute hemorrhage due to abdominal trauma and acute gynecologic pathology were under control. The main aim was a pathogenetic explain of indications to hemotransfusion and reinfusion of the blood and providing for adequate oxygen intake. Blood reinfusion was performed at 37 patients (5 children in this group). It was defined, that at patients with period from onset of gemorrage our to the operation lees than 4 hours the hemolysis of blood that had poured out in the abdominal cavity, was equal to about 0.6 g/l. Values of proteolysis, biochemical contain, malate, piruvate do not differ from values of venous blood. In enhancement of the period to 4-12 hours, hemolysis was equal to about 0.9 g/l and values of proteolysis, malate, piruvate increased in 1.5-2 times. If duration of blood being in the abdominal cavity is more than 12 hours, these values increased in 3-4 times, and hemolysis in period of 12-24 hours was equal to 1.5 g/l and more than 24 hours — 2.3 g/l. We separated a level of hemoglobin that allows to keep intact adequate oxygen-transport function and oxygen intake by tissues, that is 76 g/l. Also more optimal terms for reinfusion of blood performing were defined. Those are periods up to 4 hours from onset of hemorrhage and 4-12 hours.
Key-words: hemotransfusion, reinfusion, hemoglobin, hamorrage, oxygen transport, oxygen intake.
ВВЕДЕНИЕ.
В ургентной абдоминальной хирургии и гинекологии часто возникают ситуации, связанные с необходимостью коррекции кровопотери (абдоминальная травма, прерывании внематочной беременности, апоплексия яичника). В связи с обширностью вопроса и неоднозначностью взглядов на проблему, необходим короткий обзор литературы.
В комплексной терапии патологии массивной кровопотери в последние годы изучались и внедрялись патогенетически обоснованные методы восстановления ОЦК. Были расставлены приоритеты в инфузионно-трансфузионной терапии (1,2,3). При этом нет окончательных представлений об адекватности кислородно-транспортной функции при кровопотере. Не последнее место среди причин, которые привели к пересмотру показаний к гемотрансфузии, занимают проблемы, связанные с использованием донорской крови (4):
Инфекционные заболевания, связанные с переливанием препаратов крови:
При этом, в Европе в настоящее время все препараты крови проходят пробы, как минимум, на следующие инфекции: на вирусный гепатит В – НвsAg, часто – на HвcAg; на вирусный гепатит С – антиНСVAt; на ретровирусы –антитела к HIV-1, HIV-2, часто – к HTLV-1, HTLV-2; на другие микроорганизмы — сифилис, малярия (с учетом эндемичности).
В странах СНГ становится все тяжелее проверять препараты крови простейшими тестами. Кроме того, значительно изменился контингент доноров, среди которых появились асоциальные элементы (больные наркоманией и алкоголизмом).
Иммунологические вопросы: иммунологическая несовместимость (По системе АВ0, по системе резус, по другим системам (Даффи, Кидд), Immune suppression, сопровождающая любую гемотрансфузию.
Проблемы, связанные с необходимостью переливания больших объемов донорской крови, что нередко приводит к синдрому массивных гемотрансфузий, наиболее опасными компонентами которого являются РДСВ — и ДВС- синдромы, которые значительно повышают летальность в этой группе больных.
Экономические затруднения, связанные как с исследованием крови на вышеназванные инфекции, так и с организацией службы крови, и вообще обеспечением препаратами крови, особенно в ургентной хирургии.
Кроме того, качество самой донорской крови часто вызывает сомнения в ее использовании. Известны данные об изменениях, происходящих в донорской крови при ее хранении. Так, во время хранения эритроциты теряют до 96 % 2,3-дифосфоглицерата, что сопровождается повышением сродства гемоглобина к кислороду и смещением кривой диссоциации оксигемоглобина влево. Гемоглобин эритроцитов долгих сроков хранения на протяжении 4 часов после гемотрансфузии не способен отдавать кислород тканям, а полностью восстанавливает свои функции только через 24 часа. Таким образом, при мнимом улучшении газотранспортной функции (по показателям гемоглобина и сатурации артериальной крови), за счет снижения артериовенозной разницы, гемическая гипоксия не будет достаточно скоррегирована. Кроме того, общая приживаемость донорских эритроцитов разных сроков хранения тоже различна: наиболее жизнестойкие эритроциты до 5 суток хранения – из них с кровообращения выключается 22 %, при больших сроках – до 50 % общего количества. При хранении в донорской крови постепенно снижается кислотность, нарастает калий и количество микросгустков, практически отсутствуют тромбоциты, недостаточное количество факторов свертывания (1).
Вышеуказанные проблемы при трансплантации гомологической крови заставляют искать новые подходы в коррекции кислородно-транспортной функции крови:
Пересмотр классических показаний к гемотрансфузии.
Проблема ограничения использования донорской крови путем использования аутокрови пациента в настоящее время решается 4 основными путями (5):
Интраоперационный забор крови из операционной раны с дальнейшей реинфузией существует виде обычного и аппаратного варианта. Данные исследования касаются обычной реинфузии, так как аппараты для реинфузии только сравнительно недавно были представлены в Украине, а их стоимость не позволяет широко применять метод в условиях обычной клиники.
МАТЕРИАЛЫ И МЕТОДЫ.
Под наблюдением находилось 86 пациентов в возрасте от 6 до 42 лет с острой кровопотерей вследствие абдоминальной травмы и острой гинекологической патологией (прерывание внематочной беременности, апоплексия яичника):
Взрослые: повреждение сосудов брыжейки – 37; повреждение селезенки – 18; гинекологическая патология – 19. Дети (6-14 лет): повреждение сосудов брыжейки – 3; повреждение селезенки – 9; повреждение сосудов печени – 2; гинекологическая патология – 1.
Проводилась оценка общего состояния гемодинамики (пульс, АД, среднее АД, определение шокового индекса, ЦВД). Показатели центральной гемодинамики (минутный объем сердца, ударный объем сердца) определяли путем реовазографии (6). Использовались общелабораторные исследования крови пациента и крови, излившейся в брюшную полость (определение гемоглобина, гематокрита, эритроцитов, лейкоцитов), определялись показатели общего и частного протеолиза (общая протеолитическая и общая антитрипситическая активность, антитрипсин III, альфа-1 и альфа-2-макроглобулин, коагулограмма), определение ферментов крови (АЛТ, АСТ, альфа-амилаза), определялся лактат, пируват и их соотношение в венозной крови пациента и крови из брюшной полости энзимным методом, определялись показатели электролитного и кислотно-основного состояния. При лабораторных исследованиях использовали общепринятые методики (7) Для оценки целостной системы доставки и потребления кислорода исследовали взаимоотношение доставки и потребления кислорода путем регистрации анаэробного порога суммарной величины ДО2 (макродоставки кислорода). Для этого определяли гемоглобин, доставку кислорода, потребление кислорода, коэфициент экстракции кислорода, лактат, пируват и их соотношение в венозной крови (8,9,10). Также определялся степень гемолиза излившейся крови стандартным методом с использованием гемометра Сали и осмотическая резистентность эритроцитов унифицированным методом в модификации Идельсона (7). Для статистической обработки с целью определения достоверного уровня корреляции признаков использовали критерий Стьюдента, матрицу корреляции признаков и факторный анализ методом главных компонент. Кластерный анализ выполнялся по алгоритму Уорда.
Главной задачей было патогенетическое обоснование показаний к гемотрансфузии и реинфузии крови с целью коррекции кислородно-транспортной функции.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ.
Из наблюдаемых 86 больных реинфузия была проведена проведена 37. Среди них: ранения брюшной полости с повреждением сосудов брыжейки — 23 (реинфузия проведена 10); с повреждениями паренхиматозных органов 22. Из них: с повреждением селезенки — 14 (реинфузия проведена 7), печени — 5 (реинфузия проведена 2), поджелудочной железы — 3 (реинфузия проведена 2). Больных с повреждениями полых органов — 3 (реинфузия проведена 2). Кровотечения вследствие прерывания внематочной беременности — 29 (реинфузия проведена 12), в результате разрыва кисты яичника — 9 (реинфузия проведена 3). По времени от начала кровотечения до оперативного вмешательства больные были разделены на 3 группы: до 4 часов, 4-12 часов и свыше 12 часов. Изучался биохимический состав, ферментативная активность, степень гемолиза, коагуляционные свойства, лактат, пируват и их соотношение излившейся в брюшную полость и в венозной крови.
При повреждениях сосудов брыжейки, селезенки, прерывании внематочной беременности, разрывах кисты яичника и времени от начала кровотечения до оперативного вмешательства менее 4 часов гемолиз крови, излившейся в брюшную полость был невысоким, в среднем 0.6 г/л; электролиты, глюкоза, общая протеолитическая, общая антитрипситическая активность, альфа1-, альфа2-макроглобулины, лактат, пируват и их соотношение достоверно не отличались от показателей венозной крови. У пациентов из группы, где кровь находилась в брюшной полости 4-12 часов, в излившейся крови повышались общая протеолитическая, общая антитрипситическая активность, альфа1-, альфа2-макроглобулины до 1.5-2 раз по сравнению с показателями венозной крови, что свидетельствовало об активации антисвертывающей системы. При увеличении времени пребывания крови в брюшной полости до 12 часов и выше, их значения превышали показатели венозной крови в 2-3 раза. Кроме того, наблюдался рост показателей лактата, пирувата и их соотношения в излившейся крови в 2 и более раз, что объяснялось длительным пребыванием эритроцитов в бескислородной среде. Также была выявлена тенденция к росту уровня гемолиза и калия излившейся в брюшную полость крови. При этом у пациентов со временем пребывания крови в брюшной полости 4-12 часов, гемолиз в среднем составлял 0.9 г/л, калий находился на верхней границе нормы. При превышении 12 часового периода, гемолиз повышался в среднем до 1.5 г/л, калий до 6 ммоль/л; а у пациентов оперированных более чем через сутки, гемолиз достигал 2.3 г/л и выше, а калий повышался до 8-9 ммоль/л. Указанные наблюдения свидетельствуют о том, что допустимый уровень гемолиза и калия остается в излившейся крови на протяжении 12 часов, а в отдельных случаях и дольше.
Нами наблюдались 3 больных с повреждениями полых органов (тонкий кишечник, желудок). Из них 2 больных (один с ранением желудка, другой — тонкой кишки) оперированы через 15 и 22 часа от начала кровотечения. Гемолиз излившейся крови составил соответственно 1.7 и 2.1 г/л. У одного больного с повреждением тонкой кишки от начала кровотечения до оперативного вмешательства прошло 4 часа. При этом гемолиз излившейся крови составил 1.2 г/л, биохимические показатели существенно не отличались от венозной крови. Была произведена реинфузия излившейся крови в количестве 420.0 мл. При этом после реинфузии биохимические показатели, активность протеолиза, лактат, пируват и их соотношение в венозной крови не изменились по сравнению с исходными. Это наблюдение говорит об определяющей роли в качественных показателях и пригодности к реинфузии термина нахождения крови в брюшной полости.
При анализе группы пациентов с повреждениями паренхиматозных органов (кроме повреждений селезенки, которые вошли в первую группу) нами определено, что у больных с повреждениями печени, которые обычно сопровождаются большой кровопотерей, у 3 больных время пребывания крови в брюшной полости превышало 15 часов, и гемолиз был более 1.7 г/л. У 2 больных со временем от начала кровотечения до оперативного вмешательства 12 часов и гемолизе излившейся крови в пределах 1.1-1.4 г/л после реинфузии наблюдался рост билирубина до уровня 23-27 ммоль/л, с содержанием прямого билирубина 9-12 ммоль/л. На 2 сутки показатели нормализовались. Таким образом, выявленная гипербилирубинемия была связана с попаданием в кровь желчи, но являлась транзиторной и кратковременной.
У 3 больных с ранениями поджелудочной железы 2 была произведена реинфузия. В излившейся крови биохимические показатели и альфа-амилаза не отличались от показателей венозной крови. У одного больного при нормальных показателях альфа-амилазы исходно и после реинфузии, на 2 сутки пребывания в ОРИТ наблюдался ее рост до 50.1 г/ч*л, что расценивалось как посттравматический панкреатит. При соответствующей терапии на 4-5 сутки явления панкреатита стали регрессировать.
Было отмечено, что у больных с повреждениями печени и поджелудочной железы, которым была произведена реинфузия, быстрее восстанавливались нормальные уровни лактата, пирувата и их соотношение, чем у больных, которым проводилась коррекция кристаллоидами за счет более быстрой компенсации кислородно-транспортной функции и обеспечения адекватного потребления кислорода тканями.
При изучении уровня гемоглобина, при снижении менее которого развивается гипоксия клетки, определялись показатели макро- и микродоставки, клеточный метаболизм у больных с абдоминальной травмой (N=40). Исследования проводили в динамике с момента окончания операции и затем ежедневно до перевода пациента из отделения интенсивной терапии. В результате математической обработки были выделены три группы исследованных больных (Таб. 1).
Таблица 1. Показатели доставки и потребления кислорода у больных, оперированных по поводу абдоминальной травмы.
Что такое реинфузия крови
Обратное переливание пострадавшему собственной крови, излившейся в результате ранения сосудов в серозные полости, возвращая собственные клеточные элементы и иммунные тела, является наиболее физиологичным методом восполнения кровопотери.
В то же время для крови, собранной из серозных полостей, характерно полное отсутствие фибриногена на фоне высокой фибринолитической и тромбопластической активности, повышенное содержание свободного гемоглобина и ионов калия, что при реинфузии трех и более литров крови может повлиять на показатели гемостаза циркулирующей крови и на полноценность клубочковой фильтрации, особенно при нестабильной гемодинамике [Абакумов М.М. и др.].
В 1988 г. нашим сотрудником Н. В. Лебедевым была выполнена научная работа, в которой изучено влияние массивной реинфузии на систему гемостаза у пострадавших с травмой груди и живота. Было выяснено, что кровь, излившаяся в серозные полости при травме внутренних органов и находящаяся там в течение различного времени, претерпевает некоторые изменения. Исследованы образцы крови у 82 пострадавших с травмой груди и живота.
В этой крови было снижено количество эритроцитов до 3,9+0,77 х 10 12 /л, тромбоцитов до 181+42,4х10 9 /л, увеличено содержание свободного гемоглобина (1,7±0,5 г/л) за счет частичного разрушения форменных элементов. Обращало на себя внимание полное отсутствие фибриногена в излившейся в полость крови, а также повышение ее фибринолитической активности до 27,2±4,7 мин при травме груди и 54+10 мин при травме живота. Уровень плазминогена составлял 1,9±0,1 КЕ/мл, а содержание плазмина — 0,31±0,13 КЕ/мл.
Содержание ингибиторов протеолиза было несколько снижено и в среднем составляло 53,8+1,6 КЕ/мл.
Таким образом, кровь из брюшной полости не отличается от крови из грудной полости, за исключением величины фибринолитической активности плазмы.
Влияние массивной (более 1 л) реинфузии крови на состояние системы гемостаза циркулирующей крови изучено у 44 пострадавших с травмой груди и живота. Анализ системы гемостаза циркулирующей крови у пострадавших с внутриполостным кровотечением (до реинфузии) выявил выраженные гипокоагуляционные изменения. При этом временные показатели тромбоэластограммы (Р и К) были удлинены соответственно на 25% и в 1,5 раза, а максимальная амплитуда (МА) снижена на 20-25%. Содержание фибриногена находилось на уровне нижней границы нормы, а время рекальцификации плазмы было удлинено на 30-35% (составляя в среднем 175+21,5 с при травме живота и 210+21,0 с при травме груди).
Фибринолитическая активность крови была повышена на 11-22% по сравнению со средним уровнем, но не выходила за пределы физиологической нормы. При этом более выраженная активация фибринолиза отмечена в группе больных с ранениями груди, а гипокоагуляционные изменения в большей степени выражены у пострадавших с ранениями живота.
Переливание пострадавшим 1 л и более крови, изъятой из грудной или брюшной полостей, приводило к кратковременному усугублению гипокоагуляционных изменений. В первые часы после массивной реинфузии показатели R и К тромбоэластограммы удлинялись в 1,5-2 раза, амплитуда МА снижалась на 5-10% по сравнению с исходным уровнем, а величина фибриногена достигала 1,6-1,8 г/л. Время рекальцификации удлинялось до 196+20,9 с после реинфузии крови из брюшной полости и до 231+21,4 с при травме груди. Фибринолитическая активность изменялась незначительно и была в пределах нормы.
Содержание плазмина после реинфузии снижалось до 2,4 КЕ/мл (при норме 3,8-4,2 КЕ/мл,). В этот период наблюдалась тенденция к нормализации протеолитической активности и ингибиторов протеолиза.
Реинфузия оказывала влияние и на тромбоцитарное звено гемостаза: количество тромбоцитов в венозной крови снижалось до (140-180)х10 9 /л, а их агрегационная способность уменьшалась в 1,5 раза по сравнению с нормой.
Состояние выраженной гипокоагуляции сохранялось после реинфузии в течение суток. Однако уже начиная со вторых суток наблюдалась тенденция к нормализации показателей плазменного звена системы гемостаза циркулирующей крови. Так, к концу первых суток после операции и реинфузии уровень фибриногена достигал своих физиологических параметров, время рекальцификации плазмы снижалось до 218+24 с, сокращались временные показатели R и К тромбоэластограммы, максимальная амплитуда удлинялась до 21±2,9 мм при ранениях живота и до 35,9+2,0 мм при ранениях груди. Содержание плазминогена оставалось к концу суток сниженным до 2,55+0,24 КЕ/мл при ранениях живота и 2,97+0,34 КЕ/мл при ранениях груди.
В дальнейшем отмечалась постепенная нормализация показателей тромбоэластограммы, времени рекальцификации плазмы. В течение 6-11 сут после реинфузии в состоянии гемостаза у больных отмечались изменения, характерные для воспалительных и репаративных процессов, сопровождающих посттравматический и послеоперационный периоды: резко увеличивалось содержание фибриногена (до 5-7 г/л), возрастали протеолитическая и антипротеиназная активности крови. Содержание плазминогена к 7-8-м суткам после реинфузии приближалось к физиологическому уровню, достигая 3,4-3,5 КЕ/мл.
Данные тромбоэластограммы свидетельствовали о нормализации коагуляционных свойств крови. Количество и агрегационная способность тромбоцитов к концу наблюдений были в пределах нормы. У обследованных пострадавших не было отмечено клинического проявления ДВС-синдрома в виде различного вида геморрагии или тромботических осложнений.
Таким образом, данные, полученные при исследовании системы гемостаза у пострадавших с ранениями органов грудной и брюшной полостей, позволяют утверждать, что непосредственное влияние реинфузии на состояние гемостаза сказывается только в первые сутки. В последующем развиваются такие изменения в системе гемостаза, которые в целом характерны для патологических состояний, протекающих с воспалительными реакциями. Реинфузия крови на фоне гипокоагуляции не приводит к устойчивым патологическим сдвигам в системе гемостаза, которые требовали бы специфической коррекции.
В настоящее время во всех странах признана высокая эффективность такого метода восполнения кровопотери. Наибольшее распространение получила реинфузия аппаратом Cell Saver. Следует заметить, что еще в 1986 г. Н. В. Лебедевым совместно с инженером Всесоюзного Научно-исследовательского института медицинского приборостроения И. Н. Швырковым был создан и применен в клинической практике у 42 пострадавших с ранениями груди первый в СССР аппарат для реинфузии крови АРПК-1. Однако в силу исторических событий немедицинского характера этот аппарат после демонстрации на ВДНХ был благополучно забыт. (Стоимость аппарата Cell Saver в ценах 2010 г. колеблется от 30 до 50 тыс. евро.)
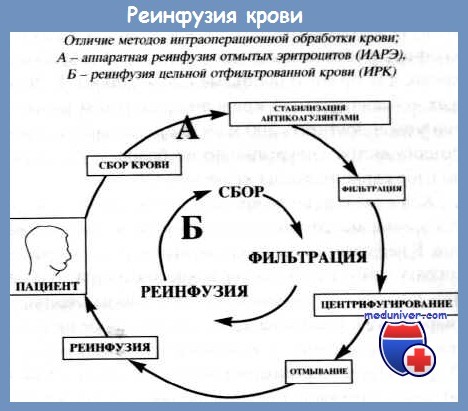
При использовании аппарата Cell Saver кровь, удаленная из серозной полости, попадает в систему центрифуг, позволяющую отделять эритроциты от плазмы и их промывать. Кровь пропускается сначала через макрофильтр с величиной пор 180-200 мкм, а затем через микрофильтр с величиной пор 20-40 мкм. Отмытые эритроциты, взвешенные в изотоническом растворе хлорида натрия, насосом перекачиваются в емкость для реинфузии. Использование аппаратов Cell Saver позволяет быстро осуществить забор крови из серозных полостей, в течение 5-10 мин ее обработать и начать реинфузию клеточного компонента.
Технология этого процесса сводится к сбору крови в стерильную емкость через фильтры, ее стабилизации, аппаратной фрагментации на компоненты (плазму и клетки), отмыванию клеток, повторную фрагментацию и концентрацию клеточного компонента.
Сбор крови осуществляет хирург с помощью двухпросветной трубки, на наконечник которой по микроканалу со скоростью 40-60 капель в минуту подается раствор антикоагулянта и по основному каналу с разрежением 100-150 мм рт. ст. кровь поступает в стерильный резервуар. В качестве стабилизатора обычно используют стандартный раствор цитрата натрия (АСД) в соотношении 15 мл цитрата на 100 мл крови.
Собранная кровь поступает в сепаратор, где центрифужным методом отделяется основная часть плазменной фракции, а оставшаяся клеточная часть крови разбавляется изотоническим раствором хлорида натрия, что обеспечивает более полное отмывание неизмененных клеток от их фрагментов и оставшейся части плазмы. Оставшийся клеточный компонент представляет собой концентрат клеток в изотоническом растворе, в котором практически нет плазмы (с концентрацией общего белка не более 1,7 г/л). Уровень гематокрита в этом клеточном концентрате составляет около 70 %, уровень гемоглобина — около 200 г/л.
Удаляя 97-98 % белков плазмы, методика Cell Saver обеспечивает освобождение клеточного компонента крови от активаторов плазминогена, плазмина, продуктов распада фибрина и других биологически активных веществ, влияющих на систему гемостаза. Отсутствие фибринолитической активности в компонентах крови, возвращаемых пациенту, позволяет избежать таких нежелательных последствий, как развитие ДВС-синдрома в случаях реинфузии объемов крови, превышающих ОЦК.
В то же время применение аппаратной реинфузии крови сопряжено с рядом трудностей. Во-первых, метод требует полноценного замещения плазменных компонентов путем инфузии не только и не сколько кристаллоидных и коллоидных растворов, сколько больших объемов свежезамороженной плазмы.
Во-вторых, при наличии в серозных полостях большого количества сгустков крови объем забора жидкой крови резко уменьшается, и в таких случаях глобулярный объем приходится восполнять переливанием донорской крови.
При продолжающемся массивном кровотечении может наступить тромбирование всех стерильных магистралей аппарата Cell Saver, что требует их срочной замены.
Резкое уменьшение объема возвращаемого клеточного компонента (по сравнению с объемом забранной крови) наблюдается при попытке подвергнуть реинфузии гемолизированную «старую» кровь. В таких случаях в процессе сепарации удаляются все неполноценные и фрагментированные эритроциты и возвращается не более 20-25 % клеточного компонента.
Наконец, и при аппаратной реинфузии существует проблема микробной контаминации. При ранениях полых органов брюшной полости (в меньшей степени — бронхов) и при массивной кровопотере (более 3,5 л) появляются жизненные показания для реинфузии, например, у пострадавших с редкой группой крови или при отсутствии донорской крови (эритромассы). Как показал опыт НИИ СП им. И. В. Склифосовского, в таких случаях многократное отмывание контаминированной крови позволяет в 10-12 раз снизить уровень контаминации микроорганизмов в клеточном компоненте, реинфузия которого не приводит к бактериемии [Кобзева Е. Н.]. С целью профилактики гнойно-септических осложнений этим пациентам проводится антибактериальная и иммунная терапия.
Таким образом, эффективность аппаратной реинфузии крови при ранениях шеи, груди, живота, и тем более при сочетанных ранениях,— несомненна. Но этот метод достаточно дорог. Кроме того, его широкое применение требует создания специальной трасфузиологической службы, введение в состав дежурной бригады специалиста — трансфузиолога. Поэтому во многих стационарах страны реинфузия осуществляется без аппаратов.
Обычно кровь собирают из полостей специальным черпаком в стерильный сосуд емкостью 1000 мл, содержащий 150 мл 4% раствора натрия цитрата (из расчета 15 мл стабилизирующего раствора на 100 мл крови). После стабилизации кровь переливается во флакон для внутривенной инфузии через самодельный фильтр (8 слоев марли). Однако такая методика несовершенна: эвакуация крови происходит слишком медленно, что затрудняет поиск источника кровотечения, открытое переливание из черпака во флакон и из флакона с консервантом в резервуар для реинфузии увеличивает опасность загрязнения крови.
Поэтому большинство хирургов используют закрытые аспирационные системы. Самая простая система состоит в следующем. Пробку стерильного флакона емкостью 500 мл, содержащего 75 мл 4 % раствора цитрата натрия, обрабатывают антисептическим раствором и прокалывают двумя иглами для гемотрансфузии: к длинной игле, конец которой опускают до дна флакона, присоединяют трубку с наконечником, обернутым в несколько слоев марли и забирающим кровь из серозной полости, а к короткой игле — шланг от электроотсоса. После наполнения флакона его переворачивают пробкой вниз и устанавливают в штатив для переливания крови.
Для предотвращения разрушения эритроцитов величина разрежения не должна превышать 100-140 мл рт. ст. Трубка, соединяющая наконечник отсоса с флаконом, должна быть из силиконизированной резины и должна быть цельной, без отдельных отрезков с переходниками, что увеличивает турбулентность крови и ее повреждение в ходе аспирации.
При массивной реинфузии (более 1,5-2 л) для нейтрализации гипокоагуляционного эффекта рекомендуется одновременно вводить фибриноген, раствор аминокапроновой кислоты. Для предупреждения нежелательного побочного действия больших доз цитрата натрия при реинфузии каждых 500 мл аутокрови внутривенно следует вводить 10% раствор хлорида или глюконата кальция.
Показанием к реинфузии является наличие 500 мл и более жидкой крови в плевральных или брюшной полостях. Постоянная готовность дежурных бригад к проведению реинфузии позволяет использовать ее у каждого пострадавшего с кровотечением.
Абсолютных противопоказаний для реинфузии крови в неотложной хирургии практически нет. Считается, что реинфузия противопоказана при повреждении полых органов брюшной полости или крупных бронхов, при длительном (свыше суток) нахождении крови в серозной полости и при выраженном гемолизе.
1. Ранения полых органов. Ясно, что при умеренной кровопотере и стабильном состоянии пострадавшего реинфузия контаминированной крови абсолютно противопоказана. Она противопоказана и при массивной кровопотере, если в наличии имеется достаточное количество компонентов донорской крови. Но как поступить при кровопотере 3-4 л и недостатке донорской крови или отсутствии крови подходящей группы?
К настоящему времени в литературе опубликованы около 400 наблюдений реинфузии контаминированной крови. Все эти наблюдения можно разделить на непреднамеренные и преднамеренные.
Реинфузия контаминированной крови является непреднамеренной, когда хирург собрал большое количество крови и принял решение о начале реинфузии еще до завершения тщательной ревизии органов. Как правило, это происходит в условиях дефицита донорской крови и критическом состоянии пострадавшего. К моменту, когда обнаруживается повреждение полого органа брюшной полости, реинфузии может подвергнуться 1000 мл крови.
На преднамеренную реинфузию хирурги шли в безвыходной ситуации, когда пациент практически погибал, а донорской крови не было в достаточном количестве (или не было вообще).
По данным отечественных и зарубежных авторов — Е. А. Вагнера и соавт.; С.Д.Попова и соавт.; И.И.Дерябина и соавт.; R.N. Smith и соавт.; J.W. Hauer и соавт., во всех этих наблюдениях имелась быстро проходящая бактериемия, которая исчезала под влиянием антибактериальной терапии в течение 3-5 дней. Ни в одном наблюдении у выживших пациентов не развился сепсис. Но при этом многие авторы предостерегают об опасности развития смертельного эндотоксического шока в случае добавления антибиотиков непосредственно в емкость с контаминированной кровью.
В НИИ СП им. Н. В. Склифосовского реинфузия крови при повреждении органов желудочно-кишечного тракта произведена 22 пострадавшим. У пяти пострадавших реинфузия производилась до ревизии органов брюшной полости и выявления повреждения кишечника, у 17 — в связи с тяжелым или терминальным состоянием пострадавшего, вызванным шоком и крово-потерей и недостаточным количеством донорской крови.
Общий объем перелитой аутокрови при ранении органов желудочно-кишечного тракта составил 21 050 мл (в среднем 1 л крови на пострадавшего). Ни в одном случае летальные исходы и осложнения не были связаны с проведением реинфузии крови.
Проведенный клинический анализ позволил нам сделать вывод, что при большой кровопотере, угрожающей летальным исходом, и при отсутствии достаточного количества донорской крови можно пренебречь наличием повреждения полых органов и произвести реинфузию. В подобных случаях обратное переливание излившейся в полости крови может сыграть решающую роль в спасении жизни пострадавшего.
2. Длительная экспозиция крови в серозных полостях. В настоящее время нет оснований полагать, что кровь, находившаяся в плевральной или брюшной полости без повреждения полых органов в течение 24 ч, непригодна для реинфузии. Кровь остается стерильной в течение 2-3 сут, а уровень свободного гемоглобина не превышает 500 мг% (310 мкмоль/л). По жизненным показаниям реинфузию следует применять и через 48 ч: наш опыт показал, что такая кровь остается стерильной, а концентрация свободного гемоглобина не достигает 200 мг% (124 мкмоль/л). Разумеется, чем дольше кровь находится вне сосудистого русла, тем меньше ее биологическая ценность; в ней уменьшается количество эритроцитов и тромбоцитов и увеличивается степень гемолиза.
3. Гемолиз. Патологическое действие гемолиза зависит от степени его выраженности во всем объеме циркулирующей крови, т.е. от концентрации свободного гемоглобина в реинфузируемой крови и от объема реинфузии.
Например, при реинфузии 2 л крови с содержанием свободного гемоглобина 800 мг% (596 мкмоль/л) его концентрация в циркулирующей крови пациента в первые часы достигнет уровня всего 30-40 мг% (18,6-24,8 мкмоль/л). Через сутки концентрация свободного гемоглобина в циркулирующей крови, независимо от степени его повышения сразу после реинфузии, не отличается от физиологической нормы.
Появление интенсивного розового окрашивания плазмы после центрифузирования крови означает, что уровень свободного гемоглобина более 800 мг%, что служит относительным противопоказанием для реинфузии более 2 л такой крови.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021