что такое пункция в гинекологии у беременных
Биопсия шейки матки при беременности
Содержание:
Болезни шейки матки с одинаковой частотой встречаются у беременных и нерожавших женщин. Распространенность аномальных цитологических результатов у беременных составляет 8 – 20%. Чтобы выяснить природу патологических тканей, гинеколог дает женщине направление на биопсию шейки матки. Это одна из самых результативных и информативных методик утчнения диагноза в гинекологии. Сама процедура подразумевает иссечение аномального участка из шеечного отдела и гистологическое исследование полученных клеток. Биопсия шейки матки беременным назначается, только когда у доктора есть серьезные опасение за здоровье будущей матери. Чтобы избежать осложнений и получить максимально достоверные результаты, процедуру стараются провести в период второго триместра. Если результаты исследования показывают присутствие в шеечных тканях раковых клеток, врач обсуждает с женщиной дальнейшее лечение, но иногда возникает необходимость в прерывании беременности, все зависит от индивидуальных ососбенностей.
Можно ли делать при беременности
Биопсия шейки матки – операционный вид диагностики, при котором изымается фрагмент слизистой для гистологического и цитологического анализа. Это одна из самых информативных диагностических процедур, которая поможет выявить патологические клетки в образцах и определить их вид. На основе полученных результатов врач может установить окончательный диагноз и назначить курс терапии. Главная цель биопсии – диагностировать онкопатологию на ранних стадиях, когда прогнозы на успешное выздоровление и восстановление максимально благоприятны.
При беременности биопсия шейки матки может быть назначена лишь в случае сомнительных результатов кольпосокпии и РАР-теста, а также получения положительного результата анализа на онкогенные типы вируса папилломы человека. В такой ситуации процедуру назначают во втором триместре, когда риск развития осложнений сведен к минимуму. Если результаты диагностики показывают присутствие в биопате раковых клеток, чаще всего гинеколог советует женщине прервать беременность и незамедлительно приступить к лечению. Но в гинекологической практике зафиксировано много случаев, когда женщина с таким диагнозом благополучно дохаживала беременность и рожала здорового ребенка, а лечение проводилось уже после родов. Поэтому в каждом отдельном случае врач будет принимать индивидуальное решение и дальнейшей тактике ведения и лечения пациентки.
Показания к биопсии шейки матки
Биопсия шейки матки при беременности проводится лишь в крайнем случае, когда предыдущие диагностические процедуры показали сомнительные результаты и у врача возникли подозрения на развитие в органе онкологического процесса.
Показания к диагностике во время беременности:
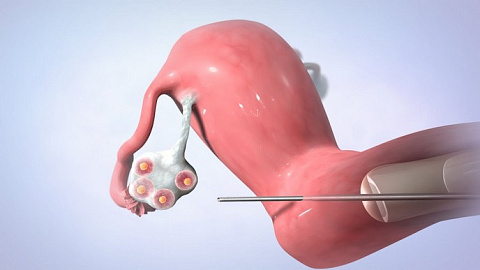
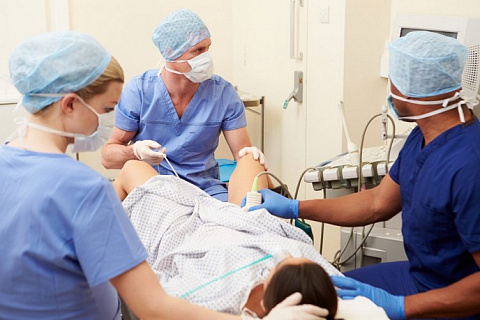
Пункция фолликулов
Важный этап протокола ЭКО – пункция созревших фолликулов для дальнейшего оплодотворения яйцеклетки в лабораторных условиях. В нашей статей расскажем подробно об этой процедуре – как к ней готовиться, как она переносится женщинами и есть ли вероятность осложнений.
Что такое пункция фолликулов и для чего это нужно
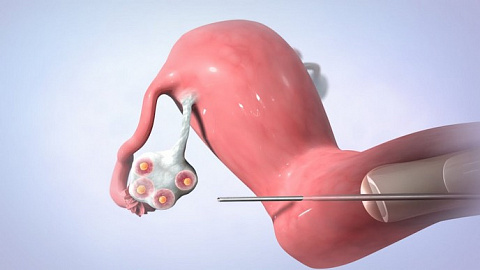
Яйцеклетка, необходимая для формирования зародыша, созревает внутри фолликула – пузырька, расположенного в яичнике. Как только яйцеклетка созреет – фолликул лопнет, и она попадет в полость маточной трубы. Достать ооцит оттуда невозможно, поэтому для осуществления процедуры ЭКО яйцеклетку извлекают в момент, когда она уже созрела, но овуляция – разрыв фолликула – еще не произошла.
В естественном цикле концентрация гормонов в крови женщины обеспечивает овуляцию одной, реже двух яйцеклеток. При ЭКО чаще всего выполняется гормональная стимуляция, чтобы обеспечить созревание большего количества яйцеклеток. Для этого назначается прием фолликулостимулирующих препаратов, обеспечивающих повышение продуктивности яичников. Обычно удается добиться увеличения до 5 – 7, иногда до 20 яйцеклеток в цикле. Экстракорпоральное оплодотворение может выполняться и в естественном цикле.
Для окончательного созревание ооцита перед пункцией вводится дополнительная доза Хорионического гонадотропина (ХГЧ). После введения гормона крайне важно, чтобы операция по изъятию яйцеклеток из фолликулов произошла не позднее, чем через 36 часов.
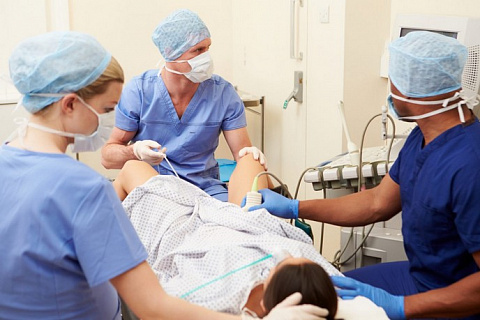
Пункция фолликула – трансвагинальная малоинвазивная операция, которая проводится под наркозом. В нашей клинике анестезиолог проводит внутривенную анестезию.
Порядок проведения пункции фолликулов яичников
Строго в назначенное время пациентка приезжает в клинику натощак, так как ей будет проводится анестезия.
В день пункции фолликулов к врачу приходят оба супруга, за исключением тех случаев, когда замороженная сперма мужа хранится или доставляется в центр. После пункции фолликулов и получения яйцеклеток муж сдает сперму. На момент сдачи спермы необходимо иметь воздержание от половой жизни минимум 24 часа, но не более 5 дней. Стандарт нашей лаборатории — 2-3 дня. Если указанный режим не соблюден, качество спермы может оказаться хуже ожидаемого.
Как проводится пункция фолликулов
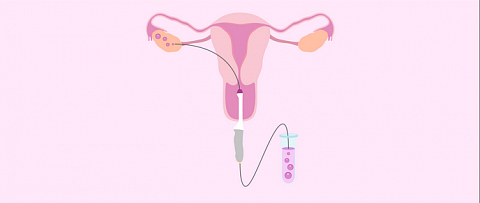
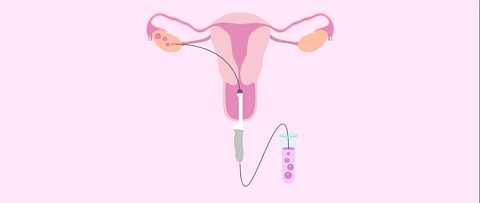
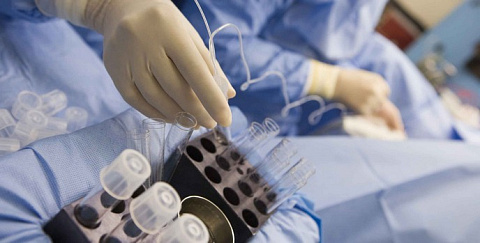
Под контролем УЗИ через стенку влагалища вводится тонкая длинная игла и продвигается врачом в направлении фолликулов. Достигнув цели, фолликул прокалывается, его содержимое – фолликулярная жидкость с яйцеклеткой аспирируется в стерильную пробирку и передается в лабораторию. Там эмбриологи осмотрят, очистят ооциты и проведут процедуру оплодотворения заранее подготовленными сперматозоидами.
Вся процедура забора биоматериала длится не более 20 минут, после чего женщину переводят в палату, где она постепенно приходит в себя после действия наркоза. Это может занять приблизительно 1 – 2 часа. Когда состояние стабилизируется, доктор дает рекомендации по дальнейшему режиму и отпускает домой. Повторно вернуться в клинику через несколько дней пациентке предстоит уже для того, чтобы в полость ее матки были перенесены эмбрионы.
Противопоказания для проведения пункции яичников
Абсолютные противопоказания рассматриваются и анализируются еще на этапе допуска к программе экстракорпорального оплодотворения, поэтому на данной стадии не рассматриваются. Относительными противопоказаниями могут стать:
При обнаружении этих признаков доктор может принять решение о переносе процедуры до следующего менструального цикла.
Как подготовиться к процедуре пункции фолликула
Чтобы полученные усилиями всех участников протокола ооциты были как можно более здоровыми, женщина должна ответственно подойти к рекомендациям специалистов. Условно перечень предписаний по этому вопросу можно разделить на несколько групп:
Какие анализы сдают перед процедурой
Перед ЭКО врач назначит комплекс обследований и лабораторных анализов. В перечень могут входить:
Подготовка за сутки до пункции фолликулов яичников
Уже за 36 часов перед операцией женщина точно о ней знает – это плановая процедура, которая должна состояться в точно назначенный интервал времени. В течение 24 часов накануне операции женщине предстоит:
Заходить в операционный зал пациентка должна, сняв контактные линзы, съемные протезы, украшения, если таковые имеются.
Рекомендации для послеоперационного периода
Подробные предписания даст лечащий врач-репродуктолог. В основном рекомендации сводятся к следующему:
Возможны ли осложнения после пункции яичников?
Этот вопрос может беспокоить любую женщину, которая лечится от бесплодия по протоколу ЭКО. Негативные постпроцедурные процессы в организме маловероятны, однако знать о тревожных сигналах необходимо. Так как при пункции фолликулов проводится прокол тканей (стенка влагалища, яичник), то небольшое количество кровянистых выделений из влагалища после пункции может быть. Риск получить более серьезную травму яичников вследствие инвазивности вмешательства по статистике составляет менее 1 % и в этом случае может потребоваться госпитализация и операция для остановки кровотечения.
Физиологическая реакция на забор ооцитов в пределах нормы:
Все эти симптомы должны исчезнуть в течение 1 – 2 дней. Большинство из них – последствия наркоза и не связаны непосредственно с проведенной трансвагинальной манипуляцией. Врач при необходимости назначит спазмолитики или другие препараты, которые помогут безопасно купировать болевые ощущения.
Признаки, требующие обращения за медицинской помощью:
Причинами осложнений могут быть:
Процедура пункции фолликулов требует от врача большого напряжения и особых навыков, доведенных до автоматизма. Яичники находятся в непосредственной близости от крупных сосудов, поэтому каждое движение должно быть четким и точным. В Международном центре репродуктивной медицины пункция фолликулов проводится под внутривенной анестезией, что обеспечивает полный комфорт для пациентки и требуемые условия для проведения операции врачу. Наши репродуктологи – опытные специалисты высокой квалификации.
Пункция фолликулов
Важный этап протокола ЭКО – пункция созревших фолликулов для дальнейшего оплодотворения яйцеклетки в лабораторных условиях. В нашей статей расскажем подробно об этой процедуре – как к ней готовиться, как она переносится женщинами и есть ли вероятность осложнений.
Что такое пункция фолликулов и для чего это нужно
Яйцеклетка, необходимая для формирования зародыша, созревает внутри фолликула – пузырька, расположенного в яичнике. Как только яйцеклетка созреет – фолликул лопнет, и она попадет в полость маточной трубы. Достать ооцит оттуда невозможно, поэтому для осуществления процедуры ЭКО яйцеклетку извлекают в момент, когда она уже созрела, но овуляция – разрыв фолликула – еще не произошла.
В естественном цикле концентрация гормонов в крови женщины обеспечивает овуляцию одной, реже двух яйцеклеток. При ЭКО чаще всего выполняется гормональная стимуляция, чтобы обеспечить созревание большего количества яйцеклеток. Для этого назначается прием фолликулостимулирующих препаратов, обеспечивающих повышение продуктивности яичников. Обычно удается добиться увеличения до 5 – 7, иногда до 20 яйцеклеток в цикле. Экстракорпоральное оплодотворение может выполняться и в естественном цикле.
Для окончательного созревание ооцита перед пункцией вводится дополнительная доза Хорионического гонадотропина (ХГЧ). После введения гормона крайне важно, чтобы операция по изъятию яйцеклеток из фолликулов произошла не позднее, чем через 36 часов.
Пункция фолликула – трансвагинальная малоинвазивная операция, которая проводится под наркозом. В нашей клинике анестезиолог проводит внутривенную анестезию.
Порядок проведения пункции фолликулов яичников
Строго в назначенное время пациентка приезжает в клинику натощак, так как ей будет проводится анестезия.
В день пункции фолликулов к врачу приходят оба супруга, за исключением тех случаев, когда замороженная сперма мужа хранится или доставляется в центр. После пункции фолликулов и получения яйцеклеток муж сдает сперму. На момент сдачи спермы необходимо иметь воздержание от половой жизни минимум 24 часа, но не более 5 дней. Стандарт нашей лаборатории — 2-3 дня. Если указанный режим не соблюден, качество спермы может оказаться хуже ожидаемого.
Как проводится пункция фолликулов
Под контролем УЗИ через стенку влагалища вводится тонкая длинная игла и продвигается врачом в направлении фолликулов. Достигнув цели, фолликул прокалывается, его содержимое – фолликулярная жидкость с яйцеклеткой аспирируется в стерильную пробирку и передается в лабораторию. Там эмбриологи осмотрят, очистят ооциты и проведут процедуру оплодотворения заранее подготовленными сперматозоидами.
Вся процедура забора биоматериала длится не более 20 минут, после чего женщину переводят в палату, где она постепенно приходит в себя после действия наркоза. Это может занять приблизительно 1 – 2 часа. Когда состояние стабилизируется, доктор дает рекомендации по дальнейшему режиму и отпускает домой. Повторно вернуться в клинику через несколько дней пациентке предстоит уже для того, чтобы в полость ее матки были перенесены эмбрионы.
Противопоказания для проведения пункции яичников
Абсолютные противопоказания рассматриваются и анализируются еще на этапе допуска к программе экстракорпорального оплодотворения, поэтому на данной стадии не рассматриваются. Относительными противопоказаниями могут стать:
При обнаружении этих признаков доктор может принять решение о переносе процедуры до следующего менструального цикла.
Как подготовиться к процедуре пункции фолликула
Чтобы полученные усилиями всех участников протокола ооциты были как можно более здоровыми, женщина должна ответственно подойти к рекомендациям специалистов. Условно перечень предписаний по этому вопросу можно разделить на несколько групп:
Какие анализы сдают перед процедурой
Перед ЭКО врач назначит комплекс обследований и лабораторных анализов. В перечень могут входить:
Подготовка за сутки до пункции фолликулов яичников
Уже за 36 часов перед операцией женщина точно о ней знает – это плановая процедура, которая должна состояться в точно назначенный интервал времени. В течение 24 часов накануне операции женщине предстоит:
Заходить в операционный зал пациентка должна, сняв контактные линзы, съемные протезы, украшения, если таковые имеются.
Рекомендации для послеоперационного периода
Подробные предписания даст лечащий врач-репродуктолог. В основном рекомендации сводятся к следующему:
Возможны ли осложнения после пункции яичников?
Этот вопрос может беспокоить любую женщину, которая лечится от бесплодия по протоколу ЭКО. Негативные постпроцедурные процессы в организме маловероятны, однако знать о тревожных сигналах необходимо. Так как при пункции фолликулов проводится прокол тканей (стенка влагалища, яичник), то небольшое количество кровянистых выделений из влагалища после пункции может быть. Риск получить более серьезную травму яичников вследствие инвазивности вмешательства по статистике составляет менее 1 % и в этом случае может потребоваться госпитализация и операция для остановки кровотечения.
Физиологическая реакция на забор ооцитов в пределах нормы:
Все эти симптомы должны исчезнуть в течение 1 – 2 дней. Большинство из них – последствия наркоза и не связаны непосредственно с проведенной трансвагинальной манипуляцией. Врач при необходимости назначит спазмолитики или другие препараты, которые помогут безопасно купировать болевые ощущения.
Признаки, требующие обращения за медицинской помощью:
Причинами осложнений могут быть:
Процедура пункции фолликулов требует от врача большого напряжения и особых навыков, доведенных до автоматизма. Яичники находятся в непосредственной близости от крупных сосудов, поэтому каждое движение должно быть четким и точным. В Международном центре репродуктивной медицины пункция фолликулов проводится под внутривенной анестезией, что обеспечивает полный комфорт для пациентки и требуемые условия для проведения операции врачу. Наши репродуктологи – опытные специалисты высокой квалификации.
Пункция брюшной полости через задний свод
Что такое ‘Пункция брюшной полости через задний свод’
В организме женщины имеется углубление в малом тазу между маткой и передней поверхностью прямой кишки. Это углубление именуют дугласовым пространством по имени описавшего его ученого. Дугласово пространство является самым нижним отделом брюшной полости, и поэтому при некоторых хирургических и гинекологических заболеваниях в нем скапливается серозная жидкость, кровь и гной.
Суть метода пункции брюшной полости
Подтвердить или исключить наличие этих патологических включений можно только посредством пункции дугласова пространства. Оптимальный доступ к этой анатомической области – это задний вагинальный свод. Он представляет собой углубление между вагинальной частью шейки матки и задней стенкой влагалища. Пункция представляет собой прокол заднего свода иглой толстого диаметра, подсоединенного к шприцу емкостью 10 – 20 мл. В шприц набирается (аспирируется) содержимое, если оно есть. Характер содержимого сначала визуально оценивается врачом гинекологом (цвет, консистенция, запах), а затем направляется в лабораторию для дальнейших исследований.
Техника проведения пункции
Пункция заднего свода влагалища проводится только в стерильных условиях стационара (больницы, медицинского центра, специализированной клиники). Обезболивание – наркоз, хотя во многих случаях достаточно проведения местной анестезии. Перед этой диагностической манипуляцией пациентке необходимо опорожнить кишечник и мочевой пузырь. Затем ее усаживают в гинекологическое кресло, обезболивают и обрабатывают вульву 5% раствором йода. С помощью зеркала и подъемника выделяют вагинальную часть шейки матки и тоже обрабатывают йодом. Переднюю губу пулевыми щипцами подтягивают вперед, при этом зеркалом надавливают на задний свод так, чтобы максимально выделить задний свод. Иглу с подсоединенным шприцем располагают строго по срединной линии, на 1 см. ниже шейки матки. Затем врач погружает иглу на несколько сантиметров и одновременно тянет на себя поршень.
Инвазивная пренатальная диагностика: почему не нужно ее бояться
Некоторые женщины после прохождения скринингового исследования сталкиваются с тем, что врач назначает им инвазивную процедуру для исследования кариотипа (хромосомного набора) плода: биопсию ворсин хориона, амниоцентез или кордоцентез, с помощью которых можно достоверно выявить грубые патологии еще до рождения ребенка. Кому показаны эти исследования? Почему не стоит их бояться? Ответим на эти вопросы в нашем материале.
В каких случаях показана инвазивная диагностика?
Инвазивная пренатальная диагностика – это исследование, направленное на анализ числа и структуры хромосом плода, которое проводится во время беременности.
Кариотипирование назначается при повышенном риске хромосомной патологии у плода по результатам первого (10-14 недель), или второго скрининга (18-21 недели) беременных. После третьего скрининга (30-34 недели) инвазивные процедуры не проводятся, потому что возникает высокий риск стимуляции преждевременных родов, кроме того, на сроке более 30 недель даже при обнаружении хромосомной патологии у плода прервать беременность уже невозможно.
Что учитывает генетик при анализе комбинированного скрининга и рекомендации инвазивной процедуры?
• Результаты ультразвукового исследования. Врач ультразвуковой диагностики оценивает анатомию плода в зависимости от срока и выявляет пороки развития.
• Результаты биохимических исследований венозной крови беременной, а именно уровни β-ХГЧ (β хорионический гонадотропин человека), РАРР-А (ассоциированный с беременностью плазменный протеин А), АФП (альфа-фетопротеин) и свободного эстриола, повышение или понижение которых может быть связано с наличием хромосомных аномалий плода.
• Возраст супругов, если женщина старше 35, а мужчина старше 42 лет.
• Семейный и акушерский анамнез, например, повторяющиеся случаи определённой патологии в семье или случаи повторного невынашивания беременности.
Исходя из совокупности этих показателей, генетик рассчитывает риск хромосомной патологии у плода. Если суммарный риск составляет более 1%, принимается решение о проведении инвазивной диагностики. Для этого собирают пренатальный консилиум, в состав которого входят: акушер-гинеколог, генетик, врач-эксперт ультразвуковой диагностики и врач-лабораторный генетик.
Почему инвазивная процедура выполняется исключительно по показаниям?
Материалом для исследования кариотипа плода могут являться: ворсины хориона, околоплодные воды и пуповинная кровь. Инвазивная процедура направлена на получение биологического материала путем прокола передней брюшной стенки беременной под контролем УЗИ, что связано с риском развития осложнений (до 4%) и прерывания беременности (до 1%), поэтому если суммарный риск по хромосомным аномалиям у плода не превышает 1-2%, процедура не показана.
Осложнения инвазивных процедур, которые с малой вероятностью могут повлиять на плод:
• отслойка плодных оболочек при биопсии ворсин хориона (