что такое перитонита на фоне острого панкреатита
Перитонит: причины, симптомы, диагностика, лечение
Перитонит – воспалительное поражение брюшины, серозной оболочки, покрывающей большинство внутренних органов и выстилающей стенки брюшной полости изнутри. В большинстве случаев оно протекает как осложнение инфекционно-воспалительных заболеваний или травм в области груди и живота. Состояние больного при этом часто тяжелое, с интенсивной абдоминальной болью, рвотой, повышением температуры тела и другими симптомами. Лечение направлено на борьбу с инфекционным патогеном, чаще всего бактериального происхождения, и всегда включает хирургическое вмешательство на органах брюшной полости.
Ее воспаление приводит к нарушению работы жизненно важных органов и развитию неблагоприятных патофизиологических реакций, опасных для человека.
Причины
Как правило, воспаление брюшины вызвано бактериальной инфекцией. Часто это представители нормальной микрофлоры органов пищеварения – энтеробактерии, кишечная палочка, протей, кокки, клостридии и другие микроорганизмы. Реже возбудители гонореи, туберкулеза, гемолитический стрептококк либо пневмококк.
В зависимости от пути проникновения возбудителя в брюшную полость выделяют три вида патологии. Первичный перитонит развивается при миграции возбудителя из других очагов воспаления по кровяному руслу, фаллопиевым трубам у женщин или с током лимфы. Такое возможно при заболеваниях органов малого таза, включая гинекологические заболевания, воспаления в органах ЖКТ, инфекционных поражениях почек.
Вторичный перитонит – это не самостоятельная болезнь, а осложнение деструктивно-воспалительных поражений органов брюшной полости. Также причинами перитонита становятся проникающее ранение брюшной стенки или тупая травма живота с разрывом внутренних органов, послеоперационные осложнения и ошибки во время проведения хирургических вмешательств. Отдельно стоит отметить воспалительные поражения брюшины при злокачественных опухолях, глистной инвазии, гранулематозном и ревматоидном процессах в организме.
Третичный перитонит возникает спустя двое суток после удаления очага вторичного перитонита. Причина его появления в том, что организм больного не смог сформировать адекватную реакцию на инфекционный процесс.
Классификация
По площади пораженной брюшины воспаление может быть ограниченным, местным (при поражении 1-2 анатомических областей), разлитым (охватывающим три и более области) и общим (при тотальном воспалении).
В своем развитии заболевание проходит раннюю фазу (менее двенадцати часов), позднюю (менее пяти дней) и конечную (от одной до трех недель от начала воспаления).
Симптомы
Острый перитонит протекает в три стадии, каждая из которых имеет свои проявления. В первые сутки от начала перитонита, в реактивную стадию, отмечается местная реакция на раздражение брюшины. Изначально болевые ощущения локализуются там, где находится источник воспаления, могут иррадиировать в плечо, под ключицу. В дальнейшем боль разливается по всему животу. Для облегчения состояния человек принимает позу «эмбриона», лежа с прижатыми к животу ногами. Пациента беспокоят сухость слизистой рта, тошнота и рвота, снижение аппетита.
Токсическая стадия развивается в промежутке от четырех до семидесяти восьми часов. Характерны нарастающая интоксикация вплоть до эндотоксического шока, усиление общих проявлений – снижается кровяное давление, учащается сердцебиение, повышается температура тела и появляются проблемы с дыханием. Боль носит разлитой характер, ее интенсивность снижается, так как начинается паралич нервных окончаний брюшины, отмечаются вздутие живота, запор.
В терминальной стадии, после семидесяти двух часов от начала воспаления брюшины, происходит грубое нарушение жизненно необходимых процессов внутри организма. Над симптомами перитонита преобладают проявления паралитической непроходимости кишечника – интенсивная боль в животе, сильная рвота, не приносящая облегчение, и выраженное вздутие. Состояние больного крайне тяжелое, черты лица заострены, артериальное давление резко снижено, моча не отходит, сознание спутано, конечности приобретают синюшный или желтый оттенок, характерны повышенная потливость и другие признаки полиорганной недостаточности.
Для хронического перитонита характерны «смазанные» симптомы, возникающие вследствие длительной интоксикации и образования спаек в брюшной полости, нарушающих работу внутренних органов.
Осложнения
Диагностика
Если в ходе беседы с пациентом и осмотра врач подозревает у взрослого или ребенка перитонит, больной экстренно госпитализируется в стационар больницы, где проводятся дальнейшие лабораторные и инструментальные исследования для уточнения диагноза.
Лечение
Лечение перитонита всегда хирургическое, с обязательной предоперационной медикаментозной подготовкой. Последняя направлена на восполнение баланса жидкости, солей и нормализацию состояния пациента, а также адекватное обезболивание и нормализацию артериального давления.
Во время операции при перитоните устраняется очаг инфекции, удаляются гной и перитонеальный выпот, брюшная полость промывается антисептическими растворами и дренируется. Послеоперационное ведение больного включает курс мощной антибиотикотерапии, капельницы с детоксикационными растворами, препараты для поддержания работы органов сердечно-сосудистой системы, дыхания и нервной системы.
Перитонит
Разновидности перитонита, несколько классификаций
У этого воспаления есть разные виды. По происхождению выделяют первичный (заражение по крови и лимфе), вторичный (из-за хирургических заболеваний, травм), а также третичный (послеоперационный) перитонит.
В зависимости от особенностей распространения также выделяют местный или распространенный вариант воспаления. Учитывают и характер экссудата, здесь называют: фиброзный, гнойный, геморрагический, желчный, каловый и серозный перитонит. Под экссудатом понимают жидкость (массу), которая попала в брюшную полость и стала причиной воспаления.
Фазы и этапы развития перитонита
Основные симптомы серозного перитонита и других проявлений похожи. Важнее разобраться в фазах – их три:
Последний этап при отсутствии профессиональной помощи ведет к смерти пациента – вот почему крайне важно уловить симптомы перитонита как можно раньше и обратиться в больницу, вызвать скорую помощь.
Перитонит как осложнение разных заболеваний
Причины перитонита часто обусловлены осложнением разных болезней, например:
Очевидно, что профилактикой перитонита во многом является контроль уже имеющихся заболеваний, регулярное посещение врача и внимательное отношение ко всем подозрительным симптомам.
Как проявляется перитонит: симптомы, особенности
В зависимости от фазы признаки могут быть разными. Так, на первом этапе (реактивная фаза) симптомы перитонита следующие:
При развитии токсической фазы состояние пациента становится еще хуже – появляются признаки тяжелой интоксикации, вздутие живота, сильная боль, бледность. Если при первой фазе давление могло повышаться, то на этом этапе оно часто снижается. Пульс по-прежнему частый, нередко начинается рвота застойными массами.
Терминальная фаза острого перитонита предполагает истощение всех резервов организма. Начинается помутнение сознания, кожа часто меняет цвет на желтый, температура понижается ниже нормы. Пациент часто находится не в себе, не реагирует на окружающие раздражители.
Диагностика перитонита
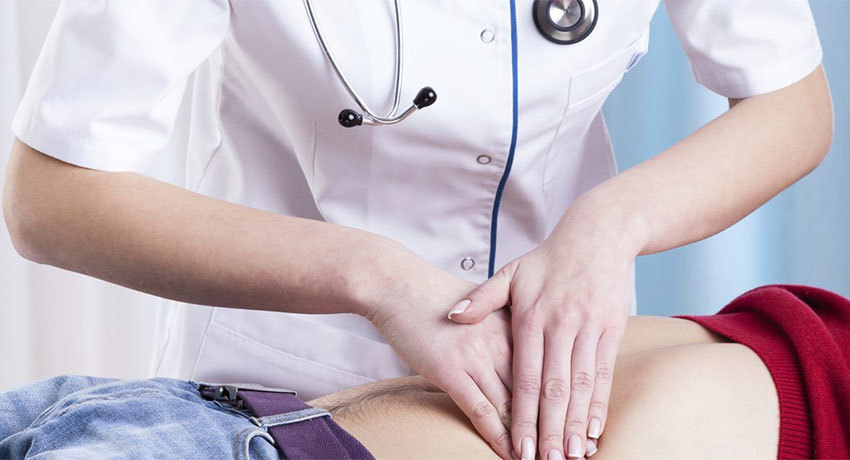
Очень важно, чтобы диагностика перитонита проводилась вовремя и правильно. Для начала врач проводит пальпацию, чтобы определить напряжение мышц и другие симптомы, например, особый характер боли при выполнении тех или иных движений. При необходимости проводятся ректальный и/или вагинальный осмотры.
Дополнительно пациентам с перитонитом назначают общий и биохимический анализ крови, общий анализ мочи, УЗИ брюшной полости, рентген, лапароскопию, лапаротомию (диагностическую). Последнее исследование предполагает операционное вскрытие брюшной полости. Тяжесть состояния пациента определяют по специальным шкалам.
Лечение перитонита
При лечении перитонита используется хирургический метод – операция, как правило, проводится срочно, чтобы минимизировать риски. В ее процессе из брюшной полости удаляется экссудат, а затем проверяются все внутренние органы, чтобы понять, в чем была причина перитонита в конкретной ситуации.
После выяснения причины и ее исправления брюшная полость промывается специальными растворами, рана зашивается (с дренированием либо без него).
Далее наступает восстановительный, реабилитационный период. В это время пациент лежит в больнице, его лечат антибиотиками, дают обезболивающие средства, лекарства, повышающие иммунитет. Если у пациента есть дополнительные проблемы (например, с сердцем), назначаются специальные поддерживающие медикаменты.
Лечение перитонита народными/домашними средствами недопустимо ни в каком виде! Пациенту с симптомами перитонита требуется немедленная госпитализация и операция – в противном случае все закончится летальным исходом.
Острый панкреатит: особенности течения болезни, диета и лечение
В противном случае резко возрастает риск развития некроза, формирования кист, абсцессов и других осложнений.
Симптомы острого панкреатита
Основные симптомы острого панкреатита 1 :
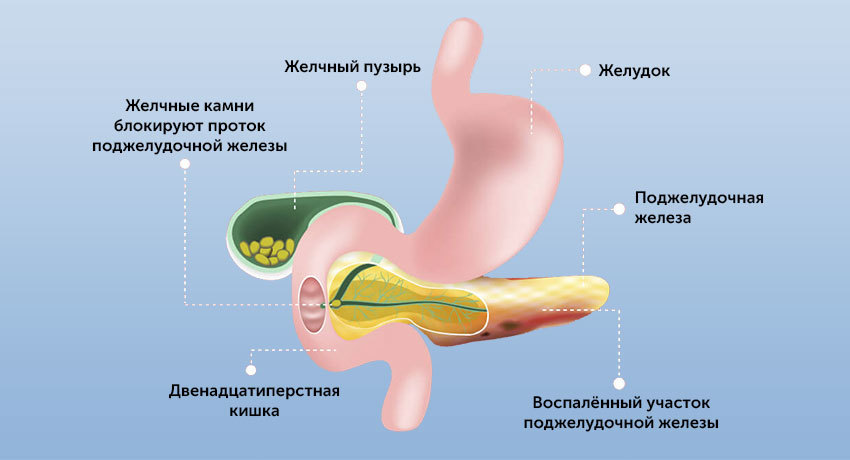
Острое воспаление протекает с нарушением оттока панкреатического сока. Поджелудочная железа начинает переваривать собственные ткани, что приводит к сильной опоясывающей боли. Боль обычно возникает внезапно, после переедания, употребления жирных продуктов или алкоголя.
При остром панкреатите начало болевого приступа часто сопровождается ростом артериального давления. Но бывает и так, что, повысившись, давление резко падает, пациент бледнеет, у него возникает сильная слабость, проступает холодный пот. Такие симптомы могут говорить о развитии шокового состояния, которое требует безотлагательной врачебной помощи.
Причины острого панкреатита
Панкреатит может быть инфекционного и неинфекционного происхождения. Вирусный панкреатит возникает вследствие инфекционного поражения поджелудочной железы, например, при кори, вирусном гепатите, туберкулезе.
Распространенные причины острого панкреатита 1 :
Механизм развития болезни заключается в следующем. Пищеварительные ферменты, вырабатываемые поджелудочной железой, в здоровом организме активизируются только после попадания в желудочный тракт. Но под воздействием предрасполагающих факторов нарушается секреторная функция органа и ферменты активизируются уже в поджелудочной железе. Говоря простым языком, орган начинает переваривать сам себя, из-за чего и развивается воспаление.
Диагностика острого панкреатита
Обследование при остром панкреатите назначают гастроэнтеролог или хирург. Крайне важно своевременно провести лабораторные и инструментальные методы диагностики и получить максимально полную информацию о состоянии поджелудочной железы и рядом расположенных органов. Симптомы острого панкреатита можно принять за клинические проявления других заболеваний (аппендицит, холецистит) и выбрать неправильную тактику лечения.
Для диагностики острого панкреатита врач может назначить следующие процедуры 1 :
Важными методами являются УЗИ, МРТ и КТ, с помощью которых врач может определить размер поджелудочной железы, ее контуры, особенности структуры. Ультразвуковое исследование используют для первичной диагностики, определения границ воспаления и выявления новообразований.
Лечение острого панкреатита
При легкой форме панкреатита лечить болезнь можно в домашних условиях, с регулярным наблюдением у специалиста. При при более тяжелых формах заболевания лечение обязательно должно проходить в стационаре. Главная цель лечения — восстановить нарушенные функции поджелудочной железы и предотвратить появление осложнений.
Медикаментозная терапия острого панкреатита может включать прием следующих лекарств:
В случае, если болезнь достигла критического уровня, а консервативная терапия не помогает, специалисты могут прибегнуть к лапаротомии – операционному методу, во время которого врач получает доступ к поврежденному органу.
Определить правильную схему лечения острого панкреатита и помочь устранить симптомы может только врач. Очень важно при появлении первых признаков болезни не затягивать с визитом к врачу: первый же приступ воспаления поджелудочной железы может закончиться переходом болезни в хроническую форму.
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист.
Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции.
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт 2 :
При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание, которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Препарат Креон ® при остром панкреатите
Для качественного переваривания пищи необходимо определенное количество пищеварительных ферментов, вырабатываемых поджелудочной железой. При остром панкреатите железа может быть воспалена и не может выполнять свои функции. В результате пища остается частично непереваренной, начинает бродить и загнивать в кишечнике, вызывая вздутие, метеоризм и боли в животе, а также нарушение стула. Из-за гнилостных процессов повышается риск размножения инфекционных возбудителей.
Острый панкреатит с госпитализацией
Воспаление поджелудочной железы называется панкреатитом, острым или хроническим.
Поджелудочная железа — орган небольших размеров, но она играет большую роль, как в пищеварении, так и в гормональной регуляции.
Панкреатический сок содержит ферменты, необходимые для переваривания жиров и белков. Он поступает в кишку, где смешивается с желчью.
Отдельные группы клеток поджелудочной железы, называемые островками Лангерганса, вырабатывают инсулин, который необходим для утилизации глюкозы крови. При нарушении их работы развивается сахарный диабет.
Таким образом, воспаление поджелудочной железы представляет опасность как для пищеварительной, так и для эндокринной системы организма.
Большое значение имеет то, как быстро начнется хирургическое лечение. Счет может идти на часы или даже на минуты.
Врачи отделения реанимации и интенсивной терапии, хирургического отделения международной клиники Медика24 имеют большой опыт оказания экстренной помощи и срочного лечения острого панкреатита.
Госпитализация в нашу клинику возможна обычной каретой скорой помощи или реанимобилем, в зависимости от состояния больного.
Консервативное и хирургическое лечение острого панкреатита в нашей клинике позволяет купировать осложнения или избежать их.
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в кишку в «недозревшем» виде. В кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Причины и факторы развития панкреатита
Симптомы
Острый панкреатит имеет характерные симптомы:
Закажите обратный звонок. Мы работаем круглосуточно
Мальдигестия и мальабсорбция
того что панкреатические ферменты не поступают в пищеварительный тракт, развиваются синдромы мальдигестии и мальабсорбции.
Первый связан с нарушением переваривания пищи, а второй — с нарушением всасывания в тонком кишечнике.
При остром панкреатите они проявляются такими симптомами, как:
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
В каких случаях нужно звонить в скорую
В тяжелых случаях заболевания решающее значение имеет то, насколько быстро будет оказана первая медицинская помощь и проведено хирургическое лечение. В отделении реанимации и интенсивной терапии международной клиники Медика24 для этого есть все условия. Главное — это своевременно позвонить.
Звонить нужно безусловно и незамедлительно при наличии таких симптомов, как:
Ни в коем случае нельзя прикладывать согревающие компрессы, а также использовать обезболивающие, потиворвотные или иные препараты.
Острый панкреатит — это крайне серьезное состояние, которое может привести к летальному исходу. Любое самолечение в этом случае опасно и недопустимо.
Диагностика
При диагностике врач должен дифференцировать острый панкреатит от аппендицита, холецистита, прободной язвы желудка, острой кишечной непроходимости, острого ишемического абдоминального синдрома и других острых состояний с похожими симптомами.
Вв международной клинике Медика24 проводится полный комплекс диагностических обследований при остром воспалении поджелудочной железы.
Публикации в СМИ
Перитонит острый
Перитонит — воспаление брюшины, сопровождающееся как местными, так и общими симптомами. Частота • Первичные перитониты возникают редко, приблизительно в 1% случаев острого живота • Вторичные перитониты — 15–20% всех случаев острых хирургических заболеваний и травм органов брюшной полости.
Классификации
По причинам • Первичный: •• Гематогенный •• Лимфогенный •• Рer continuitatem (через маточные трубы) • Вторичный •• Инфекционно-воспалительный: ••• аппендикулярный ••• при воспалительных заболеваниях печени и внепечёночных жёлчных путей ••• при острой непроходимости кишечника ••• при тромбозе брыжеечных сосудов ••• при остром панкреатите ••• гинекологический •• Перфоративный: ••• язвы желудка и двенадцатиперстной кишки, а также язвы всего остального кишечника (язвенно-некротический энтероколит, тифозного, дизентерийного, туберкулёзного, онкологического и любого другого происхождения) ••• пролежни при обтурационной непроходимости кишечника, при инородных телах ЖКТ ••• странгуляционные борозды при странгуляционной непроходимости кишечника, грыжевых ущемлениях ••• некроз кишечника вследствие тромбоэмболии брыжеечных сосудов •• Травматический: при открытых и закрытых повреждениях органов брюшной полости •• Послеоперационный: ••• несостоятельность швов после операций на органах брюшной полости ••• инфицирование брюшной полости во время операции ••• дефекты наложения лигатур на большие участки сальника и брыжейки с последующим некрозом тканей дистальнее лигатуры ••• механическое повреждение брюшины, её высыхание ••• кровоизлияние в свободную брюшную полость при недостаточно надёжном гемостазе.
Клиническая • Острый перитонит — наиболее частое и грозное заболевание • Хронический перитонит.
По характеру экссудата: серозный, фибринозный, гнойный, геморрагический, каловый, гнилостный, сочетания вышеперечисленных форм (например, серозно-фибринозный, фибринозно-гнойный и т.п.).
По степени распространения воспалительного процесса по поверхности брюшины • Отграниченный перитонит (абсцесс или инфильтрат) •• Аппендикулярный •• Поддиафрагмальный •• Подпечёночный •• Тазовый •• Межкишечный • Диффузный перитонит •• Местный — в непосредственной близости от источника инфекции, занимает одну анатомическую область живота. Склонен к генерализации •• Распространённый — занимает две анатомические области живота и более •• Общий — тотальное поражение брюшины.
По фазам развития • Реактивная (первые 24 ч) — в клинической картине превалирует местная симптоматика • Токсическая (24–72 ч) — фаза нарастающей интоксикации. Соответствует понятию эндотоксиновый шок • Терминальная (свыше 72 ч) — равнозначна понятию септический шок.
Этиология. Основная причина развития перитонита — инфекция.
Микробный (бактериальный) перитонит • Неспецифический, вызванный микрофлорой ЖКТ •• Аэробы: ••• грамотрицательные: Escherichia coli, Pseudomonas aeruginosa, Proteus, Klebsiella, Enterobacter, Acinetobacter, Citrobacter; ••• грамположительные: Staphylococcus, Streptococcus •• Анаэробы: ••• грамотрицательные: Bacteroides, Fusobacterium, Veillonella; ••• грамположительные: Clostridium, Eubacterium, Lactobacillaceae, Peptostreptococcus, Peptococcus • Специфический, вызванный микрофлорой, не имеющей отношения к ЖКТ: Neisseria gonorrhoeae, Streptococcus pneumoniae, Streptococcus pyogenes, Streptococcus viridans, Mycobacterium tuberculosis.
Асептический (абактериальный, токсико-химический) перитонит уже в течение нескольких часов становится микробным вследствие проникновения инфекции из просвета кишечника • Воздействие на брюшину агрессивных агентов неинфекционного характера: крови, жёлчи, желудочного сока, хилёзной жидкости, панкреатического сока, мочи • Асептический некроз внутренних органов.
Особые формы перитонита • Канцероматозный • Паразитарный • Ревматоидный • Гранулематозный.
Патогенез. Интоксикация, гипоксия, нарушения моторики ЖКТ, гемодинамики, метаболизма, иммунной защиты и полиорганная недостаточность.
Патологическая анатомия. Характерны гиперемия, уменьшение блеска брюшины (до полного его отсутствия), фибринозные наложения, экссудация, развитие отёка и инфильтрации сальников, брыжеек, стенок кишечника. Сначала эти изменения наиболее выражены вблизи источника перитонита, затем постепенно распространяются на другие отделы или на всю брюшину.
Клиническая картина
• Боль (самый ранний и постоянный симптом) •• Сначала боль локализуется в зоне источника перитонита, постепенно распространяется по всему животу, становится постоянной, плохо локализуется •• По мере нарастания интоксикации наступает паралич нервных окончаний брюшины, приводящий к уменьшению интенсивности боли •• При перфорации боль внезапная и интенсивная (кинжальная боль) •• Иррадиация боли в плечи или надключичные области (симптом Элеккера).
• Напряжение мышц передней брюшной стенки •• Реактивная фаза — доскообразное напряжение •• Токсическая фаза — расслабление мышц.
• Симптомы раздражения брюшины •• Щёткина–Блюмберга — при пальпации живота резкое отведение руки от передней брюшной стенки приводит к возникновению острой боли (положительный симптом). При доскообразном напряжении мышц передней брюшной стенки не всегда отчётливо выражен •• Менделя — выявление перкуторной болезненности при последовательном поколачивании согнутым пальцем по всей брюшной стенке (определение наличия и локализации болезненности) •• Воскресенского (симптом рубашки) — боль при быстром проведении ладонью по передней брюшной стенке (поверх рубашки).
• Тошнота и рвота в начале заболевания носят рефлекторный характер, позднее становятся следствием пареза кишечника. К рвотным массам присоединяется примесь жёлчи, затем — содержимого тонкой кишки (каловая рвота).
• Паралитическая непроходимость кишечника редко наступает в начале болезни, чаще возникает как следствие выраженной интоксикации.
Диагностика • Пальцевое исследование прямой кишки и влагалищное исследование — выраженная болезненность передней стенки прямой кишки или сводов влагалища (симптом Куленкампффа) • Лабораторные исследования: •• Положительный результат посева перитонеального экссудата •• Лейкоцитоз, нейтрофилёз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ •• Увеличение остаточного азота крови •• Сгущение крови по показателю Ht •• Метаболический ацидоз •• Дыхательный ацидоз • Рентгенологическое исследование •• Свободный газ под куполом диафрагмы (симптом серпа) при перфорациях или разрывах полых органов •• Чаши Клойбера, кишечные аркады, значительно расширенные петли кишечника при его непроходимости • УЗИ: наличие свободной жидкости, абсцессы • Пункция брюшной полости (лапароцентез). Противопоказана при обширном спаечном процессе в брюшной полости из-за опасности повреждения внутренних органов • Лапароскопия • Диагностическая лапаротомия показана, если вышеперечисленный комплекс мероприятий не позволяет устранить сомнения в диагнозе.
Дифференциальная диагностика • Заболевания лёгких и плевры (пневмония, плеврит, повреждения лёгких и рёбер, гемо- и пневмоторакс) • Сердечно-сосудистые заболевания (стенокардия, ИМ, аневризма брюшной аорты и её ветвей) • Повреждения позвоночника и спинного мозга, туберкулёзный спондилит, опухоли и остеомиелит позвоночника • Эндокринные заболевания и метаболические расстройства (СД, тиреотоксикоз, острая надпочечниковая недостаточность, гиперкальциемия, гипокалиемия, уремия) • Инфекционные болезни (пищевые токсикоинфекции, вирусный гепатит, грипп, тонзиллит, скарлатина, дифтерия, дизентерия, брюшной тиф) • Заболевания мочеполовых органов (подвижная почка, мочекаменная болезнь, острый пиелонефрит, апостематозный пиелонефрит, паранефрит, гидронефроз, опухоли и амилоидоз почек) • Заболевания и повреждения передней брюшной стенки (гематомы, абсцессы, опухоли).
ЛЕЧЕНИЕ
Диета. Парентеральное питание. В послеоперационный период по мере восстановления перистальтики назначается диета №0.
Хирургическое (местное) — лапаротомия или релапаротомия.
• Предоперационная подготовка. Лучше отложить операцию на 2–3 ч для целенаправленной подготовки, чем начинать её у неподготовленного больного •• Инфузионная терапия •• Катетеризация мочевого пузыря •• Подготовка ЖКТ ••• На ранних стадиях перитонита — однократное опорожнение желудка с помощью зонда ••• На поздних стадиях перитонита зонд следует ввести на продолжительный промежуток времени •• Антибиотик широкого спектра действия в/в.
• Обезболивание — многокомпонентная сбалансированная анестезия с применением мышечных релаксантов и ИВЛ •• Спинномозговая анестезия •• Интраоперационная новокаиновая блокада рефлексогенных зон и корня брыжейки тонкой, поперечной ободочной и сигмовидной кишок.
• Хирургическая тактика •• Оперативный доступ: срединная лапаротомия с аппаратной коррекцией доступа по методике Сигала •• Устранение или надёжная изоляция источника перитонита •• Интраоперационная санация брюшной полости: используют р-ры, предварительно охлаждённые до температуры 4–6 °С (интраоперационная локальная абдоминальная гипотермия) •• Декомпрессия кишечника: назогастроинтестинальная интубация тонкой кишки по Эбботту–Миллеру. Толстую кишку дренируют через анальное отверстие •• Дренирование брюшной полости: хлорвиниловые или резиновые трубки, многоканальные хлорвиниловые дренажи, дренаж из полупроницаемой гидратцеллюлозной мембраны •• Завершение операции: закрытый метод, полуоткрытый метод (плановые релапаротомии), открытый метод (перитонеостомия).
Консервативная терапия в послеоперационном периоде.
• Адекватное обезболивание.
• Сбалансированная инфузионная терапия.
• Профилактика и лечение синдрома полиорганной недостаточности •• Адекватные лёгочная вентиляция и газообмен с ранней ИВЛ •• Стабилизация кровообращения с восстановлением ОЦК •• Нормализация микроциркуляции •• Коррекция метаболических сдвигов •• Выведение токсинов методами эфферентной хирургии: гемосорбция, гемодиализ, ультрафильтрация, лечебный плазмаферез, лимфосорбция, поэтажная сорбционная гемоперфузия брюшной полости, энтеросорбция, ксеноспленоперфузия, квантовая гемотерапия, экстракорпоральная оксигенация •• Профилактика и лечение почечной и печёночной недостаточности •• Поддержание иммунного статуса больного •• Парентеральное питание.
• Антибактериальная терапия. Наиболее адекватный режим эмпирической антибактериальной терапии (до получения результатов бактериологического исследования крови или перитонеальной жидкости) — сочетание цефалоспоринов (цефамандол), аминогликозидов (гентамицин) и метронидазола. Пути введения: •• В брюшную полость через ирригаторы, дренажи •• Внутривенный, внутриартериальный (внутриаортальный), внутримышечный, внутрипортальный, эндолимфатический антероградный, эндолимфатический ретроградный, лимфотропный внутритканевый.
• Иммунная терапия •• Пирогенал или продигиозан (не более 1 раза в 3–5 дня) •• иммуноглобулин •• антистафилококковый -глобулин •• лейкоцитарная масса •• антистафилококковая плазма •• левамизол •• тимоген.
• Восстановление функций ЖКТ •• Аспирация токсического содержимого через зонды, введённые в тонкую и в толстую кишки •• Двусторонняя паранефральная новокаиновая блокада по А.В. Вишневскому •• Антихолинэстеразные препараты (неостигмина метилсульфат, дистигмина бромид), ганглиоблокаторы (димеколония йодид, гексаметония бензосульфонат); антихолинергические средства (атропин), восполнение дефицита калия •• Различные виды клизм •• Физиотерапевтическая стимуляция кишечной моторики.
• Гипербарическая оксигенация. Целесообразно сочетание с медикаментозным лечением.
Течение и прогноз • Летальность при распространённом гнойном перитоните — 25–30%, при развитии полиорганной недостаточности — 85–90%.
МКБ-10 •• K65.0 Острый перитонит
Код вставки на сайт
Перитонит острый
Перитонит — воспаление брюшины, сопровождающееся как местными, так и общими симптомами. Частота • Первичные перитониты возникают редко, приблизительно в 1% случаев острого живота • Вторичные перитониты — 15–20% всех случаев острых хирургических заболеваний и травм органов брюшной полости.
Классификации
По причинам • Первичный: •• Гематогенный •• Лимфогенный •• Рer continuitatem (через маточные трубы) • Вторичный •• Инфекционно-воспалительный: ••• аппендикулярный ••• при воспалительных заболеваниях печени и внепечёночных жёлчных путей ••• при острой непроходимости кишечника ••• при тромбозе брыжеечных сосудов ••• при остром панкреатите ••• гинекологический •• Перфоративный: ••• язвы желудка и двенадцатиперстной кишки, а также язвы всего остального кишечника (язвенно-некротический энтероколит, тифозного, дизентерийного, туберкулёзного, онкологического и любого другого происхождения) ••• пролежни при обтурационной непроходимости кишечника, при инородных телах ЖКТ ••• странгуляционные борозды при странгуляционной непроходимости кишечника, грыжевых ущемлениях ••• некроз кишечника вследствие тромбоэмболии брыжеечных сосудов •• Травматический: при открытых и закрытых повреждениях органов брюшной полости •• Послеоперационный: ••• несостоятельность швов после операций на органах брюшной полости ••• инфицирование брюшной полости во время операции ••• дефекты наложения лигатур на большие участки сальника и брыжейки с последующим некрозом тканей дистальнее лигатуры ••• механическое повреждение брюшины, её высыхание ••• кровоизлияние в свободную брюшную полость при недостаточно надёжном гемостазе.
Клиническая • Острый перитонит — наиболее частое и грозное заболевание • Хронический перитонит.
По характеру экссудата: серозный, фибринозный, гнойный, геморрагический, каловый, гнилостный, сочетания вышеперечисленных форм (например, серозно-фибринозный, фибринозно-гнойный и т.п.).
По степени распространения воспалительного процесса по поверхности брюшины • Отграниченный перитонит (абсцесс или инфильтрат) •• Аппендикулярный •• Поддиафрагмальный •• Подпечёночный •• Тазовый •• Межкишечный • Диффузный перитонит •• Местный — в непосредственной близости от источника инфекции, занимает одну анатомическую область живота. Склонен к генерализации •• Распространённый — занимает две анатомические области живота и более •• Общий — тотальное поражение брюшины.
По фазам развития • Реактивная (первые 24 ч) — в клинической картине превалирует местная симптоматика • Токсическая (24–72 ч) — фаза нарастающей интоксикации. Соответствует понятию эндотоксиновый шок • Терминальная (свыше 72 ч) — равнозначна понятию септический шок.
Этиология. Основная причина развития перитонита — инфекция.
Микробный (бактериальный) перитонит • Неспецифический, вызванный микрофлорой ЖКТ •• Аэробы: ••• грамотрицательные: Escherichia coli, Pseudomonas aeruginosa, Proteus, Klebsiella, Enterobacter, Acinetobacter, Citrobacter; ••• грамположительные: Staphylococcus, Streptococcus •• Анаэробы: ••• грамотрицательные: Bacteroides, Fusobacterium, Veillonella; ••• грамположительные: Clostridium, Eubacterium, Lactobacillaceae, Peptostreptococcus, Peptococcus • Специфический, вызванный микрофлорой, не имеющей отношения к ЖКТ: Neisseria gonorrhoeae, Streptococcus pneumoniae, Streptococcus pyogenes, Streptococcus viridans, Mycobacterium tuberculosis.
Асептический (абактериальный, токсико-химический) перитонит уже в течение нескольких часов становится микробным вследствие проникновения инфекции из просвета кишечника • Воздействие на брюшину агрессивных агентов неинфекционного характера: крови, жёлчи, желудочного сока, хилёзной жидкости, панкреатического сока, мочи • Асептический некроз внутренних органов.
Особые формы перитонита • Канцероматозный • Паразитарный • Ревматоидный • Гранулематозный.
Патогенез. Интоксикация, гипоксия, нарушения моторики ЖКТ, гемодинамики, метаболизма, иммунной защиты и полиорганная недостаточность.
Патологическая анатомия. Характерны гиперемия, уменьшение блеска брюшины (до полного его отсутствия), фибринозные наложения, экссудация, развитие отёка и инфильтрации сальников, брыжеек, стенок кишечника. Сначала эти изменения наиболее выражены вблизи источника перитонита, затем постепенно распространяются на другие отделы или на всю брюшину.
Клиническая картина
• Боль (самый ранний и постоянный симптом) •• Сначала боль локализуется в зоне источника перитонита, постепенно распространяется по всему животу, становится постоянной, плохо локализуется •• По мере нарастания интоксикации наступает паралич нервных окончаний брюшины, приводящий к уменьшению интенсивности боли •• При перфорации боль внезапная и интенсивная (кинжальная боль) •• Иррадиация боли в плечи или надключичные области (симптом Элеккера).
• Напряжение мышц передней брюшной стенки •• Реактивная фаза — доскообразное напряжение •• Токсическая фаза — расслабление мышц.
• Симптомы раздражения брюшины •• Щёткина–Блюмберга — при пальпации живота резкое отведение руки от передней брюшной стенки приводит к возникновению острой боли (положительный симптом). При доскообразном напряжении мышц передней брюшной стенки не всегда отчётливо выражен •• Менделя — выявление перкуторной болезненности при последовательном поколачивании согнутым пальцем по всей брюшной стенке (определение наличия и локализации болезненности) •• Воскресенского (симптом рубашки) — боль при быстром проведении ладонью по передней брюшной стенке (поверх рубашки).
• Тошнота и рвота в начале заболевания носят рефлекторный характер, позднее становятся следствием пареза кишечника. К рвотным массам присоединяется примесь жёлчи, затем — содержимого тонкой кишки (каловая рвота).
• Паралитическая непроходимость кишечника редко наступает в начале болезни, чаще возникает как следствие выраженной интоксикации.
Диагностика • Пальцевое исследование прямой кишки и влагалищное исследование — выраженная болезненность передней стенки прямой кишки или сводов влагалища (симптом Куленкампффа) • Лабораторные исследования: •• Положительный результат посева перитонеального экссудата •• Лейкоцитоз, нейтрофилёз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ •• Увеличение остаточного азота крови •• Сгущение крови по показателю Ht •• Метаболический ацидоз •• Дыхательный ацидоз • Рентгенологическое исследование •• Свободный газ под куполом диафрагмы (симптом серпа) при перфорациях или разрывах полых органов •• Чаши Клойбера, кишечные аркады, значительно расширенные петли кишечника при его непроходимости • УЗИ: наличие свободной жидкости, абсцессы • Пункция брюшной полости (лапароцентез). Противопоказана при обширном спаечном процессе в брюшной полости из-за опасности повреждения внутренних органов • Лапароскопия • Диагностическая лапаротомия показана, если вышеперечисленный комплекс мероприятий не позволяет устранить сомнения в диагнозе.
Дифференциальная диагностика • Заболевания лёгких и плевры (пневмония, плеврит, повреждения лёгких и рёбер, гемо- и пневмоторакс) • Сердечно-сосудистые заболевания (стенокардия, ИМ, аневризма брюшной аорты и её ветвей) • Повреждения позвоночника и спинного мозга, туберкулёзный спондилит, опухоли и остеомиелит позвоночника • Эндокринные заболевания и метаболические расстройства (СД, тиреотоксикоз, острая надпочечниковая недостаточность, гиперкальциемия, гипокалиемия, уремия) • Инфекционные болезни (пищевые токсикоинфекции, вирусный гепатит, грипп, тонзиллит, скарлатина, дифтерия, дизентерия, брюшной тиф) • Заболевания мочеполовых органов (подвижная почка, мочекаменная болезнь, острый пиелонефрит, апостематозный пиелонефрит, паранефрит, гидронефроз, опухоли и амилоидоз почек) • Заболевания и повреждения передней брюшной стенки (гематомы, абсцессы, опухоли).
ЛЕЧЕНИЕ
Диета. Парентеральное питание. В послеоперационный период по мере восстановления перистальтики назначается диета №0.
Хирургическое (местное) — лапаротомия или релапаротомия.
• Предоперационная подготовка. Лучше отложить операцию на 2–3 ч для целенаправленной подготовки, чем начинать её у неподготовленного больного •• Инфузионная терапия •• Катетеризация мочевого пузыря •• Подготовка ЖКТ ••• На ранних стадиях перитонита — однократное опорожнение желудка с помощью зонда ••• На поздних стадиях перитонита зонд следует ввести на продолжительный промежуток времени •• Антибиотик широкого спектра действия в/в.
• Обезболивание — многокомпонентная сбалансированная анестезия с применением мышечных релаксантов и ИВЛ •• Спинномозговая анестезия •• Интраоперационная новокаиновая блокада рефлексогенных зон и корня брыжейки тонкой, поперечной ободочной и сигмовидной кишок.
• Хирургическая тактика •• Оперативный доступ: срединная лапаротомия с аппаратной коррекцией доступа по методике Сигала •• Устранение или надёжная изоляция источника перитонита •• Интраоперационная санация брюшной полости: используют р-ры, предварительно охлаждённые до температуры 4–6 °С (интраоперационная локальная абдоминальная гипотермия) •• Декомпрессия кишечника: назогастроинтестинальная интубация тонкой кишки по Эбботту–Миллеру. Толстую кишку дренируют через анальное отверстие •• Дренирование брюшной полости: хлорвиниловые или резиновые трубки, многоканальные хлорвиниловые дренажи, дренаж из полупроницаемой гидратцеллюлозной мембраны •• Завершение операции: закрытый метод, полуоткрытый метод (плановые релапаротомии), открытый метод (перитонеостомия).
Консервативная терапия в послеоперационном периоде.
• Адекватное обезболивание.
• Сбалансированная инфузионная терапия.
• Профилактика и лечение синдрома полиорганной недостаточности •• Адекватные лёгочная вентиляция и газообмен с ранней ИВЛ •• Стабилизация кровообращения с восстановлением ОЦК •• Нормализация микроциркуляции •• Коррекция метаболических сдвигов •• Выведение токсинов методами эфферентной хирургии: гемосорбция, гемодиализ, ультрафильтрация, лечебный плазмаферез, лимфосорбция, поэтажная сорбционная гемоперфузия брюшной полости, энтеросорбция, ксеноспленоперфузия, квантовая гемотерапия, экстракорпоральная оксигенация •• Профилактика и лечение почечной и печёночной недостаточности •• Поддержание иммунного статуса больного •• Парентеральное питание.
• Антибактериальная терапия. Наиболее адекватный режим эмпирической антибактериальной терапии (до получения результатов бактериологического исследования крови или перитонеальной жидкости) — сочетание цефалоспоринов (цефамандол), аминогликозидов (гентамицин) и метронидазола. Пути введения: •• В брюшную полость через ирригаторы, дренажи •• Внутривенный, внутриартериальный (внутриаортальный), внутримышечный, внутрипортальный, эндолимфатический антероградный, эндолимфатический ретроградный, лимфотропный внутритканевый.
• Иммунная терапия •• Пирогенал или продигиозан (не более 1 раза в 3–5 дня) •• иммуноглобулин •• антистафилококковый -глобулин •• лейкоцитарная масса •• антистафилококковая плазма •• левамизол •• тимоген.
• Восстановление функций ЖКТ •• Аспирация токсического содержимого через зонды, введённые в тонкую и в толстую кишки •• Двусторонняя паранефральная новокаиновая блокада по А.В. Вишневскому •• Антихолинэстеразные препараты (неостигмина метилсульфат, дистигмина бромид), ганглиоблокаторы (димеколония йодид, гексаметония бензосульфонат); антихолинергические средства (атропин), восполнение дефицита калия •• Различные виды клизм •• Физиотерапевтическая стимуляция кишечной моторики.
• Гипербарическая оксигенация. Целесообразно сочетание с медикаментозным лечением.
Течение и прогноз • Летальность при распространённом гнойном перитоните — 25–30%, при развитии полиорганной недостаточности — 85–90%.
МКБ-10 •• K65.0 Острый перитонит