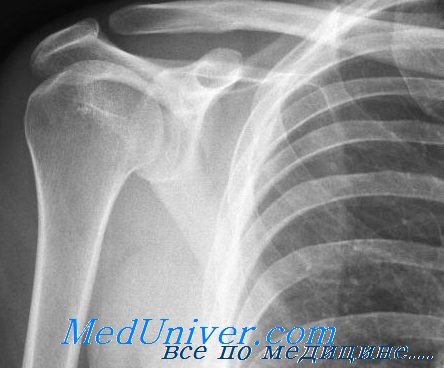
что такое остеосклероз большеберцовой кости
Что такое остеосклероз большеберцовой кости
Атрофия — это деградация костного вещества. Различают эксцентрическую, наиболее часто встречаемую форму атрофии кости, которую можно охарактеризовать как остеопороз плюс уменьшение объема кости. При этой форме имеются все признаки диффузного остеопороза, а также уменьшение наружного диаметра коркового слоя, наружного диаметра кости, внутренний же диаметр кости, т. е. костномозговой канал, увеличивается. Наиболее ярким примером эксцентрической атрофии является культя кости после ампутации или кость при туберкулезном поражении.
Эта форма атрофии встречается гораздо реже, чем эксцентрическая, и то только в случаях длительных заболеваний в молодом возрасте.
Нейротрофическая атрофия развивается при повреждении и заболевании спинного мозга или периферических нервных стволов. Гормональная атрофия наблюдается чаще всего при поражении щитовидной железы. Атрофия от давления — локальная атрофия, развивающаяся вследствие воздействия какого-нибудь образования на тот или иной участок кости (аневризм аорты, костная опухоль давит на другую кость и т. д.). Корковый слой при атрофии от давления всегда сохраняется, как бы он ни был истончен.
В этом отличие от краевой деструкции. Остеопороз, как и атрофия — процесс обратимый. По окончании причины, вызвавшей его, костная структура может полностью восстановиться.
Рентгенологические признаки остеосклероза
Остеосклероз — изменив костной структуры прямо противоположное остеопорозу, т. е. характеризующееся уплотнением кости без увеличения ее размеров.
Развитие остеосклероза наступает вследствие нарушения равновесия между костеразрушительным и костеобразовательным процессом в сторону преобладания последнего. Остеосклероз может быть физиологическим и возникшим на почве патологических процессов. Физиологический, функциональный склероз чаще выявляется в зонах роста, на суставных впадинах. Остеосклероз, возникший на почве патологических процессов, подразделяют на воспалительный, лосттравматический, токсический и реактивный.
Склероз реактивный возникает как реакция на дистрофические, опухолевые и прочие процессы. Токсический склероз наблюдается при хронических отравлениях мышьяком, фосфором и другими ядами.
Рентгенологические признаки остеосклероза: утолщение костных трабекул и уменьшение межтрабекулярных пространств. Вышеприведенные признаки характеризуются следующим:
а) проявлением мелкопетлистой, груботрабекулярной структуры губчатого вещества,
б) утолщением кортикального слоя кости с неровным внутренним контуром,
в) сужением просвета костно-мозгового канала, иногда с полным закрытием его,
г) резким выступанием тени кости на фоне затенений от окружающих мягких тканей.
Остеосклероз, так же как и остеопороз, может рентгенологически проявляться в двух видах — пятнистом и равномерном. Высшую степень остеосклероза называют слоновостью или эбурниацией. Рентгенологическая картина эбурниации весьма показательна: вся кость состоит как бы из компактной кости без признаков наличия костномозгового канала (мраморная болезнь).
Остеосклероз
Остеосклероз – патология, проявляющаяся в виде уплотнения костной ткани, утолщения трабекул и увеличения объема компактных костных веществ.
Причины
Существует несколько разновидностей недуга.
С учетом рентгенологической картины существуют такие типы:
По месту локализации и объему повреждения выделяют:
Симптомы
Признаками данного недуга считаются уплотнение кортикального слоя (из-за внутренних отделов одной кости), сужение костномозгового пространства, полное закрытие костномозгового канала, скелет имеет уплотненную гомогенную структуру, быстрая и постоянная утомляемость, возникновение болевого синдрома в нижних конечностях, деформация или другое изменение позвоночника.
Диагностика
Чтобы определиться с курсом лечения, необходимо провести обследование и получить консультацию врача-ортопеда.
Существуют такие методы проверки наличия этой проблемы:
Лечение
При избавлении от такого нарушения применяют следующие действия:
Симптоматическое лечение, ортопедические процедуры.
Выявив у себя признаки данной болезни, не пытайтесь заниматься самолечением, нужно сразу записаться на прием к врачу-ортопеду.
Профилактика
Для предупреждения переломов, деформации скелета нужно постоянно наблюдаться у врача-ортопеда, следить за осанкой, правильно сидеть, ходить и даже лежать, правильно выбирать кровать. Необходимо также следить за питанием и вести здоровый образ жизни: отказаться от жирной и вредной пищи, не употреблять много алкогольных напитков и отказаться от курения. Ежедневная зарядка поможет быть здоровым и бодрым.
Остеоартроз коленного сустава: признаки, диагностика и способы лечения
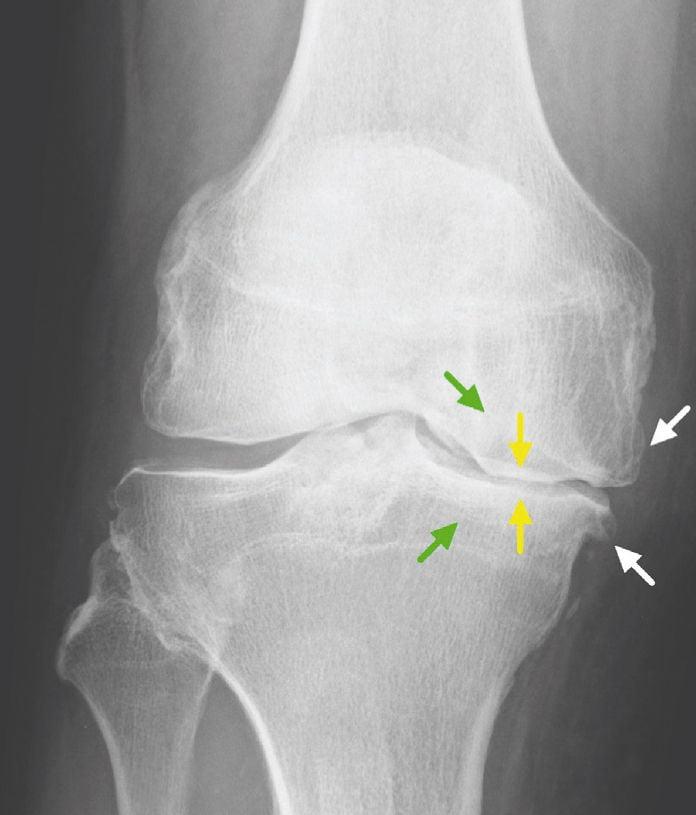
Остеоартроз коленного сустава – хроническое дегенеративно-дистрофическое заболевание, характеризующееся прогрессирующей деградацией и потерей тканей суставного хряща колена. На почве патологии, которая разрушает сустав, развиваются боли в ноге и ограничение подвижности. В медицинской терминологии данный патогенез чаще называют гонартрозом – конкретизирующим термином, непосредственно указывающим на коленную локализацию остеоартроза (артроза). По последним данным российских исследователей, в России на 10 тыс. населения 100-120 человек больны гонартрозом. Специалисты прогнозируют к 2020 году увеличение количества заболевших вдвое.
Стрелками указана зона деградации внутреннего мыщелка правого КС.
Остеоартроз коленного сустава – коварный патологический процесс, по статистике, он у 80% пациентов вызывает заметное снижение качества жизни, а у 10%-21% становится причиной инвалидности. Быстрой инвалидизации особенно подвержены люди пожилой возрастной группы. Остеоартрозы чаще всего поражают именно коленный отдел, то есть по частоте встречаемости среди всех дегенеративно-дистрофических суставных патологий гонартроз занимает 1 место. В структуре всех ортопедических заболеваний на эту патологию приходится от 30% до 55%. Болезнь может поражать как один сустав, так и одновременно два коленных сустава. Наблюдения показали, что порядка 30% пациентов с подтвержденным диагнозом имеют двухсторонний ОА (поражены оба колена).
Распространенность ОА коленных суставов у женщин несколько выше, чем у мужчин. При этом при первичном обращении в группе пациентов мужского пола доминируют лица молодого возраста – до 45 лет, в женской группе преобладают пациентки от 55 лет и старше. В возрасте 65+, независимо от половой принадлежности, рентгенологические признаки патологии в разной степени тяжести диагностируются у 80% людей. Основу этиологии патогенеза составляют многочисленные приобретенные и врожденные факторы, где одно из ведущих мест занимает хроническая травматизация суставных концов коленного аппарата вследствие неправильного режима физических нагрузок. Это – не единственная причина, все провоцирующие факторы в ходе статьи еще будут указаны.
Остеоартроз коленного сочленения ведет к стойкой утрате функций важного биологического сегмента конечности. Человек начинает испытывать трудности в ходьбе, мучения от боли, зачастую больной становится зависимым от специальных опорно-поддерживающих приспособлений и посторонней помощи. По факту, заболевание резко снижает трудоспособность и социальную адаптацию индивида, кроме того, оказывает негативное влияние на психологическое состояние. Вызывает тревогу и тот факт, что порядка 2/3 пациентов являются людьми трудоспособного возраста, которым всего от 40 до 60 лет. Исходя из этого, лечение должно быть грамотно спланировано и осуществляться незамедлительно.
Чем раньше патологический процесс будет идентифицирован, тем больше надежд можно возлагать на эффект от консервативной помощи. Но не все так просто. Замечено, что порядка 40% пациентов обращаются к врачам слишком поздно, когда дегенерации основательно уже погубили коленный сустав и последовали осложнения. На запущенные формы и поздние стадии болезни, к сожалению, консервативные методы не действуют, здесь уже сможет помочь только оперативное вмешательство.
Причины остеоартроза коленного сустава
Основополагающая причина механизма появления патологии – нарушение метаболизма хрящевых структур со сдвигом баланса катаболизм-анаболизм, то есть когда процессы разрушения клеток хряща преобладают над восстановлением. Изначально необратимым изменениям подвергаются гиалиновый хрящ, покрывающий сочленовные поверхности сустава, и субхондральная пластинка, которая находится под суставным хрящом. ОА характеризуется прогрессирующим течением, и он не останавливается на разрушении гиалинового покрытия и субхондральной кости. По мере прогрессии дегенеративный патогенез способен в той или иной мере активизироваться во всех составляющих единицах колена – менисках, синовиальной оболочке, капсуле, связках и т.д.
Патоэтиология у остеоартроза коленных суставов довольно разнообразна. Специалистами были выделены основные распространенные факторы-провокаторы болезни, рассмотрим их.
1) Неадекватно высокий уровень физической активности и нагрузок на нижний отдел туловища в повседневной жизни:
2) Предшествовавшая травма в области коленного сустава:
3) Врожденные аномалии строения костно-суставно-мышечного аппарата (дисплазии):
4) Сопутствующие патологии в анамнезе, например:
5) Избыточный вес тела:
6) Ранее проводимые хирургические вмешательства на коленном суставе, не связанные с остеоартрозом, к примеру:
7) Низкая физическая активность:
Как одну из причин, специалисты называют наследственность. Если ваши родители, бабушки или дедушки болели остеоартрозом, то вы входите в группу риска. Кроме того, более уязвимы к болезни люди от 45 лет и старше. С 45-летнего возраста отмечается выраженное сокращение биологических функций, организм претерпевает так называемый возрастной метаболический стресс, из-за чего костно-хрящевые ткани утрачивают былую прочность.
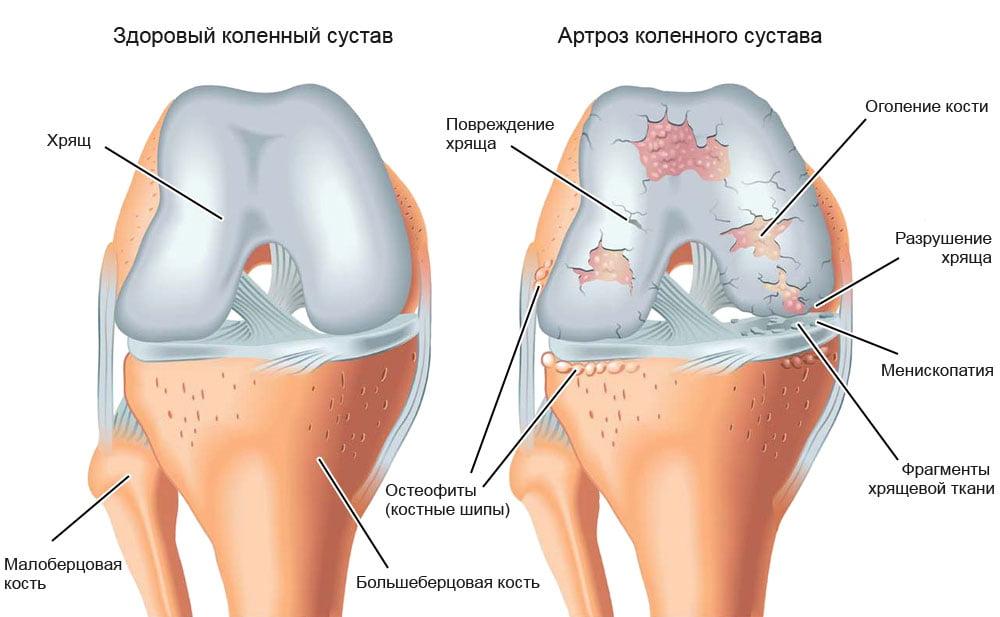
Любой из этого списка фактор (или совокупность 2-х и более) может послужить началом локального метаболического расстройства в коленных суставах и, как следствие, развития остеоартроза. На трущихся суставных поверхностях, окутанных гиалиновым хрящом, появляются трещины, разволокнения, изъязвления. Хрящ становится тонким, неэластичным, шероховатым, бугристым. В связи с этим снижаются амортизационные и скользящие свойства сустава, движения между сочленяющимися поверхностями затрудняются из-за гибели тканей хряща и уменьшения по этой же причине суставной щели.
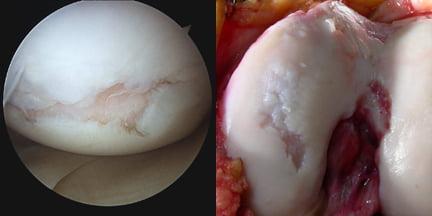
Что видит хирург во время операции. Гиалиновый хрящ имеет повреждения на поверхности.
Патологически повышенное внутрисуставное трение наряду с прогрессирующими биоизменениями приводит в конечном счете к тому, что хрящевая зона полностью исчезает (стирается), частично или полностью разрушается субхондральная пластинка, стыкующиеся костные концы оголяются. Оголенные мыщелки бедренной кости трутся об обнаженную большеберцовую кость в верхнем эпифизе и/или об надколенник, происходит патологическое смещение поверхностей соприкосновения, сустав все больше и больше деформируется.
По той причине, что заболевание приводит к деформациям суставной конструкции, в медицинской терминологии часто можно встретить такую формулировку диагноза, как «деформирующий остеоартроз коленного сустава». Выраженные деформации наиболее свойственны поздним этапам развития. Поэтому слово «деформирующий» чаще употребляется врачами в отношении остеоартроза последних стадий.
Симптомы: ранние, поздние проявления
Основная жалоба при ОА колена – болевой синдром. В начале болезни боль, как правило, носит механический характер, то есть проявляется и нарастает в момент или после продолжительной двигательной активности, при долгом стоянии на одном месте или спуске по ступенькам, в конце рабочего дня. Ощущаться болезненные признаки могут как изнутри, так и по передней, задней, боковой поверхности колена. По характеру первая боль, как правило, ноющая, тупая, тянущая. Она сначала непостоянная и неострая, причем на первых порах вызвана спазмом мышц. Ранняя механическая боль, обусловленная физическими нагрузками, имеет свою особенность: в периоды покоя и отдыха самостоятельно утихает (для поздних стадий это нехарактерно). К одним из первых симптомов также относят утреннюю скованность в проблемном колене, которая обычно длится 30-40 минут, пока человек не расходится.
Боль в коленном суставе при ходьбе по ступенькам.
Продолжительно сохраняющаяся и часто проявляющаяся боль иногда (чаще на начальных, промежуточных стадиях) провоцирует вторичный синовит, из-за чего она ощущается и в покое. Избыточное скопление синовиальной жидкости, как реакция на болевой синдром и воспаление, вдобавок вызывает проблемы со сгибанием/разгибанием колена или усугубляет уже наступившую сгибательно-разгибательную дисфункцию. В развернутой стадии возможны варианты стартовой боли, что обозначает появление болевого синдрома с началом ходьбы, который в процессе передвижения за 15-30 минут снижается. Болезненные явления могут снова проявиться при продолжающемся увеличении нагрузки на проблемное колено.
Запущенные случаи нередко сопровождаются возникновением синдрома заклинивания сустава. Заклинивание характеризуется внезапной острой болью простреливающего характера и блокированием движений в коленном отделе. Болевой шок вместе с блокадой провоцируется наличием во внутрисуставном пространстве свободных хондромных фрагментов (кусочков хряща), которые защемляются между суставными поверхностями. Механическое препятствие в виде заклинивания также может создавать костный шип (остеофит), внедряющийся в мягкие ткани. Устраняется блокада при своеобразном повороте ноги, однако не всегда человек самостоятельно справляется с разблокировкой колена.
Мы охарактеризовали распространенные варианты развития болевого синдрома, но стоит заметить, что наряду с ним происходит существенное снижение объема движений, функций устойчивости, видоизменение форм опорно-двигательного сегмента. На раннем этапе есть боль, но в целом функции и конфигурация сустава еще сохраняются практически в полном объеме. С наступлением второй и последующих фаз заболевания отмечается их прогрессивное нарушение, появляются другие симптомы. Для полной ясности клинической картины представляем все типичные для коленного остеоартроза симптомы:
Чем дольше срок у заболевания, тем ярче, чаще, длительнее болит коленный сустав. Притом он может беспокоить не только при нагрузках, но и в обездвиженном состоянии, в том числе и во время ночного сна. Более того, усиление дегенеративных изменений будет стабильно сужать диапазон активных и пассивных движений, доведя его в результате до минимума.
Полезно знать! При первичном ОА коленного сустава риски образования аналогичного вида поражения на той же конечности, но в тазобедренном отделе, составляют 15%-18%. А вероятность развития коксартроза с противоположной стороны от проблемного колена находится в пределах 30%. Коленные и тазобедренные суставы очень тесно взаимосвязаны функционально – проблема в колене в итоге способна плохо отразиться на ТБС и наоборот. Поэтому не занимайтесь самолечением, эта болезнь требует профессионального подхода, индивидуального для каждого отдельного случая.
Диагностика: методы обследования
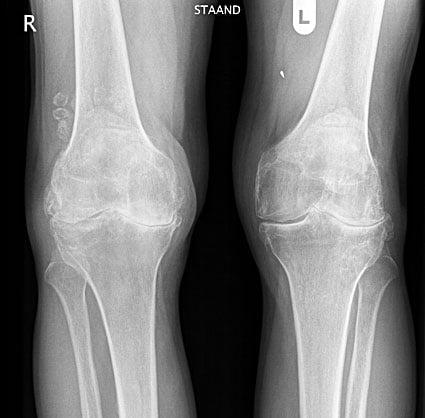
Для остеоартроза коленного сустава, как и других сочленений, патогномических лабораторных признаков не существует. У большинства пациентов анализы крови и мочи показывают нормальные результаты. Поэтому лабораторные методы исследования клинической ценности не представляют. Общепринятым способом для выявления гонартроза в настоящее время является рентгенография коленных суставов. Рентген обязательно изначально делается на двух суставах с целью анатомо-физиологического сравнения двух однотипных костных соединений. Выделяют 3 главных рентгенографических признака, по которым можно утверждать о наличии данного диагноза, – это:
Двухстороннее отсутствие суставных щелей.
Однако указанные признаки в самый-самый начальный период развития остеоартроза на рентгене еще могут отсутствовать. Если врач не видит по данным рентгена отклонений, при этом пациент пришел с жалобами на периодическую боль или, к примеру, на рецидивирующую отечность по непонятным причинам, важно провести дообследование. Дообследование также целесообразно включать в диагностический процесс и при установленном диагнозе рентгенологически с целью получения развернутой информации о состоянии коленных структур, в частности мягких тканей и внутрисуставной жидкости.
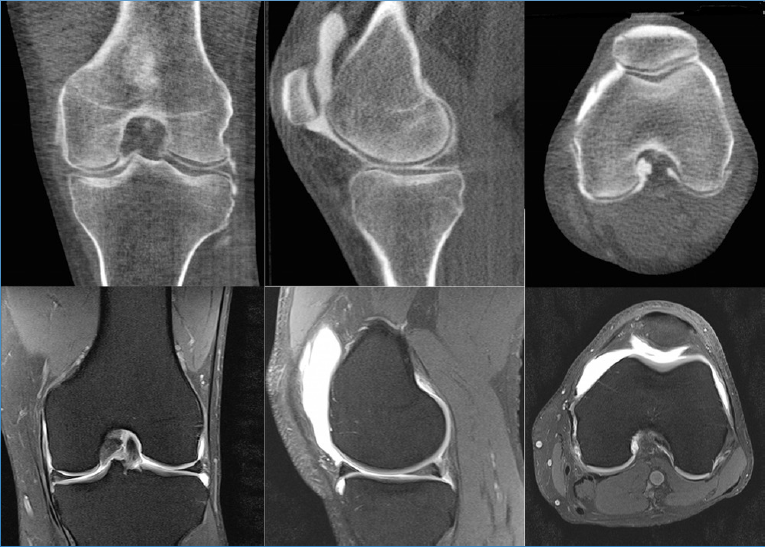
Лучшими вспомогательными методами в отношении ОА на любой из стадий, а также для дифференцирования данной патологии от других, признаны магниторезонансная томография (МРТ) и артроскопия. Что касается компьютерной томографии: она уступает возможностям этих двух процедур, так как недостаточно четко визуализирует мягкие ткани. Ультрасонография (УЗИ) из всех способов является самым слабым диагностическим инструментом.
МРТ показывает даже мельчайшие поверхностные поражения хряща на суставных концах, а ведь именно с этой хрящевой стуктуры начинают возникать первые дистрофические изменения. Кроме того, по данным МРТ можно дать объективную оценку состоянию синовиальной оболочки, капсулы, окружающих мышц, сухожилий, связок, нервно-сосудистых образований, продуцируемой синовии. Магниторезонансные томографы обнаруживают кисты и другие новообразования, в том числе костные дефекты.
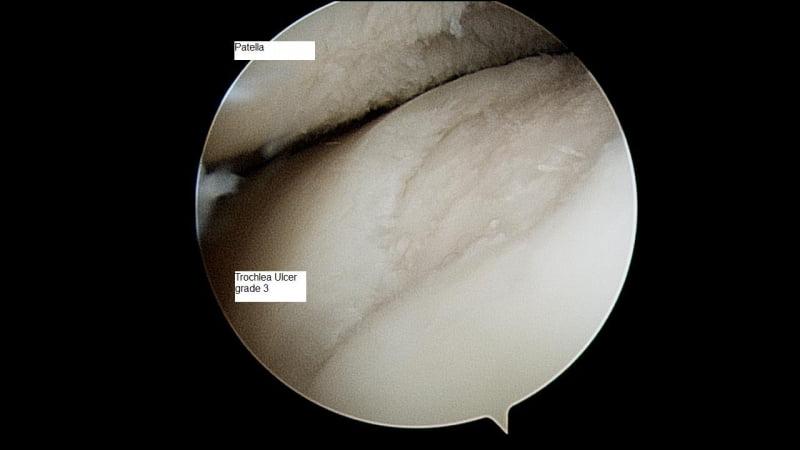
Не худшими возможностями обладает артроскопическая диагностика, однако она предполагает малоинвазивное вмешательство с введением внутрь коленного сустава визуализирующей оптической системы. С помощью артроскопии, кроме высококачественного исследования изнутри всех структурных элементов сочленения, параллельно еще можно сделать пункцию внутрисуставного выпота, очистить полость от так называемого артрозного «мусора».
Вид через артроскоп.
Помимо инструментальных методов, в структуру диагностики обязательно входит проведение в ходе первичного осмотра специальных тестов. Доктором выполняется пальпация места поражения, оценка объема движений в различных положениях обследуемого участка конечности, определение нарушения чувствительности. После установления диагноза аналогичного плана тест-осмотр и рентгенография будут периодически проводиться для наблюдения за состоянием коленного отдела и оценки эффективности проводимой терапии.
Стадии и степени остеоартроза колена
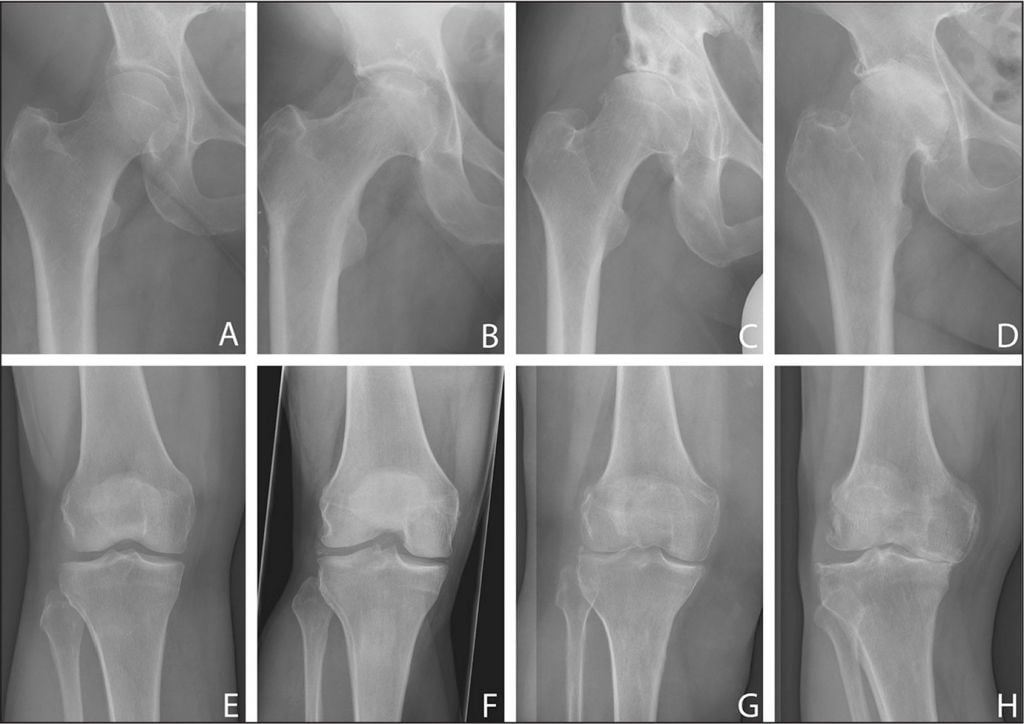
Классификация стадий ОА колена в ортопедии предлагается в двух вариантах: по Н.С. Косинской (3 стадии) и по Келлгрену-Лоренсу (4 стадии). В отечественной практике одинаково часто обращаются и к первому, и ко второму классификатору поражений костно-суставного аппарата. Обе классификации сориентированы на определении следующих признаков:
Слева — направо показана динамика разрушений.
Мы предлагаем ознакомиться со стадированием гонартроза, рекомендованным Косинской.