что такое носовой клещ
Подкожный клещ. Какие процедуры запрещены, а какие – показаны
Научный факт: на коже человека могут паразитировать 2 вида клещей Demodex, которые питаются отмершими клетками кожи и обитают на кожных покровах и в волосяных фолликулах, в том числе в ресницах и бровях:
В результате их активности человек ощущает кожный зуд, появляются покраснения, шелушение, кожа становится грубее. Если не предпринять меры, все эти неприятные симптомы могут перерасти в корочки и воспалительные элементы.
Причины обострения демодекоза
Для лечения заболевания обязательно нужно обратиться к врачу. Самолечение в этом случае – зло. Врач проведет соответствующее исследование и назначит адекватную терапию.
Что еще нельзя делать во время обострения демодекоза?
Какие процедуры провоцируют обострение?
Даже после лечения кожа уязвима перед внешними воздействиями, не говоря уже о коже, не прошедшей терапию, поскольку ее защитные функции существенно снижены. Как было отмечено ранее, к прочим факторам обострения можно отнести и некоторые косметические процедуры:
А что тогда можно?
Каждая из описанных выше процедур назначается курсом, для достижения устойчивого эффекта в среднем необходимо 5 – 6 процедур, которые проводятся с периодичностью 7 дней.
Лазерная шлифовка — это процедура, предназначенная для глубокого пилинга кожи. Эта косметологическая процедура позволяет полностью удалить верхний слой кожи и частично дерму, в зависимости от показаний.
Мануальная чистка лица является одной из самых распространенных и эффективных косметологических процедур. Ее востребованность и актуальность связана с тем, что кожа лица сильно подвержена воздействию множества внешних и внутренних факторов, среди которых плохая экология, стрессы, неправильное питание.
Лечение пигментации — это совокупность методик и методов борьбы с излишним отложением меланинового пегмента, нарушающим естественный оттенок кожи.
Клещи-железницы и проблемная кожа лица
Проблемная кожа, особенно если это кожа лица, причиняет немало страданий. При этом часто у пациента с дефектами кожи обнаруживают клещей-железниц. Обычно кожные заболевания, обусловленные паразитированием клещей-железниц, называют демодекозом (демодикоз
Проблемная кожа, особенно если это кожа лица, причиняет немало страданий. При этом часто у пациента с дефектами кожи обнаруживают клещей-железниц.
Обычно кожные заболевания, обусловленные паразитированием клещей-железниц, называют демодекозом (демодикозом). Термин «демодекоз» возник от латинского названия клещей, относящихся к роду Demodex (D). Помимо человека, клещи-железницы паразитируют на разных млекопитающих, в том числе и домашних животных. Род Demodex насчитывает, по крайней мере, 65 видов, 10 из которых считаются патогенными паразитами человека, собак, кошек, лошадей, крупного рогатого скота, овец, коз, свиней [22]. Однако эти клещи строго специфичны для каждого вида животных и не способны к паразитированию на человеке. Для некоторых животных заболевание демодекозом может быть смертельно опасным. Хорошо известно, что паразитирование клещей-железниц (D. canis) на собаках, особенно на щенках, часто приводит к их гибели. Вопрос о степени патогенности этих клещей для человека до сих пор остается спорным.
D. follicullorum был впервые обнаружен в 1841 г. (одновременно и независимо друг от друга) двумя исследователями — F. Henle и Berger [7]. Первое описание этого вида было сделано C. Simon в 1842 г. [7]. В 1963 г. Л. Х. Акбулатова описала еще один вид клещей-железниц человека — D. brevis [1].
Биология и экология клещей-железниц
Накопленные на сегодня знания по биологии и экологии этих паразитических клещей очень важны для понимания патогенной роли клещей-железниц. Паразитирующие на теле человека два вида клещей, как правило, разобщены. D. follicullorum предпочитают волосяные фолликулы ресниц и бровей. Значительно реже этот вид клещей встречается в фолликулах волос на голове и груди. D. brevis выбирают в основном сальные железы кожи лица (носогубные складки, крылья носа). Кроме того, эти клещи могут встречаться и на других участках кожного покрова: груди, спины, шеи — там, где расположены сальные железы [7, 8, 22] (табл. 1).
Таким образом, представленные в таблице данные свидетельствуют о том, что клещи-железницы отдают абсолютное предпочтение коже лица. Максимально зарегистрированная численность D. follicullorum достигала 18 экземпляров в фолликуле. Максимальная численность D. brevis в сальной железе составляла 3 экземпляра [10]. Нередко у одного и того же пациента встречается совместная инвазия D. follicullorum и D. brevis.
Клещи-железницы питаются содержимым эпителиальных клеток стенок волосяных фолликулов и сальных желез, прокалывая их стилетообразными хелицерами [9]. S. Spickett [24], которому — одному из немногих — удалось получить культуру D. folliculorum in vitro, изучал жизненный цикл этих клещей. Цикл развития включает пять стадий развития: яйцо, личинку, нимфу первого возраста (протонимфа), нимфу второго возраста (дейтонимфа), половозрелые особи (самка или самец). Спаривание самки и самца осуществляется в устье волосяного фолликула. Оплодотворенная самка перемещается в глубь фолликула и там откладывает яйца. Интервал между копуляцией и яйцекладкой составляет примерно 12 ч. Из яйца выходит личинка, которая питается и линяет, переходя в нимфу первого возраста. Эта нимфа, в свою очередь, питается и в это же время передвигается в устье фолликула с током секрета сальных желез, где линяет, переходя в нимфу второго возраста. Дейтонимфа, выйдя на поверхность кожи, способна передвигаться от фолликула к фолликулу в течение 12–36 ч. Затем дейтонимфа проникает в волосяной фолликул и превращается там в самку. Длительность каждой стадии развития клещей варьирует от 36 до 120 ч [8]: яйцо — 60 ч, личинка — 36 ч, протонимфа (нимфа первого возраста) — 72 ч, дейтонимфа (нимфа второго возраста) — 60 ч, самка — 120 ч.
Весь жизненный цикл самки D. folliculorum составляет около 15 дней.
Демодекоз распространен среди людей всех рас. Пол человека, по-видимому, не влияет на частоту заражения клещами, просто мужчины реже обращаются к врачу по поводу своей внешности. С возрастом частота выявления D. brevis возрастает [3, 7, 23], тогда как встречаемость D. folliculorum остается практически без изменений [12]. У человека демодекоз часто сопровождает другие кожные или офтальмологические заболевания, например розацеа, периоральный дерматит, блефарит [1, 5, 21]. Однако необходимо еще раз подчеркнуть, что демодекоз связывают в первую очередь с поражением кожного покрова лица.
Заражение людей клещами-железницами происходит главным образом при непосредственном контакте человека с человеком. Garven (1946) [19] в результате своих исследований выдвинул предположение, что мать при грудном кормлении может передать ребенку как D. follicullorum, так и D. brevis. В этой связи важно знать суточную активность этих клещей. T. Coston [8] предположил, что в дневное время суток клещи-железницы находятся преимущественно в фолликулах, а на поверхность кожного покрова выходят лишь в ночное время — и только дейтонимфы и самцы. Отсюда следует, что наиболее вероятное время перехода клещей с одного хозяина на другого — ночное. Однако M. Norn [17] зарегистрировал активно передвигающихся клещей-железниц на поверхности кожи лица и в дневное время, причем дейтонимф как самцов, так и самок. Скорость передвижения клещей составляла около 8–16 мм в час. Эти сведения важны для ответа на вопрос о возможности заражения клещами-железницами через предметы личного пользования, в том числе и постельные принадлежности [1, 2]. Так, Л. Х. Акбулатовой было доказано, что клещи-железницы могут достаточно долго сохранять жизнеспособность вне организма хозяина [1]. Основными ограничивающими факторами являются влажность и температура. При постоянной влажности, темноте и температуре воздуха 19–22 °С клещи остаются живыми до 9 сут. W. Nutting сделал сообщение о том, что в его лабораторию для видовой идентификации поступали клещи-железницы, извлеченные из домашней пыли, собранной с постельных принадлежностей [19]. В лабораторных условиях при относительной влажности воздуха 80% клещи-железницы сохраняли жизнеспособность в течение нескольких дней, тогда как при относительной влажности 40% и температуре воздуха 20 °С погибали через 1,5 ч. По наблюдениям проф. M. Norn, в воде клещи-железницы сохраняли жизнеспособность в течение недели, а в иммерсионном масле — 2 нед [16]. Однако остается неясным вопрос, сохраняют ли эти клещи в условиях внешней среды способность заражать нового хозяина.
Роль клещей-железниц в патогенезе различных заболеваний
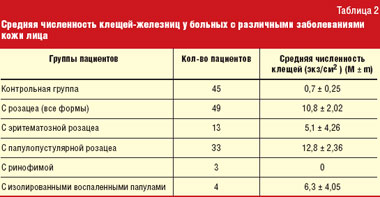
В настоящее время роль клещей-железниц в патогенезе различных кожных заболеваний оценивается неоднозначно. В первую очередь это связано с тем, что паразитирование на человеке этих клещей зачастую может протекать без клинических проявлений. В среднем до 55% лиц всех возрастов являются носителями клещей-железниц. С возрастом зараженность клещами возрастает. По данным некоторых авторов, у пожилых людей носительство этих клещей достигает 100% [22]. F. Forton et al. [13] выдвинули предположение и доказали, что D. folliculorum влияет на патогенез заболевания в том случае, когда его численность превышает 5 экземпляров на см2 [12] (табл. 2).
Данные, приведенные в таблице, свидетельствуют о том, что численность клещей-железниц достоверно увеличивается в первую очередь у пациентов с некоторыми формами розацеа. По-видимому, клещи рода Demodex принимают участие в патогенезе этих заболеваний.
Методы выявления клещей-железниц
По данным T. Rufli и Y. Mumcuoglu, клещей-железниц можно обнаружить практически на любом человеке [22]. В этой связи крайне важно не только обнаружить клещей, установить их таксономическую принадлежность, но и оценить численность. Выполнение этих задач зависит от адекватно выбранных методов забора проб [1, 2, 12–14]. В настоящее время разработаны и используются в практике здравоохранения несколько методик, каждая из которых имеет свои достоинства и недостатки (табл. 3).
Механизмы воздействия клещей-железниц на человека
Воздействие клещей-железниц на организм человека многопланово. Перечислим несколько механизмов, которые необходимо учитывать, подходя к решению проблемы демодекоза.
1. При питании клещей происходит механическое разрушение клеточных стенок фолликул и сальных желез хелицерами клещей, что способствует деструкции клеток, кератинизации, пигментации и формированию в дерме человека гранулем, а также воспалительных инфильтратов [5, 9].
2. Связь с бактериями клещей-железниц отмечают многие авторы — и прежде всего для D. folliculorum, поражающего волосяные фолликулы. Существует предположение, что клещи-железницы способствуют передаче бактерий [1, 2, 17]. Так, M. Norn с помощью электронной микроскопии обнаружил бактерии на поверхности тела D. Folliculorum [18]. S. Spickett выявил бактерии в желудочно-кишечном тракте клещей-железниц [24]. По данным M. Norn [17], при посеве D. folliculorum были обнаружены стафилококки. Эти же бактерии были высеяны из ресниц, заселенных клещами. Из 51 ресницы 69% были инфицированы стафилококками. Однако необходимо отметить, что стафилококки были обнаружены и в 50% фолликул ресниц, где клещей не было (102 ресницы). Данных о взаимоотношениях микрофлоры и D. brevis в литературе мы не обнаружили. Н. Н. Потекаев отмечает, что бактериологический посев содержимого пустул при розацеа часто оказывается стерильным [5].
3. Клещи-железницы, паразитируя на человеке, оказывают, по-видимому, супрессивный эффект на его иммунную систему [6, 11]. Это позволяет клещам и условно-патогенной микрофлоре успешно колонизировать хозяина.
4. В ХХ — начале ХХI вв. число больных с генетической предрасположенностью к атопии неуклонно растет. Растет и число больных с сенсибилизацией к клещам домашней пыли (семейства Pyroglyphidae). Пироглифидные клещи имеют общие антигены со многими клещами [2, 4]. Не исключено, что общие антигенные детерминанты имеются у пироглифид и клещей-железниц. Однако иммунологические исследования ограничены, поскольку трудно получить культуру клещей-железниц in vitro. E. Grosshans с сотрудниками получили водно-солевой экстракт из Demodex caprae, паразитирующих на козах [15]. Иммуносерологическими методами им удалось выявить у 22% пациентов с розацеа, имеющих D. folliculorum, специфические антитела к антигенам D. caprae. Таким образом, не исключено, что сенсибилизирующие свойства клещей-железниц (их тел и метаболитов) недооцениваются.
5. У некоторых пациентов — после того, как они узнают об обнаружении клещей-железниц, — развивается акарофобия. Особенно тяжело реагируют пациенты, имеющие проблемы с кожей лица. Психологические трудности пациентов, связанные с паразитированием клещей-железниц, анализируют в своей статье W. Nutting и H. Beerman [20].
Лечение
Демодекоз редко протекает как отдельное, самостоятельное заболевание. Чаще паразитирование клещей-железниц в коже лица сопровождает другие заболевания: различные формы розацеа, периоральный дерматит, угри и др. По-видимому, интенсивное размножение клещей в коже хозяина отражает некие комплексные, системные проблемы организма хозяина, и в первую очередь его иммунной системы [1, 5]. Следовательно, сначала необходимо провести базовое стандартное лечение основного кожного заболевания, а также организовать комплексное обследование по поводу выявления хронических заболеваний [2, 5].
Часто при высокой численности клещей-железниц назначают местные акарицидные препараты, действующими веществами которых являются бензилбензоат, пиретроиды.
Одним из первых и немаловажных этапов лечения является проведение санитарно-гигиенических мероприятий в непосредственном окружении больного. Предметы личного пользования (полотенца, наволочки и т. д.) необходимо стирать при температуре воды не ниже 75 °С; заменить перовые подушки подушками с синтетическим наполнителем, чтобы иметь возможность их стирать. Такие подушки, как правило, рекомендуется стирать при температуре не выше 40–45 °С, вследствие чего необходимо использовать специальные добавки для стирки, обладающие акарицидным действием (например, «Акарил», «Аллергофф»).
Таким образом, демодекоз — комплексная проблема, влияющая как на здоровье, так и на психоэмоциональное состояние пациента, что в конечном итоге отражается на качестве жизни человека.
По вопросам литературы обращайтесь в редакцию.
Т. М. Вострокнутова, доктор биологических наук
М. А. Мокроносова, доктор медицинских наук, профессор
НИИ вакцин и сывороток им. И. И. Мечникова РАМН, Москва
Пациенты, которые заразились клещом Демодекс, могут испытывать неприятные симптомы. Иногда это заболевание приводит к серьезным осложнениям.
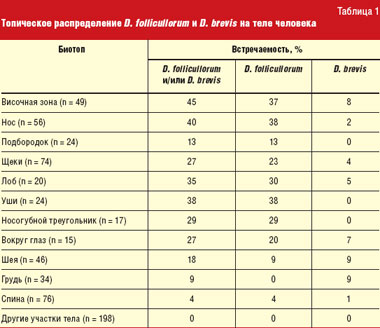
Когда клещ проникает в область глаз, то он приводит к повышению слезоточивости, выпадению ресниц, воспалению. Этот паразит размножается в сальных и мейбомиевых железах, а также в волосяных фолликулах пациента. Нередко заражение клещом протекает бессимптомно, то есть он не причиняет носителю никакого дискомфорта. Однако активность клеща может повышаться при нарушении работы внутренних органов человека, включая иммунную, нервную и эндокринную системы.
Размеры клеща Демодекса варьируют от 0,16 до 0,48 мм. В одном волосяном фолликуле может обитать около 25 особей. В четверти случаев выявления клеща на коже лица возникает поражение сальных желез и меймобиевых протоков. В основе ряда офтальмологических проблем также лежит заражение этим паразитом. Так, он является одной из ведущих причин блефарита, халязиона, блефароконъюнктивита, эписклерита, кератита.
Симптомы демодекоза глаз
При демодекозе век возникают характерные для этого заболевания симптомы. Часто пациент жалуется на то, что даже после минимальной нагрузки глаза его устают. Кроме того, появляется светочувствительность, жжение и раздражение глаз, зуд, тяжесть век.
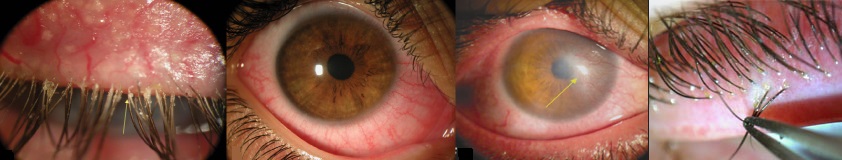
Проявления демодекоза приносят большой дискомфорт пациенту. При этом край века обычно краснеет, воспаляется, присоединяется припухлость, вязкие и пенные выделения, которые локализуются в уголках глаз. Внешне между ресницами можно различить чешуйчатые образования.
Если на фоне демодекоза век возникли осложнения, то нарушается рост ресничных волос, возникает их атрофия. Иногда ресницы попросту выпадают, а рост их нарушается. Кроме того, при этом заболевании по краю век формируются язвочки, гнойники, налет, папилломы. Сами ресница покрыты слипшимися корочками.
Диагностика
Чтобы диагностировать демодекоз глаз достаточно обратиться в одну из лабораторий в офтальмологической клинике. Продолжительность анализа ресничных проб не высока. Для этого достаточно взять 3-4 ресницы с каждого века и изучить их под микроскопом. Если количество клещей составляет 1-2 на каждый волос, то специфическое лечение не требуется. В том случае, когда количество паразитов превышает этот показатель, следует провести терапевтическое лечение.
Лечение
Чтобы вылечить демодекс ресниц, нужно провести необходимое исследование, которое покажет возможные осложнения. Начать терапию необходимо с соблюдения правил личной гигиены. Это позволит в дальнейшем свести к минимуму риск рецидива заболевания. В результате эффективность лечения значительно повысится.
Комплексный подход к терапии заболевания является залогом успешного лечения демодекса. Использование антибиотиков, иммуномодуляторов и антигистаминных препаратов сочетают с приемом акарацидных средств и местных лекарств. Продолжительность лечения обычно составляет около месяца, но может достигать и года. Это зависит от различных осложнений и отягощающих факторов.
Очень важно регулярно очищать веко от образованных чешуек. Для этого можно использовать спиртовой настой на эвкалипте или календуле. Также нужно наносить мазь, которая содержит деготь, серу, ихтиол, желтую ртуть, бензилбензоат или цинкихтиол. Эти акарицидные вещества атакуют клеща, что приводит к уменьшению численности паразита. Перорально применяют препараты с содержанием метронидазола.
Высокой эффективностью обладает Demodex Complex, который помогает справиться с клещом различными путями. Также в ряде случаев используют антихолинэстеразные препараты, которые парализуют паразита за счет влияния на мышечную и нервную ткань. Одновременно стоит уделить внимание нормализации обмена веществ. Для этого нужно скорректировать работу органов желудочно-кишечного тракта и иммунной системы.
Демодекоз
Рассмотрена проблема возникновения демодекоза, обсуждена роль клеща Demodex в формировании папул и пустул на коже лица, приведены методы диагностики и подходы к лечению пациентов, меры профилактики.
The problem of demodecosis occurrence was considered, the role of Demodex tick in formation of papula and pustula on the skin of the face was discussed, methods of the diagnostics and approaches to the treatment of the patients were given, as well as the preventive measures.
Папулопустулезные дерматозы, основной локализацией которых является кожа лица (акне, розацеа, периоральный дерматит), остаются актуальной проблемой в дерматовенерологии. Среди различных причин возникновения этих заболеваний определенная роль отводится паразитарной теории [1]. Согласно ей, формированию папул и пустул на коже лица способствует клещ-железница (Demodex). Клещ принадлежит роду Demodex, семейству Demodicidae, подотряда Trombidiformes, отряда Acariformes. Впервые клеща выявил F. Berger в ушной сере слухового прохода человека в 1841 году, в том же году F. Henle обнаружил клеща на коже человека. Через год, в 1842 году, G. Simon установил наличие паразита в волосяных фолликулах и впервые описал морфологические свойства, назвав их Acarus folliculorum (от греч. — «сальное животное»). Позже G. Simon (1842) и R. Owen (1843) отнесли найденных клещей к роду Demodex. Намного позднее, более чем через полвека, английский акаролог S. Hirst (1917–1923) выделил 21 вид и несколько подвидов клещей рода Demodex у животных. Впоследствии, изучая паразитирование клеща на коже человека, Л. Х. Акбулатова (1970) обнаружила и описала две формы: Demodex folliculorum longus и Demodex folliculorum brevis [2].
Демодекоз (Demodecosis) — распространенное хроническое заболевание, преимущественно кожи лица. По разным данным, заболеваемость демодекозом составляет от 2% до 5% и стоит на седьмом месте по частоте среди кожных болезней [3, 4]. В структуре акнеформных дерматозов демодекоз составляет 10,5% [5]. Частота осложнений демодекозом у больных розацеа встречается в 88,7%, а периоральным дерматитом в 58,8% случаев [6].
Клещи рода Demodex одинаково распространены среди всех рас и всех возрастных групп [7]. Описаны редкие случаи обнаружения клеща у новорожденных [8], и в целом у детей регистрируется невысокий уровень обсемененности. По всей вероятности, это связано с более низкой выработкой кожного сала у детей по сравнению с взрослыми людьми [9]. Так, у пациентов моложе 20 лет распространенность клещей Demodex составляет 13–20%, а к 70 годам увеличивается до 95–100% [6]. У больных после 45 лет активность клещей поддерживается возрастными изменениями кожи и желез, климактерическими гормональными перестройками, а также различной соматической патологией. Наибольшее количество случаев поражения демодекозом отмечается у людей в возрастной группе 20–40 лет [10]. В лабораторных исследованиях Demodex folliculorum longus выявляется чаще, чем Demodex folliculorum brevis [1], в соотношении у мужчин — 4:1, у женщин — 10:1 [11].
Этиология и патогенез демодекоза
Как демонстрируют многие исследования, даже при наличии на кожном покрове клещей, клиническая картина заболевания развивается не всегда. Исходя из этого, можно утверждать, что клещи рода Demodex являются условно-патогенными паразитами [7]. До настоящего времени не установлены точные причины, приводящие к патогенности клещей рода Demodex, существующие теории разнообразны и противоречивы [12].
Самое распространенное мнение, что одним из пусковых факторов развития заболевания является нарушение микрофлоры кожного покрова. Следуя данной теории, развитию патогенности клеща благоприятствуют изменения функций сальных желез с последующим изменением состава кожного сала и микробиоценоза, что приводит к дисбактериозу кожи. Пусковым фактором для развития заболевания является нарушение симбиоза коринобактерий и условно-патогенной микрофлоры [5], а также усиление микробной колонизации вследствие изменения количества поверхностных липидов [13].
Согласно мнению многих авторов, успех терапии метронидазолом, не обладающим прямым антипаразитарным действием, связан с тем, что Demodex проявляет свои патогенные свойства в качестве переносчика микробов и вирусов в более глубокие отделы волосяных фолликулов и сальных желез [14]. Дополнительным фактором для развития воспалительного гнойно-некротического процесса является возможность занесения патогенных пиококков и Pityrosporum spp. в глубокие слои фолликул и сальных желез при перемещении клещей [14, 15].
Благоприятным фактором для возникновения демодекоза является наличие очагов хронической инфекции, нарушения функций желудочно-кишечного тракта, печени, нервной системы, эндокринных желез, длительного применения топических кортикостероидов [18–20]. Многими авторами отмечена связь подъема заболеваемости в весенне-летний период с повышенной инсоляцией, изменением температуры внешней среды [18]. Скорее всего, это можно объяснить тем, что выработка витамина D под действием ультрафиолетового излучения вызывает повышенный синтез кателицидинов (LL-37), поддерживающих активность воспалительного процесса [21, 22].
Большую роль в развитии инвазии клещами рода Demodex играет реактивность иммунной системы. Ряд авторов показали, что Demodex folliculorum встречается чаще у пациентов декретированных групп, например, при гемодиализе и Т-клеточных лимфомах [23], первичном или вторичном иммунодефиците [24], вирусе иммунодефицита человека, острой лимфобластной лейкемии и других злокачественных новообразованиях [25], после кортикостероидной [26] или цитостатической терапии [27].
Фактором для развития клещевой инвазии, поддержания активности патологического процесса, а также неэффективности проводимой терапии, по мнению большинства авторов, является дисбаланс в цитокиновом каскаде [3, 13, 28–30]. Обнаружено наличие инфильтратов вокруг клещей Demodex из эозинофилов и типичных гранулем, состоящих из CD4+ Т-хелперов [31], повышение готовности лимфоцитов к апоптозу и увеличенное количество NK клеток с Fc-рецепторами [32], снижение абсолютного числа лимфоцитов и увеличение уровня IgM [33].
Клиническая картина заболевания
Источником заражения демодекозом является человек (больной или носитель) и домашние животные. Клещи паразитируют у собак, лошадей, крупного рогатого скота. Демодекоз может быть первичным и протекать как самостоятельное заболевание и вторичным, как следствие уже имеющихся болезней кожи (розацеа, периоральный дерматит, себорейный дерматит и др.) [34].
Основная локализация клещей — сальные железы кожи лица, ушных раковин, спины, груди, мейбомиевые железы, фолликулы кожи в области сосков, редко — в области спины [2]. Атипичные локализации, где может быть найден Demodex, — половой член, ягодицы, эктопические сальные железы, слизистая оболочка рта. N. Stcherbatchoff (1903), обнаружив клещей в ресничных фолликулах век человека, доказала роль клеща в развитии блефаритов и блефароконъюнктивитов. Этиопатогенетическое влияние клещей при заболеваниях глаз достаточно велико и в настоящее время описывается многими авторами [35].
Заболевание возникает внезапно. Субъективно у больных появляются ощущения зуда, жжения, ползания, распирания и жара. Патологический кожный процесс локализуется преимущественно в области Т-зоны лица. Классические клинические проявления демодекозной инфекции — Pityriasis folliculorum, сопровождаются ощущениями зуда и жара, кожа становится истонченной, приобретая вид папирусной бумаги [1]. Акнеформный тип характеризуется преобладанием папул на коже лица, а наличие папулопустулезных элементов и диффузной эритемы говорят о розацеоподобном типе [1]. Клиническая картина demodicosis gravis имеет схожесть с гранулематозной формой розацеа, также характеризующейся наличием гранулем в дерме [1].
Интересно, что разные виды клеща вызывают различную клиническую картину, что связано, предположительно, с размерами самих клещей. При обнаружении Demodex folliculorum чаще наблюдается эритема и десквамация эпителия, при выявлении Demodex brevis — симметричные папулопустулезные элементы [36].
При поражении глаз отмечается гиперкератоз с наличием чешуек на ресничном крае и «воротничка» вокруг ресниц [37, 38]. Пациенты жалуются на чувство зуда и ощущение инородного тела в глазах [39].
В научной литературе существует предположение о роли Demodex в формировании андрогенной алопеции [40]. Возможно, механизм развития облысения связан с формированием инфильтрата в волосяном фолликуле, вызванным присутствием клещей Demodex. Активированные воспалением Т-лимфоциты индуцируют синтез коллагена, что, в конечном счете, приводит к фиброзному перерождению волосяного фолликула [35].
Длительное хроническое течение демодекоза характеризуется утолщением кожи, чувством стягивания, уменьшением эластичности и мягкости, наличием серозных или кровянисто-гнойных корочек. Присоединение вторичной пиококковой инфекции сопровождается возникновением крупных пустул, нодулярных элементов, макроабсцессов, что может приводить к обезображиванию лица [34].
Диагностика демодекоза
Диагностика демодекоза может проводиться несколькими методами. Лабораторная диагностика является наиболее простым методом. В ходе нее составляется акарограмма, которая основывается на подсчете личинок, нимф, яиц и имаго. Клеща возможно обнаружить на поврежденном участке кожи, при экстракции содержимого фолликула или извлечении ресниц или бровей без повреждения волосяных фолликулов [41]. Исследуемый материал помещают на предметное стекло с 10% раствором щелочи (с целью определения активности клещей применяют глицерин), накрывают предметным стеклом и просматривают под малым увеличением микроскопа. Для более точного микроскопического подсчета обнаруженных клещей рекомендуется добавлять в исследуемый материал раствор красителя флюоресцеина [42]. Микроскопический метод является единственным для определения наличия клещей в волосяных фолликулах. Критерием клещевой активности служит количество более 5 взрослых особей, личинок или яиц на 1 см2 [34]. При диагностике демодекоза ресниц нормой считается обнаружение одного клеща на 2–4 ресницах [43].
Преимущество методики заключается в возможности анализа сразу нескольких участков поражения, а также извлечении клещей не только с поверхности кожного покрова, но и непосредственно из сальных желез. Здесь возникает другая проблема — не всегда удается добраться до клещей в глубине сальных желез. В связи с этим соскоб не является высокоинформативным методом и не доказывает отсутствие клещей [44]. К недостаткам метода также относятся травматизация эпителия, обследование небольших по величине участков поражения, относительная болезненность процедуры и дискомфорт пациентов после эпиляции [45].
Для оценки проводимой терапии делают повторные акарограммы, с целью подсчета количества и определения активности клещей [45]. Если в соскобе обнаружены исключительно продукты жизнедеятельности и пустые яйцевые оболочки, проводят повторное исследование, т. к. в процессе лечения Demodex перемещается в зоны, необработанные акарицидными средствами. В таких случаях чаще всего клещи локализуются у кромки волосистой части головы [5].
М. В. Камакина (2002) выявила достоверную статистическую вероятность отрицательного результата лабораторного анализа на наличие клещей на коже при выраженной клинической картине заболевания, которая составила 1,5% [47]. Следовательно, лабораторные методы не являются абсолютно достоверными.
Более информативным методом диагностики демодекоза является проведение кожной биопсии с последующей гистологией полученных препаратов. С этой целью пункционным (панч) или эксцизионным (скальпель) методом берут небольшой участок кожи, фиксируют его в течение суток 10% нейтральным раствором формалина, уплотняют парафином и окрашивают гематоксилин-эозином. Гистологическое исследование дает массу преимуществ. В частности, можно полностью посмотреть сальную железу и окружающие ее участки. При ретроспективном патоморфологическом исследовании биоптатов кожи головы в 15% случаев наблюдалось сочетание демодекоза с грибковыми, воспалительными поражениями, невусами, фиброзом [48]. Главным недостатком метода является травматизация кожи с образованием рубца, а также невозможность обследования большой поверхности кожного покрова [45].
В качестве диагностического инструмента для выявления Demodex R. Segal и соавт. (2010) предложили использовать дерматоскоп. Метод дерматоскопии позволяет визуализировать клещей на поверхности кожного покрова, а также расширенные сосуды кожи [49]. Другим неинвазивным методом оценки наличия клещей Demodex является применение оптической когерентной томографии, позволяющей в режиме реального времени оценить состояние кожи больных в двух проекциях [50].
С появлением конфокального лазерного микроскопа стал доступен новый метод обследования больных на наличие клещей Demodex. Конфокальная лазерная сканирующая микроскопия позволяет визуализировать поверхностные слои кожного покрова in vivo, а также получить объемное четырехмерное изображение [51]. Преимуществами метода является высокая информативность, неинвазивность и, как следствие, отсутствие дискомфорта у пациентов.
Лечение демодекоза
При выборе терапии демодекоза необходимо учитывать клиническую картину заболевания, тяжесть процесса, а также сопутствующую патологию пациента [52, 67–69].
До сих пор на протяжении многих лет самым эффективным препаратом в терапии демодекоза остается метронидазол, являющийся производным нитроимидазольной группы [53]. Метронидазол обладает выраженным противовоспалительным [22], противоотечным [54], иммуномодулирующим действием [55]. Стандартная схема лечения метронидазолом — 250 мг 3 раза в день в течение 2–4 недель [52].
Другим препаратом выбора является орнидазол, назначаемый по схеме 500 мг два раза в день курсами по 10 дней [52]. Препарат имеет как противопаразитарное, так и бактериостатическое действие, повышает активность нейтрофилов, стимулирует адренергические структуры, усиливает репаративные процессы [52, 56].
Наружная терапия также должна включать антипаразитарные средства. Наиболее часто используется метронидазол (Клион, Метрогил) в виде мази или геля 2%, применяемый в течение 14 дней. В качестве альтернативной терапии возможно применение мази бензилбензоат [1, 10, 43, 57].
С целью достижения элиминации клещей назначают акарицидные препараты. Из фармакологической группы пиретроидов, обладающих антипаразитарными свойствами, доказал свою эффективность перметрин [4, 58]. Небольшое количество мази тонким слоем наносят на пораженные участки кожи. Мазь смывают водой через 24 часа. В большинстве случаев достаточно однократного применения, но при недостаточной эффективности (появление новых элементов сыпи, сохранение зуда) процедуру рекомендуется повторить через 14 дней.
Хорошо переносится и не вызывает серьезных нежелательных лекарственных реакций препарат Спрегаль, содержащий раствор эсдепалетрина и пиперонила бутоксида [18, 59].
При наличии папулопустулезных высыпаний показано назначение классических редуцирующих мазей и паст (цинк-ихтиоловая [60], 1–2% дегтярная и 1–2% ихтиоловая мази, 1% ихтиол-резорциновая паста) [61].
Некоторые авторы высоко оценивают терапевтическую эффективность геля Демотен (сера, гиалуроновая кислота, сок алоэ вера, поливинилпирролидон) [62].
Однако, несмотря на успешную терапию с применением классических средств, в практике дерматовенеролога все чаще встречаются резистентные к терапии и рецидивирующие формы демодекоза. В связи с этим разрабатываются новые методы и методики лечения. Например, Л. Р. Беридзе (2009) рекомендует использовать сочетанную методику криотерапии с кремом Розамет (метронидазол 1%) [57].
В случае акнеформного типа демодекоза или резистентности к антипаразитарным препаратам целесообразно использовать системные ретиноиды (изотретиноин) в дозировке 0,1–0,5 мг/кг массы тела в сутки в течение 2–4 месяцев [63].
При лечении демодекоза глаз используются антихолинэстеразные средства (холиномиметики): физостигмин, 0,02% фосфакол, 0,01% армин, 0,5% тосмилен [38]. Хорошие результаты лечения наблюдаются при применении Блефарогеля 1 и 2, Блефаролосьона [64].
Из физиотерапевтических методик рекомендуется использовать свойства узкополосного синего света (405–420 нм). Длины волн голубого света несколько больше длин волн ультрафиолетового излучения, поэтому узкополосный синий свет достигает сетчатого слоя дермы, проникая на глубину до 2,5 мм, соответствующей расположению сальных желез. Единичные наблюдения свидетельствуют о высокой эффективности данного метода при лечении акне, осложненных демодекозом [65].
Меры профилактики сводятся к соблюдению общегигиенических правил, адекватного и рационального ухода за кожей лица, полноценного питания и отдыха. Важно применение защитных средств против ультрафиолетового излучения, а также ограничение пребывания на солнце [66].
Таким образом, несмотря на то, что демодекоз часто встречающееся заболевание, до сих пор не раскрыты этиологические факторы, приводящие к патогенности клеща, и не установлен точный механизм развития воспаления кожи, не оценена роль Demodex в возникновении воспалительных дерматозов на коже лица. Противоречивость мнений различных авторов вызывает много споров и вопросов, требующих дальнейшего исследования. Лечение антипаразитарными средствами не всегда эффективно и часто провоцирует развитие хронически резистентных к терапии форм.
Литература
А. А. Кубанов, доктор медицинских наук, профессор
Ю. А. Галлямова, доктор медицинских наук, профессор
А. С. Гревцева 1
ГБОУ ДПО РМАПО МЗ РФ, Москва