что такое неспецифический мезаденит
Мезаденит в экстренной хирургии
Мезаденит – это воспаление лимфатических узлов брыжейки кишечника, для которого характерны боли в животе различной интенсивности и симптомы интоксикации.
В клинической классификации различают следующие виды мезаденита:
Выделяют формы данного заболевания:
По клиническому течению:
Наибольшего внимания в хирургической практике заслуживает острый неспецифический мезаденит.
Он составляет (по данным различных источников) примерно 10-15% от общего числа острых хирургических заболеваний. В 2 раза чаще болеют девочки.
Мезаденит является заболеванием, которое клинически схоже с острым аппендицитом, что ведет к довольно частому затруднению диагностики последнего.
В большинстве случаев заболевание начинается с постоянной или приступообразной боли в животе (чаще в центре живота), тошноты, рвоты, расстройства стула (диарея или запор), повышением температуры тела. Общие явления данного заболевания не превышают в большинстве случаев нескольких дней.
Диагностика заболевания в первую очередь должна быть направлена на исключение другой острой хирургического патологии схожей по симптоматике и требующей экстренной хирургической помощи. Для этого должны быть подробно изучены жалобы и анамнез пациента, проведены необходимые лабораторные (ОАК, ОАМ, БАК и др.- при необходимости) и инструментальные (УЗИ ОБП, Рентгенография ОГК и ОБП и др. – при необходимости) методы исследования.
Лечение острого неспецифического мезаденита обычно консервативное и, зачастую, проводится в условиях хирургического стационара. Для лечения используют антибактериальные препараты широкого спектра действия, спазмолитические, обезболивающие средства. При выраженной интоксикации и других клинических проявлений (тошноты, рвоты, диареи и т.д) могут быть назначены и другие группы препаратов.
Важно знать, что несмотря на благоприятный исход мезаденита, в редких случаях бывают серьезные осложнения, ведущие к экстренной хирургической помощи. Поэтому главное своевременное обращение к врачу и лечение данного заболевания.
Врач-хирург
хирургического
отделения № 1
Кравчук А.Г.
Мезаденит у детей
Каковы причины?
Среди инфекций, способных вызвать мезаденит у ребёнка можно назвать такие бактерии, как:
Также это могут быть следующие вирусы:
Нередко развитие мезаденита у детей врачи связывают с наличием у них таких болезней, как:
После тяжело протекавших инфекционных заболеваний у ребёнка часто диагностируется реактивный мезаденит. Кроме того, данная патология нередко возникает у детей в качестве специфической реакции на прививки или бесконтрольный приём некоторых видов лекарственных препаратов.
Симптомы болезни
Наличие в организме воспалительного процесса вызывает признаки интоксикации: увеличением числа сердечных сокращений (тахикардией) и общей слабостью, температура тела при остром мезадените может повышаться до 39 0 С. При хроническом она, как правило, не высокая, может повышаться до 37 или до 37. 5 и держится долго. При хроническом мезадените боли беспокоят неделями или месяцами, ребенок становится вялым, уставшим, снижается работоспособность, умственная деятельность.
Диагностика мезаденита у детей
Важность и ценность ультразвуковой диагностики еще и в том, что симптомы мезаденита крайне аналогичны аппендициту, и метод УЗД позволяет отличить одно от другого. Также ультразвуковая диагностика позволяет без вмешательств в брюшную полость следить за динамикой процесса выздоровления. Это очень важно при обследовании детей, которые и так боятся вида белого халата и различные медицинские процедуры. Кроме того, в случае появления каких-то осложнений можно в данной ситуации сразу применить необходимые методы лечения.
Родителям всегда стоит помнить: при любых болевых симптомах в животе, остро развившихся или длящихся какое-то время, необходимо сразу обследовать ребенка методом УЗИ. Это позволит выявить истинную причину боли и избежать ненужных осложнений. Данные рекомендации применимы и для самих взрослых, ведь нередко мезаденит встречается и во взрослом возрасте!
Специалисты нашей детской клиники всегда рады вам помочь максимально качественно и точно выполнить необходимое УЗ- исследование ребёнка.
Муфталиева Малика Бюньяминовна (@uzi_dr_muftalieva), врач УЗД детской поликлиники «Целитель» в Махачкале на Ляхова, 49.
Вирус Коксаки — симптомы, лечение у детей и взрослых
Вирус Коксаки — основной возбудитель энтеровирусной инфекции. Преимущественно поражает детей. Вирус негативно влияет на работу почек, сердца, легких, печени, центральной нервной системы.
Описание энтеровирусной инфекции Коксаки
Вирусы Коксаки распространены повсеместно — в воде, почве, продуктах питания. Основная эпидемиологическая особенность — формирование здорового вирусоносительства в организме человека. При этом вирусы могут выделяться в окружающую среду 3-6 недель. Вирусоносителями являются 17-40% здоровых взрослых людей, 20% детей, 33% детей до года.
Вирус Коксаки типа A, B проникает в организм через слизистые ротовой полости, верхних дыхательных путей, кишечника. Основной путь передачи — фекально-оральный. Реже — контактно-бытовой, воздушно-капельный и трансплацентарный.
Энтеровирус проникает в клетки слизистой кишечника, где происходит его репликация. Затем вирус с током крови попадает в различные внутренние органы. Более 70% заболевших — дети до 15 лет, чаще болеют дети до года. Мальчики и мужчины болеют чаще.
К типичным формам заболевания относят:
К атипичным формам относят стертую, инапаральную энтеровирусную инфекцию.
Энтеровирусная инфекция Коксаки протекает в легкой, среднетяжелой и тяжелой форме.
У взрослых антитела к распространенным серотипам вируса Коксаки выявляют у 30-80% людей.
Средняя продолжительность инкубационного периода — 7-10 дней. Иногда от 2 до 35 дней. Клинические проявления болезни у детей и взрослых разнообразны.
Распространенные клинические проявления:
У детей инфекция Коксаки часто протекает бессимптомно. Чаще всего выявляют герпангину, синдром «рука-нога-рот». Но ребенок является заразным на протяжении всего заболевания и в течении 1-2 недель после выздоровления.
Для выявления формы энтеровирусной инфекции проводят сбор анамнеза, анализ клинических проявлений, назначают лабораторные инструментальные обследования.
Дополнительные методы — ЭКГ, биохимический анализ крови, коагулограмма, УЗИ, МРТ.
Терапия при энтеровирусной инфекции Коксаки направлена на устранение симптомов интоксикации, нормализацию биохимических показателей крови и спинномозговой жидкости, предотвращение осложнений.
Лечение проводят амбулаторно, при симптомах поражения центральной нервной системы, периферическом параличе, менингеальном синдроме и других опасных для жизни состояний требуется госпитализация.
При лечении детей назначают противовирусные и иммуномодулирующие препараты, иммуноглобулины. Дополнительно необходимо соблюдать постельный режим, пить больше теплой жидкости. Показана молочно-растительная диета, из рациона нужно исключить жирную, тяжелую, вредную пищу.
Неспецифическая профилактика вируса Коксаки заключается в соблюдении правил личной гигиены, тщательном мытье овощей и фруктов. Необходимо избегать контакта с людьми, у которых наблюдаются клинические проявления энтеровирусной инфекции.
Воспаление лимфоузлов
Содержание статьи:
В большинстве случаев воспаление лимфатических узлов не является самостоятельным заболеванием, а возникает при патологических процессах в различных органах и системах организма. Чаще всего сопровождает инфекционные болезни. Однако длительно текущее воспаление лимфоузлов, неправильное лечение или его отсутствие могут привести к переходу лимфаденита в самостоятельную патологию и развитию серьезных осложнений.
Классификация лимфоузлов
Лимфоузлы, наряду с лимфатическими капиллярами, сосудами, стволами, протоками и некоторыми органами (селезенка, тимус, костный мозг, миндалины) – часть лимфатической системы организма.
Функции лимфатической системы:
Лимфатические узлы – образования округлой или овальной формы, размером от нескольких миллиметров до 1-2 сантиметров. Они играют в системе роль биологического фильтра. Проходя через лимфоузлы, лимфа очищается от бактерий, токсинов, которые захватываются и уничтожаются структурами узла – лимфоидными фолликулами и тяжами лимфоцитов. Кроме того, в лимфоузлах вырабатываются антитела – формируется «иммунная память», а также фагоциты и лимфоциты.
В организме имеются следующие группы лимфатических узлов:
Причины патологии
Неспецифический лимфаденит вызывается чаще всего гноеродными бактериями (стафилококки, стрептококки), продуктами их жизнедеятельности и распада тканей. Неспецифическое воспаление лимфоузлов часто сопутствует следующим патологиям:
Причина специфического лимфаденита – возбудители, вызывающие определенные инфекции. Этот вид воспаления сопровождает такие болезни, как:
Симптомы лимфаденита
Симптоматика зависит от того, в какой форме – острой или хронической – протекает воспаление лимфоузлов, а также от того, вызвано оно неспецифическими или специфическими бактериями.
Острая форма
Острая форма лимфаденита подразделяется на три фазы: катаральную, гиперпластическую (серозную) и гнойную.
Общие симптомы острого процесса:
Для катаральной фазы воспаления характерны незначительное увеличение пораженного лимфоузла, изменение его плотности, невыраженная болезненность, отсутствие общих симптомов.
В серозную фазу воспаление распространяется на окружающие ткани, усиливается болезненность, появляется гиперемия кожи в области поражения, нарастает общая симптоматика. Возможно вовлечение в процесс близлежащих сосудов – лимфангит.
Гнойная фаза характеризуется нарастанием интенсивности местных явлений – гиперемии, отека кожи над лимфатическим узлом, его контуры становятся неоднородными. Усиливается общая интоксикация. По мере нагноения лимфоузла и его гнойного расплавления на коже в области инфильтрата становится заметна флюктуация – чувство волнообразных колебаний при прощупывании.
Хроническая форма
Хроническое неспецифическое воспаление лимфоузлов протекает без остро выраженных проявлений. Лимфоузлы при этом состоянии увеличены, малоболезненные, плотные, не спаяны с окружающими тканями. Часто вследствие хронического течения болезни лимфоидная ткань разрастается либо замещается соединительной, происходит сморщивание лимфоузлов, которые перестают выполнять свои функции. Возможно появление очагов распада и некроза узла, развитие осложнений, связанных с расстройством лимфотока.
Особенности течения специфических процессов
Гонорейный лимфаденит протекает с увеличением и резкой болезненностью паховых лимфоузлов.
Для воспаления лимфоузлов при туберкулезе характерны лихорадка, симптомы интоксикации, периаденит (вовлечение в процесс прилежащей к узлу ткани), нередко – некротические изменения узлов.
Сифилитический лимфаденит отличается отсутствием нагноения. Воспаление одностороннее, при пальпации обнаруживается цепочка лимфоузлов, которые увеличены умеренно, не спаяны между собой и с кожей.
Диагностика
При появлении признаков воспаления лимфатических узлов следует обращаться к терапевту или педиатру, либо к хирургу. При наличии сопутствующих заболеваний привлекаются другие специалисты – инфекционист, дерматовенеролог, онколог.
Диагностика неспецифического лимфаденита обычно не представляет трудностей. Диагноз ставится на основании:
Для подтверждения воспаления лимфоузлов врач может назначить общий анализ крови, мочи, биохимический анализ крови.
При подозрении на специфический лимфаденит проводятся мероприятия для выявления первичного очага – анализ крови на сифилис, ВИЧ, проба Манту или диаскин-тест, посев крови на стерильность для выявления возбудителя.
В качестве дополнительных обследований назначаются:
При хроническом воспалении лимфатических узлов рекомендуется проведение пункционной биопсии узла или его иссечение с последующим гистологическим анализом.
Лечение воспаления лимфоузлов
При имеющемся первичном очаге инфекции требуется его устранение. Одновременно с этим назначаются:
Помимо медикаментозных методов для лечения лимфаденита применяется физиотерапия: УВЧ, ультрафиолетовое облучение, магнитотерапия, электрофорез, лазерное воздействие.
Пациенту с воспалением лимфатических узлов рекомендуется полноценное питание со сбалансированным содержанием белков, жиров и углеводов, обильным питьем. Необходимо потреблять достаточное количество витаминов, микроэлементов.
При неэффективности консервативной терапии, гнойном лимфадените, аденофлегмоне показано хирургическое лечение. Под местной или общей анестезией удаляется содержимое и ткани пораженного узла. Операционный материал отправляется на гистологическое исследование. В рану вставляется дренаж для оттока содержимого. Через несколько дней дренаж удаляется, края раны сшиваются.
Осложнения заболевания
Переход острого процесса в хроническую форму – нередкое осложнение воспаления лимфоузлов. Состояние долгое время не дает никаких симптомов, но при переохлаждении, ослаблении организма лимфоузел может воспалиться с развитием нагноения.
При длительно текущем остром лимфадените, обострении хронического процесса без должного лечения существует риск развития аденофлегмоны – разлитого гнойного воспаления жировой клетчатки вокруг пораженного лимфоузла. Аденофлегмона характеризуется тяжелым общим состоянием пациента, лихорадкой, интоксикацией, выраженной болью и отеком, плотным воспалительным инфильтратом в зоне воспаленного лимфатического узла. Состояние требует неотложной помощи.
Реже развиваются такие осложнения как абсцесс – нагноение пораженного лимфоузла с образованием четких границ, или флегмона – гнойное поражение, не имеющее четкого отграничения от окружающих тканей.
При тяжелом течении воспаления, ослабленном организме пациента, наличии сопутствующих заболеваний, отсутствии адекватной терапии существует опасность возникновения сепсиса. При нем возбудитель лимфаденита попадает в кровь, вызывает поражение любых органов, в тяжелых случаях – полиорганную недостаточность и летальный исход.
Застой лимфы при воспалении лимфатических узлов может спровоцировать развитие тромбофлебита, отеки, слоновость.
Профилактика лимфаденита
Поскольку заболевание часто вызывается неспецифическими возбудителями, то и специфической профилактики не существует. Важно придерживаться здорового образа жизни, отказаться от вредных привычек. Большое значение в поддержании иммунитета имеют сбалансированный рацион с достаточным потреблением белковой пищи, полиненасыщенных жиров, овощей, фруктов, полноценный сон, умеренная физическая активность.
Людям с хроническими заболеваниями необходимо периодически посещать врача и следить за состоянием здоровья. Всем без исключения рекомендуется раз в полгода проходить профилактический осмотр у стоматолога, так как именно заболевания зубов, десен, ротовой полости являются частой причиной лимфаденита.
При появлении первых признаков заболевания нельзя ждать, когда воспаление лимфоузлов пройдет самостоятельно. Следует как можно быстрее обратиться к врачу, чтобы не допустить развития осложнений и перехода болезни в хроническую форму.
Источники статьи:
Абдоминальный болевой синдром у детей (эхографические варианты)
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Целью данного исследования является демонстрация возможностей ультразвуковой диагностики в дифференциальной диагностике абдоминального болевого синдрома у детей в условиях крупной многопрофильной скоропомощной детской клиники.
Результаты исследования
За период с января по июнь 2002 года в отделении УЗД клиники обследованы 3716 детей, госпитализированных с диагнозом «подозрение на острый аппендицит». В 85 % случаев (3159 случаев) УЗИ выполнялось после того, как клинически диагноз был отвергнут. Дети, которым до оперативного вмешательства УЗИ не проводилось, из анализа исключены. Частота выявленных изменений представлена в табл.1.
| Диагноз | Число пациентов | |
|---|---|---|
| n | % | |
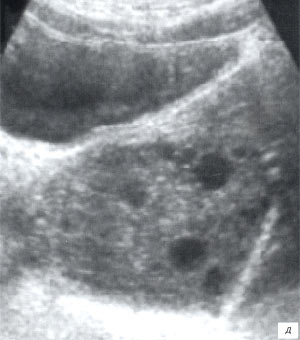
| Изменения поджелудочной железы | 514 | 13,83 |
| Мезаденит | 438 | 11,78 |
| Острый аппендицит | 287 | 7,72 |
| Деформация желчного пузыря | 143 | 3,84 |
| Цистит, цистоуретрит | 97 | 2,61 |
| Гинекологическая патология | 79 | 2,12 |
| Аномалии развития почек | 74 | 1,99 |
| Пиелонефрит | 49 | 1,31 |
| Хронический пиелонефрит и нефролитиаз | 41 | 1,10 |
| Кишечная инвагинация | 12 | 0,30 |
| Калькулез, полипоз желчного пузыря, отключенный желчный пузырь | 8 | 0,21 |
| Опухоли (почек, забрюшинные) | 8 | 0,21 |
| Гепатит, острый холецистит | 6 | 0,16 |
| Портальная гипертензия | 1 | 0,02 |
| Инородное тело 12-перстной кишки | 1 | 0,02 |
| Эхотратагенной патологии не выявлено | 1958 | 52,69 |
| Всего осмотрено детей | 3716 | 100,00 |
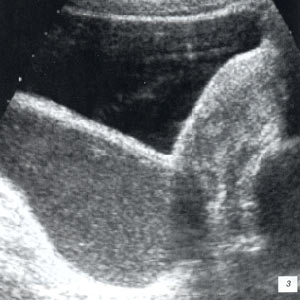
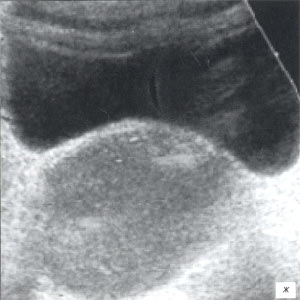
Деформации желчного пузыря у детей являлись частой эхографической находкой и отнюдь не всегда сопровождались субъективными жалобами. Для достоверной оценки формы пузыря исследование проводилось строго натощак. При выявлении деформации выполнялось полипозиционное сканирование, исследования в орто- и клиностазе, что позволяло дифференцировать лабильный характер перегиба, который практически не имел клинического значения. В заключении ультразвукового исследования фиксировались только стойкие деформации желчного пузыря (рис. 1 а). Также отмечались изменения его стенок в виде невыраженного утолщения и повышения эхогенности.
а) S-образная деформация шеечного отдела пузыря.
б) Ребенок, 5 лет, острый холецистит. Определяется значительное, неравномерное утолщение стенки желчного пузыря, дисперсный компонент в просвете, перифокальная зона понижения эхогенности, соответствующая отечным изменением околопузырных тканей.
в) Ребенок, 13 лет. Конкремент желчного пузыря (эхоплотное включение в просвете с четкой акустической тенью.
г) Ребенок, 11 лет, полип желчного пузыря (образование средней эхогенности, фиксированное к стенке пузыря, несмещаемое, без акустической тени, при дуплексном допплеровском сканировании определяются эхопризнаки кровотока в полипе.
Изменения паренхимы поджелудочной железы у детей встречались достаточно часто, и использование термина «реактивный панкреатит», часто применяющегося поликлиническими педиатрами, представляется не совсем корректным. Отсутствие клинико-лабораторных проявлений панкреатита (и, естественно, отсутствие морфологической верификации патологического процесса) заставило использовать в протоколе УЗИ понятие «диффузные изменения реактивного характера». Аналогичные эхографические изменения (неравномерное повышение эхогенности в виде мелкоточечных эхогенных фокусов) наблюдалось у детей на фоне кишечной инфекции, ОРВИ, при экссудативном диатезе, бронхиальной астме и пр. Возможно, морфологическим субстратом этих изменений являются изменения стенок мелких сосудов. На сегодня приходится признать, что данный вопрос нуждается в дополнительном изучении. Собственно острый панкреатит у детей является чрезвычайной редкостью, характеризуется диффузным или очаговым понижением эхогенности ткани железы, и проблема ультразвуковой диагностики этого состояния требует специального обсуждения.
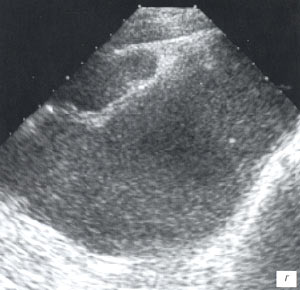
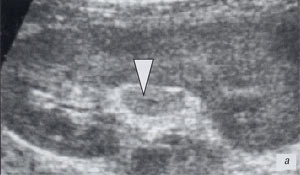
Острый аппендицит имел достаточно четкую эхографическую картину, однако атипичное расположение отростка (в частности, ретроцекальное) значительно ограничивало возможности эхографической диагностики, а условие наполнения мочевого пузыря являлось строго обязательным. Кроме того, приходилось учитывать, что:
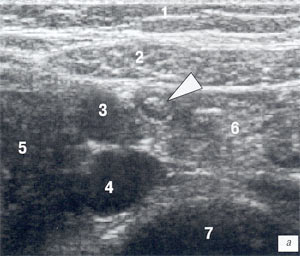
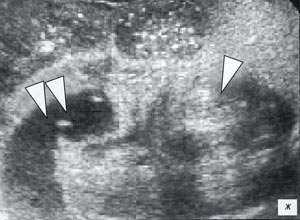
а, б) Поперечное сканирование неизмененного фрагмента червеобразного отростка в В-режиме и в режиме цветового допплера. Поперечное сечение червеобразного отростка (его фрагмент обозначен белой треугольной стрелкой) представляет собой округлой формы структуру 5 мм в диаметре с эхогенной центральной частью (слизистая), гипоэхогенным мышечным слоем и эхогенной периферической частью (серозная оболочка).
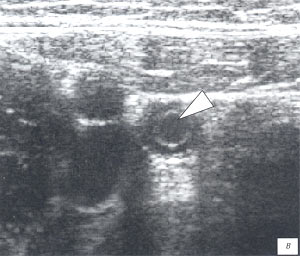
ж, з) Копролит в просвете червеобразного отростка.
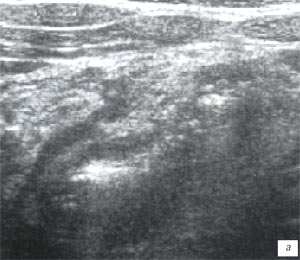
и) Аппендикулярный абсцесс в правой половине живота (белая треугольная стрелка). Открытой стрелкой показан нижний полюс правой почки.
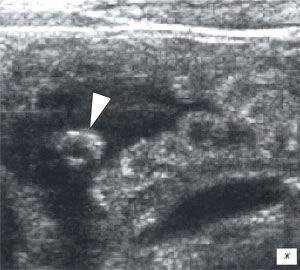
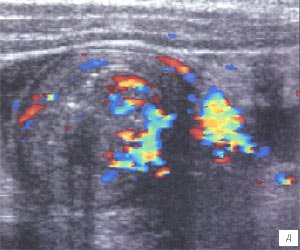
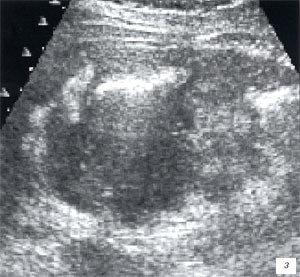
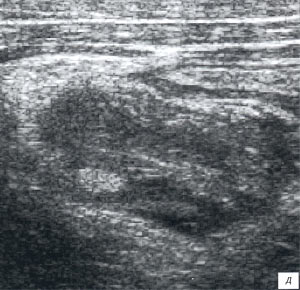
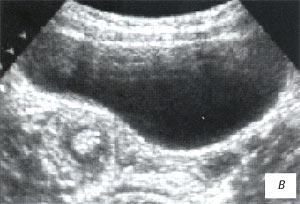
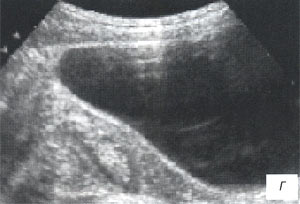
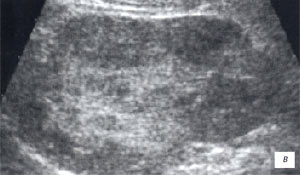
Мезаденит (воспалительная трансформация мезентериальных лимфоузлов) часто встречался у детей, поступивших в клинику с подозрением на острый аппендицит. После исключения острой хирургической патологии диагноз у таких детей нередко формулируется, как «ОРВИ с абдоминальным синдромом».
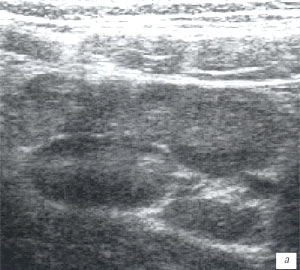
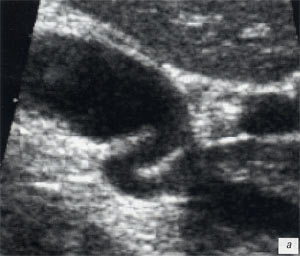
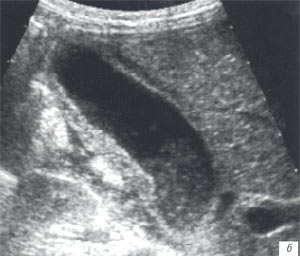
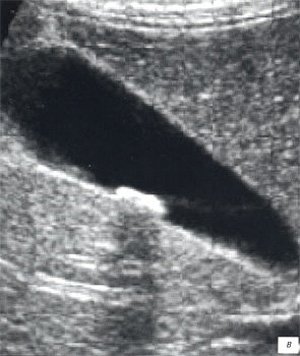
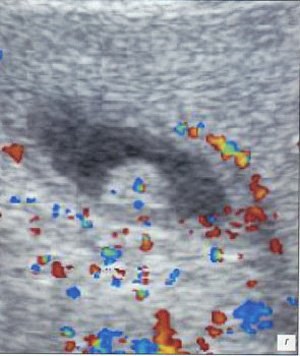
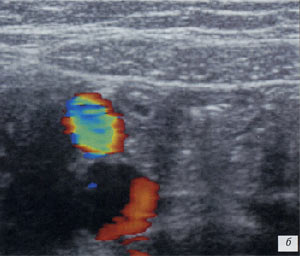
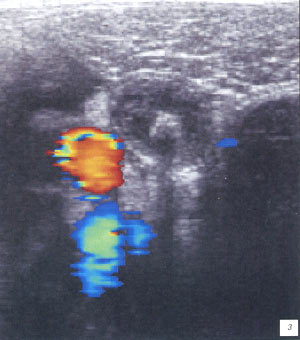
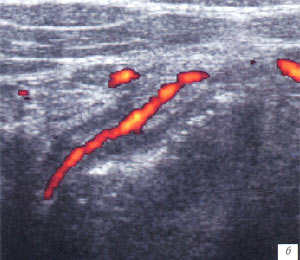
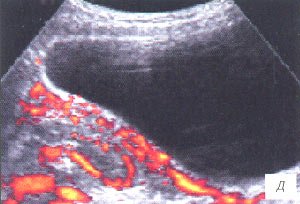
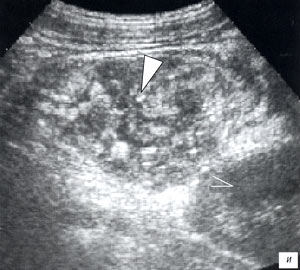
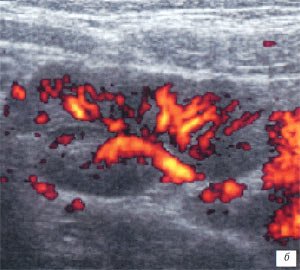
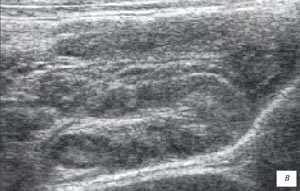
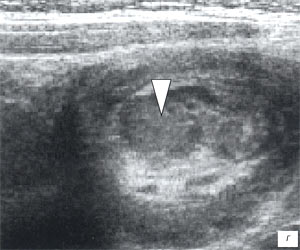
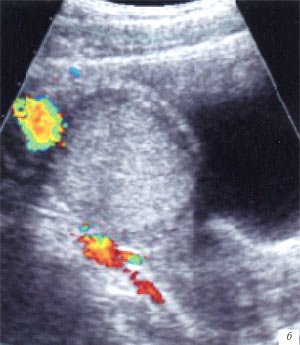
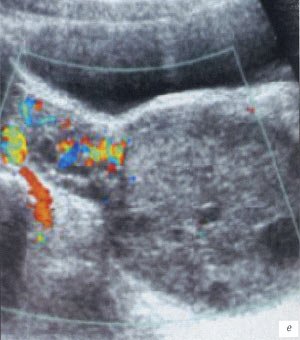
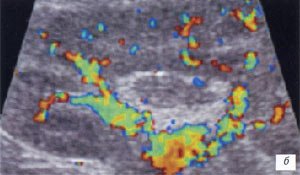
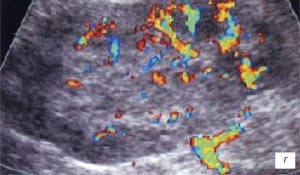
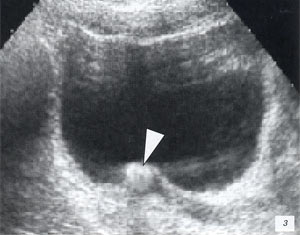
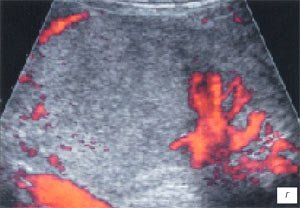
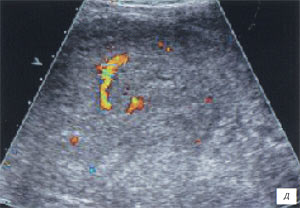
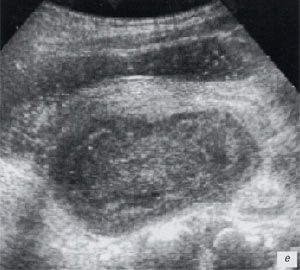
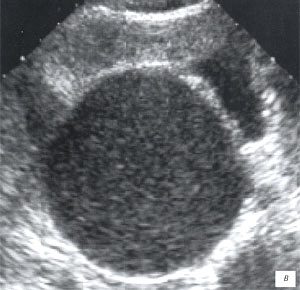
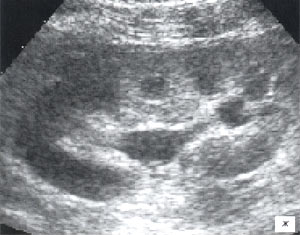
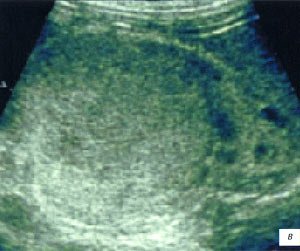
а, б) Исследование в В-режиме и допплеровское сканирование в энергетическом режиме при мезадените. Ребенок, 6 лет. Определяется конгломерат гиперемированных лимфоузлов пониженной эхогенности.
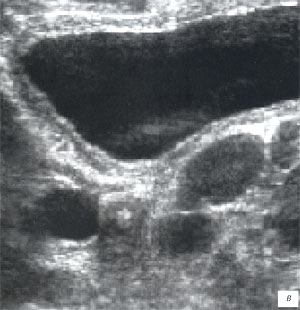
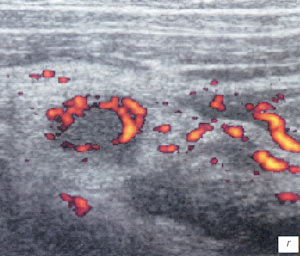
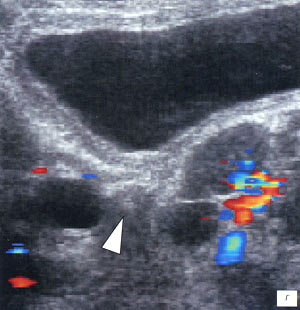
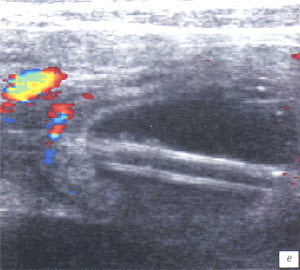
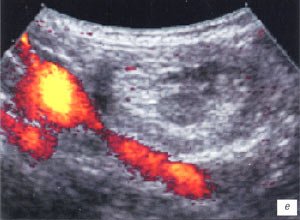
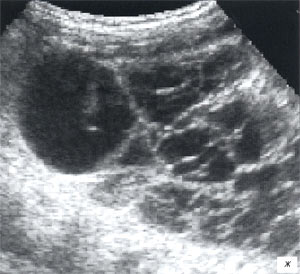
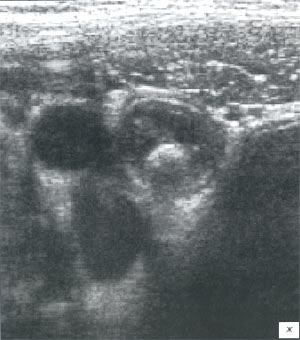
в, г) Увеличенные лимфоузлы малого таза при лимфосаркоме у ребенка 5 лет, белой треугольной стрелкой показан неизмененный фрагмент червеобразного отростка.
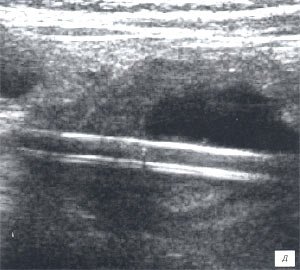
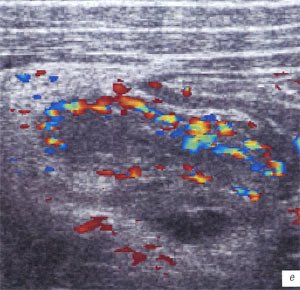
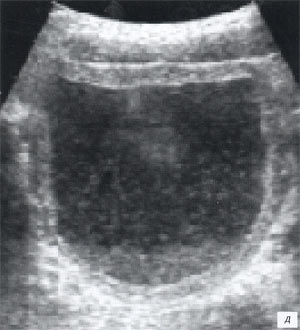
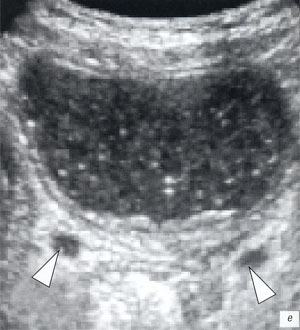
д, е) Исследование в В-режиме и дуплексное допплеровское сканирование соответственно в околопупочной области справа, продольный доступ. В просвете кишки определяется трубчатой формы структура длиной до 5 см, толщиной около 3,5 мм. Кровоток в стенке кишки усилен.
ж) Исследование в В-режиме в околопупочной области справа, поперечный доступ. В просвете кишки определяется кольцевидной формы включение до 3,5 мм в диаметре (белая стрелка), трудно дифференцируемое от фрагментов измененной слизистой кишки.
з) Извлеченное инородное тело.
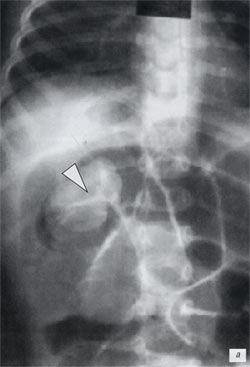
В нашем наблюдении эхографически был визуализирован фрагмент инородного тела трубчатой формы (палочка от конфеты типа «чупа-чупс») длиной 5 см, диаметром 3,5 мм в просвете кишечной петли в правой половине живота, и эхопризнаки выраженного мезаденита. На обзорной рентгенограмме брюшной полости патологических включений обнаружено не было, в ходе повторных исследований (3 раза на протяжении 1 суток) положение инородного тела не изменилось, последнее было извлечено эндоскопически.
Кишечная инвагинация встречалась преимущественно у детей раннего возраста (от 5 до 30 месяцев жизни), хотя, как казуистика, наблюдалась и у младенцев 2 месяцев, и у подростков. Собственный опыт показывает, что об этой патологии необходимо помнить во всех случаях ультразвукового исследования детей ясельного возраста с болями в животе и направленно искать указанную патологию. В подавляющем большинстве случаев, инвагинат определялся в правой половине живота, подпеченочно или на уровне пупка. При поперечном сканировании инвагинат имеет округлую форму (до 25-35 мм в диаметре), слоистую структуру, обусловленную дифференцируемыми слоями кишечной стенки (так называемый симптом «мишени). При продольном сканировании визуализировалась овальной формы слоистая структура размерами около 30 х 50 мм (так называемый симптом «слоеного пирога»). Причины возникновения инвагинации различны, и генез патологии до сих пор окончательно не определен. В некоторых случаях инвагинация была спровоцирована воспалительной трансформацией брыжеечных лимфоузлов, которые вовлекались в структуру инвагината и могли быть дифференцированы эхографически как округлой формы гипоэхогенные структуры в его центральной части (рис. 5). Допплеровское исследование позволяло определить, сохранен ли сосудистый рисунок во фрагментах кишки, вовлеченной в инвагинат, что являлось прогностически благоприятным признаком (такие инвагинаты обычно легко расправлялись при пневмоирригографии). Отсутствие сосудистого рисунка в инвагинате свидетельствовало о выраженных ишемических нарушениях в вовлеченных фрагментов кишки. Эхографическая оценка других отделов кишечника позволяла предположить наличие кишечной непроходимости.
а) Ребенок 2 лет, пневмоирригография. Головка инвагината показана белой стрелкой.
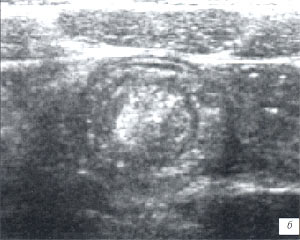
д Другой ребенок, дуплексное допплеровское сканирование в цветовом режиме. Определяются множественные сосуды во фрагментах кишечника, образующих инвагинат.
е Допплеровское сканирование в энергетическом режиме (другой ребенок). Определяется фрагмент крупного сосуда, внутри инвагината кровоток не визуализируется.
ж Кишечная непроходимость у ребенка 18 месяцев на фоне тонко-толстокишечной инвагинации (болен 22 часа). Головка инвагината показана белой треугольной стрелкой, приводящая петля кишки (парная белая стрелка) дилатирована до 27 мм.
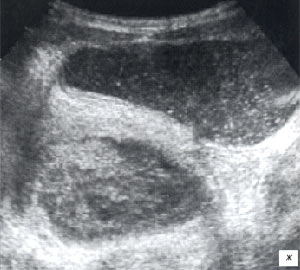
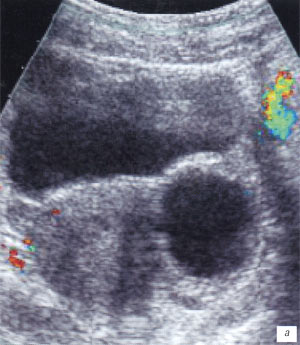
а) Ребенок, 12 лет, сканирование в надлобковой области, косопоперечный доступ. В проекции левых придатков определяется округлой формы включение до 48 мм в диаметре, тонкостенное, с жидкостным содержимым, без признаков кровотока внутри.
б) Ребенок, 13 лет. В проекции правых придатков определяется округлой формы включение до 56 мм в диаметре, средней эхогенности, без признаков кровотока внутри.
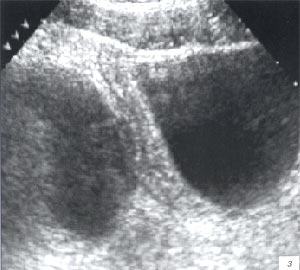
в, г) Гематометра, ребенок, 13 лет. Исследование в В-режиме, поперечное и продольное сканирование соответственно. В проекции малого таза за мочевым пузырем (последний резко деформирован) определяется очень больших размеров (не менее 24 х 14 х 12 см) неправильной формы тонкостенное образование, заполненное дисперсной взвесью (содержимое перемещается при изменении положения тела ребенка).
д, е) Ребенок 2 лет. Исследование в В-режиме в надлобковой области, косопоперечный доступ. В проекции левых придатков определяется неправильно-округлой формы включение, размерами до 56 х42 мм, средней эхогенности, с единичными мелкими неправильной формы жидкостными включениями внутри (перекрут яичника). Сосудистый рисунок в проекции трансформированного яичника не прослеживается.
ж, з) Гематокольпос, ребенок, 14 лет. В проекции малого таза за мочевым пузырем определяется больших размеров (12 х 10 х 9 см) неправильной формы тонкостенное образование, заполненное дисперсной взвесью (содержимое перемещается при изменении положения тела ребенка), над которым дифференцируется тело матки.
а, б) Определяются выраженные диффузные изменения паренхимы почки (кортико-медуллярная дифференцировка не прослеживается) на фоне незначительной пиелоэктазии, выраженных эхопризнаков отека слизистой лоханки (белая стрелка). Интраренальный сосудистый рисунок сохранен.
в, г) Инфильтративная форма острого пиелонефрита у ребенка 2 лет. В проекции нижнего фрагмента почки определяется нечетко отграниченная зона гетерогенного повышения эхогенности до 5 см в диаметре, контур почки неровный, кортико-медуллярная дифференцировка достоверно не прослеживается, в зоне повышения эхогенности интраренальный сосудистый рисунок значительно обеднен.
ж, з) Острая обструкция мочевыводящих путей. Определяется дилатация собирательной системы почки, конкремент в устье мочеточника (белая треугольная стрелка).
а) Ребенок, 5 лет. Экскреторная урография. На 6-минутном снимке функции правой почки нет.
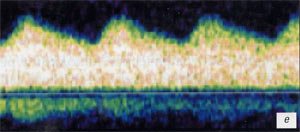
б) Тот же ребенок, допплерография на уровне магистральной почечной артерии. Определяется резкое повышение резистивных характеристик артериального ренального кровотока (RI = 1,0).
д) Ребенок, 6 лет. Дуплексное допплеровское сканирование в режиме цветового допплера. Определяется очень больших размеров (до 13 см в диаметре) объемное образование, исходящее из нижнего фрагмента правой почки. В проекции опухоли прослеживается единичный крупный сосуд.
е) Допплерография интраопухолевого сосуда. Прослеживается артериальный тип кровотока с очень низким периферическим сопротивлением (RI = 0,31).
ж) Лимфангиома брюшной полости у ребенка 2 лет (многокамерное образование общими размерами около 9×5 см).
з) Лимфосаркома у ребенка 13 лет (нечетко отграниченное образование до 13 см в диаметре с гетерогенным содержимым).
Редкой эхографической находкой у ребенка с абдоминальным синдромом явилась кавернозная трансформация воротной вены. Типичная эхографическая картина позволила точно дифференцировать заболевание.
Обсуждение
Острый аппендицит является наиболее распространенным хирургическим заболеванием у детей, при этом общий уровень заболеваемости достигает 3,2 на 1000 детей в год 2. Соответственно, при наличии у ребенка жалоб на боли в животе именно это заболевание необходимо подтвердить или опровергнуть в кратчайшие сроки. Тщательное клиническое обследование не всегда позволяет точно установить диагноз, что определяет постоянный интерес к оценке диагностической эффективности различных вспомогательных методов исследования. Лабораторные методы (изменения в анализе крови) являются неспецифическими и не могут существенно помочь в диагностике [2]. Принципиальный вклад в диагностику острого аппендицита у детей внесла лапароскопия, позволяющая не только оценить состояние собственно червеобразного отростка, но и дифференцировать заболевания других органов брюшной полости и малого таза. Только в 1,2 % случаев лапароскопия не дает точной оценки состояния червеобразного отростка. Главным недостатком метода является его инвазивность 2.
За 2,5 года работы отделения УЗД из 3716 детей с подозрением на острый аппендицит, клинически диагноз был отвергнут у 3159 ребенка, и только у 557 детей клиника острого аппендицита была выражена или сомнительна. В 287 случаях эхографические изменения были расценены как проявления острого аппендицита. Всего в исследуемой группе пациентов было оперировано 337 детей, интраоперационно диагноз острого аппендицита (различных клинических форм и стадий) был установлен в 298 случаях. Распределение ультразвуковых находок «острого аппендицита» было следующим:
Соответственно, показатели диагностической эффективности УЗИ в нашей клинике за последние 2,5 года были следующими:
Высокие показатели диагностической эффективности ультразвуковой диагностики острого аппендицита в собственном исследовании можно объяснить несколькими факторами:
Таким образом, ультразвуковое обследование детей, поступивших в стационар с подозрением на острый аппендицит, позволяет не только подтвердить наличие предполагаемого диагноза, но и установить причину болевого синдрома после клинического исключения острой хирургической патологии. Опыт работы отделения ультразвуковой диагностики многопрофильного скоропомощного детского стационара позволяет утверждать, что УЗИ органов брюшной полости, забрюшинного пространства и малого таза показано всем пациентам, поступившим в стационар с подозрением на острый аппендицит, даже в случае отсутствия клинических проявлений острой абдоминальной патологии. Соответственно на основании эхографической находки решается вопрос о дальнейшем дообследовании ребенка или переводе в специализированное отделение, что способствует более полному и раннему выявлению и коррекции различных заболеваний у детей.
Литература
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.