что такое нервный пучок
Что такое нервный пучок
1. Корешковые волокна: отдельные нервные волокна, выходящие непосредственно из спинного мозга и участвующие в образовании дорзального и вентрального корешков
2. Корешки спинного мозга: образуются при слиянии множества отдельных дорзальных или вентральных корешковых волокон
• Дорзальные чувствительные корешки спинного мозга отходят от дорзо-латеральной поверхности спинного мозга и состоят из аксонов клеток, расположенных в дорзальных корешковых ганглиях (ДКГ)
• Вентральные двигательные корешки начинаются от передней поверхности спинного мозга и связаны с серым веществом передних рогов спинного мозга, где расположены тела двигательных нейронов
3. Дорзальный корешковый ганглий (ДКГ): чувствительный ганглий дорзального корешка спинного мозга, расположен в невральном отверстии
4. Спинномозговой нерв (собственно): образуется путем слияния дорзального и вентрального корешков спинного мозга
• 31 пара нервов (восемь шейных, 12 грудных, пять поясничных, пять крестцовых и один копчиковый)
• Сам по себе спинномозговой нерв имеет небольшую длину и вскоре после образования разделяется на вентральную и дорзальную ветви
5. Ветвь: первичная ветвь спинномозгового нерва:
• Более крупная вентральная первичная ветвь (ВПВ) иннервирует вентральные мышцы и дугоотростчатые суставы
• Меньшая дорзальная первичная ветвь (ДПВ) иннервирует паравертебральные мышцы и отчасти дугоотростчатые суставы
6. Периферический нерв: слияние одной и более ветвей в единый ствол
7. Сплетение: сеть анастомозирующих друг с другом нервов
б) Лучевая анатомия нервов и нервных сплетений:
1. Шейное сплетение. Шейное сплетение образуется вентральными ветвями С1-С4 спинномозговых нервов и иногда малой ветвью С5. Оно состоит из восходящих поверхностных, нисходящих поверхностных и глубоких ветвей, иннервирующих мышцы шеи, диафрагму и поверхностные ткани головы и шеи.
С анатомической точки зрения ПС классически последовательно (в направлении сверху вниз) делится на 5 сегментов: корешки/первичные ветви, стволы, ветви, пучки и терминальные нервы. Корешки/ветви начинаются непосредственно от спинного мозга на уровне С5-Т1. Три ствола включают верхний (С5-С6), средний (С7) и нижний (С8, Т1). От этих стволов берут начало надлопаточный нерв и нерв, иннервирующий подключичную мышцу. Далее следуют передние и задние ветви плечевого сплетения: передние ветви иннервируют мышцы-сгибатели, задние-мышцы-разгибатели. В этих отделах сплетение не дает каких-либо малых ветвей. Три пучка плечевого сплетения включают латеральный пучок (передние ветви верхнего и среднего стволов), иннервирующий передние мышцы верхней конечности (сгибатели), медиальный пучок (передняя ветвь нижнего ствола), который также иннервирует мышцы-сгибатели, и задний пучок (задние ветви всех трех стволов), который иннервирует задние мышцы верхней конечности (разгибатели). Ветви этих трех пучков образуют несколько терминальных периферических нервов верхней конечности.
С клинической точки зрения ПС в зависимости от его взаимоотношений с ключицей можно подразделить на три отдельных сегмента. Это надключичный сегмент (корешки, стволы), позадиключичный сегмент (ветви стволов) и подключичный сегмент (пучки, терминальные нервы) плечевого сплетения.
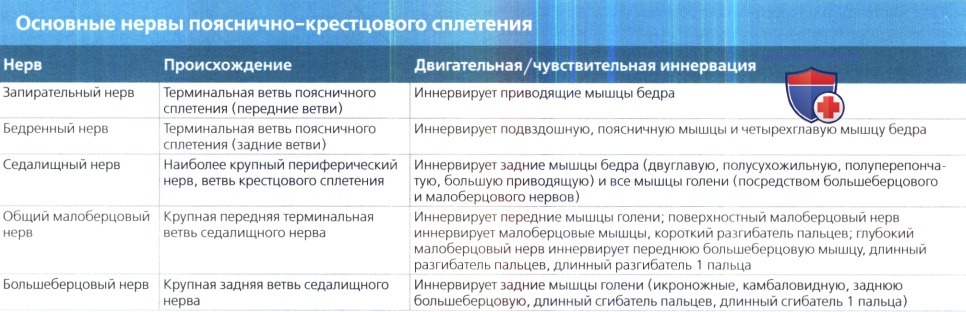
3. Поясничное сплетение. Поясничное сплетение образуется вентральными ветвями L1-L4 спинномозговых нервов и малой ветвью Т12. Важными малыми терминальными ветвями этого сплетения являются подвздошно-подчревный нерв, подвздошно-паховый нерв, бедренно-половой нерв, латеральный кожный нерв бедра (L2-L3), верхний (L4-S1) и нижний (L5-S2) ягодичные нервы. Главными крупными терминальными ветвями сплетения являются бедренный нерв (задние ветви сплетения из L2-L4 корешков) и запирательный нерв (передние ветви сплетения из L2-L4 корешков) (табл. 2).
6. Копчиковое сплетение. Копчиковое сплетение образовано вентральной ветвью S5, корешком Cx1 и малой ветвью S4. Основным нервом, образующимся из этого сплетения, является анально-копчиковый нерв.
в) Анатомические аспекты лучевой диагностики:
1. Визуализация нормальных нервных стволов. Окружающая нервы периневральная клетчатка обеспечивает отличную визуализацию нервных стволов и позволяет отличить их от окружающих мягких тканей. Нормальный периферический нерв имеет округлую или овоидную форму и отличается хорошо выраженной внутренней волокнистой архитектурой. Нервные волокна в норме имеют одинаковые размеры и форму, а характерная волокнистая структура нерва позволяет отличить его от других образований, внутренние отделы которых отличаются высокой интенсивностью Т2-сигнала, например, шванном или ганглионарных кист.
Интенсивность сигнала внутренних волокон периферических нервов определяется в основном эндоневральной жидкостью и жидкостным компонентом аксоплазмы, тогда как сигнал межфасцикулярных пространств, состоящих из фиброзно-жировой соединительной ткани, можно подавить, используя режимы подавления жировой ткани. Таким образом, нормальные нервные волокна выглядят изоинтенсивно по сравнению с окружающими мышцами в Т1 и несколько гиперинтенсивно в Т2 и STIR-режимах, в последних режимах в структуре нервных волокон прослеживаются гипоинтенсивные фиброзно-жировые соединительнотканные перегородки. В норме также не бывает резких изменений размеров или хода нервных стволов.
2. Патологические изменения нервов. При тех или иных патологических изменениях нервов можно обнаружить один или несколько из следующих признаков: сегментарное увеличение размеров нерва, нарушение анатомический непрерывности нерва, интенсивность Т2-сигнала, близкая к ИС регионарных кровеносных сосудов в режимах Т2 или STIR с насыщением жировой ткани, нарушение целостности или искажение нормальной архитектуры нервных волокон. При сдавлении или рубцовых изменениях может резко меняться калибр или ход нерва.
3. Нюансы лучевой диагностики. Периферический нерв иногда бывает сложно отличить от соседних сосудистых образований, особенно в условиях тех или иных патологических изменений, при которых нерв отличается гиперинтенсивностью Т2-сигнала. Сосуды выглядят как пустоты, ветвятся под более значительными углами и характеризуются интенсивным контрастным усилением. Нервы в отличие от сосудов не выглядят как пустоты, ветвятся под острыми углами, минимально накапливают контраст, поперечное сечение нервов характеризуется отчетливой фасцикулярной архитектурой.
4. Клиническое значение. МРТ высокого разрешения обеспечивает отличные возможности визуализации крупных нервных стволов и нервных сплетений и достаточно точно позволяет оценить их внутреннюю архитектуру, но в то же время разрешения этого метода недостаточно для того, что оценить анатомию менее крупных, а также всех мелких периферических нервов.
г) Дифференциальный диагноз нормальной анатомии нервов и нервных сплетений:
1. Нормальные нервы/сплетения. Нормальные нервы/сплетения отличаются нормальным ходом и расположением, калибром, формой и внутренней фасцикулярной архитектурой. Не следует забывать о том, что причиной проблем у пациента могут быть не только патология нервов, но также различные миопатии и другие, не связанные с патологией нервов заболевания
2. Объемные образования нервов/сплетений. Опухоли нервов чаще всего развиваются из клеток оболочек нерва. Наиболее распространенными примерами таких опухолей являются солитарная или плексиформная нейрофиброма, шваннома или злокачественная опухоль оболочки периферического нерва. Менее распространенными опухолями нервов являются нейролимфоматоз и метастатическое поражение периферического нерва.
3. Травма. Причиной травм нервов может быть тракция (растяжение или отрыв), прямое повреждение (осколочное, костным фрагментом или острым предметом) или прямое сдавление (гематома, перелом).
4. Синдром сдавления нерва. Сдавление нервов обычно происходит в строго определенных местах. Этот тип повреждений часто, однако не всегда, связан с монотонной низкоэргономичной работой или однотипными повторяющими физическими нагрузками.
6. Инфекция/воспаление. Эта разнородная группа заболеваний включает множество состояний, характеризующихся самыми различными причинами и клиническими проявлениями. Важнейшими представителями этих заболеваний являются сифилитическая инфекция («спинная сухотка»), лепра, инфекционный неврит (чаще всего вирусной этиологии) и саркоидоз. Иммуноопосредованные неинфекционные заболевания включают поствирусное или постинфекционное поражение (синдром Гийена-Барре), хроническую иммунную демиелинизирующую полинейропатию (ХИДП) и идиопатический плечевой плексит (синдром Парсонейджа-Тернера).
7. Лекарственное/токсическое повреждение. К повреждениям нервов может приводить прием препаратов из группы алкалоидов барвинка, препаратов золота, амиодарона, дапсона, талидомида, а также интоксикация соединениями свинца или ртути.
8. Сосудистые нарушения. Еще одной причиной повреждения периферических нервов является ишемия нерва, связанная с поражением периферических сосудов, их травмой или последствиями перенесенного васкулита. Наиболее частыми причинами васкулопатий являются сахарный диабет, синдром Чарга-Стросса, узелковый полиартериит и гранулематоз Вегенера.
д) Список использованной литературы:
1. Chhabra A et al: Peripheral nerve injury grading simplified on MR neurography: As referenced to Seddon and Sunderland classifications. Indian J Radiol Imaging. 24(3):217-24, 2014
2. Crush AB et al: Malignant involvement of the peripheral nervous system in patients with cancer: multimodality imaging and pathologic correlation. Radiographics. 34(7):1987-2007, 2014
3. Demehri S et al: Conventional and functional MR imaging of peripheral nerve sheath tumors: initial experience. AJNR Am J Neuroradiol. 35(8): 161 5-20, 2014
4. Pham M et al: Peripheral nerves and plexus: imaging by MR-neurography and high-resolution ultrasound. Curr Opin Neurol. 27(4):370-9, 2014
5. Sureka J et al: MRI of brachial plexopathies. Clin Radiol. 64(2):208 18, 2009
6. Bowen BCet al: Plexopathy. AJNR Am J Neuroradiol. 29(2):400-2, 2008
7. Hof JJ et al: What’s new in MRI of peripheral nerve entrapment? Neurosurg Clin N Am. 19(4):583-95, vi, 2008
8. Kim S et al: Role of magnetic resonance imaging in entrapment and compressive neuropathy—what, where, and how to see the peripheral nerves on the musculoskeletal magnetic resonance image: part 2. Upper extremity. Eur Radiol. 1 7(2):509-22, 2007
9. Castillo M: Imaging the anatomy of the brachial plexus: review and selfassessment module. AJR Am J Roentgenol. 185(6 Suppl):S196-204, 2005
Редактор: Искандер Милевски. Дата публикации: 10.9.2019
Периферическая нейропатия нерва
Периферическая нейропатия нерва
При наиболее распространенных формах полинейропатии, нервные волокна наиболее удаленные от мозга начинают дисфункционировать в первую очередь. Боль и другие симптомы часто появляются симметрично, например, в обеих ногах, сопровождаемых постепенным прогрессией в обеих ногах. Иногда повреждаются пальцы рук и руки с прогрессированием выше к середине тела. У многих пациентов с диабетической нейропатией- именно такая форма прогрессирования и повреждения нервов.
Классификация периферических невропатий
Существует более 100 типов периферической невропатии, которые были идентифицированы, каждый с характерным симптомокомплексом структурой развития, и прогнозом. Нарушенная функция и симптомы зависят от типа нервов, которые подверглись повреждению (моторные, сенсорные, или вегетативные). Двигательные нервы управляют движениями всех мышц под контролем сознания, такими как ходьба, хватание или речь. Сенсорные нервы передают информацию о процессах восприятия, таких как тактильное чувство или боль вследствие пореза. Пучки вегетативных нервных волокон регулируют биологические действия, которыми выполняются без сознательно, такие как дыхание, переваривание пищи, деятельность сердца или желез секреции. Хотя некоторые невропатии могут оказать влияние на все три типа нервов, чаще всего происходит нарушение функции одного или двух типов нервов. Поэтому, врачи могут использовать термин, такой как преобладающе моторная невропатия, преимущественно сенсорная невропатия, сенсорно-моторная невропатия, или автономная невропатия.
Симптомы и причины
Сенсорное повреждение нервов вызывает более широкий диапазон симптомов, потому что у сенсорных нервов существует целая группа узкоспециализированных функций. Большие сенсорные волокна окружены миелиновой оболочкой и регистрируют вибрацию тактильные ощущения и проприорецепцию. Повреждение больших сенсорных волокон снижает способность чувствовать колебания и прикосновение что в результате дает онемение, особенно в руках и ногах. Люди могут чувствовать ощущения надетых перчаток или чулков. Многие пациенты не различают по прикосновению размер предмета или его форму. Это повреждение сенсорных волокон может способствовать потере рефлексов (также как и при повреждении моторных нервов). Потеря проприорецепции (чувство положения тела в пространстве) усложняет возможность координировать сложные движения или устойчивость с закрытыми глазами. Невропатической болью трудно поддается лечению и может оказывать серьезное влияние на эмоциональное состояние и общее качество жизни. Невропатическая боль часто усиливается ночью, серьезно нарушая сон, что еще больше ведет к эмоциональному дискомфорту.
Травматическое повреждение является наиболее распространенной причиной повреждения нерва. Ранение или бытовая травма, от автокатастроф, падений, или связанных с занятиями спортом может привести к разволокнению нервов компрессии нервов растяжению или полному отрыву от спинного мозга. Даже не очень сильные травмы также могут вызвать серьезное повреждение нервов. Сломанные или вывихнувшиеся кости могут оказывать повреждающее давление на соседние нервы, и также при грыжах диска может возникать компрессия нервных корешков.
Гормональные дисбалансы могут изменить нормальные метаболические процессы и вызвать невропатии. Например, недостаток гормонов щитовидной железы замедляет метаболизм, приводя к задержке жидкости и отеку тканей, которые могут оказывать давление на периферические нервы. Избыточная выработка соматотропина может привести к акромегалии, состояние, характеризующееся патологическим увеличением многих частей скелета, включая суставы. Нервы, снабжающие эти измененные суставы, часто тоже повреждаются.
Дефициты витамина и хронический алкоголизм могут вызвать необратимые повреждения тканей нерва. Витамины. Витамины Е, B1, B6, B12, и никотиновая кислота очень важны для нормальной функции нервов. Дефицит тиамина, в частности распространен у людей с хроническим алкоголизмом, потому что у этих людей нарушено поступление тиамина с пищей. Дефицит тиамина может вызвать достаточно болезненную невропатию конечностей. Некоторые исследователи полагают, что чрезмерное употребление алкоголя может, само по себе, способствовать непосредственному повреждению нервов, что называются алкогольной невропатией. Сосудистые заболевания и болезни крови могут уменьшить доставку кислорода к периферическим нервам и быстро привести к серьезному повреждению или гибели тканей нерва (к примеру, острая гипоксия мозга приводит к инсульту). Диабет часто приводит к сужению кровеносного сосуда. Различные формы васкулита часто приводят к утолщению стенки сосуда и уменьшения диаметра сосудов за счет рубцовой ткани. Эту категорию повреждения нервов, в котором повреждены изолированные нервы в различных областях, называют мультифокальная мононевропатией.
Заболевания соединительной ткани и хроническое воспаление могут вызвать прямое или косвенное повреждение нервов. Когда окружающие нервы слои тканей находятся в длительном воспалительном процессе, то воспаление может затронуть и непосредственно волокна нерва. Хроническое воспаление также приводит к прогрессивной деструкции соединительной ткани, подвергая волокна нерва, большему риску компрессии и инфицирования. Суставы при воспалении могут отекать и вовлекать нервы, причиняя боль.
Рак и доброкачественные опухоли могут прорастать и оказывать деструктивное действие на нервы. Опухоли также могут образоваться непосредственно из клеток ткани нерва. Достаточно нередко полинейропатия связана с нейрофиброматозом, генетическим заболеваниям, при котором происходит образование множественных доброкачественных опухолей из тканей нерва. Формирование невромы может быть одним элементом из регионального болевого синдрома или синдромом симпатической рефлекторной дистрофии, который может быть вызван травматическими причинами или хирургической травмой. Паранеопластический синдром, группа редких дегенеративных нарушений, которые вызваны реакцией иммунной системы человека на злокачественную опухоль, также может косвенно вызвать множественное повреждение нервов. Повторное стрессовое воздействие часто приводит к компрессионным невропатиям. Кумулятивное повреждение может появиться вследствие повторных чрезмерных движений, которые требуют сгибания любой группы суставов в течение длительного периода времени. В результате таких движений может возникнуть воспаление и отек сухожилия и мышц что может привести к сужению каналов через которые проходят некоторые нервы. Такие повреждения нередки во время беременности, вероятно, потому что увеличение веса и задержка жидкости также сужают каналы нервов.
Токсические вещества могут также вызвать повреждение периферических нервов. У люди, которые подверглись воздействию тяжелых металлов (мышьяк, свинец, ртуть, таллий), производственных токсинов, или экологических токсинов часто развиваются невропатии. У определенных препаратов для лечения от рака, противосудорожных препаратов, противовирусных средств, антибиотиков есть побочные эффекты, которые могут включать повреждение периферических нервов, что иногда является протипоказанием для их длительного применения.
Инфекции и аутоиммунные нарушения могут вызвать периферическую невропатию. Вирусы и бактерии, которые могут воздействовать на ткани нерва, включают опоясывающий лишай, вирус Эпштейн-Барра, вирус цитомегалии, и другие разновидности вирусов герпеса. Эти вирусы избирательно повреждают сенсорные нервы, вызывая приступообразные острые боли. Постгерпетическая невралгия часто встречается после эпизода опоясывающего лишая и может быть очень болезненной.
Вирус иммунодефицита человека (ВИЧ), также вызывает значительное повреждение в центральной и периферической нервной системе. Вирус может вызвать несколько различных форм невропатии, каждая из которых четко связана с определенной стадией иммунодефицита. Быстро прогрессирующая, болезненная полинейропатия, с вовлечением рук и ног, часто является первым клиническим симптомом ВИЧ-инфекции.
Вирусные и бактериальные инфекции могут также вызвать вторичное повреждение нервов, способствую возникновению вызывая аутоиммунных нарушений, при которых происходит агрессия иммунной системы против собственных тканей. Аутоиммунные процессы, как правило, вызывают деструкцию миелиновых оболочек нервов или аксонов (волокон нерва).
Диагностика
Диагностирование периферической невропатии подчас бывает трудным, в связи с вариабельностью симптомов. Нередко требуется полное неврологическое обследование, включая: симптомы пациента, профессию, социальные привычки, наличие любых токсинов, наличие хронического алкоголизма, возможность наличия ВИЧ или другой инфекционной болезни, и наличие в анамнезе родственников с невропатией, проведение анализов, которые могут идентифицировать причину невропатии, и проведение обследований позволяющих определить степень и тип повреждения нервов.
Общее обследование тесты и анализы могут выявить наличие повреждения нервов вследствие системного заболевания. Анализы крови могут диагностировать диабет, дефицит витаминов, печеночную или почечную недостаточность, другие нарушения обмена веществ, и признаки патологической активности иммунной системы. Экспертиза цереброспинальной жидкости, которая циркулирует в головном и спинном мозге, может выявить патологические антитела, связанные с невропатией. Более узкоспециализированные анализы могут выявить болезни крови или сердечнососудистые заболевания, заболевания соединительных тканей, или злокачественные образования. Тесты на мышечную силу выявление признаком судорожной активности мышц или фасцикуляций могут указывать на повреждение моторных нейронов. Оценка способности пациента восприятия вибрации, мягкого прикосновения, положение тела (проприорецепция), температурную и болевую чувствительность помогает определить повреждение сенсорных волокон как больших, так и малых сенсорных волокон. На основе результатов неврологического осмотра, физического осмотра, подробной истории заболевания может быть назначены дополнительные тесты и обследования для уточнения диагноза.
Компьютерная томография, является атравматичным, безболезненным исследованием, которое дает возможность визуализировать органы костные мягкие ткани. Компьютерной томографии может выявить костные или сосудистые изменения опухоли головного мозга кисты грыжи межпозвоночного диска, энцефалит, спинальный стеноз (сужение спинномозгового канала), и другие нарушения.
Магнитно-резонансная томография (ЯМР или МРТ) может исследовать состояние мышцы ее размер, выявить замену ткани мышцы жировой тканью, и определить, было ли компрессионное воздействие на нервное волокно. Аппараты МРТ создают сильное магнитное поле вокруг тела. Радиоволны проходят через тело и вызывают резонанс, который может быть фиксирован под различными углами в пределах тела. Компьютер обрабатывает этот резонансный эффект и преобразует в трехмерное изображение.
Лечение
Методов лечения наследственных периферических невропатий не существует. Однако есть методы лечения для многих других форм. Вначале проводится лечение причины заболевания и проводится симптоматическое лечение. У периферических нервов есть способность регенерировать, в том случае если сохранена сама нервная клетка. Симптоматику можно нивелировать, и устранение причин определенных форм невропатии часто может предотвратить повторное повреждение.
Системные заболевания часто требуют более комплексного лечения. Строгий контроль над уровнем глюкозы в крови, как показали исследования, уменьшает нейропатические симптомы и помогает пациентам с диабетической невропатией избежать дальнейшего повреждения нервов. Воспалительные и аутоиммунные заболевания, приводящие к невропатии, можно лечить несколькими способами. Иммунодепрессанты, такие как преднизон, циклоспорин, или имуран могут быть очень эффективными. Процедура плазмофереза, при которой происходит очистка крови от иммунных клеток и антител, может уменьшить воспаление или подавить активность иммунной системы. Большие дозы иммуноглобулинов, которые функционируют как антитела, также могут подавить патологическую активность иммунной системы. Но невропатическая боль трудно поддается лечению. Умеренная боль может иногда облегчаться анальгезирующими средствами. Некоторые препараты (применяемые для лечения других заболеваний) оказались полезными для многих пациентов, страдающих от тяжелых форм хронической невропатической боли. Они включают Мексилитин, лекарство, созданное для лечения нарушения сердечного ритма (но иногда вызывающее выраженные побочные действия); некоторые противоэпилептические средства, включая габапентин, фенитоин, и карбамазепин; и некоторые виды антидепрессантов, включая трициклические, такие как амитриптилин. Инъекции местных анестетиков, таких как лидокаин или использование пластырей, содержащие лидокаин, могут облегчить сильную боль. В самых тяжелых случаях болей можно хирургически разрушить нервы; однако, результаты являются подчас временными, и процедура может привести к осложнениям.
Ортопедические изделия могут помочь уменьшить боль и уменьшить воздействие физической инвалидности. Различные ортезы для руки или ноги могут компенсировать слабость мышцы или уменьшить компрессию нерва. Ортопедическая обувь может улучшить нарушения походки, и помочь предотвратить травмы стопы у людей со снижением восприятия боли.
Хирургическое вмешательство часто может обеспечить непосредственное облегчение при мононейропатиях, вызванных ущемлением нерва или компрессией. Удаление грыжи диска вызывает декомпрессию корешка. При удалении опухолей тоже уменьшается воздействие опухолевой ткани на нервы. Кроме того, декомпрессия нерва может быть достигнута с помощью релизинга связок и сухожилий.
Поражения плечевого сплетения
В состав плечевого сплетения входят: подмышечный нерв (nervus axillaris), мышечно-кожный нерв (nervus musculocutaneus), лучевой нерв (nervus radialis), локтевой нерв (nervus ulnaris), срединный нерв (nervus medialis). В образовании плечевого сплетения (plexus brachialis) принимают участие передние ветви четырех нижних шейных нервов и двух верхних грудных нервов. В плечевом сплетении определяют две части: надключичная и подключичная. Нервы, образующие плечевое сплетение, иннервируют мышцы плечевого пояса и верхней конечности. Передние ветви грудных нервов в формировании плечевого сплетения не участвуют. Они образуют межреберные нервы, осуществляющие иннервацию межреберных мышц, мышц, поднимающих ребра, а также мышц живота.
КЛИНИЧЕСКАЯ КАРТИНА
В результате воздействия различных этиологических факторов возможно поражение всего плечевого сплетения, либо его надключичной или подключичной части. Первое место среди этиологических факторов, способствующих развитию плечевого плексита, отводится инфекциям, таким, как грипп, сифилис, тиф, бруцеллез. Плечевой плексит способны вызывать другие заболевания, в частности подагра, сахарный диабет, алкоголизм, и т. д. Травмы, такие, как вывих плеча, ранение также относятся к этиологическим факторам поражения плечевого сплетения. Поражение надключичной части плечевого сплетения (паралич Дюшена-Эрба).
При данной патологии поражается подкрыльцовый нерв, кожно-мышечный нерв, лучевой нерв. В данном случае происходит нарушение функции всех вышеперечисленных нервов, а также мышц, получающих от них иннервацию. Этими мышцами являются дельтовидная мышца, бицепс, плечевая мышца, плечелучевая мышца, супинатор. В случае поражение надключичной части плечевого сплетения нарушается отведение пораженной руки, поднятие к горизонтальной линии и приведение к лицу. Наблюдается выпадение сгибательно-локтевого сухожильного рефлекса с двуглавой мышцы плеча, при пальпации отмечается резкая болезненность в области надключичной ямки, на коже плечевого пояса нарушаются все виды чувствительности. Мышцы предплечья и кисти сохраняют свою функциональную способность.
При поражении подключичной части шейного сплетения развивается паралич Дежерин-Клюмпке. Причиной наступление паралича является нарушение функции локтевого, лучевого и срединного нервов. Это приводит к расстройству движений в предплечье, в кисти и пальцах. Отмечается исчезновение сухожильных и надкостничных рефлексов на верхней конечности. При пальпации отмечается резкая болезненность в области подключичной ямки, иррадиирующая по всей руке. Кроме этого наблюдается нарушение всех видов чувствительности на внутренней поверхности плеча, предплечья и кисти корешкового типа.
СИМПТОМЫ
Поражение всего плечевого сплетения характеризуется следующими клиническими проявлениями:
ЛЕЧЕНИЕ
Лечение должно производиться исключительно врачом-неврологом. Самолечение недопустимо.