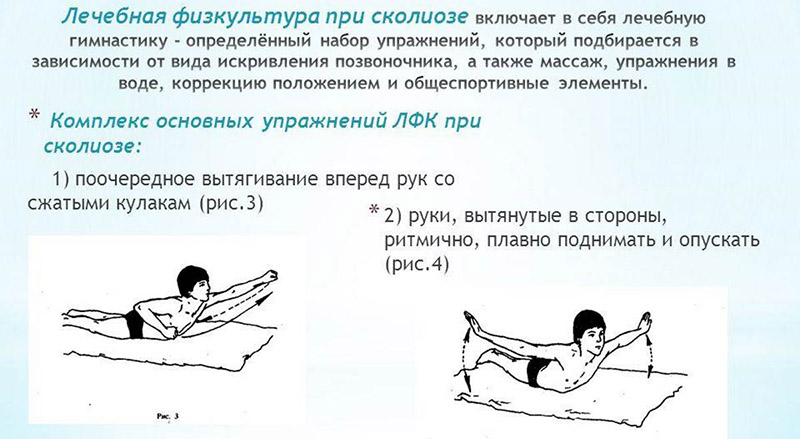
что такое мышечный каркас
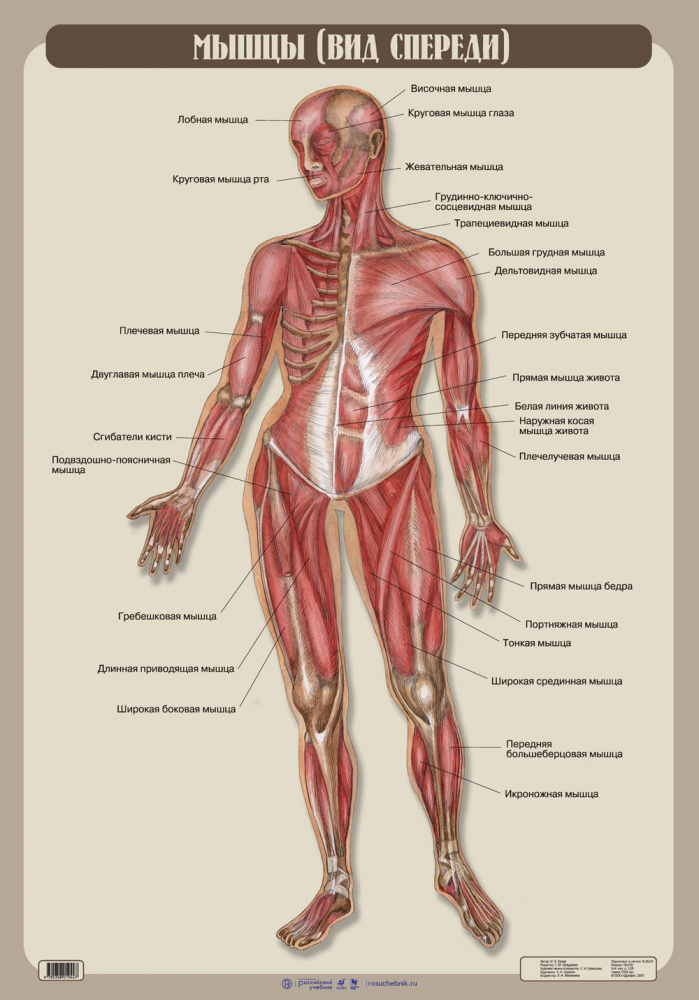
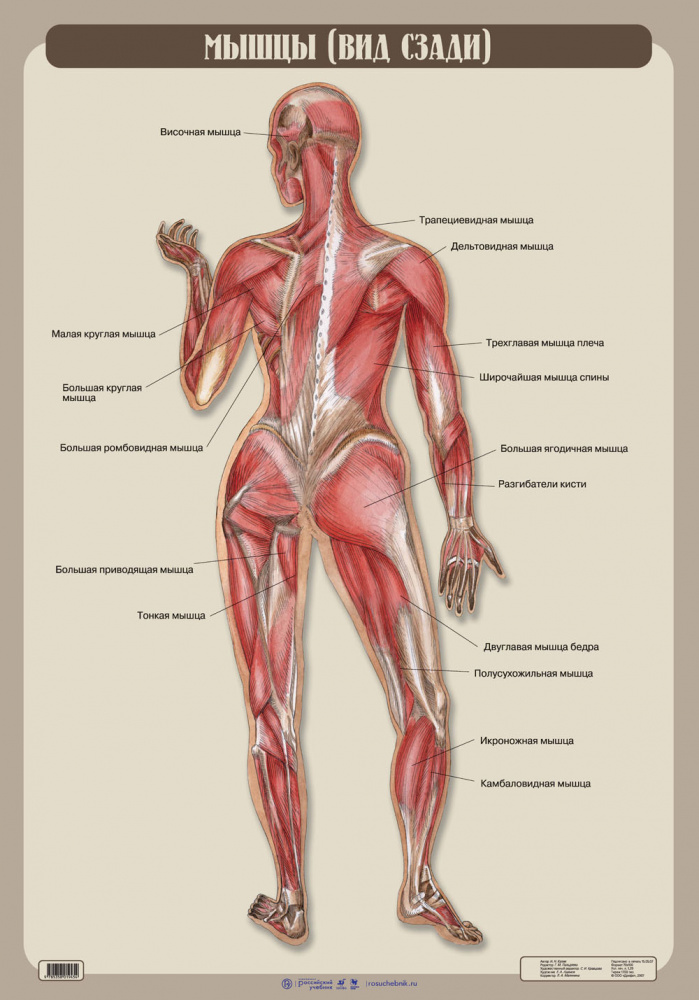
Мышцы человека
Поднимите руку. Теперь сожмите кулак. Сделайте шаг. Правда, легко? Человек выполняет привычные действия практически не задумываясь. Около 700 мышц (от 639 до 850, согласно различным способам подсчета) позволяют человеку покорять Эверест, спускаться на морские глубины, рисовать, строить дома, петь и наблюдать за облаками.
Но скелетная мускулатура — далеко не все мускулы человеческого тела. Благодаря работе гладкой мускулатуры внутренних органов, по кишечнику идет перистальтическая волна, совершается вдох, сокращается, обеспечивая жизнь, самая важная мышца человеческого тела — сердце.
Определение мышц
Мышца (лат. muskulus) — орган тела человека и животных, образованный мышечной тканью. Мышечная ткань имеет сложное строение: клетки-миоциты и покрывающая их оболочка — эндомизий образуют отдельные мышечные пучки, которые, соединяясь вместе, образуют непосредственно мышцу, одетую для защиты в плащ из соединительной ткани или фасцию.
Мышцы тела человека можно поделить на:
Как видно из названия, скелетный тип мускулатуры крепится к костям скелета. Второе название — поперечно-полосатая (за счет поперечной исчерченности), которая видна при микроскопии.К этой группе относятся мышцы головы, конечностей и туловища. Движения их произвольные, т.е. человек может ими управлять. Эта группа мышц человека обеспечивает передвижение в пространстве, именно их с помощью тренировок можно развить или «накачать».
Гладкая мускулатура входит в состав внутренних органов — кишечника, мочевого пузыря, стенки сосудов, сердца. Благодаря ее сокращению повышается артериальное давление при стрессе или передвигается пищевой комок по желудочно-кишечному тракту.
Сердечная — характерна только для сердца, обеспечивает непрерывную циркуляцию крови в организме.
Строение мышц человека
Единицей строения мышечной ткани является мышечное волокно. Даже отдельное мышечное волокно способно сокращаться, что свидетельствует о том, что мышечное волокно – это не только отдельная клетка, но и функционирующая физиологическая единица, способная выполнять определенное действие.
Отдельная мышечная клетка покрыта сарколеммой – прочной эластичной мембраной, которую обеспечивают белки коллаген и эластин. Эластичность сарколеммы позволяет мышечному волокну растягиваться, а некоторым людям проявлять чудеса гибкости – садиться на шпагат и выполнять другие трюки.
В сарколемме, как прутья в венике, плотно уложены нити миофибрилл, составленные из отдельных саркомеров. Толстые нити миозина и тонкие нити актина формируют многоядерную клетку, причем диаметр мышечного волокна – не строго фиксированная величина и может варьироваться в довольно большом диапазоне от 10 до 100 мкм. Актин, входящий в состав миоцита, — составная часть структуры цитоскелета и обладает способностью сокращаться. В состав актина входит 375 аминокислотных остатка, что составляет около 15% миоцита. Остальные 65 % мышечного белка представлены миозином. Две полипептидные цепочки из 2000 аминокислот формируют молекулу миозина. При взаимодействии актина и миозина формируется белковый комплекс — актомиозин.
Название мышц человека
Когда анатомы в Средние века начали темными ночами выкапывать трупы, чтобы изучить строение человеческого тела, встал вопрос о названиях мускулов. Ведь нужно было объяснить зевакам, которые собрались в анатомическом театре, что же ученый в данный момент кромсает остро заточенным ножом.
Ученые решили их называть либо по костям, к которым они крепятся (например, грудинно-ключично-сосцевидная мышца), либо по внешнему виду (например, широчайшая мышца спины или трапециевидная), либо по функции, которую они выполняют (длинный разгибатель пальцев). Некоторые мышцы имеют исторические названия. Например, портняжная названа так потому, что приводила в движение педаль швейной машины. Кстати, эта мышца — самая длинная в человеческом теле.
Упражнения для укрепления мышечного корсета
Для мышц брюшного пресса
Исходное положение для всех упражнений—лежа на спине. Поясничная часть позвоночного столба прижата к опоре.
1. Поочередно согнуть и разогнуть ноги в коленных и тазобедренных суставах.
2. Согнуть обе ноги, разогнуть их, медленно опустить.
3. Поочередно сгибать и разгибать ноги на весу — «велосипед».
4. Руки за головой, поочередно поднимать прямые ноги вперед.
5. Руки вверх, медленно поднять обе прямые ноги до угла 90° и медленно опустить их в и. п.
6. Согнуть ноги, разогнуть их под углом 45°, развести в стороны, соединить и медленно опустить.
7. Удерживая мяч между коленями, согнуть нога, разогнуть под углом 90°, медленно опустить.
8. То же упражнение, но с удерживанием мяча между лодыжками.
9. Круговые движения прямыми и поднятыми под углом 45° ногами.
10. Приподнимание и скрещивание прямых ног.
11. Перейти в положение сидя, сохраняя правильное положение спины и головы.
12. Руки в стороны, медленно приподнять голову и туловище, до положения сидя, вернуться в и. п.
13. Руки вверх, приподнять прямые ноги, махом рук сесть, руки на пояс, принять правильную осанку, вернуться в и. п.
14. Ноги фиксированы нижней рейкой гимнастической стенки или партнёром. Медленно принять положение, сидя и вернуться в и. п.
15. Лежа на гимнастической скамейке, удерживаясь прямыми ногами, медленно сесть, затем перейти в и. п.
16. То же упражнение, но в сочетании с различными движениями рук либо с использованием предметов.
Для мышц боковой поверхности туловища
1. И. п. — лежа на правом боку, правая рука вверх, левая вдоль туловища. Удерживая тело в этом положении, приподнимать и опускать левую ногу.
2. То же упражнение, но лежа на левом боку. Приподнимать и опускать правую ногу.
3. И. п. — лежа на правом боку, правая рука вверх, левая согнута и ладонью упирается в пол. Приподнять обе прямые ноги, удержать их на весу на 3—5 счетов, медленно опустить в и. п.
4. То же упражнение, но лежа на левом боку.
5. И. п. — лежа на боку. Приподнять одну ногу, присоединить к ней другую, опустить ноги в и. п.
То же упражнение, но лежа на другом боку.
Асимметричные упражнения
1. Стоя перед зеркалом, принять правильную осанку. Поднять плечо с поворотом его внутри на стороне вогнутости грудного сколиоза.
2. Стоя перед зеркалом, опустить плечо и повернуть его кнаружи на стороне грудного сколиоза.
3. И. п. — основная стойка. Поднять руку ладонью вверх до горизонтального положения на стороне грудного сколиоза, приводя лопатку к средней линии. Другую руку поднять, вращая внутрь, отводя лопатку.
4. То же упражнение, но с гантелями или булавами.
5. И. п. — основная стойка. Руки в стороны с одновременным отведением прямой ноги назад («ласточка»). Стоять на ноге со стороны поясничного сколиоза.
6. Ходьба по гимнастической семейке с мешочком на голове и отведением ноги со стороны поясничного сколиоза.
7. Ходьба по гимнастической скамейке с полуприседанием на ноге со стороны поясничного сколиоза и опусканием другой ноги.
8. И. п. — лежа на животе, руки вверх, держась за рейку гимнастической стенки. Приподнять прямые ноги и отвести их в сторону поясничного сколиоза.
9. То же упражнение, но на наклонной плоскости.
10. И. п. — лежа на боку с валиком под областью грудного сколиоза. Приподнять обе ноги. То же, но с удерживанием мяча между коленями или лодыжками. То же, но на наклонной плоскости.
И. — упор, стоя на коленях. Поднять руку со стороны вогнутости грудного сколиоза и отвести ногу назад на стороне вогнутости поясничного сколиоза
Что такое мышечный каркас
Добро пожаловать в клинику А.Н. Бакланова! Мы предлагаем надёжные и безопасные технологии в лечении позвоночника.
Новости
Сколиоз 4 степени – это дополнительные муки к ужасному основному диагнозу СМА
Лечение пациентки с диагнозом «спинальная мышечная атрофия Кугельберга-Веландера»
Элина Абдрашитова, 15 лет — спинально-мышечная амиотрофия Верднига-Гофмана
Контакты
Упражнения при сколиозе позвоночника в домашних условиях
Нарушение осанки чаще всего появляется у ребят младшего и среднего школьного возраста. Оно также бывает у взрослых. Этот недуг опорно-двигательной системы может быть у детей с рождения или же появиться в результате неправильного сидения, ходьбы. Самым правильным и доступным методом лечения данного заболевания является комплекс упражнений и процедур: ЛФК (лечебная физкультура), массаж, парафинотерапия, плавание и вытягивание.
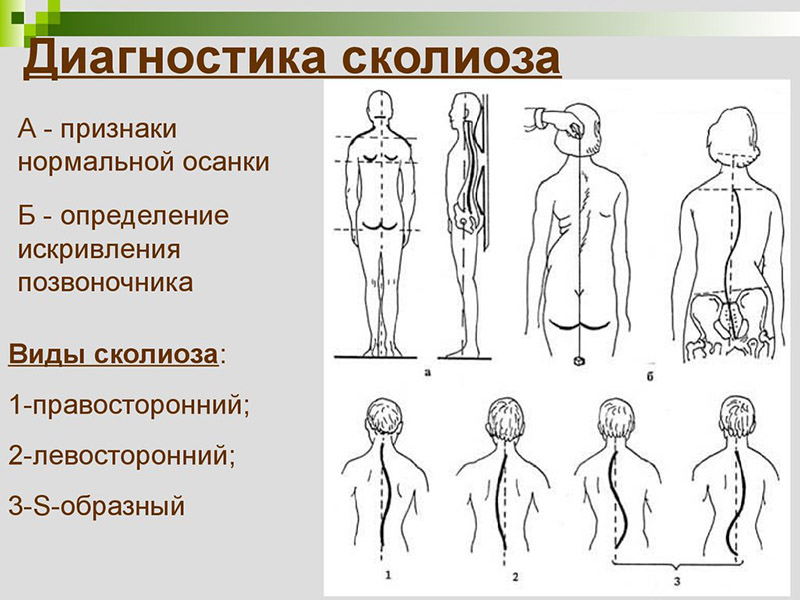
Диагностика сколиоза
Сама диагностика сколиоза — не простая задача. Необходимо пройти ряд процедур для постановки правильного диагноза и проведения лечения. Для травматолога, специализирующегося на видах сколиоза, не достаточно просто осмотреть пациента даже с помощью компьютерного оборудования.
Для проведения диагностики сколиоза нужно:
Основной метод диагностики этого недуга — рентгенограмма. Один из самых точных методов в мире. Он позволяет следить за изменениями позвоночника человека. Это один из самых дешёвых, но и вредных способов изучения позвоночника.
Вторым способом после рентгена следует фотография. Она помогает оценить изменения осанки. Способ не самый точный, зато безвредный.
Оптическая КТ (компьютерная томография) подходит лишь подросткам. Сколиометр по своим характеристикам похож на КТ. МРТ (магнитно-резонансная томография) и КТ не дают полной, качественной картины заболевания, поэтому лучше всего пройти рентген.
Эффективность лечебной физкультуры при сколиозе
ЛФК (лечебная физическая культура) — самая эффективная процедура при лечении сколиоза при условии, что она проводится регулярно, желательно ежедневно. ЛФК и средства исправления осанки — самый надёжный друг в борьбе с данным недугом. При разных видах искривления ЛФК должна отличаться. Так, при сколиотической деформации назначается спортивная нагрузка, легко выполняемая дома. Её задача — постепенное наращивание физнагрузок. Упражнения при сколиозе в домашних условиях не составят большого труда и будут проходить в родной обстановке.
Серьёзная болезнь — истинный сколиоз. Это отклонения хребта в сторону, асимметрия лопаток, искривление грудного отдела. Тщательный выбор упражнений, возможность продолжить лечение в спецшколе, больнице или санатории.
В чём же эффективность ЛФК?
Назначается физкультура лечащим врачом-ортопедом.
Принципы гимнастики при сколиозе
Одним из ключевых видов упражнений при сколиозе позвоночника в домашних условиях является гимнастика. Она подразумевает развивающиеся (улучшают физразвитие) и специальные (корректирующие) упражнения. Детально рассмотрим второй тип. Их задача — сформировать правильную осанку, исправить нарушения позвоночника.
Виды гимнастических упражнений:
Гимнастика начинается с разгрузки позвоночника. Сначала выбирается тип начального положения. Это упражнения, которые выполняются лёжа. Спустя время добавляются упражнения стоя.
Принципы гимнастики при искривлении позвоночника:
Упражнения при различных степенях сколиоза
Упражнения при сколиозе в домашних условиях эффективны при любом виде искривлений. Прекрасные итоги достигаются на первоначальной стадии деформации позвонков.
Какие нужно знать правила, чтобы улучшить состояние спины?
Упражнения на первой стадии сколиоза
Упражнения, противопоказанные при любых стадиях искривления!
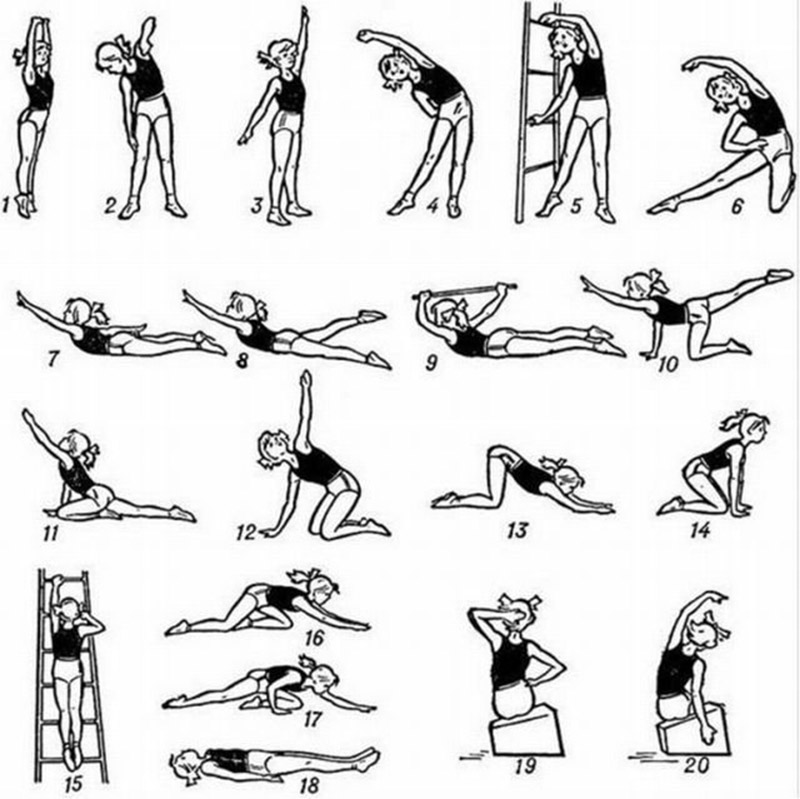
Упражнения при 2-й стадии деформации
Цель такой гимнастики — коррекция уже существующих искривлений, а также укрепление мышечного каркаса спины. Сколиоз этой степени лечится труднее, чем при первой стадии. Занятия гимнастикой при такой форме болезни занимают больше времени. Необходимо заниматься ЛФК 3-4 раза в неделю по 40 минут каждый день в течение 2 лет. Регулярность и усердие — главные составляющие прогрессивного лечения.
Вот комплекс упражнений при этой стадии:
На второй стадии также можно выполнить движения, которые упоминались выше. Не забываем, упражнения при сколиозе позвоночника в домашних условиях нужно выполнять строго по предписанию врача. Каждому пациенту они назначаются индивидуально.
Доктора рекомендуют сочетать такие упражнения и ношение корсетов, сон в гипсовых кроватках, периодическое посещение массажиста.
Лечение 3-й и 4-й степени сколиоза
Здесь необходима регулярная гимнастика с массажем, корсет, возможно даже проведение операций. Врач-ортопед индивидуально, но обязательно назначает комплекс лечебных движений. ЛФК нужно выполнять минимум 3 раза в неделю, а лучше чаще. Для детей, имеющих третью степень искривления, противопоказан бег, приседания, кувырки, поднятие тяжестей, подвижные игры. В основном врач назначает упражнения лёжа. Если угол искривления превышает 50 градусов, необходима операция.
Правила использования ЛФК при сколиозе
Комплекс упражнений при сколиозе различной степени
Лечебно-оздоровительный комплекс имеет 3 составляющие: разминку, начало, заключение. Все вышеперечисленные упражнения — базовые и симметричные. Они не несут вреда здоровью, не деформируют позвоночник, а лишь укрепляют мышцы. Риск их выполнения — минимальный.
Заключительная часть упражнений
В этой части нужно восстановить дыхание, измерить пульс. Закончить комплекс можно медленной ходьбой. Очень хорошим упражнением напоследок будет перекатывание. Для начала необходимо сесть на коврик, согнуть ноги, сделать обхват руками. Лёжа на спине, перекатываться из стороны в сторону. Необходимо выполнить 8 подходов. Это некий массаж для связок и мышц позвоночника. После растяжек и разогрева будет уместным такое упражнение: стоя на коврике, сомкнуть руки за спиной в замке. Очень полезной будет ходьба на пятках или на специальном тренажёре. Затем хождение на пятках меняется ходьбой на носочках. Каждое такое упражнение длится до 30 секунд.
После занятий лечебной физической культурой желательно отдохнуть. Это можно сделать на свежем воздухе. Несколько минут пребывания на улице ничем не заменить. Свежий воздух поможет восстановить силы, возобновить дыхание.
Эффективность занятий зависит от интенсивности выполнения упражнений. Желательно выполнять их каждый день тем, у кого степень искривления достигла критической точки. Помните, ваше здоровье в ваших руках!
Позвоночник — это наш основной жизненный каркас. От заболеваний позвоночника страдают многие органы, сердце, нервы.
Упражнения при сколиозе позвоночника в домашних условиях несложные и легко запоминающиеся. Не ленитесь и выполняйте их чаще! Будьте здоровы!
Упражнения для укрепления мышц спины
Укрепляйте мышцы спины, чтобы разгрузить позвоночник. Лучшая тренировка для этого — ходьба. А если нет возможности много ходить, помогут упражнения для укрепления мышц спины.
Здоровая спина — это ровный позвоночник и сильный мышечный корсет вокруг него. Мы подолгу сидим и мало двигаемся, поэтому у многих людей слабые мышцы спины и пресса. Слабый мышечный корсет не держит позвоночник в правильном вертикальном положении. Это ведёт к сутулости, остеохондрозу, изнашиванию межпозвоночных дисков и грыжам. Укрепляйте мышцы спины, чтобы разгрузить позвоночник. Лучшая тренировка для этого — ходьба. Если вы каждый день ходите пешком по 6–8 км, можно не волноваться. Если нет, помогут упражнения для укрепления мышц спины.
Они подходят только для профилактики: если у вас уже остеохондроз или сколиоз, лучше подойдёт лечебная гимнастика. Также есть противопоказания:
Растяжка
Гибкость тканей вокруг позвоночника обеспечивает лёгкость движений, предотвращает негативное воздействие на суставы, снижает вероятность травм и готовит мышцы к физической активности. До и после каждой интенсивной тренировки выполняйте растяжку в медленном темпе.
Растяжка задней поверхности бедра лёжа
Это упражнение помогает подготовиться к укрепляющим спину упражнениям. Лягте на спину и согните колени, поднимите одну ногу, поддерживая заднюю часть ноги руками, старайтесь выпрямить колено, растягивая заднюю поверхность бедра. Задержитесь на 20-30 секунд и повторите 2-3 раза. Выполните для другой ноги.
Подтягивание коленей к груди
Это упражнение снимает нагрузку с выпрямляющих мышц позвоночника. Лягте на пол, спина расслаблена и прямая. Подтягивайте колени к груди, пока не почувствуете растяжения в пояснице, не делайте лишних движений. Задержитесь на 5 секунд и повторите 5 раз.
Прогиб в спине стоя
Встаньте прямо, руки на талии. Прогнитесь назад, выгибая спину, насколько можете. Сохраняйте равновесие. Вы должны чувствовать себя комфортно. Задержитесь на 5 секунд и повторите 5 раз. Это упражнение не только укрепляет мышцы спины, но и разминает переднюю часть тела.
Растяжка квадрицепса
Для равновесия держитесь одной рукой за опору, согните ногу, чтобы стопа касалась бедра. Возьмите рукой стопу и тяните ее к ягодице, пока не почувствуете растяжения в передней поверхности бедра. Также это упражнение можно выполнять стоя на четвереньках.
Силовые упражнения для укрепления мышц спины
Скручивания на верхний пресс
Лягте спиной на пол, руки положите вдоль тела, ноги согните в коленях, прижмите таз так, чтобы не было прогиба в спине или он был минимален. Поднимите плечи и голову, чтобы лопатки оторвались от пола. Задержитесь на 5-10 секунд, повторите 10 раз.
Скручивания на косые мышцы
Косые скручивания, как и все остальные упражнения на пресс, отлично укрепляют спину. Лягте спиной на пол, поднимите голову и перенесите плечи в сторону противоположного бедра, руками тянитесь вперёд. Задержитесь на 5 секунд. Повторите 10 раз, затем выполните такое же количество раз в другую сторону.
Подъем корпуса и ног
Лягте лицом вниз, руки вдоль тела. Напрягите ягодицы, поднимите голову и плечи как можно выше над полом, чтобы вы чувствовали себя над полом как супермен. Задержитесь на 5-10 секунд, повторите 10 раз.
Разноимённые подъёмы рук и ног
Техника аналогична предыдущему упражнению. В ней задействуются разноимённые пары рук и ног.
Лягте на пол лицом вниз, под лоб положите скрученное полотенце, руки вытяните над головой. Положите под таз и живот подушку. Сохраняя правое колено прямым, поднимите ногу на 3-5 см от пола и одновременно оторвите от пола левую руку. Задержитесь на 5 секунд. Сделайте другой ногой и рукой. Повторите 10 раз для каждой стороны.
Помимо этих советов, заведите несколько полезных привычек. Следите за осанкой и держите спину прямой. Если у вас сидячая работа, старайтесь чаще вставать и растягивать мышцы после длительного пребывания в одном положении, а также следить за правильной посадкой за столом. Эти привычки и упражнения для укрепления мышц спины помогут избежать проблем и исправить осанку.
Миофасциальные болевые синдромы, локализованные в области спины
О. В. Воробьева, доктор медицинских наук, профессор ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
На поликлиническом приеме пациенты с болью в спине составляют от 30% до 50% больных в зависимости от специализации врача. Этиология и механизмы формирования боли в спине крайне вариабельны.
Можно выделить, как минимум, четыре наиболее значимых фактора, приводящих к боли:
структурные изменения хрящевой ткани (патология межпозвонковых дисков, дегенеративные артриты);
хроническая мышечная дисфункция (напряжение, спазм);
поражение нервного волокна в первую очередь за счет компрессии (грыжа диска, остеофит, стеноз спинномозгового канала);
психологические факторы, обуславливающие сложные компоненты психосоциальной дисфункции.
У большинства пациентов болевой синдром обусловлен сочетанием нескольких факторов, являющихся источником первичной боли и/или поддерживающих персистирование боли. Мышечно-связочные нарушения практически облигатно сопровождают боль в спине, а иногда являются первопричиной боли. Они часто остаются нераспознанными, что связано с малой информированностью медицинских специалистов. Наиболее ярко патологию мышечно-связочного аппарата спины отражает болевой миофасциальный синдром (МФС), характеризующийся мышечной дисфункцией и формированием локальных болезненных уплотнений в пораженных мышцах. Приблизительно четверть всех унилатеральных болевых синдромов в области спины обусловлены исключительно МФС. Как диагностировать миофасциальную боль?
Диагностика миофасциальной боли базируется на анамнестических характеристиках боли и клиническом обследовании. Важно определить тип, интенсивность, длительность и локализацию боли, а также факторы, влияющие на интенсивность боли. Какие факты следует уточнить анамнестически? Особое внимание следует обращать на факты возможной травматизации мышцы. При острых болях важно выяснить, какое движение привело к возникновению боли, и протестировать мышцы, участвующие в данном движении. При постепенном развитии боли важен осмотр хронически перетруждаемых мышц, подвергающихся микротравматизации.
Какое обследование должен провести клиницист? Клиническое обследование обязательно включает оценку пассивных и активных движений и тонуса мышц. Для МФС характерно асимметричное ограничение двигательного паттерна.Неотъемлемой частью диагностики МФС является пальпация мышц и идентификация триггерных точек (ТТ). При исследовании эффекторной мышцы в пределах спазмированных мышечных тяжей пальпируются чрезвычайно чувствительные «узелки», которые называются триггерными точками. Большинство исследователей признают пальпацию основным методом диагностики МФС, при достаточном владении данной техникой возможно идентифицировать от 85–90% ТТ. Наиболее легко обнаруживаются ТТ, локализованные поверхностно или в зоне локализованного спазма. Для более точной идентификации локализации и активности ТТ желательно предварительно расслабить спазмированные, болезненные мышцы. С этой целью может быть использована техника постизометрической релаксации или, при отсутствии специальных навыков, пассивная механическая релаксация.
В зависимости от расположения и объема мышцы могут использоваться различные техники пальпации (прямое надавливание на ТТ пальцами, поверхностная пальпация, щипковая пальпация). Для поверхностно расположенных небольших мышц проводится мягкая пальпация кончиками пальцев. Легко доступные мышцы (например, кивательная мышца, верхняя порция трапециевидной мышцы, аддуктор бедра и другие) захватываются между большим и остальными пальцами, и мышечные волокна пропускаются между пальцами (щипковая пальпация). Наконец, глубокая пальпация применяется для глубоко расположенных мышц (ягодичная, грушевидная и другие). Необходимо подождать 2–5 сек после пальцевого давления на ТТ и оценить воспроизводимость отраженной боли. Эффективность метода возрастает при использовании топографических карт излюбленного расположения ТТ в мышцах. Ассоциативные дерматомную сенситизацию и трофическую отечность можно оценить, используя щипковый захват кожи. Дополнительные методы исследования (электромиография, альгометрия, термография, ультразвуковые методики) играют вспомогательную роль в диагностике МФС, поскольку обладают низкой сенситивностью и специфичностью. Как клинически оценить триггерную точку? Триггерная точка при пальпации ощущается как четко ограниченная область резкой болезненности. Размер ТТ в среднем варьирует между 2 и 10 мм. Обычно она выявляется вдоль какого-то одного тяжа как максимально болезненная точка. При пальпации активной ТТ наблюдается боль под пальцем исследователя и в привычной болевой зоне (зона отраженной боли).
Интенсивность боли часто достигает такой степени, что боль приводит к реакции отторжения (симптом прыжка). Активные триггерные точки могут вызывать также неболевые феномены. Наиболее часто встречаются вегетативные симптомы: локальный спазм сосудов, локальный гипергидроз, пиломоторная активность. Парестезии могут быть эквивалентами болевых феноменов в отраженной зоне. Общепринятым является выделение активных и латентных миофасциальных ТТ. При активной форме наблюдается постоянная боль, снижение мышечной эластичности и развитие отраженной боли в ответ на прямое давление на ТТ. Интенсивность боли и протяженность болевой зоны зависит, главным образом, от степени возбудимости ТТ. Латентная ТТ демонстрирует те же клинические характеристики, что и активные точки, но значительно менее выраженные. Кроме того, при латентной форме боль скорее индуцированная, чем постоянная. Индуцированная боль обычно локализована в области пораженной мышцы и в отраженной зоне. Некоторые исследователи полагают, что латентные ТТ могут быть связаны с генезом мышечного спазма. Потенциально они могут реорганизоваться в активное состояние. Кроме того, ТТ могут быть классифицированы на первичные и вторичные. Первичными называются ТТ, которые образуются в результате острой или хронической перегрузки заинтересованной мышцы и чья активность не связана с деятельностью других мышц. Вторичные или сателлитные ТТ — результат механического стресса и/или нейрогенного воспаления благодаря деятельности первичных ТТ. При отсутствии поддерживающих факторов ТТ могут самопроизвольно исчезнуть, если мышца сохраняет состояние покоя в течение нескольких дней. Напротив, негативные факторы, а самое главное, сохранение воздействия первоначального патогенного фактора способствуют формированию вторичных триггеров и увеличению зоны болевого синдрома. Таким образом, основными клиническими маркерами МФС, обобщающими клиническую картину, являются: локальная или региональная боль, ограничивающая объем движений; пальпаторное определение гипертонуса в пораженной мышце с участками повышенной чувствительности в пределах «тугого» тяжа (триггерная точка); воспроизводимость боли при стимуляции триггерных точек; уменьшение боли при растяжении пораженной мышцы.
Какие факторы способствуют формированию МФС в области спины? В основе формирования МФС лежат как особенности мышечного аппарата, несущего постуральную нагрузку, так и специфические нагрузочные факторы. Собственно анатомические особенности мышц спины, а именно отсутствие длинных сухожилий при тесном взаимодействии между мышцами, параспинальными связками и фасциями, делают эти мышцы особенно уязвимыми для формирования МФС. Кроме того, мышцы спины и шеи относятся к числу наименее тренируемых, что ограничивает их функциональный резерв. Нагрузочные факторы несколько различаются на разных уровнях позвоночного столба.
1. Шейный уровень. Миофасциальные болевые синдромы — наиболее распространенная причина болей в области шеи, плеча, головных болей. Именно этой причиной обусловлены боли в области шеи у 30–85% людей. Хроническое перенапряжение мышц шеи чаще всего является следствием: антифизиологических поз, связанных с нарушениями организации труда (неправильная посадка за школьной партой, при работе с компьютерным монитором и т. д.); положением шеи во время сна (особенности подушки); постуральной адаптацией шеи при наличии первичной боли в смежных регионах (плечи, височно-нижнечелюстной сустав и т. д.). Острое повреждение мышечно-связочного аппарата шеи чаще всего связано с травмой по типу ускорение/торможение (разгибательный механизм повреждения). В большинстве случаев хлыстовая травма возникает при транспортных авариях, но может произойти и в других случаях, например при дайвинге.
2. Поясничный уровень. К перегрузке мышц туловища чаще всего приводит нестабильность двигательного сегмента. Снижение эластичности волокон диска и дегидратация его матрикса — причина самого частого функционального нарушения в двигательном сегменте — гипермобильности межпозвонкового диска. На ранней стадии это компенсируется сокращением мускулатуры туловища. Однако функциональный резерв мышцы ограничен и зависит от тренированности мускулатуры. Мышечная ткань может травмироваться при однократных или рекуррентных эпизодах биомеханической перегрузки. Современные условия труда подвергают мышцы спины дополнительной перегрузке, связанной с мышечным дисбалансом. Например, при сидячем образе жизни тело человека большую часть времени подвергается статистическим нагрузкам, в это время динамические мышцы постоянно ингибируются и постепенно становятся дряблыми, в то же время постуральные мышцы сокращаются и постепенно теряют эластичность. Хроническое нарушение мышечного баланса характерно для современной урбанизации. Также перенапряжению мышц могут способствовать различные нарушения осанки, например, сколиоз и другие скелетные асимметрии.
3. Тазовый уровень. МФС, затрагивающие мышцы тазового дна, встречаются практически исключительно у женщин [1]. В первую очередь это связано с анатомией женского тела и со структурными изменениями, переживаемыми женским организмом в течение репродуктивной жизни. В период пубертата после становления менархе таз девочки расширяется, ягодичные мышцы увеличиваются в объеме, происходит ротация бедер внутрь, приводящая к латеральному смещению коленной чашечки. Постоянная внутренная ротация бедер может негативно влиять на тазовую диафрагму, что увеличивает риск развития спазма мышц тазового дна у женщины в будущем. Беременность или прибавка в весе увеличивают этот риск. В норме коленная чашечка выстоит за второй палец стопы, что обеспечивает сохранение устойчивого баланса при стоянии. У многих женщин из-за латеральной девиации надколенника уменьшается подвижность сустава, что приводит к уплощению свода стопы. Эти структурные изменения нижних конечностей приводят к нарушению физиологического поддержания баланса при стоянии и к избыточным нагрузкам на мышцы тазового дна. Связки у женщин более растяжимы, чем у мужчин, что является необходимым условием для сохранения стабильности суставов и обеспечения процесса физиологических родов, но в то же время эта способность является предрасполагающим фактором в формировании дисфункции фасций и связок у женщин. Падение на ягодицы может привести к ограничению подвижности крестца и появлению тазовых болей из-за напряжения связочного аппарата мышц тазового дна. У человека нижняя половина тела имеет большую массу, чем верхняя. Недостаточно развитая мускулатура и мышечная гипотония могут усугубить поясничный лордоз и усилить наклон таза вперед. Усиление поясничного лордоза также наблюдается в период беременности. Редукция эстрогенов в период менопаузы является основным фактором нарушения физиологических изгибов позвоночника в пожилом возрасте. Изменение естественных изгибов позвоночника создает дополнительную нагрузку на мышечный каркас, особенно на мышцы тазового дна. Как диагностировать вторичную мышечная боль? Независимо от первичного источника боли и ее патогенетических характеристик мышцы туловища вовлекаются в патологический процесс, становясь вторичными источниками боли. Вторичная боль возникает в скелетной мускулатуре вне позвонководвигательного сегмента за счет рефлекторного повышения мышечного тонуса. Физиологическая обоснованность напряжения мышц, которое следует за любой болью, заключается в иммобилизации пораженного участка тела, создании мышечного корсета. Однако сам мышечный спазм приводит к усилению стимуляции ноцицепторов мышцы. Увеличение потока ноцицептивной импульсации усиливает активность мотонейронов передних рогов и способствует усилению спазма мышцы. Формируется рефлекторное тоническое напряжение мышц. Дополнительным фактором развития болезненного мышечного спазма является анталгическая поза. Перенос веса на одну ногу приводит к искривлению туловища и асимметричному положению таза с последующим развитием боли в крестцово?поясничных суставах и мышцах, обеспечивающих движения в этих суставах. По характеру вторичные мышечные боли тупые, ноющие, тянущие. Интенсивность их может широко варьировать. С диагностической точки зрения важно, что боли провоцируются движениями, значительно усиливаются в положениях, при которых растягиваются мышцы, окружающие позвоночный столб. Боли также могут усиливаться при длительном сохранении одной и той же позы (вождение автомобиля, сон в неудобной позе, длительный перелет и т. д.). Симптомов выпадения не наблюдается.
При поясничных мышечно-скелетных болях может наблюдаться псевдосиндром Ласега. Если при выполнении теста Ласега боль возникает только локально в пояснице, или бедре, или под коленом, или в голени — это связано с растяжением спазмированных мышц (паравертебральных или задних мышц бедра) («короткая» боль). При пальпации паравертебральные мышцы уплотнены, напряжены, болезненны. Вторичная мышечная боль может стать хронической и существовать сама по себе даже после устранения первоначальной причины. Как лечить миофасциальную боль? Лечение МФС требует многоаспектных подходов. Стандартное лечение включает: медикаментозную терапию такими препаратами, как нестероидные противовоспалительные препараты (НПВП) и миорелаксанты; воздействие на ТТ, в том числе физиотерапевтическое; терапию, направленную на восстановление нормального функционирования мышечной ткани: редукция растяжения мышцы, укрепление мышечного каркаса, изменение образа жизни. Основная кратковременная задача — разрушение триггерных точек, что приводит к редукции боли. Но воздействие на ТТ не должно проводиться изолированно. Долговременная цель — расслабить мышцы, восстановить баланс между постуральными и динамическими мышцами, нивелировать предрасполагающие факторы, что снижает риск рецидивирования болевого синдрома. Согревание мышцы может помочь ее релаксировать, для этого могут использоваться аппликации «разогревающих» мазей, гелей, а также горячие влажные обертывания пораженной мышцы, влажные теплые компрессы. При наличии определенных навыков ТТ можно механически разрушить инъекцией анестетиков (новокаин, лидокаин), который укорачивает период боли, связанный с процедурой. Инъекции в ТТ могут дать превосходные результаты. Реже используется «сухая игла» без применения анестетика. В специализированных центрах используются упражнения на растяжение мышц и мягкие миорелаксирующие техники, например постизометрическая релаксация. Кроме того, может быть эффективен традиционный релаксирующий массаж. Сроки терапии существенно снижаются при быстром и эффективном обезболивании пациента. Общепризнанным для МФС является обезболивание с помощью НПВП — Найз, Диклак, Бруфен СР, Мовалис и др. Назначение НПВП обязательно при любой степени выраженности болевого синдрома — от легкой (монотерапия НПВП) до выраженной (в сочетании с другими препаратами). Могут быть использованы аппликации на болевые участки гелей и мазей, содержащих НПВП или их лекарственные формы общего действия (таблетки, свечи, инъекционные формы). Практически стандартной стала комбинация НПВП и миорелаксантов при лечении МФС, позволяющая уменьшить сроки лечения. Кроме того, одновременное применение миорелаксантов и НПВП позволяет снизить дозу последних и, следовательно, избежать развития побочные эффектов терапии. На фоне приема миорелаксантов облегчается проведение постизометрической релаксации мышц, массажа, лечебной физкультуры. Доказано, что использование миорелаксантов позволяет избавить мышцу не только от активных, но и от латентных ТТ, т. е. улучшает отдаленный прогноз, снижая рецидивирование МФС. Рандомизированные контролируемые исследования демонстрируют преимущество этого класса препаратов над плацебо.
Исследование, проведенное Кокрейновским обществом врачей с включением в анализ свыше тридцати контролируемых исследований, также подтвердило полезность применения бензодиазепиновых и антиспастических миорелаксантов [2]. Отечественные исследователи отдают предпочтение небензодиазепиновым центральным миорелаксантам. Обычно используют тизанидин, толперизон, баклофен. Эти препараты обладают меньшими побочными эффектами, чем бензодиазепины. Тизанидин (Сирдалуд) является ярким представителем центральных миорелаксантов. Препарат зарегистрирован для лечения болезненного мышечного спазма, вызванного мышечно-скелетными заболеваниями, и спастичности. Комбинация тизанидина с НПВП демонстрирует более выраженный эффект в отношении редукции боли по сравнению с монотерапией НПВП у пациентов с болями в спине [3, 4]. Кроме редукции боли тизанидин уменьшает потребность в НПВП и транквилизаторах у пациентов, тем самым снижая потенциальные побочные эффекты от лечения. В плацебо-контролируемых исследованиях показан собственно анальгетический эффект тизанидина, а также его влияние на мышечное напряжение и редукцию активных триггерных точек [5]. Терапевтическая тактика полностью зависит от выраженности болевого синдрома, его продолжительности и от количества мышц, пораженных МФС. При остром МФС Сирдалуд может использоваться в монотерапии. Рекомендованная суточная доза Cирдалуда составляет 6 мг в сутки в 2 или 3 приема. При тяжелых МФС используют комбинированное лечение, сочетая фармакологические и нефармакологические методы. Добавление Cирдалуда в комплексную схему лечения позволяет уменьшить продолжительность приема НПВП и избежать приема транквилизаторов. Поскольку легкий седативный эффект Cирдалуда позволяет справиться с мягкой тревогой без назначения психотропной терапии. Вспомогательное лечение (антидепрессанты, анксиолитики, гипнотики): нет качественных рандомизированных контролируемых исследований по применению этих агентов у пациентов с МФС. Но многочисленные исследования показывают эффективность этих препаратов для лечения хронической боли. Необходимо отметить, что хроническая боль часто ассоциирована с депрессией и эффективное лечение депрессии может существенно уменьшить боль. Наличие коморбидных синдромов требует обязательных направленных терапевтических усилий. Необходимым компонентом лечения является физическая активность пациента. Необходимо рекомендовать больному возвращение к привычной дневной активности. Лечебная физкультура обладает позитивным эффектом. Избегание позного напряжения, ежедневные занятия лечебной физкультурой, владение аутогенной тренировкой с умением расслаблять мышцы — эффективная защита против мышечной боли. Необходимо побуждать пациента к позитивному изменению жизненного стиля (избегание антифизиологических поз, рациональное оборудование рабочего места, прекращение курения, контроль веса, занятия лечебной физкультурой, ежегодные курсы массажа, владение аутогенной тренировкой с умением релаксировать мышцы).
Литература Воробьева О. В. Болезненный спазм мышц тазового дна как причина хронических тазовых болей у женщин // Фарматека. 2011, № 5 (218): 51–55. Van Tulder M. W., Touray T., Furlan A. D., Solway S., Bouter L. M. Cochrane Back Review Group. Muscle relaxants for nonspecific low back pain: a systematic review within the framework of the cochrane collaboration // Spine. 2003, Sep 1; 28 (17): 1978–1992. Berry H., Hutchinson D. R. Tizanidine and ibuprofen in acute low-back pain: results of a double-blind multicentre study in general practice // J Int Med Res. 1988; 16: 83–91. Pareek A., Chandurkar N., Chandanwale A. S. et al. Aceclofenac–tizanidine in the treatment of acute low back pain: a double-blind, double-dummy, randomized, multicentric, comparative study against aceclofenac alone // Eur Spine J. 2009; 18 (12): 1836–1842. Lepisto P. Muscle relaxants for nonspecific low back pain: a systematic review within the framework of the Cochrane Collaboration // J Int Med Res. 1981; 9 (6): 501–505.