что такое мониторинг при эко
Обследование перед ВРТ и подготовка к ЭКО
Перед началом лечения необходимо пройти первую консультацию в Международной центре репродуктивной медицины (Санкт-Петербург), во время которой специалисты определят объем обследования, выберут метод лечения, и Вы сможете обсудить с врачом все интересующие Вас вопросы. Не забудьте принести в клинику документы о проведенном ранее обследовании и лечении. Правильная подготовка к процедуре ЭКО увеличивает шансы на его успешный исход.
Обращаем Ваше внимание, что обследование в клинике для подготовки к ЭКО проводится нами в Ваших интересах. Есть исследования, от которых нельзя отказаться, так как они направлены на выявление скрытой патологии и позволяют предупредить весьма серьезные осложнения для Вашего здоровья. Без них мы не можем проводить лечение (приказ Министерства здравоохранения Российской Федерации от 30 августа 2012 г. № 107н).
Мужчине и женщине
Женщине
Ряд исследований позволяют уточнить диагноз, выработать лечебную тактику с учетом особенностей состояния Вашего здоровья, причин бесплодия и в конечном итоге повысить вероятность наступления беременности и рождения здорового ребенка. Объем исследований, необходимых для эффективного лечения бесплодия методом ЭКО определяется врачом индивидуально.
Очень важно! Обязательно предохраняться от беременности в течение менструального цикла, во время которого планируется проведение исследований для подготовки к процедуре ЭКО (медико-генетическое консультирование).
Мужчине
* Перед анализом спермы необходимо в течение 3-5 дней воздержаться от половой жизни, от посещения саун, спортивных залов.
На первую консультацию врача для подготовки к ЭКО необходимо предварительно записаться по телефонам Центра в СПб: (812) 327-19-50; 328-22-51; узнать цены на процедуры, необходимые для подготовки к ЭКО в разделе «Услуги и цены» или обратившись для консультации к врачам нашей клиники.
Пройти все обследования для подготовки к ЭКО Вы можете в нашем Центре в Петербурге.
Обращаем Ваше внимание, что курс лечения и подготовки к ЭКО может быть начат только после заключения договора с администрацией МЦРМ.
Как проходит ЭКО
На этой странице читатель сможет узнать, как правильно подготовится к программе ЭКО и знать, какие существуют ограничения до и после.
Этапы ЭКО по дням цикла
Предварительное обследование
Предварительное обследование проводится за 1 – 2 месяца до планируемого лечения методом ЭКО.
Обоим супругам проводится исследование сыворотки крови на ВИЧ, сифилис (комплекс серологических реакций), антиген вируса гепатита В и антитела к вирусу гепатита С. Анализы действительны в течение 3 месяцев. Данные исследования проводятся только в клинике «Альтравита» строго по паспорту для идентификации личности пациентов. В связи с широким распространением инфекций просим Вас с пониманием отнестись к данному требованию.
Для оценки общего состояния организма, оптимальной подготовки к стимуляции яичников и вынашиванию беременности для жены обязательны следующие обследования с установленными сроками годности анализов:
* анализы со сроком годности 1 месяц рекомендуем сдавать незадолго до вступления в программу
Для мужа обязательны следующие обследования с установленными сроками годности анализов:
Для супружеской пары старше 35 лет необходимо медико-генетическое консультирование (анализ крови на кариотип и консультация генетика). Ряд обследований проводится по показаниям и назначается дополнительно врачом.
Результаты успешно отправлены. Проверьте, пожалуйста, почту.
Цикл, предшествующий стимуляции яичников
Предварительная запись на все приемы врача обязательна.
Протоколы стимуляции овуляции
Протоколы ЭКО — четкие схемы, в которых описаны все действия врача от подготовки до переноса эмбрионов. На сегодняшний день наиболее широкое распространение у репродуктологов получили два вида протоколов — короткий и длинный.
Длинный протокол стимуляции овуляции
Если Вам назначен длинный протокол стимуляции овуляции в программе ЭКО, необходимо прийти на приём к врачу на 19-21 дни цикла с результатами всех необходимых перед вступлением в программу анализов.
5 – 7 день стимуляции
8 – 9 – 10 день стимуляции
Короткий протокол стимуляции с антагонистами гонадотропинов
5 – 7 дни стимуляции
8 – 10 дни стимуляции
День после введения Триггера овуляции
День пункции яичников
В день пункции Вам необходимо прибыть в клинику вместе с мужем не позднее чем за 1 час до назначенного времени. Явка на пункцию натощак. Возможен приём небольшого количества жидкости не позднее чем за 4 часа. Обращаем внимание, что для правильного отображения параметров сердечной деятельности и насыщения крови кислородом во время операции на пальцы руки надевается специальный аппарат, поэтому поверхность ногтей пальцев рук должна быть освобождена от лака, ногти подстрижены. Также информируем, что любые косметические средства и парфюмерия являются небиологическими химическими веществами и пагубно влияют на развитие эмбрионов, поэтому просим Вас воздержаться от их использования в день пункции яичников и переноса эмбрионов. Муж завтракает как обычно. С собой возьмите сменную обувь, носки, сорочку.
Вас проводят в палату дневного стационара. Операционная сестра уточнит у Вас время инъекции триггера овуляции (за 34-36 часов до пункции) и время последнего приема пищи. Вы переодеваетесь и обязательно опорожняете мочевой пузырь.
Перед пункцией Вас обязательно осмотрит анестезиолог. Если у Вас есть аллергические реакции, сообщите об этом анестезиологу. Наркоз в нашей клинике проводится современными препаратами с минимальными побочными эффектами и отсутствием последействия. Продолжительность наркоза — 15-20 минут. После пункции Вас переведут в палату.
Ваш муж в день пункции сдает сперму для оплодотворения дважды в специально отведенной для этого комнате. Ему необходимо половое воздержание в течение 3 – 5 дней, отказ от употребления алкоголя, курения, острой пищи, посещения парной. В случае возникновения затруднений при сдаче спермы, необходимо обратиться за консультацией к медперсоналу. Мужу не покидать клинику, пока эмбриолог не подтвердит готовность спермы для оплодотворения.
После пребывания в палате дневного стационара Вас отпустят домой с сопровождающим не ранее чем через 2 часа после пункции при нормальных жизненно важных показателях, отсутствии кровянистых выделений из половых путей, нормальном мочеиспускании. Предварительно с Вами побеседует анестезиолог и эмбриолог и осмотрит гинеколог, проводивший пункцию яичников. Не разрешается самостоятельно вести машину. В день пункции яичников рекомендуется домашний режим.
С целью повышения частоты оплодотворения и получения эмбрионов хорошего качества в нашей клинике обязательно выполняется ИКСИ/ИМСИ. Выбор метода определяется эмбриологом по результатам оценки качества спермы в день оплодотворения.
Первый день после пункции яичников
Если у Вас возникли вопросы до запланированного дня переноса эмбрионов, Вы можете позвонить в клинику. Регистратор зафиксирует Ваш звонок и в этот же день по окончании приема лечащий врач, а в его отсутствие, дежурный репродуктолог свяжется с Вами.
День переноса эмбрионов (2 – 5 день после пункции)
Вам необходимо прибыть в клинику за 1 час до назначенного времени. Принесите личные вещи — ночную сорочку, халат, сменную обувь. Питание в день переноса обычное. Перенос выполняется без наркоза. Присутствие мужа не обязательно. Врач проводит перенос эмбрионов в полость матки под контролем УЗИ. Перед переносом эмбриона рекомендуется не мочиться в течение 2 часов. Это нужно для того, чтобы облегчить проведение катетера с эмбрионом в полость матки.
Через 15 минут после переноса эмбрионов Вы можете сходить в туалет и покинуть дневной стационар. Необходимости находится в лежачем положении после переноса эмбрионов нет. Так как в положении стоя, тело матки располагается в малом тазу так, что вытекание среды с эмбрионами во влагалище невозможно. После беседы с врачом, получения рекомендаций и выписки о проведенном лечении Вы можете ехать домой.
Переносят, как правило, один 5-ти дневный эмбрион хорошего качества (бластоциста). Остальные эмбрионы при желании супругов возможно криоконсервировать. Если криоконсервация будет проведена, Вы получите SMS с этой информацией. Длительность хранения криоконсервированных эмбрионов не влияет на их качество. Окончательное решение о возможности криоконсервации принимается эмбриологом.
У нас в клинике при наличии показаний, паспорта вы имеете право открыть листок нетрудоспособности, начиная с первого дня стимуляции с закрытием листа по месту жительства. На бланках листка нетрудоспособности ставится официальная печать клиники «ООО ЭКО Центр»
Четырнадцатый день после переноса эмбрионов
Вы приходите натощак с 8.30 – до 10.00 на анализ крови на ХГ. Результат Вы можете получить на руки в регистратуре, по электронной почте (предварительно оставьте Ваш электронный адрес в процедурном кабинете).
Шестнадцатый день после переноса эмбрионов
Вы повторно делаете анализ крови на ХГ. Результат Вы можете получить на руки в регистратуре, по электронной почте (предварительно оставьте Ваш электронный адрес в процедурном кабинете).
Двадцать первый день после переноса эмбрионов
Вы приходите на прием к лечащему врачу по предварительной записи, где вам будет проведено УЗИ исследование для определения наличия плодного яйца и количества плодов.
Пять недель после переноса эмбрионов
Вы приходите на экспертное УЗИ для подтверждения развивающейся беременности. По результатам УЗИ записываетесь на первичную консультацию по беременности врача акушера-гинеколога для получения дальнейших рекомендаций по ведению беременности после ЭКО. Наблюдение беременности возможно, как в клинике АльтраВита, так и по месту жительства. Однако, мы рекомендуем наблюдаться у нас, так как наши врачи акушеры специализируются на ведении беременности после ЭКО и хорошо знакомы со всеми особенностями ведения такой беременности.
Если Вы делаете тест на ХГ и УЗИ не в нашей клинике, просим Вас связаться с лечащим врачом, сообщить ему результаты и обсудить дальнейшую программу действий.
Как себя вести после переноса эмбрионов в течение 3 недель
Порядок оплаты и оформления документов
В стоимость программы ЭКО (стандартный протокол) включается:
В стоимость ЭКО (стандартный протокол) не входит:
В день вступления в программу ЭКО (19-21 или 2-3 дни цикла) Вы с супругом подписываете заявление об информированном согласии на проведение программы ВРТ и другие документы, оплачиваете:
Если Ваш супруг будет отсутствовать на момент подписания Договора и других медицинских документов, он может оформить их в любой удобный для него день, но не позднее дня пункции яичников, а также оформить нотариальную доверенность, позволяющую Вам подписывать все документы от его имени.
В день переноса эмбрионов Вы оплачиваете:
После получения СМС оповещения о дате заморозке эмбрионов Вам нужно произвести оплату хранения криоконсервированных эмбрионов в течение 7 рабочих дней.
Оплата может производиться как наличным, так и безналичным способом. Убедительно просим Вас сохранять все чеки.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Секреты хороших результатов в программах ЭКО+ИКСИ
Многие считают, что положительный исход ЭКО полностью зависит от репродуктолога. Но успех программы ЭКО+ИКСИ заключается в слаженной работе всех специалистов клиники, а также и от самих пациентов. Врач консультирует пациента, назначает анализы и готовит к программе. После осуществляется пункция яйцеклеток и подсаживается эмбрион. Врач контактирует с пациентом все время: при обследовании, во время участия в протоколе ЭКО, в период после процедур. Потому вполне логично, что при выборе клиники пациенты обращают внимание на репродуктолога, отношения, которые устанавливаются между ними и врачом. Но только ли от этого зависит итог участия в программе?
После пункции полученные ооциты передаются в лабораторию. И с данного момента будущее ребенка переходит в руки состава врачей-эмбриологов. Какой расходный материал, какие среды используются в лаборатории, насколько они стабильны, соблюдается ли температурный режим это все очень важно и для правильного оплодотворения, и для последующего культивирование эмбрионов. Клиника OXY-center при прохождении программ ЭКО+ИКСИ предоставляет только высококачественные расходные материалы, используются сертифицированные среды для культивирования. Здесь важна каждая деталь, и мы обращаем пристальное внимание на все мелочи процесса.
Рассмотрим кратко описание функционирования эмбриологической лаборатории, а также те работы, которые выполняет врач-эмбриолог.
Важность температурных режимов (термостабилизация) для всех эмбриологических процедур
Организм способен поддерживать постоянную температуру, причем этот процесс происходит с высокой точностью. При естественном зачатии яйцеклетка движется к матке при 37 градусах по Цельсию. Очень важно и при оплодотворении «в пробирке» (и других способах ВРТ) обеспечивать клеткам нужный температурный режим. Поэтому одна из целей эмбриолога приблизить условия проведения процедур в рамках протокола ЭКО к естественным и обеспечить ооцитам нужную температуру. Это же относится и к условиям созревания эмбрионов. Для этого в клинике «Oxy center» практикуют обеспечение термостабилизации.
Термостабилизация подразумевает прогрев всех инструментов, используемых при работе с эмбрионами и ооцитами: иглы для пункции, катетеры, пробирки для фолликулярной жидкости. Поддержание нужной температуры возможно благодаря специальным термостоликам, которыми оборудована эмбриологическая лаборатория.
Контроль уровня углекислого газа и температуры в инкубаторе
При манипуляциях, направленных на оплодотворение яйцеклетки, а также культивирование эмбриона, важно сохранять не только определенную температуру, но и уровень кислорода, влажности, углекислого газа. Используемые нашей клиникой инкубаторы имеют интегрированные термометры и сенсоры, которые регулируют и измеряют данные показатели. Однако для дополнительного контроля их необходимо снимать и вручную. Измерения проводятся нашими эмбриологами с помощью независимых приборов. Полученные показания сравнивают с теми, что высвечиваются на дисплее инкубатора.
Как проходит процедура
В день пункции эмбриолог в лабораторных условиях изучает сперму. Прежде, чем добавить сперму в среду с ооцитами, ее обрабатывают средствами для удаления семенной плазмы, очищают, центрифугируют, затем микроскопируют, определяют качество спермы и отправляют в инкубатор. Это проводится для получения полноценных и подвижных сперматозоидов. Полученные яйцеклетки врач-эмбриолог совместно с врачом-репродуктологом просматривает под микроскопом и отбирает лучшие, способные к оплодотворению, которые затем переносят в инкубатор с пониженным содержанием кислорода и соблюдением оптимальных условий для культивирования. Они воссоздают натуральную среду в организме будущей матери. Эмбрионы восприимичивы к загрязнению на молекулярном уровне, поэтому в лаборатории строго контролируется чистота и качество воздуха. Для этого применяется уникальная система фильтрации из нескольких стадий. За ее счет достигается стерильная для эмбрионов атмосфера.
Оплодотворение клеток производят по истечению нескольких часов после проведения пункции. Начальные стадии ИКСИ проводятся, как и стандартный цикл ЭКО. При ИКСИ врач-эмбриолог находит сперматозоиды (выбираются подвижные сперматозоиды с лучшей морфологией), обездвиживает их, «всасывает» и вводит в саму яйцеклетку с помощью микроиглы. Ооцит при этом закрепляется в определенном положении посредством микропипетки (холдинга) с противоположной стороны. Эта процедура требует аккуратности и внимательности, а для ее проведения необходим специальный микроманипулятор.
Этот алгоритм действий повторяется отдельно для каждого полученного ооцита. Яйцеклеточная мембрана обладает эластичностью, и минимальное отверстие от микроиглы быстро затягивается благодаря этому свойству мембраны. Далее эмбрионы в индивидуальных каплях специальной среды растут в инкубаторе. Проводится обязательный ежедневный мониторинг их развития. Есть еще три важных вопроса, решаемые репродуктолого и эмбриологом сообща: когда, сколько и какие эмбрионы подсаживать.
Когда и сколько переносить эмбрионов в маточную полость?
В нашей клинике этот вопрос решается индивидуально для каждой супружеской пары. На основании оценки качества эмбрионов, они могут быть перенесены на 3 или 5 сутки после пункции. Так же возможен двойной перенос (на 3 и 5 сутки). Перед началом переноса репродуктолог обсуждает с супругами эмбриологическую ситуацию: сколько имеется эмбрионов, какого они качества, сколько будет перенесено, сколько может быть подвергнуто криоконсервации витрификационным методом, то есть заморозкой, минуя стадию льда. Пациенткам OXY-center мы переносим в маточную полость не более 2-х эмбрионов, по международным стандартам, для понижения риска возникновения многоплодной беременности.
Какие эмбрионы отбираются для переноса?
Это очень важное решение. Принимает его врач-эмбриолог, оценивая эмбрионы непосредственно перед переносом. Лучшая стадия развития утро третьего дня, примерно через 65 часов после ЭКО+ИКСИ. Это 8-клеточный этап. До этого развитие эмбриона идет за счет запасов «материнских» ресурсов, которые накапливает за время роста и созревания яйцеклетка. Дальнейшее его развитие зависит от того, какой геном был сформирован и как своевременно произойдет переход развития на новый этап, зависит и дальнейший рост эмбриона. Как раз на этот период (стадия 4-8 бластомеров) и наступает замирание в развитии многих эмбрионов в результате ошибок в геноме, которые либо перешли от клеток родителей, либо возникли при их слиянии.
К 5 дню внутри эмбриона формируется полость, заполненная жидкостью, увеличивающаяся в размерах, а затем образуется бластоциста. При этом в самой бластоцисте, клетки подразделяются на два типа: те, из которых далее формируется плод (эмбриобласт), и те, из которых формируется плацента (трофобласт). Трофобласты отвечают за имплантацию эмбриона, то есть его крепление в эндометрий. Плацента даст начало внезародышевым оболочкам плода.
В чем заключается процедура переноса?
Большая часть женщин переживает эмбриональный перенос безболезненно: он осуществляется быстро и пациентка может не заметить окончания процедуры. Иногда, эмоционально лабильным женщинам может потребоваться поддержка психолога. При переносе в качестве инструмента применяется гибкий мягкий катетер, заполняемый питательной средой с содержанием одного или нескольких эмбрионов. Перенос происходит под контролем УЗИ, чтобы отслеживать движение среды с эмбрионами в маточной полости. Мы приглашаем приходить на перенос супруга, для психологической поддержки пациентки.
Шанс забеременеть после ИКСИ выше, чем при стандартном ЭКО, до 30%, поэтому мы используем в нашей клинике ЭКО+ИКСИ. После микроинъекции число оплодотворённых ооцитов 60%, а вероятность формирования эмбриона 95%. При необходимости, в ходе подготовки к ВРТ, врач-генетик обследует и консультирует супружескую пару. При знаичтельной вероятности проявления у будущего ребенка различных генетических патологий врач проводит кариотипирование обоих представителей пары, преимплантационная генетическая диагностика (ПГД) эмбрионов. ПГД позволяет отобрать здоровые эмбрионы, которые затем перенесут в маточную полость, а также отсеять эмбрионы с риском отклонений. Данная процедура повышает возможность появления на свет генетически здорового ребенка, а также общую вероятность возникновения беременности при ЭКО+ИКСИ. Задача специалистов «Oxy center» заключается не только в преодолении бесплодия и сохранении ожидаемой беременности, но и при минимальном воздействии на организм матери помочь ей выносить и родить здорового и крепкого малыша.
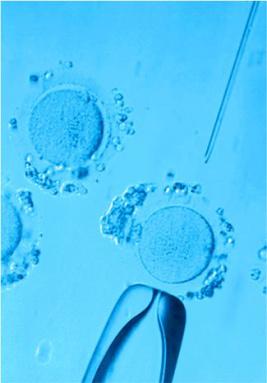
Мониторинг
Во время стимуляции и суперовуляции проводится ультразвуковой мониторинг роста фолликулов в яичнике и созревания эндометрия в матке. Это нужно для корректировки дозы вводимых препаратов, которая может быть увеличена или уменьшена в заивисимости от состояния данных органов. С одной стороны, необходимо получить достаточное количество зрелых яйцеклеток, но с другой стороны, избыточная стимуляция может привести к осложнениям. Зрелым считается фолликул, достигший 7-20 мм в диаметре при толщине слизистой оболочки матки (эндометрия) больше 8 мм.
УЗ-МОНИТОРИНГ
Мониторинг проводится вашим лечащим врачом, как правило, на 2-3-й день менструального цикла. Тогда же назначаются стимулирующие препараты. Следующее исследование роста фолликулов повторяется приблизительно через 5 дней. В дальнейшем исследования проводятся чаще и почти ежедневно до достижения фолликулами размеров, близких к овуляторным. Исследование проводится ультразвуковым датчиком, который вводится во влагалище. Процедура эта безболезненная и безопасная. Для обеспечения стерильности на датчик надевается одноразовый презерватив. Оценивается толщина эндометрия в матке, а также количество и диаметр фолликулов, при этом врач решает вопрос об изменении дозы препаратов. При достижении определенных критериев, обычно на 10-14 день цикла принимается решение об окончании стимуляции и назначении препаратов чХГ. Также сообщается точное время их введения и дата предстоящей пункции.
ЧТО ДЕЛАТЬ ВАМ?
Если вам назначен визит для УЗ-мониторинга, не делайте в этот день с утра никаких инъекций, пока врач не даст вам соответствующих рекомендаций. УЗИ через влагалище проводится при опрожненном мочевом пузыре, иначе врач не сможет увидеть на мониторе яичника. Вам придется раздеваться, как для гинекологического осмотра.
ВВЕДЕНИЕ ЧХГ
Препараты чХГ вводятся с целью окончательного созревания яйцеклетки. Врач сообщит вам точное время введения препарата, которое обычно приходится на вечерние часы.
Половые акты в этот период следует прекратить. Очень важно не опоздать и прибыть на пукцию вовремя, через 35-36 часов после инъекции чХГ. С собой на пункцию желательно взять халат, тапочки, ночную сорочку или длинную футболку и носки. В день пункции понадобится присутствие супруга.
ЭКО в естественном цикле
Рождение первого ребенка после ЭКО стало возможным, благодаря проведенной процедуре ЭКО в естественном цикле. С 1978 г. протоколы получения яйцеклеток неоднократно модифицировались, но и сейчас ЭКО в естественном цикле остается разумной альтернативой для многих пациентов.
Этот метод сочетает современные достижения вспомогательных репродуктивных технологий (ВРТ) и минимальное воздействие на организм женщины, а также позволяет значительно снизить материальные затраты пациентов на экстракорпоральное оплодотворение.
Важным фактором успеха при проведении ЭКО-ЕЦ является наличие регулярного менструального цикла у женщины с овуляцией. Чтобы наступила долгожданная беременность, достаточно наличие одной зрелой яйцеклетки. Однако здесь у эмбриологов стоит сложная задача в связи с отсутствием достаточного выбора биоматериала. Ведь когда имеется несколько зрелых яйцеклеток, гораздо проще выбрать наиболее качественную для проведения процедуры искусственного оплодотворения.
Эффективность ЭКО в естественном цикле
Эффективность можно оценить по 2 параметрам:
В то же время в ходе процедуры ЭКО в стимулированном цикле в среднем из 10 яйцеклеток получают 4,5-5 эмбрионов. Таким образом, из 1 яйцеклетки мы можем получить всего лишь 0,5 эмбрионов.
Например, по классическому протоколу ЭКО из 12 фолликулов получим 11 яйцеклеток, из них 9 яйцеклеток будут зрелые, в итоге получится 3-4 эмбриона хорошего качества. Если же мы пунктируем 1 фолликул в естественном протоколе ЭКО, то только в 30% случаев мы получаем 1 качественный эмбрион, который затем будет перенесен в полость матки.
Показания к ЭКО в естественном цикле
Как проходит ЭКО в естественном цикле
Как правило, начинается процедура на 2-3 день цикла – когда специалист начинает наблюдать за ростом фолликула в ходе проведения УЗИ. Стимуляция яичников в естественном цикле ЭКО не проводится. Когда по итогам УЗИ-обследования отмечается увеличение размеров фолликула до 17-18 мм, чтобы обеспечить оптимальные условия для его дальнейшего созревания, вводится гормон ХГЧ (триггер конечного созревания фолликула). Спустя 35 часов, при проведении УЗИ-контроля проводится пункция яичника.
Несмотря на существенное отличие ЭКО в ЕЦ от процедуры со стимуляцией, основные его этапы аналогичны классическому протоколу ЭКО:
Первичная консультация и УЗИ
Первым шагом является консультация репродуктолога и УЗИ-диагностика. На приеме наш специалист проведет осмотр и подберет индивидуальный план лечения.
Мониторинг роста фолликулов
С помощью УЗИ-диагностики (фолликулометрии) и анализов крови на гормон ЛГ врач будет наблюдать за фазами роста фолликулов. Первый мониторинг проводится на 7-8 день менструального цикла. За один менструальный цикл будет проведено в среднем 2-3 УЗИ-мониторинга.
Трансвагинальная пункция фолликулов
Пункция фолликулов проводится в условиях операционной, под общим наркозом и контролем УЗИ. В некоторых случаях пункция возможна без наркоза (по показаниям).
Оплодотворение и культивирование эмбрионов
Перенос эмбриона
Перенос эмбриона* в матку осуществляется без наркоза и не является болезненной процедурой, но иногда женщина может испытывать небольшой дискомфорт. По желанию пациентки возможно провести перенос эмбриона под наркозом.
Планируя проведение ЭКО в ЕЦ, надо понимать, что быстрого результата здесь может не быть. Хотя и считается, что в рамках одного менструального цикла процедура по времени аналогична ЭКО со стимуляцией, но от момента начала протокола до наступления долгожданной беременности чаще проходит немало времени, в среднем в два раза и больше, чем по стандартному протоколу. Поскольку стимуляции яичников не проводится, соответственно, требуется и больше попыток оплодотворения яйцеклетки, ограничена и возможность выбора биоматериала (эмбрионы).
Сколько раз можно делать попытки ЭКО в естественном цикле
Количество повторных попыток проведения процедуры ЭКО не ограничено, что является важным преимуществом этого метода. К тому же, нет необходимости делать обязательный в случае со стимуляцией отдых между протоколами.
Виды протоколов ЭКО с минимальной стимуляцией
Врачи-репродуктологи REMEDI применяют в работе три протокола.
Протокол ЭКО в естественном цикле
Модифицированный протокол ЭКО
Модифицированный протокол ЭКО проводят женщинам, у которых имеется высокий риск спонтанной овуляции, начиная с 2-3 дня цикла. Для отслеживания динамики роста проводится постоянный УЗИ-контроль. Как только фолликул вырастает до 14-15 мм, женщине вводится антагонист гонадотропин-релизинг гормона, чтобы приостановить синтез лютеинизирующего гормона и, следовательно, сам процесс овуляции. Для оптимального дальнейшего развития фолликула назначается прием фолликулостимулирующего гормона в течение нескольких дней. По итогам УЗИ, если размер фолликула достиг 18 мм, врач-репродуктолог вводит пациентке гормон ХГЧ, и спустя 35 часов проводится пункция яичника для дальнейшего проведения процедуры искусственного оплодотворения.
Протокол ЭКО с минимальной стимуляцией
Этот вариант является оптимальным для женщин с низким овариальным резервом, у которых при классическом протоколе не может вырасти более 2-3 фолликулов. Если у женщины в течение менструального цикла не происходит овуляции (ановуляторный цикл), в таком случае также назначается протокол с минимальной стимуляцией. Схема протокола ЭКО с минимальной стимуляцией аналогична классическому ЭКО, но с меньшим количеством препаратов. В протоколе с минимальной стимуляцией назначается прием препаратов на 4-5 день цикла с минимальными дозировками от 37,2 до 75 единиц. Контроль УЗИ за ростом фолликула начинается с 2-3 дня цикла. Когда фолликул достигает размера 18-19 мм, назначается триггер овуляции. В этом протоколе получается в среднем 2-3 фолликула.
Все протоколы ЭКО начинаются с консультации врача-репродуктолога на 2-3 день цикла. На приеме врач делает УЗИ органов малого таза и принимает окончательное решение о виде протокола.
Чем отличается ЭКО в естественном цикле от ЭКО с минимальной стимуляцией или модифицированного протокола ЭКО
В протоколе с минимальной стимуляцией используются меньшие дозы гонадотропинов, чем в классическом протоколе ЭКО, как следствие, отмечается более спокойный ответ яичников.
Все 3 вида протоколов сопровождаются меньшим числом полученных бластоцист, поэтому пациенткам надо быть готовыми к более длительному лечению.
Помимо важных и очевидных преимуществ, все-таки ЭКО в естественном цикле имеет и свои недостатки.
Основные недостатки ЭКО в ЕЦ
Подготовка
Подготовка к проведению процедуры ЭКО в естественном цикле аналогична подобной процедуре в ее классическом варианте. В частности, сначала пациентке необходимо пройти комплекс лабораторной и инструментальной диагностики. Состав диагностических обследований определяет врач в ходе первичной консультации.
Рождение ребенка – это ответственный шаг для обоих родителей, поэтому и к проведению ЭКО должны подготовиться оба родителя, чтобы здоровье будущего малыша было отличным и крепким.
Также подготовка к проведению ЭКО включает изменение образа жизни будущих родителей, а именно:
Все эти меры в комплексе значительно повышают шансы на успех.
Рекомендации после ЭКО в ЕЦ без стимуляции
Важным фактором, влияющим на успешный результат ЭКО, является неукоснительное соблюдение пациенткой рекомендаций после проведения процедуры.
В течение первых 3-х дней после проведения ЭКО женщине необходимо:
В случае возникновения сильных болей и появления кровотечения необходимо срочно вызвать врача или обратиться за помощью в клинику.
Уже для многих пар ЭКО в естественном цикле стало началом новой жизни вместе с любимым малышом. В этом вам помогут высокопрофессиональные специалисты Института репродуктивной медицины REMEDI. Здесь оказывают качественную и полноценную помощь. Также врачи клиники REMEDI имеют большой опыт ведения беременности после ЭКО. Выбрав клинику REMEDI, вы можете быть уверены, что ваш врач всегда будет с вами на связи, ответит на все волнующие вопросы, прием у специалиста не ограничен по времени, а значит, будущая мама всегда может получить от врача-гинеколога и специалиста УЗИ подробную информацию о здоровье будущего малыша.
*Перенос пациенты еще называют подсадка эмбриона
Состав и стоимость программы ЭКО в естественном цикле
Цена на программу ЭКО в естественном цикле включает все необходимые консультации и манипуляции врачей, а также пребывание в стационаре для проведения пункции и переноса.