что такое лаэ в медицине
Место и роль расширенной аорто-подвзошно-тазовой лимфаденэктомии в лечении рака нижнеампулярного отдела прямой кишки
Лимфогенное метастазирование является одной из причин того, что вероятность развития рецидива после операций по поводу рака прямой кишки весьма высока. Поэтому в хирургии рака прямой кишки система лимфооттока всегда рассматривалась как одна из главных мишеней, воздействие на которую могло бы улучшить отдаленные результаты.
Основные зоны регионарного метастазирования рака прямой кишки были определены Miles еще в 1908 г. Он показал, что распространение опухолевого процесса происходит в трех направлениях: восходящем, латеральном и нисходящем.
Частота их поражения представлена в табл. 1.
Основным достоинством этой классификации степени поражения лимфатического аппарата прямой кишки является то, что, в отличие от общепринятой классификации UICC (Union International Contra la Cancrum), при определении индекса N ориентируются не на количество пораженных лимфатических узлов, а на степень удаленности пораженного лимфатического узла от первичной опухоли.
Частота поражения различных групп лимфатических узлов при восходящем метастазировании
Частота метастатического поражения узлов, %
Takahashi T. et al., 1 997 [1 5]
Hida J. et al., 1997 [7]
Частота поражения различных групп лимфатических узлов при латеральном метастазировании
Частота метастатического поражения узлов, %
Takahashi T. et al., 1 997 [1 5]
Hida J. et al., 1997 [7]
Тем не менее, учитывая вариабельность анатомии лимфатического аппарата прямой кишки, довольно часто (до 80%) вышеупомянутые закономерности не соблюдаются, т.е. может не быть строго ориентированного регионарного метастазиро-вания рака прямой кишки. При раке нижне- и среднеампулярного отделов прямой кишки обнаруживаются метастазы в лимфатические узлы по ходу верхней прямокишечной артерии (в 9,4% и 14,3% соответственно), при раке же верхнеампулярного отдела в 19% наблюдений метастазы выявляются вдоль подвздошных сосудов.
Типы лимфаденэктомий
Первичный рак прямой кишки характеризуется тем, что опухоль остается длительное время локализованной и относительно медленно растет по сравнению с другими опухолями пищеварительного тракта. Локализованный и медленный рост характерен также и для метастазов в лимфатические узлы. Исходя из этой биологической особенности рака прямой кишки, было сделано предположение о том, что, увеличив объем лимфаденэк-томии, можно достичь снижения количества рецидивов.
Прежде всего, необходимо сказать, что подразумевается под понятием «увеличение объема лимфаденэктомии», поскольку именно терминологическая путаница зачастую обусловливает значительное расхождение в результатах у разных авторов. Для обозначения более полного удаления лимфатических коллекторов был предложен целый ряд терминов: «расширенная лимфа-денэктомия», «аорто-подвздошно-тазовая лимфа-денэктомия», «аортоподвздошная лимфаденэкто-мия с селективной тазовой лимфодиссекцией», «латеральная лимфодиссекция». Все это свидетельствует о том, что расширенная лимфаденэктомия не представляет собой единую стандартную методику, а является группой методов. Аор-то-подвздошная лимфаденэктомия, являющаяся неотъемлемой частью большинства методик и направлена на предотвращение метастазирования по восходящему пути, выполняется большинством хирургов сходным образом: производится высокая перевязка нижней брыжеечной артерии (у места отхождения от аорты), после чего отсе-паровывается париетальная фасция с клетчаткой и лимфатическими сосудами от аорты, нижней полой вены и общих подвздошных сосудов. А вот вопрос о способах удаления латеральных лимфатических коллекторов до сих пор является не решенным. Исторически сложившиеся школы западных и японских хирургов придерживаются двух противоположных точек зрения: если в Японии расширенная лимфаденэктомия с латеральной лимфодиссекцией активно практикуется вот уже несколько десятилетий, то в Европе и США от нее практически отказались.
Группы лимфатических узлов, удаляемые при различных типах лимфаденэктомий
Восходящий путь димфооттока
^тер^ьный путь димфооттока
Вновь интерес к расширенной лимфаденэктомии появился в 80-е годы, когда Heald и соавт. предложили выполнение тотальной мезоректумэктомии, т.е. удаление совокупности тканей и органов, находящихся в пределах фасциальной оболочки прямой кишки, включающей в себя параректальную клетчатку, сосуды и лимфатические узлы.
Несмотря на более чем положительные результаты (менее 5% местных рецидивов), большинство колоректальных хирургов не смогли их воспроизвести, в связи с чем вновь появился интерес к использованию более расширенных методов лимфа-денэктомии в хирургическом лечении рака прямой кишки.
Необходимо сказать о том, что включает в себя понятие «расширение лимфаденэктомии». T. Taka-hashi предложил выделять несколько вариантов лимфаденэктомии: ограниченная лимфаденэкто-мия, стандартная лимфаденэктомия и расширенная лимфаденэктомия. Группы лимфатических узлов, удаляемые при различных типах лимфаденэк-томий, представлены в табл. 3.
Однако такое деление не является общепринятым. Тотальной мезоректумэктомии соответствует ограниченная лимфаденэктомия в классификации T. Takahashi. Кроме того, было предложено производить высокую перевязку нижней брыжеечной артерии у места ее отхождения от аорты и удалять лимфатические узлы по ходу подвздошных сосудов. T. Takahashi рассматривает эту процедуру как стандартную лимфаденэктомию. Расширенная лимфаденэктомия включает в себя тотальную мезоректумэктомию, высокую перевязку нижней брыжеечной артерии, а также латеральную лимфодиссекцию, при которой удаляются узлы по ходу подвздошных сосудов и в запирательном пространстве.
Большинство авторов сходятся во мнении, что расширенная лимфаденэктомия мало влияет на показатели пятилетней выживаемости у больных с раком в стадии Dukes А. Данные по влиянию расширенной лимфаденэктомии на пятилетнюю выживаемость у пациентов с раком стадии Dukes В и Dukes С представлены в табл. 4 и 5.
Из приведенных публикаций видно, что данные по влиянию расширенной лимфаденэктомии на пятилетнюю выживаемость весьма противоречивы. Некоторые авторы показывают, что расширенная лимфаденэктомия увеличивает пятилетнюю выживаемость, другие считают, что она не оказывает никакого влияния или даже снижает пятилетнюю выживаемость. Вероятнее всего, это связано с несовершенством методик определения стадии опухолевого процесса, о которых упоминалось выше. По мнению R. Glass и соавт. [6], также высока доля субъективизма при выборе пациента для расширенной лимфа-денэктомии, в результате чего ей подвергаются пациенты с более поздней стадией заболевания чаще, чем пациенты с более ранней стадией, которым выполняется традиционная лимфодис-секция. В этом кроется еще одна из причин того, что данная операция не дает ожидаемого увеличения выживаемости. Кроме того, необходимо отметить, что сложилось два диаметрально противоположных мнения по вопросу о расширении лимфаденэктомии при операциях по поводу рака прямой кишки. Западные хирурги считают, что эффект этой процедуры весьма сомнителен и редко выполняют ее, в то же время японские хирурги полагают, что расширенная лим-фодиссекция высокоэффективна и должна рутинно выполняться при операциях по поводу рака прямой кишки.
Пятилетняя выживаемость у больных с раком Dukes В
Takahashi T. et al., 1 974-1 983 [1 5]
Koyama Y. et al. 1 984 [9]
Takahashi T. et al., 1 984-1 988 [1 5]
Hojo K. et al., 1 989 [8]
Пятилетняя выживаемость у больных с раком Dukes С
Takahashi T. et al., 1 974-1 983 [1 5]
Koyama Y. et al. 1 984 [9]
Takahashi T. et al., 1 984-1 988 [1 5]
Hojo K. et al., 1 989 [8]
Осложнения расширенной лимфаденэктомии
Влияние расширенной лимфаденэктомии на непосредственные результаты лечения недостаточно полно отражено в литературе. Некоторые авторы отмечают несколько большую продолжительность операции и кровопотерю. По мнению других, существенных различий по количеству послеоперационных осложнений между пациентами, подвергшимися расширенной и традиционной лимфаденэктомии, нет.
В последних работах описывается техника сохранения автономных нервов (nerve-sparing surgery) с целью предотвращения развития мочевой и половой дисфункций. Предлагается несколько вариантов этой методики:
Таким образом, метастатическое поражение лимфатических узлов значительно ухудшает прогноз для больного. Сравнение традиционных и современных методов определения лимфатических узлов показывает, что до 55% пораженных метастазами лимфатических узлов остаются не выявленными. Наименьшим последствием этого является неправильная оценка стадии заболевания. Более существенно то, что использование традиционной техники удаления прямой кишки ведет к оставлению части пораженных лимфатических узлов, а значит, к ухудшению отдаленных результатов у каждого четвертого оперированного. Это диктует необходимость внедрения в арсенал онкопроктологов методов различных видов лимфаденэктомий, несмотря на высокий процент дизурических и половых расстройств после таких вмешательств. Только такой подход может в дальнейшем способствовать предупреждению местных рецидивов и отдаленных метастазов, обеспечивая как можно более полное удаление путей лимфооттока от прямой кишки.
Несмотря на кажущуюся целесообразность выполнения латеральной лимфодиссекции у больных нижнеампулярным раком, такая операция не получила широкого распространения.
Причин подобного негативного отношения несколько.
1. Противоречивые данные о показателях 5-летней выживаемости после выполнения такого рода вмешательств. Однако в ряде случаев (особенно при включении в исследование только больных с распространенностью опухоли Dukes B и Dukes С) было показано увеличение показателей 5-летней выживаемости по сравнению со стандартной лимфаденэктомией (С-ЛАЭ). Следует отметить, что все исследования носили ретроспективный характер (табл. 6).
2. Усложнение и удлинение времени вмешательства наряду с увеличением кровопотери и объема перелитой крови, без увеличения госпитальной летальности по сравнению со стандартной хирургией (табл. 7).
3. Высокая частота мочеполовых расстройств, которые отмечаются всеми авторами (табл. 8).
С 1999 г. в ГНЦ колопроктологии начато проспективное рандомизированное исследование.
Критериями включения больных в исследование служили:
Критерии исключения больных из исследования.
Л. На дооперационном этапе:
Показатели 5-летней выживаемости после выполнения расширенной ЛАЭ по сравнению со стандартной ЛАЭ
Что такое лаэ в медицине
Нет сомнений в том, что хирургическое определение стадии позволяет более точно идентифицировать истинное распространение заболевания. Среди пациенток с клинической I стадией рака эндометрия (РЭ) примерно у 25% выявляют распространение заболевания за пределы органа; среди пациенток с предполагаемой II стадией не менее чем у 75 % будет установлена либо более низкая стадия, либо выход процесса за пределы матки.
Важно не только подобрать адекватное лечение (например, с учетом поражения лимфоузлов), но и предотвратить необоснованную терапию. Высказывалось мнение о возможном увеличении осложнений, связанных с более широким использованием хирургического стадирования. По данным Moore и Larson и соавт., уровень послеоперационных осложнений после хирургических вмешательств с лимфаденэктомией и без нее был одинаковым.
На примере 80 пациенток Fanning и Firestein проанализировали объем кровопотери и осложнения, обусловленные лимфаденэктомией. Среднее количество удаленных тазовых лимфоузлов равнялось 21, парааортальных — 7. Средняя продолжительность лимфаденэктомии составляла 24 мин, средний объем кровопотери — 25 мл. Процент осложнений был низким и был обусловлен абдоминальной гистерэктомией с двусторонней аднексэктомией.
Childers и соавт. рекомендовали лапароскопический метод удаления лимфоузлов в сочетании с влагалищной гистерэктомией и двусторонней аднексэктомией. В руках специалистов, владеющих данной хирургической техникой, исходы заболевания сопоставимы с результатами после стандартных абдоминальных операций.
Имеются некоторые преимущества предлагаемого метода: короткий срок госпитализации и быстрая реабилитация после операции. Приближается к завершению крупное исследование GOG, сравнивающее лапароскопические и абдоминальные операции при раке эндометрия (РЭ).
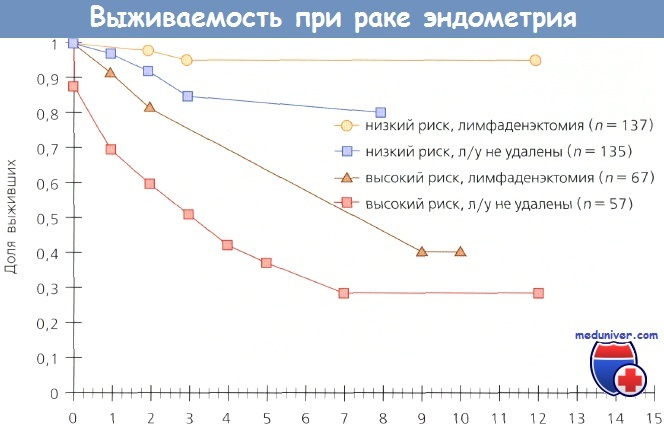
Вопрос о влиянии метода хирургического стадирования рака эндометрия (РЭ) на выживаемость постоянно в поле зрения исследователей, т. к. информация об истинной распространенности заболевания существенным образом влияет па исход отдельных случаев. Kilgore и соавт. (шт. Алабама) опубликовали данные, свидетельствующие о том, что лимфаденэктомия не только обеспечивает терапевтический эффект, но и улучшает выживаемость больных раком эндометрия (РЭ).
Они обследовали и лечили 649 больных раком эндометрия (РЭ); у 212 пациенток выполнили полную тазовую лимфаденэктомию, у 205 — селективную, у 208 — лимфоузлы не удаляли. Выживаемость больных, которым выполнили полную тазовую лимфаденэктомию, была выше, чем у пациенток, которым эта операция не проводилась (р = 0,0002). Выживаемость больных из группы низкого риска (опухоль ограничена маткой) после лимфаденэктомии была более высокой по сравнению с теми, кому лимфаденэктомия не проведена (р = 0,026).
Больные раком эндометрия (РЭ) из группы высокого риска (распространение заболевания на шейку, придатки и серозную оболочку матки, положительные результаты смывов из брюшной полости), которым была выполнена лимфаденэктомия, также имели более высокий показатель выживаемости (р = 0,0006). Даже при оценке отдельных подгрупп больных терапевтическое преимущество лимфаденэктомии было очевидным.
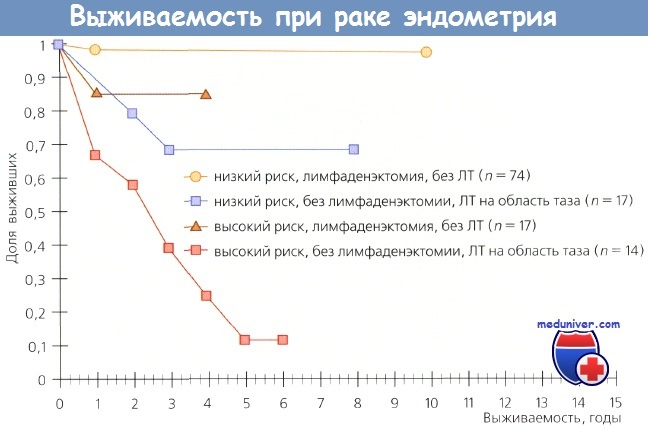
Выживаемость больных из групп как низкого, так и высокого риска, которым была выполнена лимфаденэктомия, но они не получили послеоперационную ЛТ, была выше по сравнению с выживаемостью пациенток из тех же групп, которым лимфаденэктомию не выполнили, но провели облучение. Авторы не сомневаются в терапевтической ценности лимфаденэктомии и отмечают, что объем этого вмешательства зависит от количества пораженных метастазами лимфоузлов.
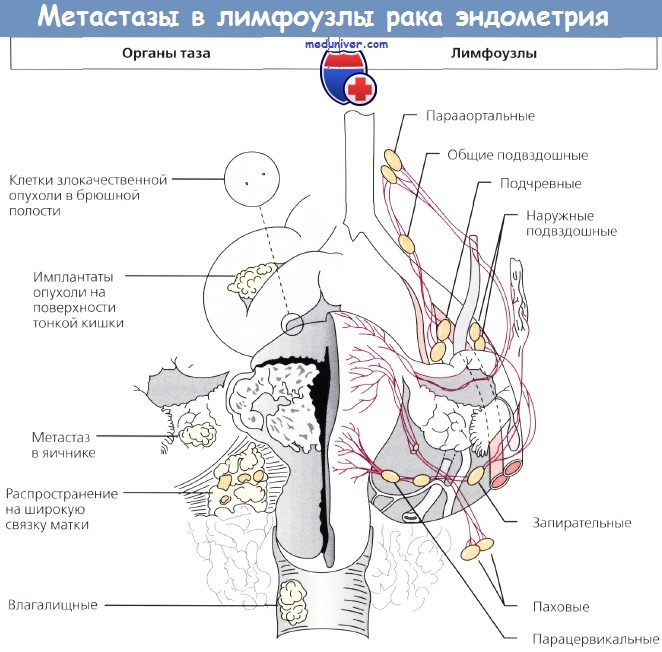
По данным Chung, при раке эндометрия (РЭ) существует взаимосвязь между ретроперитонеальным рецидивом и состоянием лимфоузлов на момент первичного хирургического вмешательства. Если они поражены метастазами, то забрюшинный рецидив не представляется необычным. И наоборот, рецидивы в забрюшинном пространстве не возникают, если и тазовые, и парааортальные лимфоузлы интактные.
По данным многофакторного анализа, только наличие метастазов в ретроперитонеальных лимфоузлах было значимым для прогноза выживаемости.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
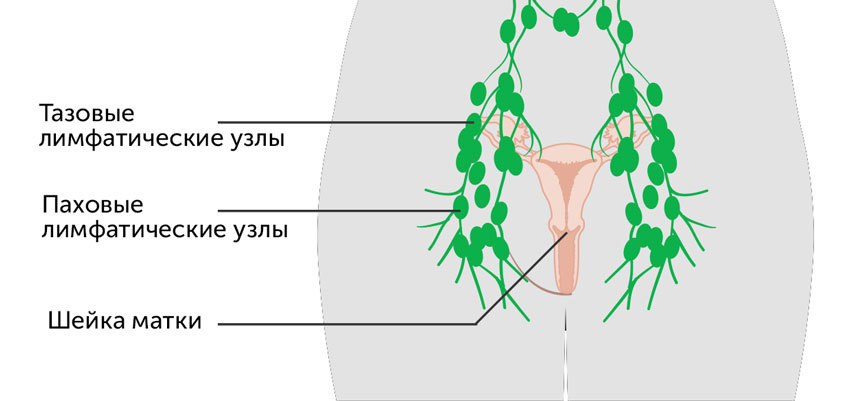
Тазовая лимфаденэктомия
Поражение лимфатических узлов метастазами начинается со 2 стадии развития онкологического заболевания.
Сначала образуются единичные очаги в ближайших лимфоузлах, затем множественные очаги, которые обнаруживаются все дальше от первичной опухоли.
Хирургическое удаление пораженных лимфоузлов называется лимфодиссекцией, или лимфаденэктомией.
Зачем нужно удалять лимфоузлы?
Лимфатические каналы — это дренажная система организма. Лимфа вымывает и выводит не только шлаки, бактерии, вирусы, но также раковые клетки.
Мельчайшие лимфатические каналы сливаются в мелкие, далее в средние, в крупные. На своем пути лимфа последовательно проходит узлы, в которых она фильтруется, очищается и после этого следует дальше.
Лимфатические узлы — это не просто коллекторы. Здесь уничтожаются все виды аномальных клеток, включая раковые, которые поступают с током лимфы из опухоли.
Проблема состоит в том, что не все раковые клетки бывают уничтожены. Некоторые из них выживают и дают начало вторичной опухоли, теперь уже в самом лимфоузле.
Еще относительно недавно общей практикой было максимально обширное удаление регионарных лимфоузлов, даже при отсутствии в них метастазов. Считалось, что раковые клетки могут находиться в лимфатических узлах даже при отрицательных данных обследований.
Фактически такие операции проводились в превентивных целях. Но оборотной стороной становились тяжелые осложнения, в первую очередь, отеки, лимфедемы. В частности, удаление тазовых лимфоузлов может привести к слоновости нижних конечностей.
Лимфоузлы играют важную роль в работе лимфатической системы, которая отвечает за выведение продуктов обмена веществ, токсинов и шлаков, уничтожение вирусов и бактерий, а также за выведение жидкости. Их удаление негативно влияет на работу этой системы, дренаж тканей. В результате возникает застой жидкости, развиваются отеки.
Поэтому со временем возобладало мнение о том, что лимфоузлы нужно удалять только в случае необходимости.
Именно такой позиции придерживаются международной клиники Медика24.
Закажите обратный звонок. Мы работаем круглосуточно
Что такое «сторожевые» лимфоузлы?
Вв международной клинике Медика24 хирурги всегда стремятся достичь цели лечения посредством органосберегающих операций. Это в полной мере относится к операциям лимфаденэктомии.
Для определения необходимого и достаточного хирургического вмешательства применяется практика «сторожевых» лимфоузлов.
В опухоль вводится контрастирующее вещество, которое распространяется в ближайший от него лимфатический узел и накапливается в нем. С помощью рентгенографии такой узел обнаруживается. Он называется «сторожевым».
После этого посредством тонкоигольной биопсии из него берется образец ткани, который подвергается морфологическому исследованию под микроскопом.
Если в нем не оказывается раковых клеток, удалять его и следующие за ним лимфатические узлы нет необходимости.
Если в нем обнаруживаются раковые клетки, лимфатический узел должен быть удален. Далее, таким же образом исследуется следующий за ним лимфатический узел. В конечном итоге определяется объем необходимой лимфодиссекции.
Показания к тазовой лимфаденэктомии
Метастазы в тазовых лимфоузлах образуются при онкологических заболеваниях органов половой сферы у мужчин и женщин:
В частности, тазовая лимфаденэктомия проводится при радикальной гистерэктомии (удалении шейки, тела матки и маточных придатков) — операции Вертгейма, а также в рамках других радикальных операций.
Международная клиника Медика24 располагает современной, высокотехнологичной диагностической базой, что позволяет проводить полный комплекс исследований у пациентов с онкологическими заболеваниями или с подозрением на онкологию.
Лапароскопическая тазовая лимфаденэктомия (ЛАЭ) (М.И. Коган, В.А. Перепечай) 2002 г.
Книга “Современная диагностика и хирургия рака мочевого пузыря”
Частота метастазирования в регионарный лимфатический аппарат связана со стадией опухоли:
Лапароскопическая тазовая лимфаденэктомия (ЛАЭ) (М.И. Коган, В.А. Перепечай) 2002 г.
Доказано, что выживаемость больных связана с состоянием регионарных лимфоузлов. Практически, 5-летняя выживаемость снижается вдвое при N+. Имеет значение и степень увеличения метастатических узлов и их количество. Таким образом, ЛАЭ должна играть важную роль в достижении высших результатов лечения. Вместе с тем, хорошо известно, что лечение больных в стадии T1 предполагает только эндоскопическую операцию (ТУР МП) и о стандартных показаниях к лапароскопической ЛАЭ речь не идет. Однако выше мы привели реальный пример, когда лапароскопическая ЛАЭ при раке T1 была необходима. Итак, показания к лапароскопической (или открытой) ЛАЭ при РМП:
• Рецидивирующий рак T1G3 при неэффективности БЦЖ терапии, когда следует решить вопрос о продолжении органосохраняющего подхода или о цистэктомии и системной химиотерапии.
• Инвазивно-мышечный рак Т2, когда больной отказывается от радикальной цистэктомии и планируется открытая резекция МП, лапароскопическая ЛАЭ необходима для решения вопроса о неоадьювантной XT.
При планировании HЛT, как основного метода лечения РМП, наличие метастазов потребует изменения полей и дозы HЛT, а также проведения системной XT.
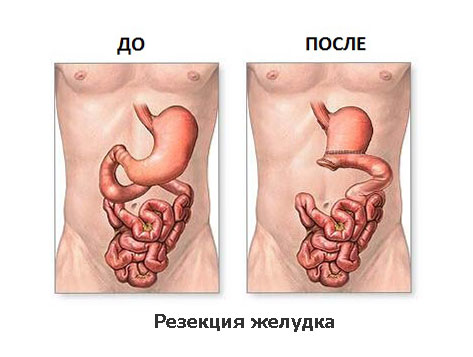
Операция резекции и гастрэктомии
29 января 1881 года Теодор Бильрот провел первую успешную операцию резекции желудка при локализации рака в его выходном отделе. Последующая и также успешная операция резекции была проведена через несколько месяцев ассистентом Бильрота. Успех заключался и в продолжительности жизни пациента, первого среди прооперированных по поводу рака желудка прожившего пять лет после операции.
Уважаемые пациенты! Обратите внимание на следующие материалы сайта:
Несмотря на то, что с момента выполнения первой успешной операции на желудке прошло более 130 лет и за прошедшее время медицина шагнула далеко вперед, основным методом лечения рака желудка остается операция. Никакие другие методы лечения не могут заменить хирургическое вмешательство.
Принципиально выделяют два вида радикальных операций по поводу рака желудка: субтотальная резекция желудка и гастрэктомия. Выбор объема операции зависит в первую очередь от локализации опухоли в желудке, уровня глубины проникновения опухоли в стенку желудка, а также её распространение на соседние органы и структуры.
Дистальная субтотальная резекция желудка
При распространении опухоли на соседние органы выполняется и их резекция. Операция завершается восстановлением непрерывности желудочно-кишечного тракта формированием анастомоза (соустья) между оставшейся частью желудка и тонкой кишкой.
Существует несколько десятков способов восстановления непрерывности желудочно-кишечного тракта, но наиболее часто применяемыми являются следующие: по Бильрот, Бальфуру, Ру, Райхелю—Полиа, Хофмейстеру—Финстереру, Мойнихену. Анастомозы формируются с помощью ручного шва, либо с помощью различных сшивающих аппаратов.
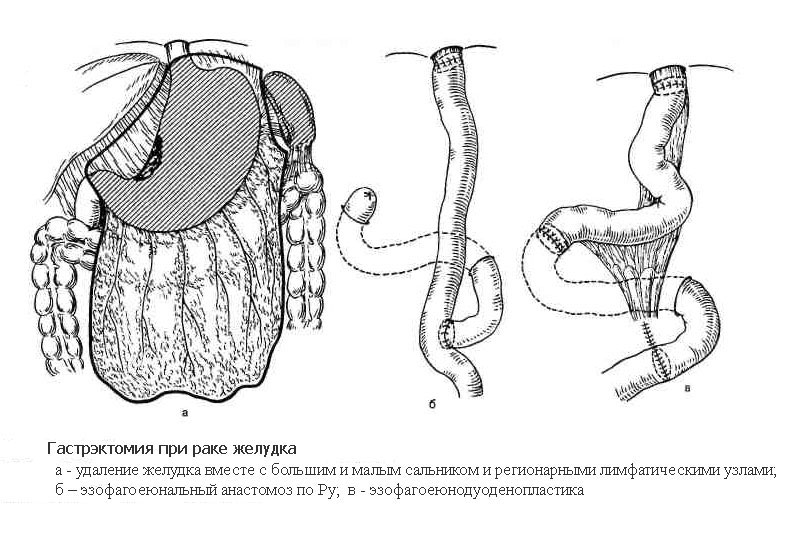
Гастрэктомия
Гастрэктомия – операция, выполняемая при локализации раковой опухоли в средней и верхней трети тела и кардиальном отделе желудка, а также при расположении опухоли в месте перехода желудка в пищевод (кардиоэзофагеальный рак). Объем операции включает удаление всего желудка, также с обязательным выполнением лимфодиссекции. В отдельных случаях дополнительно удаляются селезенка вместе с телом и хвостом поджелудочной железы. При распространении опухоли на соседние органы выполняется и их резекция. Операция завершается формированием анастомоза напрямую между пищеводом и тонкой кишкой, также либо с помощью ручного шва, либо с помощью специальных сшивающих аппаратов.
Изложенные операции могут выполняться традиционным (открытым) методом и с помощью высокотехнологичных малотравматичных методов (лапароскопическим или роботическим).
Традиционный (открытый) метод применяется у пациентов с местнораспространенными опухолями желудка требующие расширенных и комбинированных операций с резекцией соседних органов и структур, а также у пациентов с высоким индексом массы тела (ИМТ>30).
У пациентов с начальной (I-II) стадией заболевания и с ИМТ
Гладышев Дмитрий Владимирович:
Коваленко Сергей Алексеевич:
Городская больница №40, г.Сестрорецк, ул.Борисова, д.9, хирургический корпус (№4), кабинет №19.
Часы приёма: понедельник, среда, пятница с 15.00 до 17.00. По направлению онкологов поликлиник.
Запись по телефону: 8-911-235-21-80.
Информационно-справочная служба: +7 (812) 437-40-75 и +7 (812) 437-31-11
Отдел платных услуг: +7 (812) 437-11-00 и +7 (911) 766-97-70
Информация по отборочной комиссии: +7 (812) 437-09-07
Отдел госпитализации: +7 (812) 437-03-68 и +7 (812) 434-32-13
Запись на МРТ, КТ, ПЭТ КТ : +7 (812) 437-35-13 и +7 (911) 171-06-04
Маммография: +7 (812) 200-16-88.
Вы можете выбрать удобную для Вас дату исследования соответственно с периодом менструального цикла.
Кроме того, Вы можете оставить свой вопрос в рубрике «Вопрос-ответ» и сотрудники отдела платных услуг обязательно свяжутся с Вами или ответят по указанному Вами адресу электронной почты.