что такое культя после удаления щитовидной железы
Что нужно знать после операции на щитовидной железе?
Щитовидная железа – это небольшой, по форме напоминающий бабочку орган, расположенный в передней нижней части шеи. Ее основная функция – это выработка двух тиреоидных гормонов, тироксина (Т4) и трийодтиронина (Т3). Данные гормоны регулируют многие процессы в организме, а именно метаболизм, частоту сокращений сердца, частоту дыхания, потребление клетками кислорода, иммунную систему, процессы регенерации, нормальную работу центральной нервной системы и многое другое. В организме человека практически нет областей, на которые не распространялось бы воздействие тиреоидных гормонов, именно поэтому любое заболевание щитовидной железы, а тем более операция на ней, может в итоге привести к многочисленным сбоям в работе организма.
Еще одна процедура, позволяющая частично сохранить ткани – это терапия радиоактивным йодом, ее применяют при раке щитовидной железы и гиперфункции щитовидной железы на фоне диффузного токсического зоба. Радиоактивным йодом называют искусственно синтезированный изотоп йода, попадая в организм, он вступает в реакцию с клетками щитовидной железы и разрушает клетки зоба или раковой опухоли.
Вне зависимости от того, была ли удалена щитовидка полностью или же частично, благодаря современной медицине пациент после операции и периода восстановления сможет вернуться к нормальному образу жизни, но должен наблюдаться у врача-эндокринолога.
Если щитовидная железа была удалена полностью
Первый случай подобной операции был зафиксирован в 1170 году, но после анализа последствий, такое вмешательство было сочтено варварским способом лечения, так как в отсутствии этого жизненно важного органа пациенты вскоре умирали. Искусственно синтезированные тиреоидные гормоны появились только в ХХ веке, тогда же стало возможным проведение операций по удалению щитовидки. Начиная с первого дня после операции, пациенты получают заместительную гормональную терапию, которая при правильно подобранной дозировке позволяет скомпенсировать функции отсутствующего органа.
Если щитовидку удалили частично или использовался радиоактивный йод
В тех случаях, когда часть тканей щитовидной железы удалось сохранить, есть вероятность, что они продолжат работать и производить тиреоидные гормоны, и пациент не будет нуждаться в последующей терапии. Чем больше ткани осталось, тем больше шансов на успешное восстановление. Тем не менее всегда существует риск развития гипотиреоза, хронического снижения уровня выработки гормонов щитовидной железы. Для того чтобы понять каким должен быть план действий в этой ситуации, необходимо пройти ряд обследований, сдать определенные анализы. В норме посещение врача нужно планировать через три месяца после операции или приема радиоактивного йода. Впоследствии обязательно посещать эндокринолога как минимум раз в полгода, даже если изначально оставшаяся часть щитовидной железы вырабатывает достаточное количество гормонов. Как и все остальные органы щитовидная железа подвержена возрастным изменением, и ее функция может угасать у пожилых людей, особенно в случае частичного удаления.
Исследования
Чтобы установить, достаточное количество ли гормонов вырабатывает оставшаяся, после операции, часть щитовидной железы, нужно провести анализ крови на тиреоидные гормоны, а также ТТГ, гормон вырабатываемый гипофизом для стимуляции работы щитовидки. Также при плановых посещениях эндокринолога раз в полгода проводится ультразвуковое исследование тканей щитовидной железы, чтобы исключить рецидив заболевания.
В случае подозрения на рецидив заболевания после операции, могут проводиться дополнительные исследования, чтобы составить план лечения.
Образ жизни
Как таковых специфических рекомендаций по изменению образа жизни после операции нет. После восстановления пациент может возвращаться к нормальному для себя образу жизни. Однако в рамках профилактики рецидива можно говорить о том, что предпочтительно вести здоровый образ жизни – нормализовать график сна, обеспечить регулярные умеренные физические нагрузки, избегать стрессовых ситуаций. Что касается диеты, то стоит придерживаться сбалансированного рациона, включающего в себя достаточное количество витаминов, белков, жиров и углеводов.
После операции, не рекомендуется пытаться «разогнать» оставшуюся часть щитовидки, при помощи употребления продуктов с повышенным содержанием йода и тем более йодсодержащих биологически активных добавок. В случае если оставшейся ткани щитовидной железы недостаточно для производства достаточного количества тиреоидных гормонов, это просто бессмысленно. Хотя йод действительно необходим для выработки Т3 и Т4, здесь уместно привести аналогию строительства дома – если на стройке работает всего несколько рабочих, не важно, как много кирпичей вы им привезете, они физически будут успевать выполнить только небольшой объем работ, так и при недостаточном количестве ткани щитовидной железы, увеличенное потребление йода не будет способствовать увеличению выработки гормонов. Более того, после применения радиоактивного йода и операций по поводу рака щитовидной железы, увеличение потребления йодсодержащих продуктов может быть чревато рецидивом заболевания.
Возможности пептидов для восстановления функции
Тем не менее можно попытаться помочь оставшимся после операции тканям щитовидки функционировать максимально эффективно. Одно из наиболее перспективных в этом смысле направлений – терапия, основанная на приеме пептидов. Пептиды – это короткие цепочки аминокислот, регулирующие состояние клеток организма и обеспечивающие нормальное функционирование всех органов и тканей. После операции на щитовидной железе пептиды попадают в оставшиеся нетронутыми ткани и помогают им нормализовать секрецию тиреоидных гормонов. На сегодняшний день наиболее передовой разработкой в этой области являются цитамины – комплексы регуляторных пептидов, получаемые естественным путём из органов и тканей животных, включающие также физиологически оптимальный рацион для соответствующего органа в легкоусвояемой форме.
Цитамин для восстановления работы щитовидной железы после операции на ней
Для восстановления пациентов, перенесших операцию по частичному удалению органа или терапию радиоактивным йодом, с успехом применяется цитамин под названием Тирамин. Тирамин – это биорегуляторный пептид, получаемый из щитовидных желез крупного рогатого скота, он представляет собой комплекс белков и нуклеопротеидов, обладающих избирательным действием на клетки щитовидной железы, что способствует восстановлению ее функционально-органических свойств. Как и у всех цитаминов, компоненты Тирамина компоненты обладают органоспецифичностью, то есть они в неизменном виде транспортируются до того органа, для которого они предназначены и усваиваются его клетками в полном объеме. В результате приема Тирамина содержание тиреоидных гормонов в крови увеличивается до нормального уровня (что подтверждается анализами крови), а симптомы гипотиреоза уходят.
В результате клинических исследований установлено, что курсовой прием Тирамина после операции способствует улучшению состояния сохранной части щитовидной железы в 84% случаев. Особенно выраженным эффектом Тирамин обладает у лиц старшей возрастной группы с выраженными признаками атрофических изменений.
Безопасно ли применение Тирамина?
Тирамин – полностью натуральное средство. Он не имеет побочных действий, а единственными противопоказаниями являются беременность, лактация и индивидуальная непереносимость компонентов, встречающаяся крайне редко.
Гормонозаместительная терапия после операции
Хотя прием Тиамина существенно увеличивает шансы на то, что оставшаяся часть щитовидки после операции полностью возьмет на себя функцию выработки тиреоидных гормонов в оптимальном для организма количестве, иногда количество тканей все же слишком мало. В таком случае пациенту, для восстановления назначается заместительная гормональная терапия, и его собственные гормоны дополняются искусственно синтезированными. Врач-эндокринолог после исследования (анализ крови на гормоны), подбирает оптимальную дозировку с тем, чтобы избежать развития гипотиреоза, нехватки тиреоидных гормонов.
— Вернуться в оглавление раздела «Хирургия»
Что такое культя после удаления щитовидной железы
Число больных с заболеваниями щитовидной железы неуклонно растет, что связано с воздействием неблагоприятных факторов внешней среды, природным йододефицитом, а также с повышением разрешающей способности ультразвуковой аппаратуры [1, 4, 10, 12, 14].
Объем оперативного вмешательства при узловой трансформации щитовидной железы является предметом продолжающихся дискуссий [5]. Многие авторы предлагают выполнять органосохраняющие вмешательства для профилактики послеоперационного гипотиреоза [2, 6, 8]. Другие исследователи являются сторонниками радикальных операций. Они указывают на высокую частоту рецидивов после органосберегающих операций и отмечают, что, несмотря на локальность проявлений, коллоидный пролиферирующий зоб является заболеванием всего органа [7, 13, 18]. В отношении небольших доброкачественных узлов щитовидной железы предпочтительна тактика динамического наблюдения, поскольку применение препаратов L-тироксина признано отечественными и зарубежными авторами неэффективным [5, 15, 17]. В то же время для лечения узловых образований щитовидной железы все чаще используют малоинвазивные методики [1, 3, 9, 11, 16].
Материал и методы
Показаниями к хирургическому лечению явились аденомы щитовидной железы (19,5%), узловой коллоидный зоб (71%), смешанный и диффузный токсический зоб (9,5%). Повторные операции по поводу рецидива выполняли в 26 (5,6%) наблюдениях.
С 2000 по 2010 г. частота аденом щитовидной железы возросла в 2,3 раза на фоне уменьшения частоты узлового коллоидного зоба (в 1,6 раза). В то же время объем хирургического пособия характеризовался увеличением количества тиреоидэктомии (в 3 раза) при снижении удельного веса субтотальной резекции щитовидной железы с 56,1 до 7,7%.
Показаниями к малоинвазивному лечению явились наличие единичного доброкачественного узла щитовидной железы, значимо увеличивающегося в размерах при динамическом наблюдении, а также отказ больного от оперативного лечения. Склеротерапию этанолом проводили при наличии кисты или узла с кистозной дегенерацией. Для лечения солидных узлов использовали интерстициальную лазерную фотокоагуляцию. Доброкачественность образований щитовидной железы подтверждали данными предварительного цитологического исследования материала, полученного при тонкоигольной аспирационной биопсии под контролем ультразвукового исследования.
Результаты и обсуждение
Одним из критериев степени эффективности хирургического пособия является объем неизмененной железистой ткани и ее изменения в отдаленном послеоперационном периоде. Эти изменения определяются объемом первичного оперативного пособия, возрастом больных и величиной рецидивного узла.
Как свидетельствуют приведенные данные, после всех операций происходит постепенное увеличение объема остаточной ткани железы. В среднем объем остаточной ткани значительно увеличился через 10 и более лет после операции (в 6,2 раза).
Крупные узлы (диаметром 1-3 см и более 3 см) обнаруживали в тиреоидном остатке через 10 и более лет после операции (табл. 3).
Через 10 и более лет после операции развитие узлов с компрессионным синдромом имело место после субтотальной резекции щитовидной железы у 27% больных. Это еще раз подтверждает необходимость патронажа таких больных как хирургами, так и эндокринологами.
Чем старше пациент, тем больше частота узлообразования в тиреоидном остатке. Подобные изменения выявлены у 31,0% больных в возрасте до 60 лет и у 49,1% больных старше 60 лет (р
Что такое культя после удаления щитовидной железы
Рак щитовидной железы (РЩЖ) является наиболее частой злокачественной опухолью эндокринных желез и составляет 1–3% в общей структуре онкологической заболеваемости. Хирургический метод служит основным в лечении высокодифференцированного рака щитовидной железы. Адекватным объемом хирургического вмешательства представляются гемитиреоидэктомия с удалением пирамидальной доли щитовидной железы и тиреоидэктомия. В некоторых эндокринологических клиниках до сих пор используется субкапсулярная резекция щитовидной железы с оставлением ткани щитовидной железы. Данный вид хирургического вмешательства является неадекватным для дальнейшего наблюдения или послеоперационного лечения радиоактивным йодом [1, 2]. При этом возникает необходимость повторного хирургического вмешательства с целью удаления остаточной ткани щитовидной железы. Также в этой зоне (VI уровень лимфоузлов) часто обнаруживаются метастазы, что также требует повторного хирургического вмешательства с целью дальнейшего мониторирования и послеоперационного лечения радиоактивным йодом.
При актуальности проблемы повторных операций в ложе щитовидной железы публикаций на эту тему недостаточно.
По данным некоторых авторов, процент мультицентрического характера роста опухоли при I–II стадиях является незначительным и составляет не более 1,9% случаев [1]. Возврат заболевания в большинстве случаев связан не с истинным рецидивом заболевания, а с дефектами первой операции. Ошибки допускаются как в отношении первичной опухоли, так и в отношении регионарных метастазов. Это связано, в первую очередь, с ненадлежащей ревизией щитовидной железы и зон регионарного метастазирования, ненадлежащим выполнением нерадикальных лимфаденэктомий [2].
Трудности до- и интраоперационной диагностики РЩЖ создают предпосылки для выполнения онкологически неадекватных операций объемом менее гемитиреоидэктомии (ГТЭ). При этом дальнейшая тактика ведения пациентов, перенесших такие операции, до конца не определена. Некоторые авторы рекомендуют оперировать повторно всех больных [3, 4], другие – в случаях доказанного рецидива рака [5]. Частота обнаружения опухолевых клеток в оставшейся ткани ЩЖ составляет 43,1–71,0%, а клинически выявляемый рецидив рака отмечается реже – у 24,5–35,0% больных [5, 6].
До настоящего времени имеются противоречивые суждения в определении неадекватного объема хирургического вмешательства при раке щитовидной железы. По нашему мнению, неадекватным объемом хирургического вмешательства при раке щитовидной железы считаются все случаи рецидива заболевания в этой области или оставшаяся ткань щитовидной железы при показаниях к лечению радиоактивным йодом.
Более чем за 30 лет в отделении опухолевой патологии органов головы и шеи ГАУЗ СО СООД проведены более 800 повторных оперативных вмешательств в области ложа щитовидной железы. Накоплен значительный опыт выполнения данного вида хирургических вмешательств, на основании которого было выявлено, что наиболее оптимальные сроки повторного хирургического вмешательства находятся в диапазоне от 6 до 8 месяцев после первичного вмешательства.
Ультразвуковая и КТ-диагностика неинформативна в течение первых 3 месяцев после первичного лечения, так как имеет место выраженный асептический, послеоперационный воспалительный процесс, что не обеспечивает адекватную диагностику и не позволяет спланировать необходимый объем хирургического вмешательства. Выделение возвратного гортанного нерва и паращитовидных желез становится трудновыполнимой задачей, что может привести к тяжелым осложнениям (таким как декомпенсированный гипопаратиреоз, паралич и срединный стеноз гортани).
Целью данного исследования являлось определение частоты и характера ближайших и отдаленных послеоперационных осложнений, определение хирургических аспектов минимизации тяжелых послеоперационных осложнений при повторных хирургических вмешательствах на ложе щитовидной железы.
Материалы и методы исследования
Исследование проводилось на базе ГАУЗ СО «Свердловский областной онкологический диспансер» (ГАУЗ СО «СООД») города Екатеринбурга в отделении опухолевой патологии органов головы и шеи. Более чем за 30 лет в отделении проведены более 800 повторных оперативных вмешательств в области ложа щитовидной железы.
Дизайн исследования – ретроспективное, случай-контроль. В исследование включены 140 пациентов с диагнозом «злокачественное новообразование щитовидной железы» и наличием показаний для выполнения повторных оперативных вмешательств. В работе представлены данные с января 2016 г. по декабрь 2020 г.
Критериями отбора больных были:
1) гистологическое подтверждение диагноза «злокачественное новообразование щитовидной железы I–IV стадии заболевания»;
2) наличие остаточной ткани щитовидной железы с рецидивом;
3) наличие метастазов в центральной клетчатке шеи и/или ложе удаленной щитовидной железы;
4) наличие метастазов в шейном лимфоколлекторе и в центральной клетчатке после ранее проведенного оперативного вмешательства при раке щитовидной железы;
5) наличие оставшейся ткани в ложе щитовидной железы при наличии отдаленных метастазов;
6) наличие оставшейся ткани щитовидной железы при наличии показаний для радиойодтерапии.
Определение стадии процесса включало в себя клинический осмотр, непрямую ларингоскопию, ультразвуковое исследование шейного лимфоколлектора I–VII уровней, ложа щитовидной железы. При необходимости уточнения распространенности опухолевого процесса проводилась КТ органов грудной клетки, органов шеи. При наличии метастазов в шейном лимфатическом коллекторе проводилось цитологическое подтверждение диагноза.
Результаты исследования и их обсуждение
Объем повторной операции определялся наличием остаточной ткани щитовидной железы с рецидивом, метастазами в центральной клетчатке шеи и/или ложе удаленной щитовидной железы, метастазами в шейном лимфоколлекторе и в центральной клетчатке после ранее проведенного оперативного вмешательства при раке щитовидной железы, оставшейся ткани в ложе щитовидной железы при наличии отдаленных метастазов, оставшейся ткани щитовидной железы при наличии показаний для радиойодтерапии.
Объемы хирургических вмешательств представлены в таблице 1.
Объем проведенного хирургического вмешательства.
Удаление оставшейся доли щитовидной железы с противоположной стороны
Удаление оставшейся доли щитовидной железы с противоположной стороны, удаление центральной клетчатки на стороне поражения
Удаление культей щитовидной железы с двух сторон от 5 до 10 мм
Удаление доли щитовидной железы с противоположной стороны, удаление культи от 5 до 10 мм и центральной клетчатки на стороне поражения
Удаление культи щитовидной железы размерами от 5 до 10 мм и паратрахеальной клетчатки на стороне поражения
Удаление центральной клетчатки
Операции на лимфопутях шеи с удалением культи щитовидной железы
Операции на лимфопутях шеи с удалением центральной клетчатки
Операции на лимфопутях шеи с удалением культи щитовидной железы и центральной клетчатки
Из 140 выполненных операций 97 операций были повышенной технической сложности, которые требовали выделения возвратного гортанного нерва, дифференцировки паращитовидных желез в условиях послеоперационных рубцовых изменений после первой операции. Во всех случаях гистологически был подтвержден высокодифференцированный рак щитовидной железы.
Технические трудности выполнения повторных вмешательств:
1) склероз тканей ложа щитовидной железы (предшествующая РЙТ, недостаточный период времени между первичным и последующим вмешательствами);
2) высокий доступ при первичном вмешательстве;
3) диспозиция анатомических ориентиров;
4) анатомические особенности больного (ограничение подвижности ШОП, «короткая шея», ожирение).
8 пациентов поступили с односторонним парезом (параличом) после первичного вмешательства. Осложнения после повторных оперативных вмешательств представлены в таблице 2.
Характер и частота послеоперационных осложнений после повторного оперативного вмешательства
Односторонний парез голосовой складки
Двусторонний парез голосовых складок
Наибольшая частота послеоперационных осложнений приходилась на вторичный гипопаратиреоз (16,4%), что согласуется с данными литературы. Частота послеоперационных односторонних парезов голосовых складок составила 5,0%, в большинстве случаев они носили временный характер. Двусторонний парез голосовых складок выявлен у 1 пациента, что потребовало превентивного наложения трахеостомы с последующей деканюляцией через 11 суток после операции. Повторная трахеостомия и латерофиксация голосовых складок не потребовались.
Факторы минимизации риска осложнений:
1) предоперационная УЗ-разметка патологических очагов;
2) расширение классического доступа по Кохеру с дополнительным разрезом по срединной линии до яремной вырезки (при необходимости);
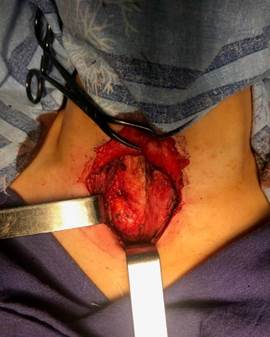
3) максимальная мобилизация кожного лоскута в верхне-нижнем направлении (рис. 1);
Рис. 1. Пример максимальной мобилизации кожного лоскута
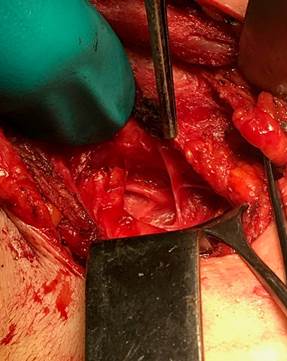
4) отсепаровка претрахеальных мышц от трахеи и ложа щитовидной железы (рис. 2);
Рис. 2. Отсепаровка претрахеальных мышц
5) при выраженном склерозе – пересечение претрахеальных мышц с последующим сшиванием при завершении операции;
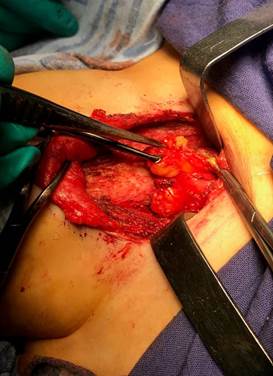
6) визуализация и выделение возвратного гортанного нерва (рис. 3);
Рис. 3. Визуализация и выделение возвратного гортанного нерва
7) щадящая хирургическая техника при визуализации и сохранении паращитовидных желез с целью выполнения радикального удаления патологических очагов (рис. 4).
Рис. 4. Визуализация и сохранение паращитовидных желез
Выводы
1. Определены частота и характер ближайших и отдаленных послеоперационных осложнений.
2. Определены хирургические аспекты минимизации тяжелых послеоперационных осложнений при повторных хирургических вмешательствах на ложе щитовидной железы.
3. Наиболее оптимальные сроки повторного хирургического вмешательства находятся в диапазоне от 6 до 8 месяцев после первичного вмешательства.
Что такое культя после удаления щитовидной железы
ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России
Анализ осложнений после различных оперативных вмешательств на щитовидной железе
Журнал: Эндоскопическая хирургия. 2014;20(6): 33-37
Тотоева З. Н. Анализ осложнений после различных оперативных вмешательств на щитовидной железе. Эндоскопическая хирургия. 2014;20(6):33-37.
Totoeva Z N. Analysis of complications after various thyroid surgeries. Endoscopic Surgery. 2014;20(6):33-37.
https://doi.org/10.17116/endoskop2014633-37
ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России
Осложнения в послеоперационном периоде у больных с заболеваниями щитовидной и околощитовидной желез встречаются довольно часто и зависят от объема хирургического вмешательства. Для профилактики основных часто встречающихся послеоперационных осложнений необходимо знать топографоанатомические варианты расположения возвратных гортанных нервов, околощитовидных желез и терминальной части грудного лимфатического протока. Применение эндоскопической видеоассистированной тиреоидэктомии или паратиреоидэктомии сопровождается небольшим количеством осложнений и показано пациентам, у которых есть склонность к образованию келоидных рубцов и молодым пациенткам.
ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России
Осложнения после хирургических вмешательств встречаются в 2—10% случаев. При операциях на щитовидной железе (ЩЖ) нередко возникают осложнения, связанные с повреждением щитовидных артерий (0,3—5%), возвратных гортанных нервов (0,3—13,5%) и околощитовидных желез — ОЩЖ (3,5—34,2%), что обусловлено исключительной вариабельностью топографии данных анатомических структур [1—5].
Наиболее частым специфическим осложнением операций на ЩЖ является поражение возвратных гортанных нервов, проявляющееся нарушениями фонации и/или дыхания, а травма верхнего гортанного нерва вызывает анестезию надгортанника, поэтому пища, особенно жидкая, попадает в гортань и больной «поперхивается». И так как все проходит в течение 2—3 дней, обычно это редко рассматривают как осложнение [6—8].
Еще Н.И. Русанова (1969) отмечала, что когда учитывали только «выраженные нарушения фонации и дыхания», повреждение возвратных гортанных нервов было отмечено у 4,4% из 1230 оперированных. Когда же у 100 больных после операции произвели ларингоскопию, поражение нервов было установлено у 18%, т. е. в 4 раза чаще.
Это осложнение, как и всякое другое, находится в прямой зависимости от тяжести и объема вмешательства, а также от методики и техники операции. Все же можно утверждать, что колебания частоты повреждений от 0,1 до 5% связаны с недостаточно скрупулезным учетом всех субъективных изменений фонации и дыхания после операции, а также с отсутствием ларингологического контроля за состоянием голосовых связок [9—11].
Другие авторы считают, что тиреоидэктомия, даже выполненная опытным хирургом, чревата серьезными осложнениями и повреждение возвратного нерва происходит в 5,2—15%, а гипопаратиреоз вследствие удаления или травмы ЩЖ развивается в 2,5—20,1% случаев [2, 12—14].
Согласно результатам рандомизированных исследований, проведенных МНИОИ им. П.А. Герцена совместно с несколькими онкологическими диспансерами, после тиреодэктомии по поводу рака ЩЖ I и II стадии выживают без рецидивов и метастазов 5 лет и более 94,1% больных, при выполнении гемиструмэктомии с перешейком в аналогичной группе больных — 93,4%. Это означает, что у больных имеется достаточно благоприятный прогноз и осложнения после хирургических вмешательств могут существенно снизить качество жизни.
Результаты
Конечно, заканчивая операцию, хирург должен тщательно осмотреть рану и убедиться в отсутствии кровотечения, иначе в ближайшем послеоперационном периоде можно столкнуться с кровотечением или с образованием гематомы. Клинически это в отсутствие адекватного оттока (недостаточный дренаж) вызывает деформацию передней поверхности шеи, а также ухудшение дыхания больного, что требует срочного хирургического вмешательства в виде ревизии раны.
К стандартным осложнениям можно отнести свищи в зоне операции, как правило лигатурные (рис. 1), в очень редких случаях — наружные трахеальные свищи как результат слишком сильной коагуляции трахеи.

Известно, что голосовые связки могут быть парализованы в состоянии разведения в стороны, при повреждении возвратного гортанного нерва они располагаются по средней линии — тогда происходит обтурация просвета гортани. Поэтому при наличии такого осложнения необходима срочная трахеотомия по жизненным показаниям. Обычно это делается сразу после операции при выходе больного из наркоза и удалении эндотрахеальной трубки. Так как ЩЖ удалена, то наложение трахеостомы не вызывает трудностей (рис. 2).

Решение данной проблемы при стойком двустороннем параличе возвратного нерва заключается в выполнении реконструктивной операции (аритеноидэктомия с латерофиксацией), чтобы избавить больного от трахеотомической трубки.
Односторонний паралич суживает просвет гортани наполовину, клинически проявляясь одышкой при физической нагрузке. Голосовая функция при этом страдает незначительно, но это чрезвычайно важно людям с определенными профессиями: дикторам, певцам и т. д. Достоверно определить, поврежден ли возвратный нерв, можно только при визуальном осмотре гортани при помощи ларингоскопии (рис. 3).

Отметим, что при временном парезе возвратного нерва (в результате травмы или нарушения кровоснабжения) после 2—3 нед лечения голосовая функция полностью восстанавливается.
Возвращаясь к истории вопроса, отметим, что С.А. Ярославцев (1975) констатировал 11 поражений возвратного нерва (7,7%) на 143 операции по поводу рецидивного зоба. В клинике Мейо частота поражений возвратного нерва при рецидивном зобе составляет 6% [4]. Huber (1960) на 1634 операции при рецидивном зобе наблюдал поражения гортанных нервов в 16% при первом рецидиве и в 62% при четвертом рецидиве. Scheicher (1962), сообщивший о 2870 операциях при рецидивном зобе, обнаружил поражение возвратного нерва у 20% больных.
В наших наблюдениях за последний год при выполнении стандартных операций у 2,28% больных после хирургического вмешательства отмечено нарушение фонации или дыхания. Из этих 70 больных у 18 был рак, потребовавший тиреоидэктомии, и у 3 больных тиреоидит Риделя II стадии (2 тиреоидэктомии, 1 субтотальная резекция ЩЖ). У 1 пациентки голос восстановился полностью, а у 2 фонация значительно улучшилась за счет смещения здоровой связки в сторону парализованной. У всех остальных больных голос восстановился в сроки от 1—2 нед до 2—4 мес.
Относительно лечения тиреоидита Риделя все авторы сходятся во мнении необходимости хирургического вмешательства, но по поводу объема операции имеются разногласия. Известно, что Ридель наблюдал излечение после иссечения небольшого участка железы. О подобном феномене писали и другие хирурги [1, 14].
Этими же проблемами объясняется то, что при хроническом аутоиммунном тиреоидите с выраженной компрессией ряд авторов рекомендуют производить иссечение перешейка железы с подшиванием с той и другой стороны к плоскости разреза претрахеальных мышц [9, 15]. Такая минимальная операция полностью устраняет сдавление трахеи и дает материал для гистологического подтверждения диагноза.
Мы также наблюдали рецидивный диффузный токсический ретровисцеральный зоб и узловой зоб с явлениями периструмита, при котором до операции подозревали рак, в связи с чем удалили всю боковую долю. Изменения голоса наступили через 2—3 дня после операции, и в эти же сроки установлен парез голосовой связки. По-видимому, у этих больных имелся послеоперационный отек нерва.
Следует указать, что изредка в нашей практике встречались случаи, когда фонация или дыхание во время операции изменялись на короткое время, а затем наступало полное восстановление голоса и дыхания.
На следующий день после операции предъявляли жалобы на «поперхивание» 3,5% наблюдаемых больных. С их слов, пища, особенно жидкая, попадала в гортань — «не в то горло». Это состояние нами расценивалось как поражение чувствительных волокон верхнего гортанного нерва. Для подтверждения собственных предположений мы просили больного проглотить воду при наклоне головы в сторону, противоположную той, на которой предполагалось поражение нерва, глотание происходило нормально. Но если больной наклонял голову в сторону, где имелось поражение данного нерва, «поперхивание» было особенно заметно и мучительно. Радовало только то, что все нарушения акта глотания купировались в течение 3 дней.
Вторая важная проблема после операций на ЩЖ — нарушение работоспособности ОЩЖ. Грубые нарушения функции ОЩЖ во время операции проявляются клинически хорошо известной симптоматикой (онемение губ, покалывания кончиков пальцев, судороги). Субклинический гипопаратиреоз можно выявить только лабораторными методами (определение концентрации кальция). Следует различать временный и стойкий гипопаратиреоз, их частота, по данным литературы, существенно разнится — 2,4 и 15% соответственно. Важно вовремя начать адекватное лечение, поскольку в его отсутствие возможны летальные исходы. Для купирования острого приступа судорог внутривенно медленно вводят 10—20 мл (в тяжелых случаях — 40—50 мл и более) 10% раствора кальция хлорида или глюконата. Для предупреждения приступа внутримышечно вводят раствор кальция глюконата, тахистин, витамин D2.
Более редкие осложнения часто встречаются при более расширенных операциях, как правило, у больных раком Щ.Ж. Это пневмоторакс, пересечение пищевода, повреждение крупных нервов и магистральных сосудов шеи; особо следует отметить лимфорею при повреждении грудного лимфатического протока в терминальной его части (рис. 4), что происходит из-за плохой визуализации последнего или отсутствия у оперирующих хирургов данных о топографоанатомических вариантах его расположения.

Еще одно из осложнений послеоперационного периода — тиреотоксический шок. Мы считаем, что стойкое устранение тиреотоксикоза до хирургического вмешательства служит гарантией от послеоперационного тиреотоксического криза. Консервативная терапия обычно осуществляется мерказолилом в дозе 60 мг/сут от 1 до 3 мес с контролем уровня тиреоидных гормонов.
Следует отметить, что в наших наблюдениях при повторных операциях на ЩЖ число осложнений возросло в 10 раз, что связано со спаечным процессом в зоне вмешательства.
При злокачественных опухолях ЩЖ химиотерапия имеет значение лишь при лимфосаркоме, обычно в сочетании с лучевым воздействием. Гормонотерапия с применением высоких доз тиреоидных препаратов может быть использована для замедления роста нерезектабельных злокачественных опухолей ЩЖ.
С целью уточнения послеоперационных осложнений нами проанализирован операционный материал на основании 1009 операций на ЩЖ за 10 лет наблюдения. Патология Щ.Ж., по поводу которой произведены различного рода вмешательства, показаны в табл. 1.

Основной патологией были многоузловой зоб и рак Щ.Ж. Осложнения послеоперационного периода разделены в зависимости от объема оперативного вмешательства (табл. 2).

В целом при тиреоидэктомии констатировано 68 (9,98%) осложнений (с лимфодиссекцией — 8 (27,5%)), при субтотальной резекции— 13 (12,5%), после гемитиреоидэктомии — 9 (3,88%) и при резекции ЩЖ осложнений не выявлено.
Таким образом, основными осложнениями следует считать повреждение возвратных гортанных нервов и ОЩЖ, а также грудного лимфатического протока; кроме того, возможно, требуется более тщательное исследование на анатомическом материале, что позволит получить благоприятные результаты лечения у больных, оперированных на ЩЖ.
Эндовидеохирургическое лечение. С 2013 по 2014 г. на основании 19 выполненных нами операций на ЩЖ и ОЩЖ при помощи эндовидеохирургической техники мы получили следующие результаты.
У 12 больных имелись заболевания ЩЖ (у 3 — онкопатология) и у 7 — заболевания ОЩЖ. Показаниями к тиреоидэктомии были узловой зоб диаметром до 3,0 см с ростом узла, при этом объем узла менее 20 мл; объем доли ЩЖ 
Один пациент подвергся расширению разреза до 4 см в связи с недооценкой размеров железы для извлечения последней. В 18 случаях был достигнут ожидаемый эффект от оперативного вмешательства. В 1 случае результат операции (по поводу первичного гиперпаратиреоза) рассматривали как неудовлетворительный, поскольку в послеоперационном периоде не наблюдалось снижения уровня паратгормона и морфологическое исследование показало, что во время операции была удалена гипертрофированная ОЩЖ, а не аденома. Поскольку во всех случаях вмешательства выполнялись прецизионно, дренирования раны не требовалось.
Интраоперационно после пересечения нижней щитовидной артерии удалось визуализировать возвратный гортанный нерв по анатомическим ориентирам: трахеопищеводная борозда, бугорок Zuckerkandle, связка Berry, ОЩЖ, нижний рог щитовидного хряща. В послеоперационном периоде проводился мониторинг оперированных пациентов с помощью оценки клинически приходящих изменений голоса и путем определения гормонов ОЩЖ. Средняя длительность пребывания больных в стационаре в послеоперационном периоде составила 2 дня. Осложнений в области послеоперационных ран, парезов голосовых связок и прочих мы не наблюдали. Мы не считали подкожную эмфизему осложнением, так как это являлось следствием технологического процесса.
Вывод
Осложнения в послеоперационном периоде у больных с заболеваниями ЩЖ и ОЩЖ встречаются довольно часто и зависят от объема хирургического вмешательства. Для профилактики основных часто встречающихся послеоперационных осложнений необходимо знать топографоанатомические варианты расположения возвратных гортанных нервов, ОЩЖ и терминальной части грудного лимфатического протока.
Применение эндоскопической видеоассистированной тиреоидэктомии и паратиреоидэктомии показано пациентам, у которых есть склонность к образованию келоидных рубцов, и молодым пациенткам. При хирургическом лечении первичного гиперпаратиреоза необходимо интраоперационное морфологическое подтверждение адекватности оперативного пособия во всех случаях, в том числе при доказанном до операции доброкачественном характере заболевания.