что такое кроветворная ткань
Обзор онкологических заболеваний крови
ЗЛОКАЧЕСТВЕННЫЕ ЗАБОЛЕАНИЯ КРОВИ
Опухоли кроветворной и лимфоидной тканей составляют приблизительно 8% от всех злокачественных новообразований, и все вместе входят в число 6 самых частых видов злокачественных заболеваний.
Предлагаем Вашему вниманию краткий, но очень подробный обзор онкологических заболеваний кроветворной системы.
Его подготовили высоко квалифицированные специалисты Отдела лекарственного лечения злокачественных новообразований МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Филиалы и отделения, где лечат злокачественные заболевания крови
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отдел лекарственного лечения опухолей
Заведующий отделом, д.м.н. ФЕДЕНКО Александр Александрович
тел: 8 (494) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отдел лекарственного лечения злокачественных новообразований
Заведующая отделом, д.м.н. ФАЛАЛЕЕВА Наталья Александровна
тел: 8 (484) 399 – 31-30
Каждая новая клетка проходит строго определенные этапы своего развития, результатом которых является изменение ее внешнего вида и свойств. Если на каком-либо этапе в силу разных повреждающих причин происходит «замирание» одной единственной клетки (=блок дифференцировки), а затем эта клетка начнет деление и новые клетки будут также лишены возможности дальнейшего развития, то исходом этого процесса будет накопление не завершивших все необходимые этапы дифференцировки клеток (=опухолевого клона), что собственно и будет обозначать начало гемобластоза. Интересно, что злокачественные клетки крови в той или иной мере сохраняют морфологические, иммунологические свойства и «биологическое поведение» своих нормальных аналогов.
Существующие классификационные системы опухолей лимфоидной и кроветворной тканей основываются на детальной иммуноморфологической характеристике опухоли, подкрепленной в ряде случаев дополнительной информацией о генетической и молекулярной ее структуре.
Иммунофенотипирование при лейкозе или лимфоме
– необходимый диагностический этап при остром лейкозе или лимфоме. Это комплексная характеристика типа клеток. С использованием иммунологических методов возможно выявление особых структур, антигенов, на поверхности клетки (как правило, белковых молекул, так называемых CD (claster differentiation), кластер дифференцировки). Комплекс данных антигенов составляет иммунологический фенотип (иммунофенотип) на основании которого каждая клетка может быть отнесена к определенному классу: негемопоэтическая, гемопоэтическая, миелоидная, лимфоидная, T-клетка, В-клетка, клетка-предшественник. В соответствии с иммунофенотипом определяется иммунологический вариант заболевания, что является принципиальным для выбора правильной терапии на этапе диагноза.
Цитогенетический метод исследования крови
в настоящее время входит в перечень необходимых диагностических мероприятий при большинстве онкогематологических заболеваний. Данный метод позволяет:
• Провести точную диагностику большинства опухолевых заболеваний системы крови.
• Определить прогноз заболевания.
• Использовать таргетную (точечную, прицельную терапию) при обнаружении определенных цитогенетических перестроек.
В основе развития онкогематологических заболеваний лежат перестройки (поломки) генетического материала в клетках кроветворной и лимфоидной тканей. Эти события приводят к трансформации нормальных кроветворных клеток в опухолевые. Они не затрагивают другие клетки организма (в т.ч. половые клетки). По этой причине онкогематологические заболевания, за редким исключением, не передаются по наследству. Хромосомные перестройки можно обнаружить при помощи стандартного цитогенетического исследования или более чувствительного метода – интерфазного анализа с использованием зондов (маркеров) к конкретным участкам хромосом (метод FISH). В ряде случаев цитогенетические изменения могут происходить на субмикроскопическом уровне (т.к называемые точечные мутации). Такие изменения возможно детектировать только с помощью ультратонких высокочувствительных методов молекулярного исследования (метод ПЦР- полимеразная цепная реакция).
В ходе больших международных исследований было обнаружено различное течение онкогематологических заболеваний в зависимости от обнаружения тех или иных хромосомных перестроек или мутаций генов. Известны изменения, ассоциированные с благоприятным, промежуточным или неблагоприятным агрессивным течением заболевания. Таким образом, молекулярно-цитогенетические характеристики являются предикторами прогноза. На этой основе при различных онкогематологических заболеваниях на ряду с другими признаками разрабатываются программы терапии разной интенсивности (риск-адаптированная терапия).
Среди опухолей кроветворной и лимфоидной тканей различают лимфомы и лейкозы. Исторически сложилось разделение лимфоидных опухолей (лимфом) на лимфому Ходжкина и неходжкинские лимфомы. Неходжкинские лимфомы в зависимости от клеточной линии подразделяются на В-клеточные, Т- и NK-клеточные опухоли. На сегодняшний день на основании морфоиммунологических и генетических характеристик выделяется несколько десятков видов неходжкинских лимфом, для многих из которых созданы обособленные терапевтические программы. Лейкозы представляют собой разнородную группу заболеваний, делятся на острые и хронические в зависимости от субстрата опухоли: при острых лейкозах основная масса клеточного субстрата представлена незрелыми клетками (бластами ), при этом блок дифференцировки происходит очень рано, на этапе клеток-родоначальниц кроветворения, в отличие от хронических лейкозов, где опухолевые клетки представлены зрелыми и созревающими элементами. Также принципиально важным является деление лейкозов на миелоидные и лимфоидные, что возможно только при проведении качественного морфо- цитохимического, иммунофенотипического и молекулярно-генетического исследований клеток крови еще до начала лечения.
Опухоли кроветворной и лимфоидной тканей составляют приблизительно 8% от всех злокачественных новообразований, и все вместе входят в число 6 самых частых видов злокачественных заболеваний. Уровень смертности при этом значительно снизился в последнее два десятилетии, что является следствием появления новых высоко эффективных программ лечения.
Филиалы и отделения Центра, в которых лечат злокачественные заболевания кроветворной системы
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Отдел лекарственного лечения злокачественных новообразований МРНЦ имени А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующая отделом, д.м.н. ФАЛАЛЕЕВА Наталья Александровна
8 (484) 399 – 31-30, г. Обнинск, Калужской области
Отдел лекарственного лечения опухолей МНИОИ имени П.А. Герцена –филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделом, д.м.н. ФЕДЕНКО Александр Александрович
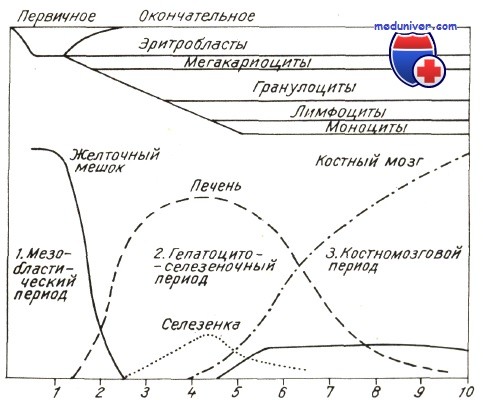
Происхождение стволовых кроветворных клеток в эмбриональном развитии
В организме взрослых млекопитающих кроветворение происходит главным образом в костном мозге. На протяжении всей жизни в нем поддерживаются стволовые кроветворные клетки (СКК), образующие все типы форменных элементов крови. В эмбриональном развитии кроветворение происходит в нескольких анатомических образованиях – желточном мешке, аорто-гонадо-мезонефральной области, плаценте и печени. Однако до сих пор не вполне ясно, где именно в ходе развития эмбриона впервые появляются клетки-предшественники, дающие начало СКК зрелого костного мозга. В обзоре рассмотрены современные представления об особенностях кроветворных клеток, образующихся в желточном мешке, аорто-гонадо-мезонефральной области и плаценте, и их вкладе в заселение печени зародыша, а впоследствии и костного мозга взрослого организма.
Костный мозг – основной орган кроветворения у взрослых млекопитающих, в котором на протяжении всей жизни воспроизводятся стволовые кроветворные клетки (СКК) и образуются зрелые клетки крови. СКК взрослого организма способны давать все типы форменных элементов крови (нейтрофилы, базофилы, эозинофилы, моноциты, лимфоциты, эритроциты, тромбоциты). Кроме того, после деления СКК воспроизводят самих себя, т.е. самоподдерживаются. Благодаря этому они обеспечивают кроветворение неопределенно долгое время. Основным функциональным критерием наличия в ткани СКК является способность к восстановлению кроветворения как после естественной гибели клеток, так и в ходе патологических процессов или действия повреждающих агентов. Полный набор этих свойств появляется у СКК только после рождения, в результате созревания их предшественников, так называемых пре-стволовых кроветворных клеток (пре-СКК), которые возникают в раннем развитии задолго до формирования костного мозга. Хотя процесс образования кроветворной системы изучается более 100 лет, остается не ясным вопрос, где впервые возникают клетки, дающие начало СКК, существующим во взрослом организме.
В печени зародыша собственные предшественники кроветворных клеток не образуются. Кроветворение в ней начинается и поддерживается только за счет миграции клеток, приходящих из желточного мешка, АГМ и плаценты. В печени СКК не только самоподдерживаются и размножаются, но и впервые в эмбриогенезе образуют все типы кроветворных клеток красного и белого рядов. Таким образом, печень является основным кроветворным органом развивающегося плода и обеспечивает его потребность как в стволовых, так и в зрелых клетках крови, что становится особенно важным на тех стадиях развития, когда желточный мешок уже прекращает выполнять кроветворную функцию. В конце внутриутробного периода печень переключается на выполнение специфических функций, свойственных ей во взрослой жизни, а кроветворная активность ней угасает. СКК при этом покидают печень и перемещаются в костный мозг, где к тому моменту уже складываются условия для их существования и самообновления. Попав в костный мозг, СКК прекращают интенсивно делиться и переходят в состояние покоя.
Ведущая роль в смене мест, где в ходе индивидуального развития происходит кроветворение, принадлежит микроокружению. В желточном мешке, АГМ, плаценте и печени оно неодинаково, и это обуславливает различия в поведении кроветворных клеток в этих органах. Так, под влиянием микроокружения плаценты СКК активно размножаются, а микроокружение печени благоприятствует не только их делению, но и дифференцировке. Ключевую роль в формировании микроокружения, или ниши для СКК, играют мезенхимные стромальные клетки (МСК). В ходе развития эмбриона МСК появляются в местах кроветворной активности, по-видимому, подготавливая «ложе» для кроветворных клеток, причем обе системы – мезенхимная и кроветворная – развиваются скоординировано. В индивидуальном развитии МСК претерпевают не только количественные, но и функциональные изменения, что отражает процесс созревания кроветворной ниши. Именно качественные изменения качества кроветворного микроокружения, происходящее параллельно с изменениями СКК, могут иметь определяющее влияние на приобретение последними дефинитивных свойств, присущих клеткам взрослого организма.
Таким образом, эмбриональное кроветворение осуществляется во многих анатомических образованиях, обеспечивающих на протяжении пренатального периода разные этапы формирования и созревания кроветворных клеток. Кроветворные функции этих образований частично перекрываются, но каждое из них имеет и уникальные особенности: желточный мешок служит первым местом продукции функционально активных клеток крови (примитивных эритроцитов), в АГМ закладываются de novo предшественники дефинитивных СКК, плацента обеспечивает размножение СКК, а печень – их поддержание и дифференцировку в множественных направлениях. Существование нескольких мест для кроветворения способствует, с одной стороны, быстрому образованию первых дифференцированных клеток крови, необходимых эмбриону для выживания и роста, а с другой – продукции множества СКК, которые потребуется организму в дальнейшем, уже после рождения. Однажды возникнув, СКК собираются в печени зародыша для размножения и дифференцировки, после чего заселяют костный мозг. На этом пути они попадают в различные ниши и подвергаются различным воздействиям, способствующим их размножению и функциональному созреванию, в результате чего приобретают свойства СКК взрослого организма.
Хотя эмбриональное развитие кроветворной системы изучается уже много лет, многие вопросы, связанные с происхождением клеток крови в эмбриогенезе, до сих пор остаются без ответа. Дальнейшее изучение клеточных и молекулярных механизмов формирования СКК в индивидуальном развитии имеет несомненную значимость не только для понимания фундаментальных аспектов функционирования кроветворной системы, но и для совершенствования методов лечения гематологических заболеваний.
Что такое кроветворная ткань
При единой концепции кровь рассматривается как мезенхинальная ткань, слагающаяся из клеточного компонента и основного вещества. С точки зрения топографического распространения в организме, структуры и функции, мезенхимальная кровяная ткань состоит из жидкого циркулирующего компонента — периферической крови, и центрального тканевого компонента с более плотной клеточной массой — органов кроветворения. По современным знаниям центральный компонент состоит из двух кроветворных тканей — костного мозга — для эритромиелоидных и мегакариоцитных структур, и лимфоидных органов — для лимфоцитных клеточных структур.
Концепция о единстве крови основывается, в первую очередь на непрерывное взаимоотношение между центральными компонентами, в качестве кроветворных восстанавливающих и дифференцирующих органов, и периферическим отделом, представляющим собой клеточную массу, порождаемую первыми в процессе непрерывной взаимосвязи гомеостатической регуляции. Учитывая тот факт, что периферическая кровь содержит одноядерные (лимфоциты, моноциты) и собственно миелоидные (гранулоциты, эритроциты, тромбоциты) клетки, периферическая кровь представляет собой ткань связи между этими глубоко дифференцированными клеточными линиями с различными функциями.
В их происхождении дифференциация отмечается уже на первых месяцах зачаточной жизни и остается четко отграниченной до конца постэмбрионального периода. Лимфоидные клетки восстанавливаются в лимфатических узлах и прочих лимфоидных структурах (селезенке, миндалинах, пищеварительном тракте), в то время как миелоидные клетки восстанавливаются в костном мозге во время послезародыщевой жизни, спустя определенный период развития на последних 5-6 месяцах зачаточной жизни в печени и селезенке.
Клеточная система периферических макрофагов — моноциты — в классическом понятии зарождаются во всех тканях ретикуло-эндотелиальной структуры (костный мозг, селезенка, лимфоидные органы).
По современной концепции эта система происходит, в основном или даже исключительно, из костного мозга, подобно зернистому ряду (Vaughan, Van Furth). Казалось бы, что в связи с различными функциями и происхождением периферические кровяные клетки не могут быть охвачены единой концепц ей кровяной ткани. Тем не менее большое сходство между существующими планами структурной организации восстановительных органов, равно как и эмбриологическая, онтогенетическая и филогенетическая филиации выступают за единство кровяной ткани. К тому же имеется структурная взаимообусловленность порождающих систем той или иной ткани, также функциональные взаимосвязи, сохраняющие единство кровяной ткани.
Функциональное и структурное отграничение соответствующих органов является лишь результатом их глубокой дифференциации, однако все они укладываются в широкие рамки кровяной ткани, рассматриваемой как мезенхимальная ткань, общей природы. Как отмечалось ранее, определение крови, по которому последняя рассматривается как единая мезенхимальная ткань, основывается на общие природу и структуру мезенхимальных тканей. Так, все клетки происходят от мезодермального зародышевого листка и состоят из дифференцированных в различной степени клеток и разделенных между собой основным веществом или прочими, происходящими из последнего, мезенхимальными образованиями. Периферические кровяные клетки циркулируют и жизнеспособны в плазме — питательная среда коллоидальной органической структуры, близкой к структуре мезенхимального основного вещества — содержащей комплексные белковые молекулы и агрегаты: мукопротеиды, липопротеиды, мукополисахариды и пр.
Клетки, расположенные в восстановительных органах (костном мозге, лимфоидных органах), раздельно или сгруппированно в колонии и восстановительные единицы, также пропитаны жидким плазматическим основным веществом и разделены, в виде твердой ткани, стромальными, сосудистосинусоидными и фибриллярными структурами. Организационный план восстановительных миелопоэтической и лимфопоэтической тканей общий и сохраняет характеристику первичной дифференцирующейся мезенхимальной ткани. В этом общем организационном плане различаются поддерживающаяся и способствующая трофическим обменам строма и паренхима гемато- или лимфопозтических клеток, обычно организованных в восстанавливающие единицы.
Исходно строма образуется из первичных мезенхимальных клеток, которые, по своей форме, могут быть названы и недифференцированными ретикулярными клетками. При первых попытках объяснить кроветворную филиацию эти клетки были именованы гемогистобластами, спосонбыми размножаться и дифференцироваться в наиболее молодые клетки, восстанавливающие кроветворную активную клеточную систему.
Для дидактических потребностей можно также применять термин гемоцитобласт, определяющий эту промежуточную клетку между недифференцированной ретикулярной в покое и молодой, еще недифференцированной клетками, которая, однако, стремится к восстанавливающей кроветворные клетки эволюции. Нет сомнения, что, в онто- и филогенетическом развитие существует такой план филиации и дифференциации при помощи этой клетки.
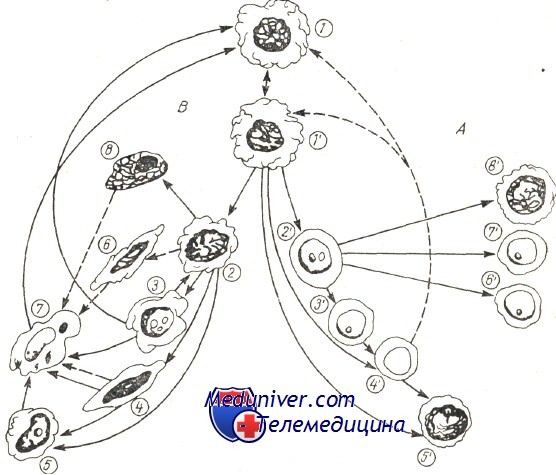
Справа (А) изображена филиация процесса кроветворения, а слева (В) филиация клеток ретикулоэндотелиальной системы или системы макрофагов.
Привлекается внимание на обратимость лимфоцита (4′) в гематопоэтическуго клетку-штамм. Обратимость гистиоцита (3) более не допускается;
1) гемоцитобластическая клетка (клетка-штамм или материнская клетка);
2) ретикулярная клетка или гистиобласт;
3) гистиоцит: а) эндотелиальная клетка; б) моноцит; 6) фибробласт; 7) гистиоцит-макрофаг;
8) жировая клетка; 1′) гемогистиобласт; 2′) гемоцитобласт; 3′) лимфобласт; 4′) лимфоцит; 5′) плазмоцит; 6′) миелобласт; 7′) проэритробласт; 8′) мегакариобласт.
Гемоцитобласт — промежуточная клетка — это первая клетка, возглавляющая ряд, восстановливающий все кровяные ряды — лимфоид-ный, эритромиелоцитный, моноцитный, По более старой концепции, под влиянием Ашоффа, вознобленной в отдельных недавно разработанных схемах (Астальди и сотр.), выдвигается идея о том, что в зачаточной и послезачаточной жизни гемоцитобласт, ориентирующийся в направлении кроветворения, берет свое начало от первичной ретикулярной клетки — гемогистиобласта—, как изображено на рисунке, разработанном в монографии «Ретикуло-эндотелиалъная система».
По результатам метода колоний в пробирке или прижизненно из селезенки облученных животных и с пересаженным костным мозгом (Мс Culloch, и Till4) видно, что первичная ретикулярная клетка это видимо неактивная клетка стромы, выполняющая трофическую роль в кроветворении и возможно лишенная какого-либо участия в процессе восстановления крови (Metcalf). Однако по Lajtha и Loutit это восстановительная материнская клетка и в то же время клетка, располагающая трофической активностью — поистине клетка-кормилица, необходимая для восстановления крови.
Кроветворение с образованием бластоклетки, способной восстанавливать все кровяные ряды, в том числе лимфобласт, миелобласт, проэритробласт, мегакариобласт, видимо процесс, берущий свое начало в определенной мезенхимальной клетке, иной чем ретикулярная клетка стромы. Прижизненно эта клетка выявляется при состояниях быстрого восстановления, как, например, в костном мозге после массивного кровотечения или гемолиза, или при патологических состояниях с чрезмерным митотическим делением и блокированием созревания, как бывает при бирмеровской анемии и лейкемиях.
В современных исследованиях образования колоний в пробирке, гемоцитобласт, в качестве общей восстанавливающей кровь клетки, определен, в частности, как клеточная функциональная единица спорной морфологии, получившая недавно — в соответствии с румынской семантикой — следующие названия: клетка зарождения, клетка-штамм, коренная клетка, материнская клетка, что соответствует французскому термину cellule souche, немецкому — Sta-mmzette и особенно весьма распространенному английскому — stem cell. При исследованиях по методу колоний морфологическая характеристика этой клетки соответствует малому лимфоциту, причем обнаруживается она также в периферической крови и в основном в костном мозге. Морфологические критерии дифференциации малого лимфоцита и клетки-штамм еще не уточнены (Rubinstein и Trobpugh).
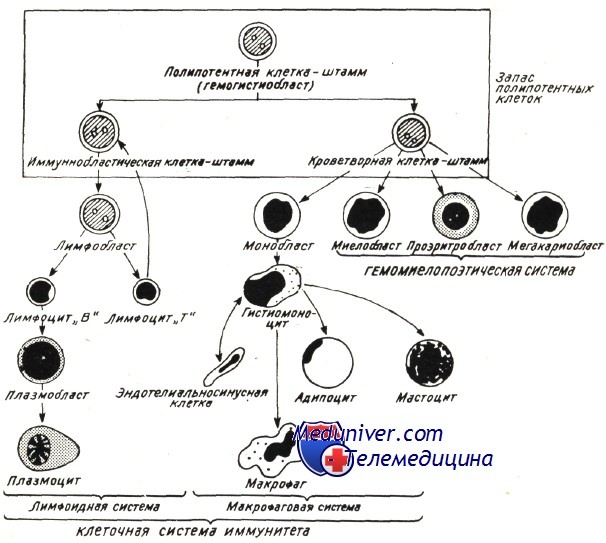
Методами отстаивания различных градиентов и способами, использующими моноклональные антисыворотки удалось выделить популяцию полипотентных клеток-штамм, равно как и другие популяции клеток-штамм, порождающих остальные кроветворящие линии на стадии созревания.
В эксперименте, после впрыскивания декстенсульфата собаке, Flitner и сотрд. выявили в периферической крови довольно многочисленную популяцию клеток-штамм, наличие которой отмечается в четырех субпопуляциях одноядерных клеток, отделяемых белковым градиентом. У собаки отношение клетки-штамм/одноядерные составляет 1/20 000, в то время как у человека 1/12 000. Вторая фракция не содержит лимфоциты, в то время как клетки-штамм полипотентные, а их структура, исследованая под электронным микроскопом, носит более частный характер, отличаясь от лимфобластов в норме.
Наличие полипотентных клеток-штамм и уже целенаправленных клеток на миело- или лимфоцитные ряды периферической крови и костного мозга также составляют доказательство единства кровяной ткани. К этому следует добавить и общее происхождение в желточном мешке на первом зачаточном периоде. В соответствии с местными структурой и микроклиматом костного мозга или лимфоидной ткани полипотентные клетки-штамм развиваются по типу «целенаправленных » клеток-штамм — возглавляющих ряды дифференцированных линий (Trentin, Fliedner и сотр.).
Восстановление кровяных клеток процессами разрастания и созревания обусловлено гуморальными факторами, такими как эритропоэтин, а. также строма ретикулярных клеток, макрофаги, жировые клетки в трофической взаимосвязи с клетками кроветворной паренхимы.
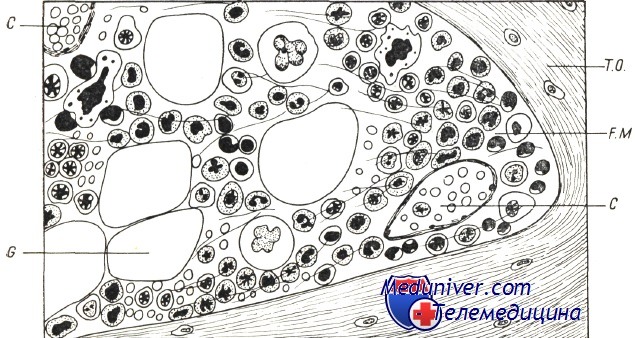
С — кровяной капилляр; G—жировое отложение; Т.О.—-костные балки; F.M. — очаг миелопоэза.
В послезачаточной жизни, с точки зрения генетической филиации, исследования методом образования колоний в пробирке или прижизненно показали существование двух, морфологически неразличающихся, видов клетов: 1) коренная клетка, восстанавливающая моно- или полиморфные колонии зернистых миелоидных, эритроцитных, эритробластических, мегакариоцитных и моноцитомакрофаговых клеток; 2) клетка, восстанавливающая лимфоидную линию, порождающую иммунологически компетентные клетки (лимфоцит Т, лимфоцит В и плазмоциты) в условиях нормального иммуного ответа.
Проведенными эмбриологическими исследованиями Максимов первым доказал, что клетка-штамм это лимфоидная клетка, способная восстанавливать все кровяные клетки. Однако современные исследования говорят о том, что, по меньшей мере в после зародышевой жизни, различаются клетки-штамм общей морфологии но различных по функции, при этом одни из них ответственны за миелоидное восстановление в костном мозге, в то время как другие — за лимфоцитное, в лимфоидных органах.
В костном мозге, рассматриваемом как тип кроветворного органа, строма комплекснее, восстанавливающая мозговая ткань располагается в лакунах, образующихся у пересечения костных пластинок губчатых костей. При небольшом разрезе плоской кости с губчатой тканью, например грудины, обнаруживается наличие плотной внутренней и такой же наружной пластинок, между которыми расположена губчатая костная ткань с тонкими пластиночками. Между последними отмечается наличие тонковолокнистой ткани стромы, причем обе они образуют костномозговую структуру стромы.
В состав стромы костного мозга входят кровяные сосуды, артериальные и венозные капилляры, связанные между собой сосудистыми пазухами. Структура последних несложная, она включает прерывистую перегородку из преколлагенных волокон, ретикулиновые волокна, отдельные эластические волокна, на которые опирается прерывистый эндотелий, состоящий из уплощенных первичных ретикулярных клеток.
Между пазухами строму образуют ретикулиновые волокна, пересекающиеся в различных направлениях. У исходного места или в участках пересечения они содержат ретикулярные клетки в покое, амебовидного аспекта, рассматриваемые как гемогистиобласты — первичные мезенхимальные клетки.
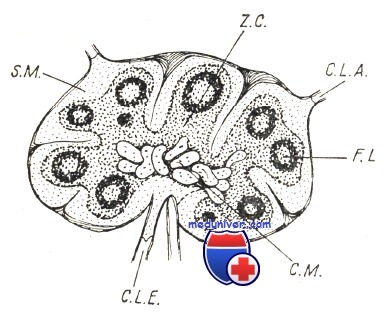
S.M. — краевой синус; Z.С.—корковая зона; C.L.A. —приводящий лимфатичеческий капилляр; F.L. —лимфатический фолликул; СМ. — костномозговой тяж; C.L.E. — отводящий лимфатический капилляр.
Из этих клеток или из клеток-штамм, зачаточно происходящих от мезенхимальных клеток, рождаются клетки миелоидной ткани в виде мономорфных скоплений эритробластов различного возраста, или миелобластов, разно как и смешанные скопления, в которых возможно наличие мегакариоцитов. В определенных условиях весьма часты скопления эритробластов вокруг ретикулярной клетки, которые, в настоящее время рассматриваются как скопления трофических взаимосвязей между ретикулярной клеткой, носящей характер макрофага и колонией эритробластов. Трофический обмен в этих колониях хорошо изучен посредством переноса железа из макрофаговой ретикулярной клетки к эритробластам на стадии дифференциации (Dacie, и Bessin).
Следовательно, генез колоний не берет свое начало в этой ретикулярной клетке, а, как отмечалось ранее, восстановление осуществляется от лимфоидной клетки-штамм, которая может иметь эритробластическую направленность (Yoffey, Григориу и сотр.). Итак, от клетки-штамм образуются мономорфные колонии определенной направленности или полиморфные колонии, содержащие несколько клеточных видов, в том числе эритробласты, миелобласты, моноциты, мегакариоциты.
Организационный план лимфовосстанавливающих структур близок к костномозговому плану. Также имеется ретикулоклеточная и ретикулосинусоидная стромы и паренхима. В лимфатическом узле нетрудно различить краевой подкапсулярный синус и костномозговые синусоиды. В плотных зонах расположенная балками лимфоидная паренхима и лимфатические фолликулы с зародышевыми центрами маскируют строму. В центре этих зон, после стимула на иммуный ответ (Nossal), становится явной взаимосвязь ретикулярной клетки стромы и подвергающимися лимфобластическому преобразованию лимфоцитами. Как и в отношении миелоидного восстановления, взаимосвязь считается не генетической, а происходящей в порядке трофического обмена, пролиферации и иммуной дифференциации, при этом ретикулярная клетка носит характер не клетки-штамм, а фагоцита.
Располагающиеся вокруг нее лимфоциты образуют «иммуногенные острова», макрофаг, воспринявший антигенный стимул передает специфическую иммуную информацию лимфоцитам Т, которые, в порядке «иммунологического сотрудничества» определяют специфический первичный или вторичный иммуный ответ (Берчану).
Функции этих двух организационных планов обоих схожих систем восстановления клеточных компонентов периферической крови связываются ретикулярной клеткой в процессе макрофаговой активности. И если в настоящее время отвергается идея общего происхождения этих двух систем от ретикулярной клетки, располагающей генетической восстановительной способностью, тем не менее признается ее общая роль в качестве стромальной клетки, выполняющей трофическую функцию стимулирования восстановления и дифференциации.
Четко определена функция макрофага в иммунологическом ответе в рамках иммуного клеточного сотрудничества. Также доказана его функция в процессе восстановления колоний миелоидных клеток (Metcalf), причина по которой он получил название «клетка-кормилца», т.е. питающей клетки. В клеточных культурах, как при бластических преобразованиях лимфоцитов под влиянием РНА, так и при методе образования миелопоэтических колоний доказана в пробирке стимулирующая рост роль макрофагов. В случае отсутствия таковых, развитие колоний либо скудное, либо совсем не отмечается, в то время как на слое макрофагов или фибробластов, плотно прилегающих к стеклу и тем самым образующих однослойную питательную среду, названную весьма выразительно «feeder-layer», процесс развития протекает отлично (Берчану, Гочу и Моцою).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021


