что такое крем болтушка
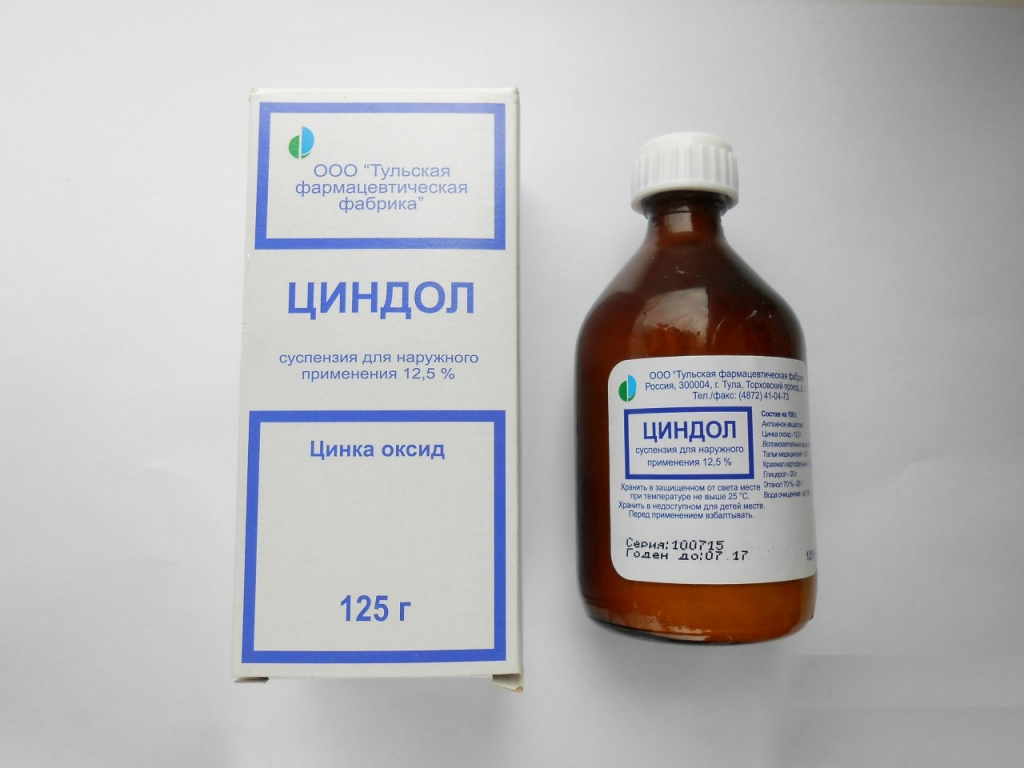
Циндол: инструкция по применению
Перед приемом препарата Циндол стоит ознакомиться с инструкцией по применению.
Состав и форма выпускап
Циндол имеет в своем составе следующие вещества: оксид цинка, глицерин, крахмал, этиловый спирт, медицинская талька, дистиллированная вода.
Выпускает в форме суспензии во флаконе из стекла. Продается по 100 и 125 мл.
Фармакология
Средство сушит кожу, оказывает вяжущий и антисептический эффект. Терапевтическое действие объясняется содержанием оксида цинка, который подсушивает кожу, снимает воспаления и обезболивает.
За счет этих свойств средство относят к дерматропным препаратам. Циндол положительно воздействует на состояние кожного покрова, уменьшает проявление болезненных состояний.
Показания к использованию
Лекарство можно использовать в следующих случаях:
царапины и ссадины;
солнечные и прочие термические ожоги;
Противопоказания и побочные реакции
Циндол категорически нельзя использовать при чрезмерной чувствительности к составным веществам.
При приеме суспензии возможны побочные реакции в виде аллергии, которая появляется на месте нанесения средства. Аллергия проявляется сыпью, зудом и краснотой кожи. Если обнаружились подобные реакции, нужно отказаться от использования препарата.
Инструкция
Прежде чем наносить средство стоит промыть пораженный участок кожи теплой водой и подождать пока он полностью высохнет. Перед нанесением нужно немного потрусить флакон, чтобы суспензия стала однородной. После нужно равномерно распределить тонким слоем на проблемной коже. Оставить средство на 2-3 часа, после чего убрать состав с кожи под теплой водой. Подобную процедуру можно проводить 4-5 раз на день.
Длительность лечебного курса зависит от тяжести поражения. Может продолжаться от нескольких дней до нескольких недель.
Инструкция применения при разных состояниях:
при серьезных поражениях кожи. Для лечения используются различные маски на основе препарата. Его распределяют по коже, оставляют высохнуть, после чего нужно накрыть тканью или марлей, зафиксировать и оставить на ночь;
для лечения ожогов и ранок. На проблемную кожу нужно приложить повязку, предварительно обработав ее суспензией. При необходимости через время можно поменять повязку;
для детей. В профилактических целях наносят на те участки кожи, которые контактируют с влажной и мокрой одеждой;
при солнечных ожогах, ссадинах и царапинах. Тонким слоем распределить по поверхности кожи. Можно накрыть марлей;
при опрелостях у детей. Если у малыша появляются покраснения и кожные раздражения, то можно обрабатывать проблемный участок кожи 3 раза на день после смены подгузников.
Во время применения средства стоит следить, чтобы препарат не попадал в глаза и рот. Циндол не является средством, способным бороться с гнойными ранками, поэтому его можно использовать только на тех участках, которые не заражены.
Случаев передозировки препаратом не установлено.
Инструкция для новорожденных
Особенностью препарата является то, что его можно использовать даже новорожденным. Состав не оказывает никакого негативного влияния на кожу малыша. Не стоит наносить суспензию на лицо, поскольку кожа может шелушиться.
С самого утра нужно искупать малыша в ванной с раствором марганцовки (вода должна иметь светло-розовый оттенок). Вытереть тело полотенцем, нанести суспензию на те участки, где есть сыпь. Дать коже высохнуть, только после этого можно надевать одежду.
На протяжении дня если есть необходимость можно повторять процедуру. В вечернее время перед сном также нужно принять ванну с марганцовкой.
Особые указания
О взаимодействии Циндола с другими лекарственными препаратами нет данных.
Приобрести препарат можно в аптеке, отпускается без рецепта врача.
Нужно хранить в недоступном для детей месте при температуре 18-25 градусов.
Срок годности – 24 месяца.
Прием при беременности и кормлении грудью
Препарат эффективен при потнице, кожных высыпаниях, зуде, покраснении кожи, аллергии. Во время беременности могут появляться маленькие прыщики, с которыми Циндол способен бороться.
Во время вынашивания ребенка кожа будущей мамы может шелушиться, появляться сыпь, краснота и прочие кожные раздражения. Также средство можно использовать при царапинах, ссадинах и укусах насекомых.
Отзывы о препарате
Циндол доступен каждому благодаря приемлемой цене, к тому же он достаточно эффективен. Именно благодаря этому он имеет множество восторженных отзывов. Средство отлично справляется с различными проблемами кожи, может применяться как взрослыми, так и детьми. При этом препарат имеет минимум противопоказаний и почти не вызывает побочных эффектов.
Многие отмечают главное свойство суспензии – снимает раздражение после бритья, устраняет красноту, предотвращает появление мелких прыщиков.
Немало отзывов получил препарат при ветрянке у детей. Многие родители используют Циндол при высыпаниях у малышей. После приема не остается никак следов, что не скажешь про другие средства, например, зеленку. Препарат отлично сушит сыпь и помогает быстрее затянуться ранкам, при этом не остается никаких шрамов. При ветрянке суспензия не щиплет кожу, поэтому им можно спокойно обрабатывать детскую кожу.
Много отзывов о действии Циндола при прыщах, которые также являются положительными. Суспензия снимает воспаления и устраняет сыпь.
Негативных отзывов о препарате очень мало. Все они связаны с тем, что у людей нет достаточно времени, чтобы использовать его несколько раз в день из-за чего не наблюдается видимых результатов.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Советы экспертов при лечении прыщей
Когда дело доходит до того, чтобы найти правильное средство от прыщей, можно найти целый миллион различных продуктов — от умывалок и гелей до кремов и даже специальных пластырей. В связи с этим часто трудно выбрать для себя, какой из этих инструментов лучше всего подходит для конкретной ситуации.
Однако еще более удручает тот факт, что прыщи не проходят с возрастом. Всем кажется, что угри прекратятся после последнего звонка, но на самом деле это не так. В действительности они появляются даже после 50-ти лет. И часто, чем старее человек, тем труднее ему бороться с высыпаниями на коже. Эксперты рассказали о самых полезных методах лечения угрей.
Почему «выскакивают» прыщи?
Угри появляются, когда клетки жирной и мертвой кожи соединяются, что приводит к образованию пробки, закупоривающей поры. Обычно кожа избавляется от них естественным образом. Но по данным Американской академии дерматологии, когда тело производит слишком много кожного жира, омертвевшие клетки застревают в порах.
Нет единого решения, чтобы избавиться от прыщей.
Каждый человек по-своему реагирует на курс лечения, и иногда состояние кожи может ухудшаться до того, как станет лучше.
В связи с этим лучший выход — обратиться к специалисту.
Он сможет подобрать индивидуальный курс лечения угрей в зависимости от причин, стоящих за появлением их на кожном покрове.
Это вовсе не так страшно, как кажется на первый взгляд. В начале врач установит тяжесть прыщей и назначит им «степень» (от одного до четырех).
Таким образом, специалист выяснит, какое лечение лучше подходит пациенту: местное или внутреннее (или, возможно, оба).
Какая разница?
Местная разновидность лечения является самым распространенным видом лечения угрей.
Актуальные ингредиенты для лечения прыщей способны включать средства с ретиноидами, антибиотиками или салициловой кислотой (подробнее об этом ниже).
Внутренняя разновидность лечения угрей — это лекарства, которые необходимо принимать внутрь.
Они представлены во множестве видов. Антибиотики способны убивать бактерии и уменьшать воспаления; противозачаточные таблетки могут помогать с гормональными проблемами, и изотретиноин — подходит для серьезных заболеваний.
Вот самые эффективные вещества, которые помогут в борьбе с высыпаниями на коже.
Салициловая кислота
Она является идеальным и наиболее распространенным веществом. Если пойти в аптеку, можно найти ее в составе активного ингредиента в большом количестве продуктов от прыщей.
Салициловая кислота может мягко отшелушивать омертвевшие клетки кожного покрова.
Салициловая кислота также обладает некоторыми противовоспалительными свойствами.
Но нужно иметь в виду: если использовать ее слишком часто, она может сделать кожу сухой.
Таким образом, целесообразно использовать только одно средство на основе салициловой кислоты для ежедневного пользования.
Гликолевая кислота
Она хорошо отшелушивает кожу и избавляется от омертвевших клеток, которые способны забивать поры.
Подобно салициловой кислоте, гликолевую можно найти в составе средств для очищения, пилингах, увлажняющих кремах, гелях и сыворотках, продающихся в специальных салонах красоты или местных аптеках.
Ретинол
Все, наверняка, слышали о том, что крем на основе ретинола используют в качестве омолаживающего средства. Но не многие знают о том, что витамин А может хорошо справляться с акне. Так как это вещество помогает стабилизировать выработку кожного сала.
Кроме того, акне — это воспалительный процесс, а ретиноиды являются отличным противовоспалительным средством.
Специалисты часто советуют их людям, склонным к прыщам. Если сравнивать с остальными методами борьбы с акне, можно выявить еще одно несомненное достоинство — ретиноиды не только лечат прыщи, но и предотвращают их появление.
Однако стоит помнить о том, что иногда ретиноиды вызывают раздражение. Если кожа чувствительная, ретиноид может оказать слишком сильное воздействие.
В любом случае, какой бы препарат не использовался, для получения результатов потребуется какое-то время.
Высыпания на лице: как их контролировать
Поделиться:
Если вы когда-либо страдали от акне, то уже не будете беспечны в выборе косметики. Одно слово «комедогенен» – и о креме забыто навсегда. Регулярная борьба с черными точками – закрытыми комедонами, но перед свиданиями или важными встречами, как назло, обязательно вскакивает неприятный сюрприз, а в критические дни прыщи – это вообще обычное дело.
В вашем арсенале масса средств: аптечные, косметические, народные, но ни одно не избавляет от симптомов раз и навсегда. Подруги советуют принимать пищевые добавки и ходить в солярий, вы судорожно ищете вменяемого косметолога, способного продлить нестойкую ремиссию. Действительно ли акне не вылечить никогда?
Это не так. Акне лечится довольно успешно. Если у вас тяжелая или средняя форма заболевания («умеренное» акне), обратитесь к косметологу, лучше – косметологу-дерматологу. Сейчас существует множество профессиональных линеек против акне. Настраивайтесь на долгое лечение с неравномерной динамикой: после 2–3 сеансов возможны временные ухудшения, но это не значит, что терапия выбрана неправильно. Возможно, вам предложат сочетать наружную терапию и таблетки.
У дерматологов методы будут пожестче. Существует протокол (систематично разработанные рекомендации) лечения – это комбинированная терапия: наружные средства и антибиотики тетрациклинового ряда на несколько месяцев. По моему мнению, такой вариант следует выбирать только в тяжелых случаях, когда имеются множественные воспаленные пустулы, кистозные образования, узлы и т.д.
Если у вас эта стадия в прошлом и вы просто хотите контролировать свои «высыпания», читайте дальше.
На полочках в магазине масса средств для домашнего ухода за кожей, склонной к акне. Каждая косметическая компания – не важно, крупная она, профессиональная или «органик» – производит натуральные, органические средства – имеет специальную линейку для проблемной кожи. Давайте разберемся, как не потеряться в разнообразии средств против акне.
Четыре самых распространенных мифа о составе косметических средств:
Надпись «некомедогенен» означает, что средство не провоцирует появление невоспалительных открытых или закрытых комедонов, известных как черные точки и бугорки/неровности кожи.
Термин «комедогенность» не подтвержден законодательно, его изобрели маркетологи, чтобы косметические линейки для минимизации и контроля акне казались обоснованными, то есть для поднятия продаж. Но все же, если разработчик делает заявления о «некомедогенности» своего продукта, он обязан их каким-то образом подтвердить.
При самом лучшем раскладе производитель тестирует свой состав на спинах добровольцев, кожа которых склонна к забиванию пор. Если косметическое средство не увеличивает количество комедонов, оно маркируется как «некомедогенное».
Для меня это весьма сомнительные исследования, прежде всего потому что сальные железы разной локации имеют неодинаковое количество рецепторов, увеличивающих производство кожного сала, что приводит к комедонам. Тем не менее даже такие тесты – это все равно плюс, поскольку делается попытка хоть как-то обосновать результат. В основном же производители просто цитируют Список некомедогенных веществ, созданный доктором Клигманом (открывшим нам космецевтику) аж в 1979 году, то есть тестов никаких, одна голая теория.
С тестами на «акнегенность» примерно такая же ситуация – они весьма условны. Поэтому этикеточкам на 100% доверять не стоит.
Миф № 2. Минеральное масло комедогенно
Очень многие верят, что черные точки появляются у них именно из-за включенного в состав косметического средства минерального масла. Оно встречается в каждом втором продукте, особенно часто в декоративной косметики. Такие заявления основаны на исследования многолетней давности. Сегодня существует множество минеральных масел: индустриальное – для смазки механизмов, косметическое – самое чистое, без каких-либо примесей для косметики. И если первое может быть комедогенно, то второе – нет.
Миф № 3. Санскрины – средства защиты от загара – провоцируют акне
Это почти правда. Почти, потому что если воспаление появляется спустя 24–48 часов после нанесения средства, это не акне, а раздражение, вызванное элементами санскрина, в основном UV-фильтрами.
Акне – это иммунный ответ. А для того чтобы вызвать ответ иммунной системы, необходимы недели.
Миф № 4. Расширенные поры, связанные с акне, можно «стереть» с помощью косметики
Только если вы используете так называемые затирки – средства на основе силиконов, которые при нанесении на расширенные поры заполняют и сглаживают все неровности. Эффект от затирки чисто визуальный, держится до первого умывания.
Размер пор зависит от развития и активности сальных желез: у детей их нет, потому что железы еще не развиты, ну а дальше – что выросло, то выросло. С возрастом активность желез уменьшается, после 60 лет ваши поры будут меньше.
Ретиноиды (вещества-аналоги витамина А), уменьшающие себорегуляцию, и регулярные чистки, выталкивающие сальные пробки, помогут привести поры в естественное состояние, но надеяться на уменьшение их размера – глупо.
Принципы самодиагностики
Мы часто склонны драматизировать ситуацию и слишком критично относиться к своей коже. Парочку прыщей после жирной/сладкой/соленой пищи или месячных назвать акне нельзя даже с натяжкой, особенно при жирном или смешанном типе кожи.
Если у вас меньше 20 угрей с белой головкой, менее 15 пустул и менее 30 поражений в общей сложности – это «мягкое» акне. Лечение обычно занимает до 8 недель наружными средствами.
Если у вас от 20 до 100 белых угрей, от 15 до 50 воспаленных шишек и от 30 до 125 воспалений в общей сложности – это «умеренное» акне. Лечение так же занимает несколько недель и в процессе ненадолго возможно ухудшение.
Умеренное акне и более серьезные ситуации требуют консультации и профессионального лечения.
Опасности самолечения
Существует ошибочное мнение, что как только появился прыщик, на него сразу необходимо обрушить всю мощь современной медицины и косметологии: сушить, давить, прижигать и т. д. В этом случае он должен пройти немедленно. Между тем воспаление, которое тихо тлело внутри волосяных фолликул или сальных желез на протяжении несколько недель, пока повышенное содержание серы не спровоцировало его вылезти, просто не может взять и уйти за минуты.
Механические повреждения кожи, протирания хлогексидином, примочки с димексидом, эфирными маслами могут привести к язвам, ожогам, вторичному инфицированию и еще больше усугубить ситуацию.
Просто помните, что для борьбы с воспалениями лучше недо- чем перестараться. Вмешиваясь в организм сегодня, нужно думать и о том, что с ним будет и завтра, и через 20 лет. Например, злоупотребление подсушивающими средствами приведет к ранним морщинам. Важно принять как данность, что 100%-ный положительный результат невозможен, если у вас предрасположенность к акне в силу генетических или других причин. Ваша кожа уже неоднократно пострадала на уровне дермы и гиподермы и, скорее всего, на этих местах будут проявляться воспаления. Просто контролируйте это.
На что еще стоит обратить внимание
Существует три распространенные дополнительные причины воспалений у людей, склонных к акне. Для того чтобы нивелировать или минимизировать их, специалисты советуют следовать определенным рекомендациям.
Прогестерон
Если воспаление попало на вторую фазу цикла – успокойтесь, состояние кожи в этот период ухудшается, поскольку работает гормон прогестерон. Дождитесь спокойной фазы и проводите лечение. Не паникуйте, что ваши средства не работают, не спешите срочно приобретать что-то «более действенное».
Погрешности в диете
«Передоз специй» или углеводов. Последние несколько лет врачи и ученые склоняются к тому, что связь между диетой и акне существует, хотя раньше это отрицалось. Дисбаланс кишечной микрофлоры повышает проницаемость стенок кишечника, в крови растет количество эндотоксинов бактерий (токсичных веществ), населяющих просвет кишечника, что приводит к угревой болезни.
Пейте томатный сок – он содержит ликопин (влияет на производство кожного сала), ешьте морковь – она богата каротиноидами (предотвращают окислительный стресс), тыквенные семечки – содержат триптофан (влияет на мелатонин), морскую рыбу – богата омега-кислотами (у страдающих акне недостаток таких кислот), кисломолочные продукты – источник пробиотических культур, нормализующих микрофлору кишечника.
Читайте также:
Пробиотики в косметике
Можно рекомендовать увеличить потребление лакто- и бифидобактерий. Принимать пищевые добавки: цинк по 25–50 мг 2–3 раза в день, витамины группы В, витамин D, и омега-3 кислоты. В комплексе с привычным наружным лечением это даст лучшие результаты.
Определенные продукты, кроме того, могут влиять на выработку гормонов в организме, а мы знаем, что появление акне зачастую определяется уровнем тех или иных гормонов. Так что определенно приобретает смысл завести «дневник питания».
Стресс
В стрессовом состоянии организм человека вырабатывает так называемое вещество P (субстанция Р от англ. substance P) – нейропептид. Эта субстанция приводит к выбросу гистамина и запускает воспалительные реакции. Поэтому спокойствие, только спокойствие, дело-то житейское – прыщик. И больше проводите время на свежем воздухе, чтобы гармонизировать выработку мелатонина (биохимическое вещество, регулирующее биоритмы живых организмов).
Выбираем эффективное средство для контроля высыпаний
При покупке средств для ухода за кожей, склонной к акне, отдавайте предпочтение тем, в составе которых содержатся следующие компоненты:
Ваш ежедневный уход
Средства в вашем рутинном уходе должны предотвратить появление новых воспалений и вылечить уже существующие.
Утро. Умывание со средством, содержащим бензоил пероксид или салициловую кислоту или/и противовоспалительные компоненты – арнику, календулу, ромашку, овсянку, зеленый чай, тмин, фитогенол, цинк. Нанесите точечное средство на прыщи. Сделайте все возможное, чтобы изолировать прыщик. Самые популярные и рабочие средства с салициловой (2%) и азелаиновой кислотой.
Нанесите увлажняющий крем с антиоксидантами и противовоспалительными компонентами. Нанесите макияж с SPF-фильтром. Лучше всего минеральный и по минимуму, обращайте внимание, чтобы косметика этого сегмента не содержала водорастворимых (растительных) красителей.
Вечер. Умывание с тем же средством, что и утром. Нанесите сыворотку, или маску, или увлажняющий крем с противовоспалительными компонентами. Сыворотка может содержать антиоксиданты.
Нанесите средство с ретинолом. Если у вас сухая кожа с воспалениями, используйте средства с ретинолом на проблемных зонах, смешивая лечебные мази с косметическим кремом в пропорции 50:50, ретиноевая мазь в чистом виде будет слишком раздражающей для вас. Вы можете применять точечные аптечные средства на ночь для лечения акне. Тем не менее увлажнение и восстановление липидного барьера должны быть в приоритете.
Делайте 1–2 раза в неделю маски с зеленой глиной и серой, это подсушит и уменьшит воспаления.
Запомните: никогда не распаривайте лицо, не прикладывайте горячие компрессы или кубики льда к прыщам. Резкие изменения температуры могут быть опасны для кожи в таком состоянии. Есть мнение, что солнце способно уменьшить акне, не верьте этому. Обязательно используйте средства с SPF-фильтром летом.
Если ваше акне не связано с гормональными проблемами, серьезными заболеваниями ЖКТ, такой уход за кожей должен дать положительные результаты.
В заключение хочу отметить, что хотя сегодня на рынке и представлено множество косметических и космецевтических препаратов, которые действительно эффективны при акне, не стоит воспринимать их как панацею, они лишь часть системы. Стойкий положительный результат даст лишь комплекс мер, в котором наравне с наружными средствами важное значение имеют общее физическое состояние вашего организма, характер питания и образ жизни.
Наружная терапия атопического дерматита: взгляд на проблему с позиции педиатра
Атопический дерматит (АД) занимает первое место в структуре аллергических заболеваний у детей, особенно у детей первых лет жизни. АД чаще начинается в раннем детском возрасте и имеет рецидивирующее течение.
Атопический дерматит (АД) занимает первое место в структуре аллергических заболеваний у детей, особенно у детей первых лет жизни. АД чаще начинается в раннем детском возрасте и имеет рецидивирующее течение. Как правило, АД является самым ранним проявлением атопии, а у части детей — и началом «аллергического марша». Безусловно, АД существенно снижает качество жизни ребенка, поэтому проблема своевременной и адекватной терапии заболевания в настоящее время приобрела особую медицинскую и социальную значимость.
Высокая частота встречаемости заболевания, его волнообразное течение, частые рецидивы болезни приводят к тому, что именно практикующий педиатр, как правило, решает тактические задачи терапии АД у ребенка. В то же время вопросы, связанные с диагностикой и определением стратегии лечения, в каждом конкретном случае должен решать специалист-аллерголог.
Важность роли педиатра в наблюдении и лечении больных с АД подчеркивается и в основополагающих национальных документах по диагностике и лечению атопического дерматита у детей. Так, например, согласительный документ ассоциации детских аллергологов и иммунологов России носит название «Современная стратегия терапии атопического дерматита: программа действий педиатра».
Очевидно, что распределение детей с АД в разных группах медицинского наблюдения различно. Так, по данным аллергологического отделения ДКБ №38 ФУ «Медбиоэкстрем», дети с атопическим дерматитом составили 29,5% всех пациентов, госпитализированных в отделение за 3 года. Из них подавляющее большинство детей были в возрасте до 7 лет — 78, 6%. Распространенная форма АД отмечалась у 62% наблюдаемых детей, диффузная форма — у 15,6%, тяжелое течение АД диагностировалось у 31% пациентов. Вторичное инфицирование кожи было выявлено у 35,7% пациентов.
Несколько иной оказалась структура распределения АД по формам и тяжести течения в педиатрическом боксированном отделении (ПБО), для пациентов которого диагноз АД в качестве основного не характерен (дети с АД, как правило, госпитализируются в аллергологическое отделение). В качестве сопутствующего диагноза атопический дерматит был отмечен более чем у 1/4 госпитализированных в ПБО детей, при этом подавляющее большинство пациентов с АД также оказались младше 7 лет. Однако легкое течение АД отмечалось у 1/3 пациентов, течение средней тяжести — у 2/3. Причем преобладали локальные и реже распространенные формы. Диффузная форма с тяжелым течением АД у детей, наблюдаемых в боксированном отделении, диагностировалась крайне редко.
В амбулаторной практике участкового педиатра АД встречается часто: приблизительно каждый третий ребенок в возрасте до 3 лет имеет проявления АД, но преимущественно речь идет о локальных формах легкого и среднетяжелого течения, в то время как дети с тяжелым и осложненным течением АД наблюдаются у аллерголога. Поэтому внедрение алгоритмов терапии АД у детей является одной из актуальных задач современной педиатрии.
Лечение АД, безусловно, должно быть комплексным, индивидуальным и зависеть от возраста ребенка, формы и стадии заболевания.
Общие принципы лечения АД включают:
Наружная (местная) терапия является обязательной составляющей комплексного лечения АД. Основные направления местной терапии:
Известно, что основой патогенеза АД является аллергическое воспаление кожи. Следовательно, все больные с АД нуждаются в проведении противовоспалительной терапии, преимущественно наружной. Назначение противовоспалительных средств наружного действия является основным методом лечения детей с АД и не зависит от причин его возникновения. Однако характер наружной терапии должен определяться стадией активности кожного воспаления и его клиническими симптомами.
Противовоспалительные наружные средства можно разделить на две основные группы: топические глюкокортикостероиды (ГКС) и противовоспалительные препараты, не содержащие глюкокортикостероидов.
Эффективность ГКС наружного применения у пациентов с АД доказана многолетней практикой и многочисленными контролируемыми исследованиями. В настоящее время ГКС являются, безусловно, самыми эффективными противовоспалительными препаратами. Однако до недавнего времени как у врачей, так и у пациентов отмечалась стойкая «кортикостероидофобия», что объяснялось наличием побочных эффектов у ГКС предыдущего поколения (фторированных), вследствие чего эти препараты не были разрешены к использованию у детей раннего возраста. В настоящее время созданы и прошли контролируемые клинические испытания в педиатрической практике наружные ГКС «повышенной безопасности»: метилпреднизолона ацепонат (адвантан), мометазона фуроат (элоком), алклометазона дипропионат (афлодерм), гидрокортизона 17-бутират (локоид). Разрешены к применению у детей уже с 6-месячного возраста адвантан (эмульсия, крем, мазь и жирная мазь), афлодерм (крем и мазь) и локоид (мазь), а с 2-х лет — элоком (лосьон, мазь, крем).
Оценка эффективности и безопасности наружных ГКС наиболее важна именно для педиатрической практики. Дело в том, что кожа детей имеет анатомо-физиологические особенности, которые увеличивают риск возникновения побочных эффектов при использовании топических ГКС. Кожа детей более чувствительна к воздействию ГКС: препараты в большем количестве всасываются в кровоток, в связи с чем возрастает опасность повышения их концентрации в крови, а также развития местных побочных эффектов, связанных с угнетением синтеза коллагена и эластина в коже, митоза клеток. Поэтому так важно при назначении препаратов принимать во внимание возрастные ограничения, а длительность терапии следует определять в соответствии с инструкцией по применению данного лекарственного средства (во всех случаях она не должна превышать одного месяца при ежедневном использовании препарата). Кроме того, никогда не следует превышать рекомендованные дозировки (частоту нанесения на кожу). Так, адвантан и элоком достаточно использовать 1 раз в сут.
Учитывая длительное хроническое течение АД и необходимость в длительной наружной терапии, вопросы применения группы, всегда находились в центре внимания педиатров. На протяжении многих лет для лечения хронической и подострой стадии дерматита использовали такие средства, как препараты АСД III фракции, серы, дегтя, нафталанской нефти, окиси цинка, дерматола, ихтиола. Эффективность этих средств невелика, кроме того, большинство из них имеют резкий запах, загрязняют одежду. В настоящее время эти препараты используются все реже.
Самым последним достижением в области клинического применения наружных противовоспалительных препаратов, не содержащих стероиды, стало появление ингибитора кальциневрина — пимекролимуса (1% крем элидел). По механизму противовоспалительного действия пимекролимус представляет собой селективный ингибитор провоспалительных цитокинов. Принципиальное свойство пимекролимуса — липофильность, вследствие чего он распределяется в коже и не проникает в системный кровоток. Клиническое значение этого свойства — отсутствие системного действия и кумуляции, что позволяет использовать препарат достаточно продолжительное время. При раннем начале применения, с появлением первых признаков воспаления, элидел предотвращает развитие обострений и обеспечивает длительный контроль над заболеванием. Элидел хорошо переносится пациентами всех возрастных групп и может безопасно применяться на всех участках тела, включая чувствительные области — лицо, шею и кожные складки. Этот препарат прошел все необходимые контролируемые клинические испытания, подтвердившие его высокую эффективность и безопасность при лечении АД у детей начиная с 3-месячного возраста. Проведенное нами исследование также показало высокую эффективность и хорошую переносимость препарата у детей раннего возраста, страдающих атопическим дерматитом легкого и среднетяжелого течения без выраженных клинических признаков вторичного инфицирования.
Препарат наносится на кожу 2 раза в сут (при необходимости его можно наносить на обширные поверхности кожи), в сочетании с увлажняющими средствами, которые можно использовать сразу после применения препарата. Исключением является использование пимекролимуса сразу после купания, когда его наносят на кожу после увлажняющего средства.
При назначении наружного противовоспалительного лечения ребенку с АД исключительно важно правильно выбрать препарат, в зависимости от стадии АД и тяжести течения заболевания. Базисная противовоспалительная терапия в настоящее время проводится с использованием двух классов противовоспалительных препаратов: ГКС и пимекролимуса. При наличии у пациента тяжелого атопического дерматита терапию всегда следует начинать с назначения наружного ГКС. При легком и среднетяжелом АД выбор препарата определяется стадией заболевания и проводившейся ранее терапией: при обострении назначается пимекролимус, при отсутствии эффекта в течение 5 дней назначают наружный ГКС. При достижении положительной динамики можно перейти на терапию пимекролимусом, при необходимости — длительную, до года.
Таким образом, терапию наружными ГКС, по меткому выражению профессора Г. А. Самсыгиной, можно назвать «терапией пожара», в то время как при стихании воспаления или при умеренно выраженных воспалительных явлениях целесообразно использовать пимекролимус или другие противовоспалительные нестероидные наружные средства.
Инфекции кожи у пациентов с АД, особенно вызванные золотистым стафилококком (St. aureus), существенно осложняют течение атопического дерматита и ухудшают прогноз заболевания. При этом в ряде случаев наблюдаются как пиодермии, так и аллергические реакции на микрофлору кожи, а St. aureus может выступать в роли суперантигена. В случае неосложненной локализованной инфекции кожи ребенку можно назначить фукорцин, водный раствор метиленового синего и другие подобные антисептические средства. При недостаточной эффективности такого лечения используют мази с антибиотиками и антисептиками (гентамициновая, линкомициновая мази), противогрибковые мази (клотримазол, низорал) или препараты комбинированного действия, в состав которых входят антибактериальное, противогрибковое средство и наружный глюкокортикостероид (пимафукорт, тридерм и др.).
При назначении наружных противовоспалительных препаратов всегда следует помнить о необходимости максимально частого использования увлажняющих/смягчающих средств. По мере наступления ремиссии ни в коем случае нельзя уменьшать интенсивность увлажняющего лечения, так как сухость кожи сама по себе может провоцировать зуд и служить фактором развития обострения. Необходимо отметить, что для восстановления барьерной функции кожи нужно провести ее увлажнение (гидратацию, насыщение водой), а также восстановить ее липидный слой с помощью смягчающих средств. Многие современные препараты для наружного применения сочетают в себе оба эти свойства, что делает их применение более эффективным. Однако увлажняюще-смягчающие средства для ухода за кожей детей с АД не должны содержать стабилизаторов, отдушек, алкоголя. Минеральные масла, вазелин, ланолин также способны спровоцировать обострение АД, так как они ухудшают синтез липидов в коже. Хорошо зарекомендовали себя такие средства, как крем трикзера, атодерм, липикар, топикрем, мустела. Увлажняюще-смягчающее средство необходимо наносить достаточно часто, иногда 5–10 раз в сутки, чтобы кожа не оставалась сухой. После купания средство наносится сразу — на чуть влажную кожу.
Выбор оптимальной лекарственной формы препарата для наружного применения также имеет важное значение. Так, при остром воспалении с мокнутием наиболее эффективны примочки, аэрозоли, лосьоны, эмульсии; при остром воспалении без мокнутия — водные болтушки, аэрозоли, кремы, пасты; если воспаление носит подострый характер — кремы, мази; при хроническом воспалении — мази, жирные мази, а в очагах лихенизации — мази с кератолитическими свойствами.
Таким образом, только дифференцированный подход к терапии АД у детей может обеспечить стойкую ремиссию заболевания. Наружная терапия АД у детей включает использование противовоспалительных местных препаратов в сочетании с увлажняюще-смягчающими средствами и, при необходимости, антисептическими, антибактериальными и антимикотическими препаратами для местного применения. В период обострения заболевания наиболее важно рационально определить тактику противовоспалительной терапии.
При тяжелом течении АД назначают местные ГКС, при легком и среднетяжелом — сначала используют противовоспалительные препараты, не содержащие стероидов, а при отсутствии эффекта в течение 5 дней переходят на ГКС; при стихании острого воспаления вновь возвращаются к нестероидным препаратам, которые используют до достижения ремиссии АД. В период ремиссии можно ограничиться увлажняюще-смягчающими средствами, применяемыми «по потребности» (рис. 1). Такая стратегия наружной терапии АД несколько напоминает «ступенчатый подход» к базисной терапии бронхиальной астмы, когда врач определяет оптимальный выбор препаратов в зависимости от тяжести течения и степени контроля над симптомами заболевания. Весьма образно можно сравнить такой подход к наружной терапии АД с сигналами светофора (рис. 2): «красный» — тяжелое обострение, показаны ГКС, «желтый» — противовоспалительные средства, не содержащие стероидов, «зеленый» — увлажняюще-смягчающие средства. В Научно-практической программе Союза педиатров России «Атопический дерматит у детей: диагностика, лечение, профилактика» подчеркивается, что «только своевременное и адекватное лечение детей с атопическим дерматитом обеспечивает стойкую клиническую ремиссию заболевания».
О. В. Зайцева, доктор медицинских наук, профессор
РГМУ, Москва



 Читайте также:
Читайте также: 