что такое краниальный спазм
Мышечные дистонии
Симптомы дистонии
Мышечная дистония может быть в различных частях тела. Ранние симптомы могут включать в себя ухудшение почерка после написания нескольких строк, судороги в ногах или скованность в мышцах ног, могут возникать неожиданно как «гром среди ясного неба» или возникать после бега или ходьбы на некоторое расстояние. Возможно непроизвольное скручивание шеи, особенно после нагрузки или стресса. Иногда возникает непроизвольное частое моргание глаз, что может приводить к функциональной слепоте. Другие возможные симптомы это тремор и нарушения речи. Начальные симптомы могут быть очень незначительными и могут быть заметны только после длительных нагрузок, стресса или усталости. Со временем симптомы могут стать более явными и стойкими, но, иногда, они могут не прогрессировать.
У некоторых пациентов, симптомы дистонии появляются в детстве, в возрастном промежутке от 5 до 16 лет, чаще всего, в конечностях (ноге или в руке). При генерализованной дистонии дистонические движения могут быстро прогрессировать и вовлекать все конечности и туловище, но скорость прогрессирования обычно заметно замедляется после завершения пубертатного возраста.
У других пациентов, симптомы появляются в конце подросткового или раннего взрослого возраста. В таких случаях, дистония нередко начинается в верхних частях тела, а симптоматика прогрессирует медленно. Дистония, которая начинается в зрелом возрасте, чаще всего, остается фокальной или сегментарной дистонией.
Прогрессирование дистонии проходит несколько стадий. Первоначально дистонические движения преходящие и появляются только во время произвольных движений или стресса. В дальнейшем, у пациентов могут возникать дистонические ненормальные позы и движения во время ходьбы и, в конечном счете, даже в состоянии покоя. Дистонические движения могут со временем привести к стойким физическим дефектам, так как возникают укорочения сухожилий.
При вторичных дистониях вследствие травмы или инсульта у пациентов отмечаются аномальные движения только с одной стороны тела, которые могут появиться сразу после травмы головного мозга (инсульта) или через некоторое время после. Симптомы обычно не прогрессируют и не охватывают другие части тела.
Классификация дистоний
Одна из классификаций дистонии подразделяет их в зависимости от частей тела, вовлеченных в это состояние:
Некоторые типы дистонии выделяются как отдельные синдромы:
Торсионная дистония, которая ранее называлась мышечная деформирующая дистония является редкой формой дистонии, имеет генетическую детерминированность, обычно начинается в детстве и неуклонно прогрессирует. Торсионная дистония приводит к выраженным физическим дефектам и нередко к тяжелой инвалидизации. Исследования генетиков выявили причину этой формы дистонии (у многих пациентов имелись мутации в гене под названием DYT1). Было также отмечено, что этот ген ассоциирован не только с генерализованной дистонией, но и с некоторыми формами фокальной дистонии. Тем не менее, есть данные, что большинство дистоний не связаны с этим дефектом гена и имеют неизвестную причину.
Краниальная дистония это термин, используемый для описания дистонии, которая влияет на мышцы головы, лица и шеи. Оромандибулярная дистония затрагивает мышцы челюсти, губ и языка. Челюсть, может выдвигаться вперед, опускаться или закрываться и возможны нарушения глотания и речи. Спастические дисфония поражает мышцы гортани, которые контролируют речь, что может вызвать нарушения речи, дыхания или хриплость голоса. Синдром Мейга является сочетанием блефароспазма и оромандибулярной дистонии и иногда спастической дисфонии.Спастическая кривошея также иногда классифицируется, как краниальная дистония.
Как правило, ДЗД начинается в детстве или в подростковом возрасте, с прогрессирующим ухудшением процесса ходьбы, а в некоторых случаях и наличием спастичности. При дистонии Segawa, симптомы могут колебаться в течение дня от относительной мобильности утром, с постепенным ухудшением в дневное и вечернее время, а также после физических упражнений. Диагноз ДЗД может быть не выставлен своевременно, так как эта форма дистонии по проявлениям напоминает по симптоматике церебральный паралич. Кроме того, существуют формы дистонии, которые могут иметь четкую генетическую причину: DYT1 дистония является редкой формой доминантно наследуемой генарализованной дистонии, которая может быть вызваны мутацией в гене DYT1. Эта форма дистонии обычно начинается в детстве, сначала влияет на конечности, и неуклонно прогрессирует, часто вызывая инвалидизацию. Поскольку эффекты мутации гена проявляются не всегда, у некоторых людей с наличием мутации этого гена может не быть проявлений дистонии.
В последнее время исследователи выявили еще одну генетическую причину дистонии связанную связано с мутациями в гене DYT6. Дистония вызванная мутацией в гене DYT6 часто проявляется как черепно-лицевая дистония, цервикальная дистонии или дистония руки.
Механизм развития дистонии
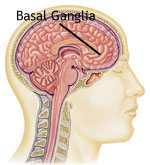
Приобретенные дистонии, которые также называются вторичные дистонии, являются результатом влияния экзогенных факторов или заболеваний, приводящих к повреждению базальных ганглиев. Родовая травма (в частности, из-за гипоксии мозга), некоторые инфекции, реакция на некоторые лекарства, тяжелые металлы или отравления окисью углерода, травмы, или инсульт могут привести к появлению дистонических симптомов. Дистонии также могут быть симптомами других заболеваний, некоторые из которых могут быть наследственными.
Около 50% случаев дистонии не имеют никакой связи с заболеваниями или травмами и называются первичной или идиопатической дистонией.
Некоторые случаи первичной дистонии могут иметь различные типы наследственных паттернов.
Лечение
Хирургические методы лечения в некоторых случаях могут быть рекомендованы отдельным пациентам, когда лекарства оказываются не эффективны или побочные эффекты являются слишком серьезными. В отдельных случаях при выраженной генерализованной дистонии проводится хирургическая деструкция части таламуса, глубокой структуры мозга контролирующей движения. Нарушение речи является основным риском такой процедуры, так как таламус располагается около структур головного мозга, контролирующих речь. Хирургическая денервация мышц иногда помогает при фокальной дистонии, в том числе при блефароспазме, спазматической дисфонии и кривошее. Но результаты таких денерваций не очень обнадеживающие в долгосрочной перспективе.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Международный неврологический журнал 2 (48) 2012
Вернуться к номеру
К вопросу о краниовертебральной дисфункции и особенностях ее диагностики: научный обзор и личные наблюдения
Авторы: Зозуля И.С., д.м.н., профессор1, Бредихин А.В., к.м.н.2, Бредихин К.А.2, Зозуля А.И., к.м.н.1, Чеха О.А.2, 1Национальная медицинская академия последипломного образования имени П.Л. Шупика, г. Киев, 2Неврологическое отделение, 4-я городская больница, г. Никополь
Версия для печати
В работе приведены анатомо-физиологические и биомеханические особенности краниовертебральной области, описание клинико-неврологического, вертеброневрологического, мануального и параклинического исследования, которые позволяют определить выраженность нарушений вертебродинамики, установить тип патобиомеханических и патобиокинематических расстройств, выявить неоптимальные двигательные стереотипы, постуральный дисбаланс мышц, гипермобильность, нестабильность, функциональные блоки ПДС, рефлекторные синдромы и уточнить клинический диагноз; описаны клинические синдромы при краниовертебральной дисфункции, их диагностика с помощью нейровизуализирующих методов и диагностических тестов.
Summary. The paper focuses on anatomic, physiologic and biochemical peculiarities of cranio-vertebral region, description of clinical and neurological, vertebroneurological, manual and paraclinical examination, which allows us determine the intensity of vertebrodynamic disorders, define the type of pathobiomechanic and pathobiocinematic disturbances, reveal nonoptimal locomotor stereotypes, postural muscles imbalance, hypermobility, instability, functional trochleas of PMI, reflex syndromes and precise the diagnosis. There has been given the description of clinical syndromes in cranio-vertebral dysfunction, their diagnosis using neuroimaging and diagnostic tests.
Резюме. У роботі наведено анатомо-фізіологічні й біомеханічні особливості краніовертебральної ділянки, опис клініко-неврологічного, вертеброневрологічного, мануального й параклінічного дослідження, що дозволяють визначити вираженість порушень вертебродинаміки, визначити тип патобіомеханічних і патобіокінематичних розладів, виявити неоптимальні рухові стереотипи, постуральний дисбаланс м’язів, гіпермобільність, нестабільність, функціональні блоки ХРС, рефлекторні синдроми й уточнити клінічний діагноз; описані клінічні синдроми при краніовертебральній дисфункції, їх діагностика за допомогою нейровізуалізації і діагностичних тестів.
Краниовертебральная дисфункция, цервикогенная головная боль, нестабильность, функциональные блоки ПДС, краниальная остеопатия, рефлекторные синдромы.
Key words: cranio-vertebral anomalies, cervicogenic headache, instability, functional trochleas of PMI, cranial osteopathy, reflex syndromes.
Ключові слова: краніовертебральна дисфункція, цервікогенний головний біль, нестабільність, функціональні блоки ХРС, краніальна остеопатія, рефлекторні синдроми.
/29/29.jpg)
Краниовертебральная дисфункция может сопровождаться цервикогенной головной болью, которая возникает на фоне нарушения биомеханики позвоночника, миофасциальной дисфункции с формированием локального мышечного спазма и триггерных точек. Цервикогенная головная боль может развиваться по трем механизмам: сосудистому (вазомоторный, ишемический и венозный), невралгическому и мышечного напряжения (Морозова О.П., Ярошевский А.А., Здыбский В.И., 2009).
Рефлекторный спазм при растяжении нижней косой мышцы головы в сочетании с гиперфлексией провоцирует подвывих атлантоосевого сустава. При этом между листками фасции мышцы могут быть зажаты большой затылочный нерв и затылочная артерия, которая приближается к межпозвонковому суставу СIСII на стороне, противоположной повороту головы (Богородинский Д.К., Скоромец А.А., 2008).
Нестабильность в краниовертебральной зоне может также сопровождаться хроническим динамическим подвывихом в атлантоокципитальном и атлантоаксиальном суставах (ААС). На стороне подвывиха (заднего смещения боковой массы атланта) в мышцах отмечается умеренная атрофия (дистрофия мышечных волокон), а на противоположной стороне — гипертрофия мышечных волокон (Скробогач М.И., Лиев А.А., 2009).
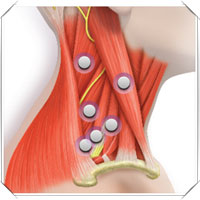
В то же время нарушение краниовертебральной биомеханики приводит к появлению спазма мышц головы и шейного отдела позвоночника, экстравертебральных мышц, контрактурам этих мышц, возникновению в них латентных триггерных точек (мышечных, фасциальных, мышечносвязочных, связочнокостных), регионарному дисбалансу мышц. Развиваются функциональные мышечные, фасциальные, мышечносвязочные, дуральные краниовертебральные блоки C0CI, CICII (Иваничев Г.А., 2008), возникают ирритативнорефлекторные синдромы:
1) мышечнотонические (спазм мышц, боль);
2) миофасциальные (мышечный спазм, образование в напряженных мышцах болезненных мышечных уплотнений, активных или латентных триггерных точек);
3) болевые, так как появляются и нарастают очаги патологической ноцицептивной импульсации (Жарков П.Л., 1994).
В результате формируются следующие клинические синдромы: цервикокраниалгия, цервикалгия, цервикобрахиалгия, цервикопекталгия (два последних возникают при патологии в нижнешейном отделе позвоночника) (Жарков П.Л., 1994).
Ключевую роль в перераспределении веса тела и формировании опорной функции нижних конечностей играет краниовертебральный переход (Иваничев Г.А., 2008).
Краниовертебральная область, в частности уровень C0CICII, является стратегической зоной в силу анатомических мышечных связей. Кинетические дисфункции на этом уровне изменяют паттерны сфенобазилярного синхондроза (СБС), что приводит к изменению первичного дыхательного механизма (Новосельцев С.В., 2009).
Не менее важна функция участия шейного отдела позвоночника в краниосакральном механизме. Твердая мозговая оболочка спинного мозга плотно прикрепляется к большому затылочному отверстию, атланту и аксису, поэтому любые нарушения подвижности этой зоны влияют на краниосакральный механизм (Орел А.М., 2009).
По данным G. Goodheart (1968), снижение тонуса поясничноподвздошных мышц связано с наличием функционального блока С0С1.
Функциональная блокада краниовертебральной области может сопровождаться вторичными блокадами крестцовоподвздошного сочленения (Иваничев Г.А., 2008).
Таким образом, дисфункции в краниовертебральной области находятся в сфере внимания невропатологов, вертебрологов, специалистов по мануальной терапии и остеопатии, в том числе краниальной. Все это свидетельствует о необходимости комплексного подхода к диагностике данной проблемы.
Анатомические и биомеханические особенности краниовертебральной области
Два первых шейных сустава обеспечивают подвижность головы. Позвонки краниовертебральной зоны обеспечивают ротацию головы, защиту спинного мозга и являются мощной рефлексогенной зоной (Орел А.М., 2009). Шейный сустав между затылочной костью и атлантом обеспечивает сгибание и разгибание с элементами раскачивания или кивания и незначительный наклон головы в бок. Движения «сгибание — разгибание» имеют объем подвижности в пределах 22–24°. Боковой наклон головы составляет 5–10°. Ротация и наклон в сторону в атлантозатылочном (АЗ) суставе происходят в противоположных направлениях. Исследование сегментарной ротации позвоночнодвигательного сегмента (ПДС): объем резервного движения составляет 3–5°.
АЗ сустав — комбинированный, в нем осуществляются движения вокруг сагиттальной (наклоны в стороны) и фронтальной (сгибание и разгибание) осей. Во время наклона одновременно происходит резкий поворот. Характерно, что голова больного наклоняется в одну сторону, а поворачивается в другую (Иваничев Г.А., 2008).
По Иваничеву Г.А., суммарный объем движений в суставе С0СI вокруг фронтальной оси составляет 15°, вокруг сагиттальной оси — до 8–10° (при пружинировании), наклон вправо сопровождается поворотом атланта влево. Аксис отличается наличием зубовидного отростка, вокруг которого вращается (вокруг вертикальной оси) атлант, а с ним и череп.
Атлантоосевой сустав обеспечивает аксиальную ротацию в каждую сторону в пределах 45–47° (Боренштейн Д.Г. и соавт., 2005; Симонс Д.Г. и соавт., 2005). Суммарный объем движений по Боренштейну Д.Г. (2005) вокруг фронтальной оси С0СIСII составляет 23° (С0СI — 13°, СIСII — 10°). Наклон головы начинается с краниовертебрального перехода, наклон в сторону сопровождается ротацией аксиса в противоположную сторону, вслед за этим происходит ротация атланта (Иваничев Г.А., 2005). Позвонки СIСII имеют 3 сустава: два боковых между суставными отростками и срединный сустав Крювелье.
На латеральной массе атланта расположены верхняя и нижняя суставные поверхности, или фасетки. Верхние суставные фасетки сочленяются с затылочной костью, а нижние — со вторым шейным позвонком. На внутренней поверхности позвонка СI имеется фасетка для сочленения с зубовидным отростком позвонка СII. На задней поверхности зуба имеется также суставная поверхность с синовиальной бурсой.
Верхние суставные фасетки позвонка СII больше повернуты кверху, назад и кнаружи. В каудальном направлении суставные отростки в шейных позвонках появляются на уровне СIIСIII. Суставные фасетки заключены в суставную капсулу, которая покрыта синовиальной оболочкой (Боренштейн Д.Г. и соавт., 2005).
Поверхности парных суставов находятся на теле позвонка, а не на ножках дужки, как, например, на нижележащих. Для правого дугоотростчатого сустава (СIIСIII) характерны правовращающие спиралевидные движения, для левого — левовращающие (Васильева Л.Ф., 2000).
Прикрепление мышц. Затылочная и трапециевидная мышцы прикрепляются кзади и внутри по верхнезатылочной изогнутой линии.
Подзатылочные мышцы тонко контролируют подвижность в этих двух важных суставах шеи и участвуют в стабилизации головы. При флексии линейным смещением является смещение влево для правого сустава и вправо — для левого (т.е. медиально) (Васильева Л.Ф., 2000).
Подзатылочные мышцы, соединяющие атлант с черепом (малая прямая задняя мышца головы и верхняя косая мышца головы), функционируют как разгибатели головы. Две мышцы — ротаторы головы (нижняя косая мышца, соединяющая осевой позвонок с атлантом, и большая прямая задняя мышца головы, соединяющая осевой позвонок с черепом) вращают голову в сторону максимальной мышечной активности. Большая прямая задняя мышца головы обеспечивает сгибание и ротацию. При разгибании шеи главным синергистом подзатылочных мышц является полуостистая мышца головы. При повороте головы главными синергистами на этой же стороне являются ременные мышцы головы и контралатеральная грудинноключичнососцевидная мышца. Главными антагонистами подзатылочных мышц служат контрлатеральная нижняя косая мышца головы и большая прямая задняя мышца головы. Верхняя косая мышца головы наклоняет голову в латеральную сторону.
При минимальном наружном сгибании шеи синергистом является прямая латеральная мышца головы, проходящая от верхней поверхности поперечного отростка атланта и поворачивающая вбок и вверх до наружной части затылочной кости, а антагонистами — контрлатеральные верхняя косая мышца и прямая латеральная мышцы головы (Симонс Д.Г. и соавт., 2005). Изолированные движения в отдельных ПДС осуществляют в основном короткие мышцы позвоночника (Васильева Л.Ф., 2000).
Самый внутренний слой твердой мозговой оболочки спинного мозга, не прерываясь, переходит в полость черепа и образует внутреннюю пластинку твердой мозговой оболочки головного мозга. Средний слой твердой мозговой оболочки проходит через большое затылочное отверстие и превращается в наружный слой твердой мозговой оболочки головного мозга, непосредственно прилегая к внутренней поверхности костей черепа. Наружный слой вплетается в наружный слой надкостницы затылочной кости. Твердая мозговая оболочка, состоящая из коллагеновых волокон, в исходном положении имеет волнообразную форму, поэтому при разгибании она также может удлиняться (Шевелев И.Н., Гуща А.О., 2008). Твердая мозговая оболочка имеет ряд прикреплений к структурам позвоночного столба: а) задняя поверхность зубовидного отростка второго шейного позвонка; б) задняя поверхность тела третьего шейного позвонка; в) внутренняя поверхность крестцового канала на уровне второго крестцового сегмента (Чикуров Ю.В., 2004). Краниосакральный ритм был описан У. Сатерлендом.
Краниальная остеопатия занимается изучением волнообразной пульсации головного и спинного мозга, не зависимой от сердечного ритма и дыхания. Данная пульсация связана с ритмическим сокращением клеток нейроглии с частотой 8–14 раз/мин. Краниосакральный механизм (КСМ), или первичный дыхательный механизм, включает в себя отдельно 5 компонентов:
1) головной и спинной мозг имеют собственную микроподвижность;
2) флюктуация цереброспинальной жидкости (образование, циркуляция и резорбция ликвора);
3) подвижность мембран реципрокного натяжения (твердая мозговая и спинальная мозговая оболочки) и фасций. Твердая мозговая оболочка, имеющая плотное прикрепление к затылочной кости и крестцу, постоянно совершает минимальные передвижения внутри позвоночного канала (Орел А.М., 2009);
4) непроизвольная подвижность черепа на уровне швов;
5) подвижность крестца между подвздошными костями.
Дисфункция одного компонента сказывается на другом, т.к. характерна синхронность для подвижности костей черепа и крестца (Новосельцев С.В., 2009).
Краниосакральный механизм включает фазу первичного вдоха и фазу первичного выдоха. Во время фазы вдоха происходит активное сокращение ткани мозга в переднезаднем направлении и расширение в латеральном направлении, вертикальный диаметр уменьшается. Во время фазы первичного выдоха КСМ происходит пассивная релаксация мозга в переднезаднем направлении и сжатие в латеральном направлении, вертикальный диаметр увеличивается (Егорова И.А., 2006).
Чикуров Ю.В. (2004 г.) отмечает, что краниосакральный ритм состоит из фазы флексии (инспирации) и экстензии (экспирации). В фазу флексии внутричерепное давление повышается, происходит повышение объема черепа, os sphenoidale движется в вентральном и каудальном направлении, одновременно os occipitale совершает движение в каудальном и дорсальном направлении. Данную фазу плавно сменяет фаза экстензии, в которой осуществляется активация резорбции ликвора, уменьшение объема черепа и движение костей происходит в обратном направлении. Краниосакральный ритм передается всему телу. В фазе флексии руки и ноги выполняют ротацию кнаружи, в фазе экстензии — вовнутрь. В момент флексии os occipitale происходит заднее опрокидывающее движение атланта вдоль фронтальной оси, во время которого его передняя дуга движется в краниальном направлении, а задняя — в каудальном. В момент экстензии осуществляется опускание клиновидной части затылочной кости, натяжение передней продольной связки, передней атлантоокципитальной мембраны, при этом происходит краниальный подъем задней дуги атланта и, соответственно, переднее опрокидывающее движение атланта синхронно с экстензионным движением os occipitale (Чикуров Ю.В., 2004).
Известно, что в норме респираторный и краниосакральный вдох или флексионная фаза первичного дыхательного механизма сопровождается биомеханической экстензией, выдох — биомеханической флексией затылочной кости, грудных позвонков и крестца, а шейные и поясничные позвонки двигаются в обратном направлении. Таким образом, в переходных зонах шейного, грудного и поясничного отделов позвоночника С0СI, СVIIТhIТhIIТhXIТhXIILI, LVSI позвонки двигаются в противофазе, когда флексия одного позвонка сопровождается экстензией другого, аналогично движению клиновидной и затылочной костей в сфенобазилярном синхондрозе (Шишмаков Ю.В., 2008).
Обследование включает клиниконеврологическое, вертеброневрологическое, мануальное, остеопатическое и параклиническое исследования, что позволяет определить выраженность нарушений вертебродинамики, определить тип патобиомеханических и патобиокинематических расстройств, выявить неоптимальный двигательный стереотип, постуральный дисбаланс мышц, гипермобильность, нестабильность, функциональные блокады ПДС, рефлекторные синдромы и уточнить клинический диагноз.
Мануальное обследование, тестирование включает визуальную диагностику, анализ объема активных и пассивных движений мышц, объема пассивных движений в краниовертебральной области, суставную игру, пальпацию, выявление триггерных точек.
Визуальная диагностика позволяет определить статикодинамическую дисфункцию позвоночника, а именно:
— выявить неоптимальность статики, смещение проекции общего центра тяжести относительно срединного отвеса вперед, назад и в стороны с учетом расстояния между стопами;
— при оценке положения головы в пространстве и определении регионарного постурального дисбаланса мышц может наблюдаться:
а) вынужденная флексия или экстензия (определяется с помощью отвеса, фиксируется отклонение от точки Бай Хуэй, которая находится на середине линии, соединяющей верхушки ушных раковин, в сагиттальной плоскости вперед или назад) (Мачерет Е.Л., Лысенюк В.П., Самосюк И.З., 1986);
б) вынужденная латерофлексия (определяется отклонение от точки Бай Хуэй во фронтальной плоскости влево или вправо, отклонение от линии, соединяющей наружные слуховые проходы, или смещение верхушек ушных раковин относительно горизонтальной линии);
в) для оценки вынужденной ротации головы относительно вертикальной оси тела в горизонтальной плоскости производится осмотр положения головы и выявление смещения линии, соединяющей наружные слуховые проходы относительно горизонтальной плоскости;
г) определение наличия вынужденных спиралевидных движений вокруг вертикальной оси (сочетание ротации и краниокаудального смещения);
д) определение наличия вынужденного спиралевидного движения вокруг фронтальной оси (сочетание флексии и экстензии с латеральным смещением);
е) определение наличия вынужденного спиралевидного движения вокруг сагиттальной оси (сочетание латерофлексии с вентральным или дорзальным смещением);
ж) определение наличия вынужденного сочетания нескольких угловых (вращательных) движений в левую или правую сторону. Следует отметить, что спиралевидные движения начинаются с уровня СIIСIII позвонков книзу;
з) выявление изменения изгибов позвоночника: лордоз, кифоз, их усиление или уплощение, наличие деформаций;
— определить совпадение или противоположное смещение направления проекции регионарного центра тяжести от общего центра тяжести (для оценки статики обращают внимание на степень смещения регионарного центра тяжести, для оценки динамики — на объем движений) (Васильева Л.Ф., 2000). Миоадаптивные синдромы (изменения двигательного стереотипа) — при изменении позы в пораженной части позвоночника, другие его отделы компенсаторно меняют свое расположение (Попелянский Я.Ю., 2009);
— определить (визуально, пальпаторно) неоптимальность динамики, дисфункции мышц и суставов:
а) визуальная диагностика неоптимальной динамики включает:
— определение неоптимального динамичного стереотипа, определение атипичного моторного паттерна (оцениваются одновременность и плавность движений, достаточный объем, отсутствие дополнительных движений в соседних регионах);
— определение неоптимальной динамики мышц и суставов. При этом дисфункция мышц определяется выявлением гипертоничных и укороченных мышц, сближением мест их прикрепления, выявлением гипотоничных и расслабленных мышц (диагностические критерии функциональной мышечной гипотонии: в статике — взаимоудаление мест прикрепления, в динамике — запоздалое включение, выполнение того движения, в котором она является агонистом, при мануальномышечном тестировании — снижение силы сопротивления руке врача во второй фазе изометрического сокращения, при пассивном растяжении мышцы — снижение активности стрейчрефлекса) (Васильева Л.Ф., 2004), выявлением переходных форм — укороченногипотоничная мышца, укорочение фасциального ложа, растянутая гипертоническая мышца (эксцентрическое сокращение) и их влияние на смещение центра тяжести региона;
б) опережающее или запаздывающее включение моторного паттерна (Васильева Л.Ф., 2000, 2002, 2003, 2009).
— определяют наличие патобиомеханически значимых функциональных блоков:
а) положение остистого отростка (флексия, экстензия, ротация влево, вправо, латерофлексия влево, вправо); расширение межостистого промежутка свидетельствует о флексионном положении ПДС и ограничении разгибания в нем. Сужение межостистого промежутка — признак экстензивного положения ПДС и ограничения сгибания. Направление мышечной тяги коротких межпозвонковых мышц приводит к смещению остистого отростка выше расположенного позвонка каудодорзолатерально.
Проводится оценка изменения положения остистого отростка относительно соседних остистых отростков в исходном положении и после совершения движения (подъем вверх, опущение вниз). При функциональном блоке, реализованном посредством миофиксации, будут ограничены все 3 плоскости движения.
Для функционального блока в направлении флексии характерно в исходном положении смещение остистого отростка вверх.
Для функционального блока в направлении экстензии характерно в исходном положении смещение остистого отростка вниз.
При ротации позвонка вправо его тело смещается вправо, а остистый отросток — влево.
При ограничении ротации вправо остистый отросток блокированного позвонка не смещается.
Для ФБ в направлении латерофлексии характерно ограничение движения при выполнении латерофлексии в соответствующую сторону.
Отсутствие участия исследуемого позвонка в динамике (в движении, провоцирующем боль) и наличие «остановленного движения» в 3 плоскостях в статике свидетельствуют в пользу наличия патобиомеханически значимого ФБ (преимущественно суставного генеза), нарушающего динамику исследуемого отдела позвоночника (Васильева Л.Ф., 2000).
Исследование C0CIсочленения осуществляется покачиванием и наклоном головы, раскачиванием, киванием или проводится определение ограничения подвижности в атлантоокципитальном суставе, определяется в положении больного лежа на спине, голова и шея находятся в положении сгибания, чтобы изолировать АО сустав. Затем оценивают состояние ротации головы вправо и влево.
Исследование пассивного наклона в шейнозатылочном сочленении назад («закив») и вперед («предкив») осуществляют в положении больного лежа на спине и в сторону («кив») (Ситель А.Б., 2008).
Нарушение функции АЗ сустава (больной лежит на спине), пальцы врача укладываются под основание затылка, больной в это время совершает попытку «прижать подбородок». Об отсутствии блокады в АЗ суставе (I сустав) можно судить с помощью пробы: при нормальной мобильности сустава ощущается «люфт» при нажатии на подбородок (Попелянский А.Я., 2003).
Оценку пространственного положения поперечных отростков проводят при пальпации, определяя амплитуду движений поперечных отростков СI при наклоне влево и вправо, наличие пассивных движений влево и вправо.
Определяют наличие функциональной блокады в двигательном сегменте СIСII при легком сгибании вперед шейного отдела позвоночника и вращают голову в стороны Список литературы
1. Богородинский Д.К., Скоромец А.А. Краниовертебральная патология. — М.: ГЭОТАРМедиа, 2008. — 288 с.
2. Боренштейн Д.Г., Вадель С.В., Боден С.Д. Боли в шейном отделе позвоночника: диагностика и комплексное лечение: Пер. с англ. — М.: Медицина, 2005. — 792 с.
3. Васильева Л.Ф. Мануальная диагностика и терапия (клиническая биомеханика и патобиомеханика): Руководство для врачей. — СПб.: Фолиант, 2000. — 400 с.
4. Васильева Л.Ф. Нейрофизиологическое обоснование функциональной слабости мышц // Прикладная кинезиология. — 2002. — № 1(1). — 1925.
5. Васильева Л.Ф. Клиника и визуальная диагностика укороченных мышц: Учебное пособие. — М., 2003. — 168 с.
6. Васильева Л.Ф. Нейрофизиологическое обоснование формирования болевых синдромов, провоцирующихся динамикой // Прикладная кинезиология. — 2004. — № 2(5). — 1618.
7. Васильева Л.Ф. Гипотония мышц, мышечный дисбаланс и боль // Прикладная кинезиология. — 2009. — № 2(5). — 913.
8. Егорова И.А. Краниальная остеопатия: Руководство для врачей. — СПб.: Издательский дом СПбМАПО, 2006. — 488 с.
9. Жарков П.Л. Остеохондроз и другие дистрофические изменения позвоночника у взрослых и детей. — М.: Медицина, 1994. — 240 с.
10. Зозуля І.С., Бредихін К.О., Бредихін О.В., Зозуля А.І. Спосіб лікування вертеброгенної цервікалгії, що обумовлена дегенеративними змінами міжхребцевих дисків в сполученні з порушенням функцій суглобів і мязово зв’язкового апарату. — Патент України № 28701; 2007.
11. Зозуля И.С., Бредихин А.В., Бредихин К.А., Зозуля А.И. О сенсорномышечнотоническом (миофасциальном) синдроме и его лечении // Міжнародний неврологічний журнал. — 2009. — № 6(28). — 511.
12. Зозуля И.С., Бредихин А.В. Миофасциальный болевой синдром: диагностика, лечение // Укр. мед. часопис. — 2011. — № 3(83). — 5155.
13. Иваничев Г.А. Мануальная медицина: Учебное пособие. — Казань: ИдеалПресс, 2008. — 488 с.
14. Крыжановский Г.Н. Общая патофизиология нервной системы. — М., 1997. — 360 с.
15. Крыжановский Г.Н. Детерминантные структуры в патологии нервной системы. Генераторные механизмы нейропатологических синдромов. — М.: Медицина, 1980. — 360 с.
16. Крыжановский Г.Н. Общая теория патофизиологических и психопатологических синдромов // Журнал неврологии и психиатрии. — 2002. — № 11. — 413.
17. Конова Б.Н., Моисеев В.В. Ультразвуковое допплерографическое исследование как подтверждение механизма вазомоторных спинальных расстройств у пациентов с цервикальной миелопатией, обусловленной патологией сегментарного отдела вегетативной нервной системы // Международний неврологічний журнал. — 2009. — № 4(29). — 9296.
18. Кэрол Монхейм, Диана Лавэ. Руководство по миофасциальному расслаблению. — 144 с.
19. Кліменко О.В., Головченко Ю.І., Каліщук Т.М., Слободін і соавт. Структура дегенеративнодистрофічних захворювань хребта: клініка, діагностика та лікування // Consilium Medicum Ukraina. — 2008. — Т. 2, № 11.
20. Луцик А.А. Патогенез клинических проявлений спондилоартроза // Международний неврологічний журнал. — 2009. — № 3(25). — 130135.
22. Морозова О.Г., Ярошевский А.А., Здыбский В.И. Современные представления о цервикогенной головной боли и принципах ее терапии // Рефлексотерапія в Україні: досвід і перспективи. Київ 2930 вересня 2009 р. — К.: Віпол, 2009. — 141143.
23. Морозова О.Г., Ярошевский А.А. Цервикогенная головная боль: современные представления и тактика лечения // Міжнародний неврологічний журнал. Головная боль (тематический выпуск). — 2009. — 4051.
24. Головная боль напряжения в международной классификации головных болей второго пересмотра (раздел 2) // Міжнародний неврологічний журнал. Головная боль (тематический выпуск). — 2009. — 8083.
25. Новосельцев С.В. Введение в остеопатию // Частная краниальная остеопатия: Практическое руководство для врачей. — СПб.: Фолиант, 2009. — 352 с.
26. Орел А.М. Рентгендиагностика позвоночника для мануальных терапевтов. — М.: Издательский дом «ВидарМ», 2006. — Т. I. Системный анализ рентгенограмм позвоночника. Рентгенодиагностика аномалий развития позвоночника. — 312 с.
27. Орел А.М. Рентгендиагностика позвоночника для мануальных терапевтов.— М.: Издательский дом «ВидарМ», 2009. — Т. II. Рентгеноанатомия позвоночника. Наследственные системные заболевания, проявляющиеся изменениями в позвоночнике. Дегенеративнодистрофические заболевания позвоночника. Системные концепции функционирования, развития и изменения позвоночника. — 388 с.
28. Попелянский Я.Ю. Ортопедическая неврология, вертеброневрология: Руководство для врачей. — Казань, 1997. — Т. I. Синдромология. — 554 с.
29. Попелянский А.Я. Клиническая пропедевтика мануальной медицины. — М.: Медпрессинформ, 2003. — 135 с.
30. Попелянский Я.Ю. Развитие отечественной вертеброневрологии // Міжнародний неврологічний журнал. — 2009. — № 3. — 911.
31. Подчафурова Е.В., Яхив Н.Н. Боль в спине. — М.: ГЭОТАРМедиа, 2010. — 368 с.
32. Симонс Д.Г., Тревелл Ж.Г., Симонс Л.Р. Миофасциальные боли и дисфункции; руководство по триггерным точкам: Пер. с англ.: В 2 т. — 2е изд. — М.: Медицина, 2005. — 1192 с.
33. Скоробогач М.И., Лиев А.А. Роль фасций в патогенезе миофасциального болевого синдрома шеи и плечевого пояса у детей: клиникоанатомические экспериментальные исследования // Международний неврологічний журнал. — 2009. — № 4(26). — 105110.
34. Ситель А.Б. Мануальная терапия спондилогенных заболеваний: Учебное пособие. — М.: Медицина, 2008. — 408 с.
35. Самосюк И.З., Пашковский И.Б., Самосюк Н.И. и соавт. Невропатические, миофасциальные и туннельные болевые синдромы (клиника, диагностика, лекарственные и физические методы терапии). — К.: НМЦ Мединтех, 2004. — 280.
36. Ульрих Э.В., Мушкин Ф.Ю. Вертебрология в терминах, цифрах, рисунках. — СПб.: Элби, 2002.
37. Фергюссон Л.У., Гервин В. Лечение миофасциальной боли: Клиническое руководство: Пер. с англ. / Под ред. М.Б. Циркунова, М.А. Еремушкина. — М.: Медпрессинформ, 2008. — 544 с.
38. Чикуров Ю.В. Краниосакральная терапия. — М.: Триада Х, 2004. — 144 с.
39. Шевелев И.Н., Гуща А.О. Дегенеративнодистрофические заболевания шейного отдела позвоночника. — М.: АБВпресс, 2008. — 176 с.
40. Шишмаков Ю.В. Дисфункции позвоночного ритма в практике прикладного кинезиолога // Прикладная кинезиология. — 2008. — № 10–11. — 21.
41. Gaymans F. Die Bedeutung der Atemtypen fur Mobilisation Wirbelsаule // Man. Med. — 1990. — № 18. — 5. — 96100.
42. Olsen I Clinical and pathophysological observations in migraine and tension headache explained by integration of vascular // Supraspinal and myofascial inputs Pain. — 1991. — 46. — 125132.