что такое кмн в гинекологии
Кмн, дмн, профессор – насколько это важно при выборе врача?
Обзор
Принято считать, что врач, имеющий степень кандидата или доктора медицинских наук (к.м.н. или д.м.н.), по умолчанию является профессионалом самого высокого уровня. Однако, при выборе лечащего врача, стоит, если это возможно, уточнить тему исследования, над которой доктор работает в настоящее время, или же в рамках которой была защищена его диссертация. Иногда бывают ситуации, когда период активной научной деятельности врача приходился на последние курсы обучения в вузе, и ученая степень была присвоена за заслуги в теоретической, а не в практической отрасли медицины.
Наличие научных публикаций, рационализаторских предложений, патентов и в особенности — кандидатской или докторской диссертации — у врача являются подтверждением его высокого интеллекта и способностей к организованной и напряженной работе. Кроме того, специалисты, прошедшие обучение в аспирантуре, в обязательном порядке проходят курсы философии, английского языка, медицинской статистики, а, значит, обладают более широкими взглядами на жизнь, имеют возможность быть в курсе последних научных открытий и разработок.
Все сказанное говорит о том, что есть объективные основания рассчитывать на более высокую квалификацию врача, имеющего ученую степень. Однако гарантий того, что такой доктор сможет решить медицинскую проблему, которая окажется не по зубам «обычному» специалисту, не существует. Так, на рекомендательных сервисах встречаются отрицательные отзывы в адрес работы и кандидатов, и докторов медицинских наук.
Если у вас тяжелое заболевание или сложный диагностический случай, то, безусловно, стоит нацеливаться на поиск врача со степенью. В других ситуациях этот фактор, вряд ли, должен играть решающую роль.
Другие статьи по темам:
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительных целей и носят рекомендательный характер. При появлении симптомов, пожалуйста, обратитесь к врачу.
Несостоятельность мышц тазового дна. Причины, симптомы и лечение
1. Общие сведения
Несостоятельность (в западной литературе – релаксация) мускулатуры малого таза представляет собой острую и актуальную проблему современной гинекологии, широко распространенную среди рожавших женщин. Прогрессирующая утрата тонуса мышц и связок тазового дна в конечном счете приводит к пролапсу (провисанию) расположенных здесь органов выделительной и репродуктивной систем, что в свою очередь негативно сказывается на сексуальной активности, психологическом состоянии и общем качестве жизни женщины. Кроме того, несостоятельность тазового мышечно-связочного аппарата связана с риском многочисленных серьезных осложнений и вторичных, присоединившихся заболеваний.
Согласно имеющимся медико-статистическим данным, страдают 30-40% женщин (частота некоторым образом зависит от региона), причем до 10% объективно нуждаются в хирургической коррекции. У большинства симптоматика начинает быстро развиваться и усугубляться в период пре- и постменопаузы, однако как минимум треть пациенток пребывает в наиболее активном репродуктивном возрасте, что придает проблеме не только сугубо клиническую, но и медико-социальную значимость. Вместе с тем, существенно изменить ситуацию к лучшему пока не удается ни в одной стране мира, несмотря на интенсивные исследования этиопатогенеза и напряженные поиски подходов к лечению и профилактике.
2. Причины
Главной причиной ослабления тазовой мускулатуры выступают естественные (вагинальные) роды, особенно затяжные и осложненные, с обширными акушерскими травмами.
К прочим причинам относятся дегенеративно-дистрофические процессы в тканях, обусловленные нарушениями клеточного питания при различных эндокринно-метаболических расстройствах, возрастные гистохимические изменения, постоянные физические перегрузки (особенно связанные с поднятием тяжестей), избыточная масса тела, склонность к запорам.
Факторы риска включают любые состояния и заболевания, обусловливающие повышенное давление в брюшной полости: асцит (водянка), дыхательная недостаточность, опухоли и т.д., а также врожденные особенности анатомического развития, соединительнотканную дефицитарность, некоторые нейропатии и т.д.
3. Симптомы и диагностика
В типичных случаях первым признаком ослабления мышц тазового дна становится неестественное зияние половой щели при разведенных бедрах, а затем и в состоянии покоя, – что резко повышает риск урогенитальных инфекций. Практически все пациентки в ранней стадии отмечают диспареунию той или иной степени выраженности (снижение качества сексуальных контактов и изменение эмоциональной окраски половой жизни, которая из желанной становится все более тягостной, неприятной, часто болезненной). К широко распространенным симптомам относятся характерные хлюпающие звуки при коитальных фрикциях, различные сфинктерные проблемы, аномальные выделения. Обычно симптомокомплекс постепенно прогрессирует с исходом в синдром пролапса тазовых органов. В возрасте после 45 лет, как минимум, 40% женщин испытывают проблемы с опущением матки и влагалища, появившимися и учащающими выпадениями, ректо-, цисто- и энтероцеле.
Диагноз устанавливают путем сопоставления анамнестических сведений, данных гинекологического осмотра и результатов дополнительных исследований (инструментальных и лабораторных). Общепринятой системы диагностических критериев на сегодняшний день нет, эти данные постоянно изучаются и уточняются. На практике применяют визуализирующие методы (рентгенография, МРТ, трансвагинальное УЗИ), манометрию, электромиографию, различные инновационные компьютеризированные технологии диагностики мышечного тонуса.
4. Лечение
Консервативный подход включает обязательную коррекцию образа жизни и устранение всех факторов (см. выше), способствующих прогрессированию связочно-мышечной несостоятельности. Необходима нормализация рациона, характера и режима нагрузок, восстановление естественного влагалищного микробиома. Неоднократно подтверждена универсальная эффективность специальной гимнастики, электростимуляции, различных вагинальных тренажеров и пессариев.
Все большее распространение получают малоинвазивные хирургические процедуры нитевой перинеопластики и лазерной терапии.
В наиболее запущенных и далеко зашедших случаях прибегают к восстановительной хирургии.
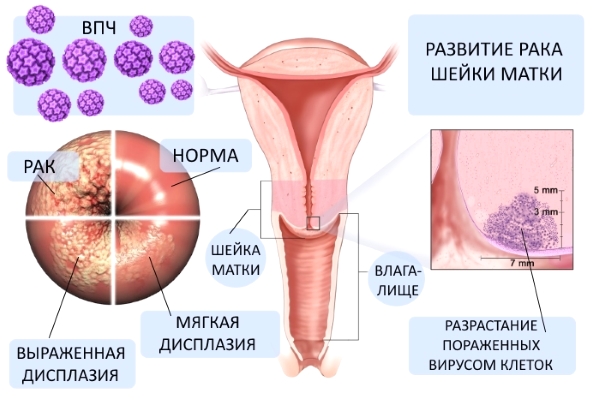
КОЛЬПОСКОПИЯ И РАННЯЯ ДИАГНОСТИКА ПАТОЛОГИИ ШЕЙКИ МАТКИ
21.03.2018 В 2017 году ГБУ РО « Онкодиспансер» г. Таганрога приобрел цифровой кольпоскоп. Наша задача улучшить качество оказываемой медицинской помощи женщинам, которые обращаются со своими проблемами в наше учреждение. Статья посвящена ранней диагностике патологии шейки матки.
В настоящее время ключевой концепцией этиопатогенеза предраковых заболеваний шейки матки признана вирусная теория. Эпидемиологические исследования убедительно доказывают, что в развитии дисплазии ведущую роль играет папилломавирусная инфекция. В популяции женщин с тяжелой формой дисплазии шейки матки 85–95% являются ВПЧ-позитивными; у них, главным образом, обнаруживаются высокоонкогенные типы вируса — 16, 18 и 31. Возникновению предрака шейки матки способствует «содружество» ВПЧ и вируса простого герпеса II типа, хламидийной и цитомегаловирусной инфекций. Сочетание ВИЧ-инфекции и ВПЧ в разы повышает риск малигнизации.
В меньшей степени, чем вирусные агенты, на риск развития фоновой и предраковой патологии шейки матки могут влиять и другие факторы риска: курение( доказано, что женщины, выкуривающие более 20 сигарет в день в течение 20 лет, имеют пятикратное повышение риска плоскоклеточной дисплазии), длительный прием эстроген-гестагенных оральных контрацептивов, особенно с повышенным гестагенным компонентом, ранние роды, цервициты, травмы шейки матки при абортах и родах, нарушения гормональныго и иммунного гомеостаза, раннее (ранее 16 лет) начало половой жизни, частая смена половых партнеров, профессиональные вредности, отягощенный семейный анамнез.
Различают легкую (CIN-I), умеренную (CIN-II) и тяжелую (CIN-III) дисплазию.
Особенностью протекания предраковых заболеваний шейки матки является их бессимптомность или неспецифичность клинических проявлений.
Дисплазия шейки матки не имеет самостоятельных симптомов. Лишь при присоединении вторичной инфекции может развиваться клиника вагинита или цервицита (бели, жжение, контактные кровянистые выделения). При изменениях, обусловленных гормональным дисбалансом, возможны нарушения менструльного цикла по типу мено- и метроррагий. Болевые ощущения отсутствуют.
Большинство женщин с лейкоплакией шейки матки считают себя практически здоровыми, лишь незначительная часть отмечает наличие обильных белей и контактных кровянистых выделений.
Кондиломы шейки матки и аденоматозные полипы обнаруживаются, главным образом, при кольпоскопическом исследовании. При наличии в них вторичных изменений, вызванных изъязвлением, травматизацией и пр., возможно появление сукровичных выделений.
Алгоритм диагностики предраковых заболеваний шейки матки разработан детально и включает в себя серию инструментальных и лабораторных исследований, позволяющих не только установить вид предрака, но и степень дисплазии.
При визуальном осмотре влагалищной порции шейки матки с помощью зеркал гинеколог оценивает форму наружного зева, окраску слизистой, характер секрета, видимые патологические процессы. В рамках гинекологического осмотра производится забор мазков с поверхности шейки матки для онкоцитологического исследования (ПАП-тест). При выявлении подозрительных участков шейки матки следующим этапом выполняется Кольпоскопия – метод гинекологического исследования шейки матки с помощью оптического прибора – кольпоскопа. Это устройство напоминает бинокулярный микроскоп, оснащенный источником света. По необходимости врач может выбрать необходимое увеличение, как правило, от 2-х до 40-ка раз. Использование цветных фильтров при кольпоскопии позволяет оценить состояние поверхностных капилляров и сосудов.
• выявление участков патологического эпителия, которые могут указывать на дисплазию или рак шейки матки;
• определение размера и локализации пораженных участков слизистой шейки матки и влагалища;
• определение целесообразности биопсии;
• выбор метода лечения выявленных заболеваний – прижигание лекарственными препаратами, электрическим током, лазером, хирургическим инструментом;
• контроль за обнаруженными очагами каждые 3-6 месяцев;
• оценка результативности лечения.
Кольпоскоп позволяет детально рассмотреть малейшие изменения слизистой оболочки влагалищной части шейки матки. В ходе процедуры гинеколог оценивает:
• цвет слизистой оболочки без окрашивания и после обработки растворами уксусной кислоты и йода;
• поверхность и рельеф слизистой оболочки (бляшки, возвышения, углубления, эрозии);
• сосудистый рисунок (наличие измененных сосудов, сосудистых петель);
• наличие и размер участков измененного эпителия;
• границы выявленных очагов (могут быть размытые или четкие);
• наличие и состояние желез (открытые, закрытые).
Процедуру можно проводить в любой день цикла, но не в период менструального кровотечения. Оптимальными считаются первые 5 дней после прекращения менструации. Далее шейка матки продуцирует большое количество слизи, которая затрудняет диагностику.
• простая или обзорная – осмотр шейки матки с помощью кольпоскопа без применения химических реактивов;
• расширенная – во время осмотра используются различные тесты с химическими веществами (уксусной кислотой и раствором йода). Позволяет обнаружить мелкие очаги атипичного эпителия невидимые при простой кольпоскопии;
• кольпомикроскопия – исследование слизистой оболочки при большом увеличении. Позволяет оценить соотношение ядра к цитоплазме и другие особенности строения клеток.
Результаты кольпоскопии выдаются сразу по окончании осмотра. Они могут быть в виде:
• схематического рисунка по типу циферблата часов – врач схематически указывает расположение и размер выявленных патологических участков;
• словесного описания выявленных изменений;
Основанием для назначения кольпоскопии могут быть:
• Результаты цитологического анализа, указывающие на дисплазию шейки матки.
• Подозрительные участки измененного эпителия на шейке матки, обнаруженные при обычном гинекологическом исследовании. В этом случае цель кольпоскопии – выявить мелкие очаги изменений, недоступные невооруженному глазу.
• Для уточнения диагноза при подозрении на некоторые заболевания шейки матки:
o цервицит; o эндометриоз; o полипы шейки матки; o кондиломы шейки матки; o подозрение на рак шейки матки.
• Диспансерное наблюдение женщин с патологиями шейки матки.
• Контроль после лечения заболеваний шейки матки.
Противопоказаниями к проведению кольпоскопии являются:
• Первые 4 недели после родов и операций на шейке матки;
• Непереносимость препаратов йода и уксусной кислоты при проведении
Кольпоскопию проводят в гинекологическом кабинете. Женщина размещается на гинекологическом кресле. Врач расширяет влагалище зеркалом, чтобы получить доступ к шейке матки. Стенки влагалища и шейку матки очищают от выделений тампоном, смоченным в физиологическом растворе.
Кольпоскоп устанавливают на расстоянии нескольких сантиметров от входа во влагалище.
Первый этап. Гинеколог осматривает шейку матки при разном увеличении для обнаружения патологических участков эпителия. На этом этапе обычная кольпоскопия заканчивается. Если есть необходимость в более тщательном исследовании слизистой, то проводят расширенную кольпоскопию, этапы которой описаны ниже.
Второй этап. Обработка 3% раствором уксусной кислоты. Тампон, смоченный раствором кислоты, оставляют во влагалище на 30-40 секунд. Затем его извлекают и продолжают исследовать слизистую под разным увеличением. Под действием уксусной кислоты измененные участки эпителия окрашиваются в белый цвет – ацетобелый эпителий. Его наличие может указывать на заражение вирусом папилломы человека либо на дисплазию. Для уточнения диагноза, возможно, потребуется провести биопсию. Образец ткани врач может взять тут же.
Третий этап. Проба Шиллера или обработка водным раствором йода. Тампоном, смоченным в растворе йода, смазывают поверхность шейки матки. Здоровая слизистая равномерно окрашивается в темно-коричневый цвет. Измененный эпителий выглядит более светлым. Не окрашиваются участки с эктопией – очагами цилиндрического эпителия. Это так называемые йод-негативные зоны. Если в ходе кольпоскопии обнаруживаются участки подозрительного эпителия, с каждого из них берется образец ткани для биопсии.расширенной кольпоскопии.
Процедура кольпоскопии не требует особой подготовки. Однако желательно избегать воздействий, которые могут привести к травмированию слизистой шейки матки.
За два дня до намеченной процедуры необходимо воздержаться:
• от половых контактов;
• использования тампонов;
• спринцеваний;
• введения вагинальных кремов или сечей без назначения врача.
Перед посещением гинеколога необходимо принять душ и провести обычный туалет наружных половых органов.
Кольпоскопия бесконтактная процедура, во время которой слизистая оболочка половых органов не травмируется. Поэтому после кольпоскопии никаких ограничений нет. В тот же день можно вернуться к обычной жизни. Разрешены физические нагрузки и половые контакты. Нет необходимости применять какие-либо медикаменты.
После расширенной кольпоскопии возможны коричневые выделения из влагалища на протяжении 1-3 дней. Это не кровь, а остатки йода. Чтобы защитить белье от загрязнения можно воспользоваться прокладкой. Если во время кольпоскопии проводили биопсию, удаляли полипы и кондиломы, то будут кровянистые выделения и небольшая боль в области влагалища и нижней части живота. В том случае на протяжении 1-3 недель придется ограничить физическую и сексуальную активность и выполнять другие предписания гинеколога.
Подход к лечению предраковых заболеваний шейки матки – дифференцированный и поэтапный. Целью терапии служит радикальное удаление патологически измененных тканей, устранение провоцирующих и сопутствующих факторов (лечение ВПЧ, иммунного и гормонального дисбаланса, воспалительных процессов). В соответствии с выявленными нарушениями назначается этиотропная противовоспалительная терапия (противовирусные, антибактериальные, иммуномодулирующие, интерферонстимулирующие, ферментные препараты). Проводится коррекция биоценоза влагалища, витаминотерапия, при необходимости – гормонотерапия.
Выбор способа хирургического лечения предраковых заболеваний шейки матки зависит от степени клеточной дисплазии. При CIN I-II, особенно у нерожавших пациенток, возможно щадящее физическое воздействие на патологические очаги: диатермокоагуляция, радиохирургическое лечение, лазерная вапоризация, криодеструкция. При CIN II-III показано радикальное хирургическое вмешательство в объеме эксцизии или конизации шейки матки, конусовидной ампутации или гистерэктомии. При полипах цервикального канала производится их удаление с раздельным выскабливанием полости матки.
После излечения предраковых заболеваний шейки матки контрольную кольпоскопию и онкоцитологию повторяют каждые 3 месяца на протяжении первого года и дважды в год в течение второго. Рецидивы редки, однако известно, что их процент выше у ВПЧ-инфицированных женщин. Профилактика предраковых заболеваний шейки матки предполагает широкий охват женского населения скрининговыми программами, вакцинацией против РШМ. Важную роль играет поведение самой женщины: использовании барьерной контрацепции при случайных контактах, отказ от курения, своевременное лечение фоновых заболеваний.
Итак, Вы прочитали нашу статью и приняли правильное решение. Мы всегда будем рады помочь Вам и Вашим близким. Запись на кольпоскопию по телефону регистратуры : 38-26-06 ; 38-25-88 ( код города 8634)
Кольпоскопия шейки матки: всё, что необходимо знать
Кольпоскопия шейки матки- современный метод диагностики состояния слизистых оболочек и тканей шейки. Она предоставляет широкие возможности для определения различных патологий половой системы.
Среди современных методов диагностики в гинекологии кольпоскопия шейки матки занимает одно из ведущих мест. Она характеризуется высокой информативностью, безболезненностью и безопасностью, а также совмещается с другими методами и помогает получать наиболее точные и достоверные результаты.
Кольпоскопия шейки матки имеет важное диагностическое значение при выявлении болезней половых органов, которые не имеют ярко выраженных симптомов (эрозии, предраковые изменения, папилломы, цервицит, злокачественные опухоли).
Для проведения кольпоскопии шейки матки пациентка располагается в гинекологическом кресле. Врачебные манипуляции занимают в среднем около 30 минут.
Кольпоскоп размещают у входа во влагалище на расстоянии до 15 см. Специалист расширяет проход влагалища для осмотра, используя гинекологическое зеркало. Естественные выделения удаляются ватным тампоном. Доктор визуально оценивает поверхности слизистых, их цвет, сеть сосудов.
Существует два варианта диагностических манипуляций – обычная и расширенная кольпоскопия шейки матки. Расширенная методика предполагает нанесение особых растворов на исследуемую область. В ходе химической реакций меняется оттенок слизистых покровов. Это помогает более точно установить границы патологических изменений.
Для гинекологических проб применяется уксусная кислота и Люголь. Визуализация здоровых тканей осуществляется посредством пробы Шиллера. Цвет неповрежденных участков становится коричневым. Чтобы максимально точно проанализировать состояние сосудов, используются фильтры зеленого цвета.
Расширенная методика предназначена для выявления зон дисплазии. При необходимости гинеколог производит забор биологического материала для последующего анализа на гистологию. Это позволяет подробно изучить вид атипичных клеточных структур, выяснить, представляют ли они угрозу для жизни женщины (онкологические новообразования) или являются доброкачественными. Информация, полученная на основании анализа слизистых оболочек и биоматериала, играет решающую роль при определении необходимости и возможности оперативного вмешательства.
Единственным противопоказанием является повышенная чувствительность пациентки к йоду или уксусу.
Преимущества диагностической методики:
Дисфункциональные маточные кровотечения
Дисфункциональные маточные кровотечения (ДМК) составляют практически половину всех маточных кровотечений и являются следствием нарушения гипоталамо-гипофизарной регуляции функции яичников. Результат такого нарушения — ановуляция с персистенцией или атрезией фолликулов, что приводит к абсолютной или относительной гиперэстрогении при нормальном уровне эстрадиола и низком уровне прогестерона.
ДМК могут развиваться в любой период репродуктивного возраста, однако чаще — в период становления функции яичников (пубертатный) и ее инволюции (пре- и перименопаузальный).
При отсутствии овуляции увеличивается время воздействия эстрогенов на эндометрий (и это более важно, чем абсолютное количество эстрогенов). Эти гормоны ответственны за пролиферативные процессы в слизистой матки без секреторной трансформации ее. Таким образом, слизистая не созревает, и формируется гиперплазия эндометрия.
Ювенильные кровотечения
В пубертатном возрасте для ДМК характерна задержка месячных на 1,5-3 месяца с последующим обильным кровотечением более 7 дней. Об интенсивности кровотечения свидетельствует наличие сгустков и симптомов анемизации (бледность, слабость, головокружение, тахикардия). Диагноз не сложен, однако с учетом физиологически обусловленной нерегулярности ритма и объема менструаций в первые 2 года после менархе, можно упустить момент начала консервативного лечения и верификации таких врожденных эндокринопатий, как поликистозные яичники и дисфункция коры надпочечников.
Поэтому мамам следует обращаться с дочерьми к гинекологу-эндокринологу, если возникают сомнения в оценке обильности и регулярности месячных, строения скелета девочки, характера роста волос, состояния кожи.
Лечение ДМК
Для устранения патологии данного типа гинекологи выполняют гемостатические процедуры, после чего восстанавливают менструальный цикл и исключают развитие рецидива. В зависимости от объема потерянной крови подбирается хирургическое или консервативное лечение. Если гемоглобин превышает 100 г/л, то предпочтение отдается консервативному лечению, и используются сокращающие матку и гемостатические лекарственные средства. При отсутствии результата эксперты назначают прогестероновые медикаменты, которые устраняют патологию в течение недели после приема и отмены.
Хирургическое лечение показано при значительных кровопотерях и при падении гемоглобина ниже 70 г/л. При этом пациентка испытывает предобморочное состояние и чувствует онемение конечностей. Специалисты выполняют раздельное диагностическое выскабливание и гистероскопию. Данные методы лечения противопоказаны при наличии заболеваний крови (требуется консультация гематолога). Комплексное лечение включает в себя прием витаминов B12, B6, C, P. Обязательно употребляются лечебные препараты с фолиевой кислотой и железом. Исключить осложнения из-за кровопотерь поможет переливание свежей плазмы и эритроцитарной части крови.
Диагностика ДМК
Перед выбором стратегии лечения проводится: