что такое кивательный синдром
Вот уже полвека загадочная болезнь превращает африканских детей в «овощей»
Эта загадочная и страшная болезнь настолько малоизучена, что у нее даже нет официального научного названия. В медицине она известна лишь как «кивательный синдром» или «кивательная болезнь» (Nodding disease). При этом врачи о ней знают еще с 1960-х годов, а число заболевших исчисляется тысячами.
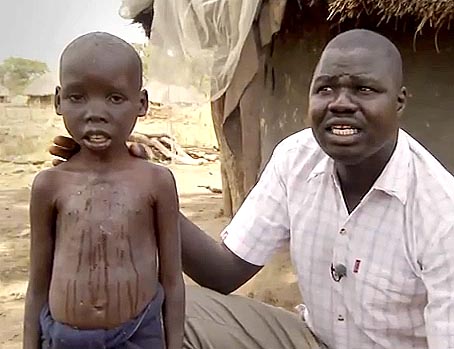
Проблема в том, что все зараженные это дети, которые живут в таких малоразвитых африканских странах, как Судан, Уганда и Танзания. Они не могут ничего рассказать о своих ощущениях и о том, как протекает заболевание, так как из-за заболевания превращаются в «овощи» и могут лишь бессмысленно смотреть по сторонам, бесцельно двигаться и пускать слюни. Их родители при этом зачастую склонны обвинять во всем сверхъестественные силы от зомбирования до проклятия.
Больной ребенок со связанными руками, чтобы не мог себе навредить во время приступов
Все началось в 1962 году в горных районах Танзании. Дети от 5 до 15 лет один за другим внезапно переставали совершать осмысленные действия, у них начинались частые и регулярные приступы, во время которых они могли лишь дергаться и кивать головой (оттуда и название болезни). Болезнь не убивала их, но дети навсегда превращались в умственно отсталых. Сообщалось о нескольких случаях «чудесного выздоровления», однако эти данные сомнительны.
Больной ребенок в больнице
На вспышку неизвестного заболевания в Танзании в те годы не обратили особого внимания, так как заболевших было сравнительно немного. Куда хуже все происходило в 1980-х, когда болезнь попала в Судан и там число заболевших начало переходить на тысячи. В 2009 году болезнь зафиксировали в Уганде, там насчитали свыше 2 тысяч заболевших детей. В 2011 году в Южном Судане число заболевших превышало три тысячи человек. Данные за последние годы неизвестны.
МРТ-анализ показывал, что мозг больного атрофируется, повреждается гиппокамп (область, отвечающая за память) и нейроглия (совокупность вспомогательных клеток нервной ткани). Ребенок превращается в умственно отсталого и у него возникают проблемы даже с передвижением.
Отец с больным сыном. У заболевших отмечается сильное слюнотечение
Больной ребенок едва может поглощать пищу, из-за этого многие страдают от истощения и могут умереть, если за ними некому присматривать. С больными детьми часто происходят несчастные случаи, они не понимают что делают и могут войти в воду и утонуть или сгореть при попадании в очаг.
Журналисты, побывавшие в Судане и Уганде, фотографировали больных детей, которых родители привязывали веревками к дереву или к ножке стола, а тех, кого не привязывали, валялись в грязи и корчились во время приступов.
Больные дети на привязи
В СМИ эту болезнь откровенно называют загадочной и таинственной. Почему все заболевшие это дети? Почему анализы не могут дать ответа на то, что стало причиной заболевания? Множество специалистов изучают «кивательную болезнь», но до сих пор точно не выяснено, какой вирус, бактерия или что-то еще являются его причиной.
Есть лишь несколько гипотез.
Было выяснено, что наиболее уязвимой группой являются дети нищих родителей. При этом никакой зависимости от употребляемой в пищу еды, а также от других культурных особенностей не обнаружено. Также эксперты сомневаются в генетической природе синдрома, поскольку это предположение не может объяснить столь быстрого распространения заболевания.
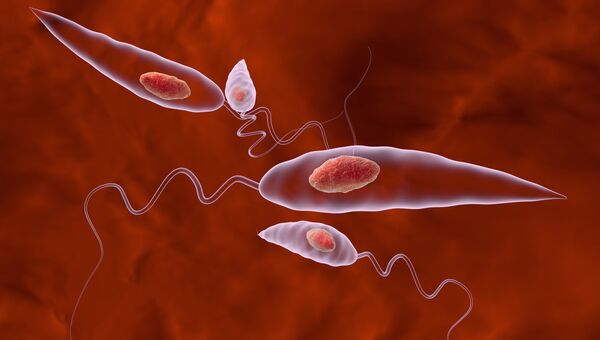
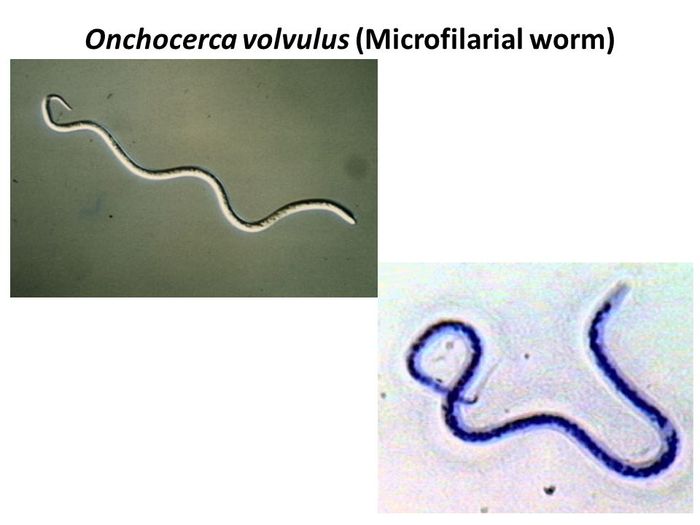
Распространена гипотеза паразитарного происхождения болезни. Вероятным кандидатом в возбудители является Onchocerca volvulus, червь-нематода, переносимый мошками и известный тем, что является причиной так называемой «речной слепоты» (онхоцеркоза). Исследования Центров контроля и профилактики болезней США, проведённые в Южном Судане, показали, что патологические кивания чаще наблюдаются у детей, в крови которых имеется паразитарная инфекция.
Однако исследования, проведённые другой группой в Танзании, опровергают прямую связь между синдромом и наличием в теле паразитов: им не удалось найти заметного числа антител к паразиту в образцах спинномозговой жидкости больных кивательным синдромом.
Истощенные больные дети
По другой гипотезе заболевание связано с наблюдающимся у больных дефицитом витамина B6, или пиридоксина. В частности, известно существование редкого генетического заболевания, называемого пиридоксин-чувствительная эпилепсия и вызывающего сильные приступы у детей, страдающих недостатком витамина B6. При этом припадок прекращается сразу же после ввода большой дозы витамина. Однако систематических исследований этой гипотезы пока не проводилось.
В 2012 году журналисты CNN взяли интервью у матери больной девочки по имени Полин Ото из Уганды. Полин 13 лет, она до сих пор носит зеленое школьное платье, но давно уже не в состоянии посещать школу. Вот уже несколько лет она болеет «кивательной болезнью» и ее мозг так сильно поврежден, что она не знает, что делать с ручкой, которую дала ей медсестра.
Мать девочки говорит, что после каждого приступа Полин все меньше похожа на тут дочь, которую она знала раньше.
«Ее личность сильно изменилась с тех пор. Она была нормальной. Сейчас она может просто ходить туда-сюда без какой-либо цели».
Брат Полин 5-летний Томас тоже болен «кивательной болезнью». Когда их мать уходит куда-то, она связывает Томасу и Полин руки, чтобы они ничего не сделали себе и не могли никуда уйти. Она начала это делать после того, как Полин ушла из дома и ее не могли найти целых пять дней. Она также привязывает детей за ногу к столбу.
Биологи связали африканскую «зомби-болезнь» с червем-паразитом
МОСКВА, 16 фев — РИА Новости. Эпидемия необычных припадков, заставляющая многих детей на востоке Африки вести себя как зомби, оказалась связана с паразитическим червем, выделяющим нейротоксины в кишечнике, говорится в статье, опубликованной в журнале Science Translational Medicine.
«Наше открытие указывает также и на то, что подавление иммунной системы может помогать не только носителям «кивательного синдрома», но и эпилептикам и людям, страдающим от нарушений в работе мозга. Другой плюс — мы доказали, что уничтожение черных мух и паразитов навсегда решит проблему распространения этой болезни по Африке», — заявил Авиндра Нат (Avindra Nath), глава Национального института заболеваний нервной системы и инсультов в Бетесде (США).
В середине 60-х годов прошлого века по восточной Африке начала распространяться загадочная болезнь, поражавшая в основном детей. Заразившиеся люди начинали периодически впадать в состояние «зомби», теряя связь с внешним миром и постоянно кивая. По этой причине ученые назвали болезнь «кивательным синдромом». Ее развитие приводит к атрофии мозга у взрослых и отставанию в развитии для детей. По последним оценкам ВОЗ, сегодня от синдрома страдают несколько тысяч жителей Судана и Танзании.
Достаточно долгое время ученые не знали причин этой странной болезни — ни вирусов, ни бактерий в образцах крови ее жертв не нашли. Недавно ученые выяснили, что кивательный синдром могут вызывать некие вещества в воде или пище, а также черви-нематоды Onchocerca volvulus. Проблема в том, что этот червь живет в кишечнике и не проникает в мозг — это ставило под сомнение его способность манипулировать работой нервной системы.
Нат и его коллеги, собрав и изучив образцы крови у нескольких десятков жителей Уганды, страдавших от этой болезни на протяжении нескольких лет, доказали, что червь действительно умеет это делать. Все они были носителями яиц и взрослых особей Onchocerca volvulus, а в их крови содержались белки, которые обычно отсутствуют в организме здоровых людей.
Проанализировав их состав, американские молекулярные биологи с удивлением обнаружили, что в организме червей и людей содержался один и тот же белок — лейомодин-1. Это одна из ключевых сигнальных молекул в клетках мозга, которая управляет ростом отдельных нервных окончаний и соединений между нервными клетками.
Затем происходит следующее: когда иммунная система начинает бороться с паразитом, она вырабатывает антитела к его белкам. Так как лейомодин и белок нематоды похожи друг на друга, иммунитет начинает атаковать те клетки, которые его производят — то есть не только червя, но и клетки мозга. Возникает острая реакция на молекулы лейомодина-1 в жидкостях мозга, которые иммунитет пытается подавить при помощи антител. В результате острой воспалительной реакции большое количество нервных клеток гибнет, вызывая нечто похожее на эпилептический припадок.
Это открытие, как считают ученые, поможет медикам найти лекарство от «кивающего синдрома» и помочь африканским детям, уже страдающим от этой болезни, избежать дальнейших задержек в развитии.
Кивательный синдром связали с вызванной паразитами аутоиммунной реакцией
Переносчик речной слепоты мошка Simulium yahense с паразитическим червем Onchocerca volvulus, вылезающим из ее антенны, в сканирующем электронном микроскопе
Американские исследователи выяснили наиболее вероятную причину возникновения кивательного синдрома — неврологического заболевания неизвестной этиологии, которое встречается только у детей в нескольких районах Восточной Африки и проявляется характерными кивательными движениями во время припадков. Судя по всему, заболевание представляет собой иммунную реакцию на белки паразитического червя, вызывающего онхоцеркоз, или речную слепоту. Статья опубликована в журнале Science Translational Medicine.
Кивательный синдром представляет собой форму эпилепсии, которая встречается у детей от 5 до 16 лет в нескольких небольших регионах Восточной Африки. Заболевание было впервые зарегистрировано в отдаленном горном районе Танзании в 1962 году и начиная с 1980-е годов стало быстро распространяться в отдельные районы Уганды и Судана. Болезнь характеризуется судорожными припадками, во время которых больные совершают патологические кивательные движения головой, прогрессирующим нарушением когнитивных способностей и задержкой роста. Чаще всего припадки происходят во время приема пищи и при переохлаждении.
Этиология кивательного синдрома до сих пор не ясна. Эпидемиологические исследования показали связь заболевания с заражением паразитическим червем Onchocerca volvulus. Этот червь вызывает онхоцеркоз, или речную слепоту, которая проявляется поражением кожи и глаз, вплоть до полной слепоты (речной слепотой заболевание называют потому, что мошки, переносящие червей, живут по берегам рек). Однако, несмотря на очевидную ассоциацию кивательного синдрома с онхоцеркозом, ученые до сих пор не понимают, является ли червь непосредственной причиной синдрома. Также неясно, почему синдром поражает только детей и почему он распространен только в ограниченных районах Восточной Африки —в отличие от речной слепоты, распространенной гораздо шире.
Авторы новой статьи сравнили образцы сыворотки крови 55 детей с кивательным синдромом и 55 здоровых детей из деревни в Уганде. Оказалось, что у больных детей повышен уровень антител к лейомодину-1 — белку, который, как считалось до сих пор, экспрессируется только в гладких мышцах. Однако повышенный уровень антител к лейомодину-1 был также обнаружен в спинномозговой жидкости больных детей.
Поскольку последний результат был довольно неожиданным, авторы решили выяснить, может ли вообще лейомодин-1, который до сих пор обнаруживали только в гладких мышцах, экспрессироваться в нервной системе. Для этого они проанализировали образцы ткани мозга американских пациентов, которым было назначено хирургическое удаление эпилептических очагов. Оказалось, что лейомодин-1 действительно экспрессируется в клетках мозга, особенно в в зоне CA3 гиппокампа, клетках Пуркинье в мозжечке и кортикальных нейронах — зонах, которые, как показали предыдущие исследования, поражаются при кивательном синдроме. Кроме того, при обработке здоровых нейронов антителами к лейомодину-1, полученными из сыворотки крови больных кивательным синдромом, нейроны погибали.
Дальнейший анализ показал, что антитела к лейомодину-1 также связываются с некоторыми белками, выделенными из возбудителя онхоцеркоза (тропомиозином, тропомодулином и, возможно, еще несколькими белками). Структурно эти белки оказались очень близки к лейомодину-1
Сравнение структуры человеческого лейомодина-1 (голубой) и тропомодулина паразитического червя (розовый)
Республиканская детская клиническая больница
Единый Всероссийский детский Телефон Доверия для детей, подростков и их родителей (бесплатный) 8-800-2000-122
г. Симферополь
г. Симферополь
Режимы работы:
Стационар: (круглосуточно)
Приемное отделение (круглосуточно)
Консультативно-диагностический центр
Телефоны
Приемное отделение
Колл-центр Справочной службы КДЦ( Консультативно-диагностический центр ):
Регистратура КДЦ:
Платные услуги:
Приемная главврача:
КДЦ( Консультативно-диагностический центр ):
НЕЭПИЛЕПТИЧЕСКИЕ СОСТОЯНИЯ У ДЕТЕЙ. ДОБРОКАЧЕСТВЕННЫЙ НЕЭПИЛЕПТИЧЕСКИЙ МИОКЛОНУС МЛАДЕНЧЕСТВА.
В настоящее время увеличивается количество судорожных состояний у детей. Чаще всего они провоцируются тяжелыми поражениями головного мозга, генетическими аномалиями, обменными нарушениями. Данные состояния требуют обязательного назначения противосудорожных препаратов и наблюдения детского невролога.
Наряду с этим, все чаще встречаются у детей приступы, вызывающие волнение родителей, но не нуждающихся в медикаментозной коррекции. Это неэпилептические приступы, связанные с неспецифическими реакциями незрелого мозга.
Синдром Феджермана – доброкачественные неэпилептические спазмы младенчества, внешне практически неотличимые от эпилептических приступов, таких как инфантильные судороги или миоклонические приступы.
Синдром Феджермана диагностируется на основании типичных клинических проявлений в виде кратковременных кивков или вздрагиваний при условии отсутствия очаговой неврологической симптоматики и нормального психомоторного развития у детей в период младенчества, при этом не должны регистрироваться эпилептиформные изменения на ЭЭГ как в период судорожного эпизода, так и в межприступный период. Доброкачественный неэпилептический миоклонус младенчества возникает обычно на первом году жизни (чаще в 6 месяцев), совпадая с возрастом дебюта эпилепсии Веста. Обычно приступы кратковременны (1-2 сек), но возможны и более длительные эпизоды обычно за счет возникновения повторяющихся приступов. Хаотические изолированные движения могут наблюдаться несколько раз в день, но необязательно ежедневно. Двигательный компонент приступов может быть различным. Часть событий проявляется короткими тоническими спазмами конечностей или шеи, другие – эпизодами «дрожания», короткими вздрагиваниями, кивками. Движения практически всегда симметричны. Характерно возникновение приступов в состоянии бодрствования, чаще при волнении, страхе, иногда при дефекации и мочеиспускании, однако у 15% пациентов они могут наблюдаться и во сне.
Причина возникновения синдрома Феджермана неизвестна. По данным Maydell (2001), двигательные проявления синдрома представляют собой физиологические спазмы мышц. По сообщению Caraballo и соавт. (2009), интересной особенностью большинства обследованных семей пациентов с синдромом Феджермана является наличие хотя бы у одного из родителей университетского образования. Имеет ли это значение – покажут будущие исследования.
Прогноз синдрома Феджермана благоприятный с полным излечением к двух-трехлетнему возрасту (чаще приступы прекращаются на втором году жизни). Нарушений психоречевого развития не отмечается ни у одного пациента. Сочетание синдрома Феджермана с идиопатической фокальной эпилепсией (оба возрастзависимых состояния) может свидетельствовать о наличии единого механизма патогенеза – врожденного нарушения процессов созревания мозга.
Проявления – доброкачественного миоклонуса младенчества следует оличать в первую очередь, в первую очередь, от младенческих спазмов и эпилептических приступов, однако следует помнить и о других неэпилептических судорожных состояниях. Это дистонические феномены, характерные для пароксизмальных дискинезий, синдрома Сандифера, пароксизмальной кривошеи, пароксизмального хореоатетоза. Дрожание может наблюдаться при медикаментозных отравлениях, судорогах младенцев, а также в рамках доброкачественного тремора. Кивки и вздрагивания следует отличать от доброкачественных судорог новорожденного и других эпилептических приступов. С тоническими вытягиваниями могут быть сходны доброкачественный поворот глазных яблок, изменение позы при испуге и вздрагиваниях.
С учетом жалоб родителей, данных осмотра, нормального психомоторного развития, отсутствия в неврологическом статусе очаговой симптоматики, а также неизмененной возрастной ЭЭГ устанавливается диагноз: доброкачественный неэпилептический миоклонус младенчества. Рекомендовано воздержаться от назначения длительной противосудорожной терапии. Дальнейшее наблюдение за детьми показало постепенное исчезновение указанных состояний. При возникновении у ребенка насильственных вытягиваний, вздрагиваний, складываний, вычурных поз, поворотов головы и глаз – необходимо обратиться к врачу для своевременного определения причины данных состояний и решения вопроса о назначении лечения.
Номеровская А.А.,
ГБУЗ РК РДКБ «Психоневрологическое отделение»
Кивательный синдром. Болезнь превращающая африканских детей в «овощей»
Редкое заболевание неизвестной природы, встречающееся исключительно в небольшом районе восточной Африки: на юге Южного Судана, севере Уганды и южных районах Танзании. Болезнь поражает в основном детей в возрасте от 5 до 15 лет.Синдром получил своё название из-за характерных кивательных движений головой, наблюдающихся во время припадков.
Первые случаи были зарегистрированы в отдалённых горных районах Танзании в 1962 году. Однако резкое увеличение числа заболевших и повышение интереса к заболеванию наблюдалось с 1980-х годов, когда болезнь попала в Судан. По состоянию на 2011 год заражены тысячи жителей Южного Судана. Основным симптомом заболевания являются характерные припадки, наблюдающиеся у больных детей. Во время приступа взгляд ребёнка безразличен и неподвижен, при этом наблюдаются патологические кивательные движения головой каждые пять-восемь секунд.
Типичный приступ продолжается несколько минут. Особо велика вероятность приступа во время приёма пищи и под действием холода. МРТ показывает, что мозг больного атрофируется, повреждается гиппокамп и нейроглия. Ребёнок с кивательным синдромом заметно отстаёт от сверстников в физическом и интеллектуальном развитии.
Этот синдром относительно плохо изучен, точные причины его возникновения неизвестны. Распространена гипотеза паразитарного происхождения болезни. Вероятным кандидатом в возбудители является onchocerca volvulus червь-нематода, переносимый мошками.
Онхоцерка выходит из антенны мошки рода Similium.
Исследования проведённые в Южном Судане, показали, что патологические кивания чаще наблюдаются у детей, в крови которых имеется паразитарная инфекция. Однако исследования, проведённые другой группой в Танзании, опровергают прямую связь между синдромом и наличием в теле паразитов. При этом не исключается, что причиной заболевания является не сам паразит, а аутоиммунная реакция организма на его наличие. В то же время, наличие связи между паразитарным заболеванием и кивательным синдромом не объясняет, почему последний не наблюдается у взрослых и распространён исключительно в небольшом районе восточной Африки.
Вот уж не знаю, на сколько это заболевание редкое, но нечто крайне похожее я видел на видео заседания госдумы.
Лет 15 назад я так же бессмысленно смотрел и кивал, только это было под колёсами на рейв вечеринке.
Не ходите дети, в Африку гулять.
Тропики опасные места для человека. Вот поэтому наши далекие предки пошли на север в поисках земли обетованной.
Это неправильные черные, поэтому их жизни не сильно важны.
Истории из-под микроскопа
Мои коллеги, работающие в различных клинико-диагностических лабораториях страны, нередко завидуют врачам-лечебникам.
— У них столько интересных историй, случаев. Им всегда есть что тебе рассказать. А у нас – сплошные пробирки, мазки, копрограммы. Юмор такой специфический, что поймёт только специалист из такой же лаборатории.
Но недавно заглянул ко мне в кабинет врач лаборатории Юра и торжественно выложил на стол несколько исписанных листков.
— Вот. С историей массовой битвы санитаров с вдвшниками в приёмном это не сравнить, но интересные случаи есть.
Перечитал я записи. Ну да, юмор действительно специфический, лабораторный. Источник этого юмора – безусловно пациенты наши любимые. Ну куда же без них. Попробую превратить эти истории в небольшой кусочек литературы.
Пару месяцев назад позвонил в лабораторию один любопытный.
— Подскажите, вы анализ мочи делаете?
Девушка лаборант успела покраснеть, но звонивший тут же принялся объяснять.
— У меня в подъезде всё время кто-то стенку подмывает. Ну вы понимаете. В одном и том же месте. У меня подозрения есть, но поймать никак не могу. Я достану его мочу, и со стены соскоб сделаю. Вы можете по ДНК определить тот ли самый это человек?
И был очень разочарован, что ему отказали.
Разница в цене между человеческими и ветеринарными анализами может ввести в грех обмана любого любителя животных.
Как-то исследует лаборант анализ кала гражданина К. на предмет всяких гельминтов, и вдруг обнаруживает странные включения. Остатки бумаги там, целлофана, небольшие щепки. Ну ладно щепки, с кем не бывает. Студенты, вон, гранит науки грызут. Но принимать по утрам небольшую дозу целлофана, не каждый станет. Закралась в душу лаборанта сомнение. А вся сомнения у нас валят на нарушения преаналитики (то есть процесса сбора и доставки биоматериала) и передают специально обученным людям, которые уже звонят и надоедают пациентам.
Позвонили и по этому случаю. Оператор долго думал, как сформулировать вопрос:
— Не употребляли ли вы случайно целлофан?
Но наконец решил спросить в лоб.
— Подскажите, как вы собирали биоматериал на анализ?
Гражданин К., не моргнув глазом, принялся рассказывать, как собирал, как производил, что ел накануне.
— А в чём, собственно, вопрос?
Ему и рассказали, что нашли в анализах.
— Это не ваш биоматериал? – спросил оператор.
— Ну хоть гельминты в анализах не обнаружены? – с надеждой спросил К.
А одна предприимчивая дама умудрилась подсунуть вместо крови своего ребёнка кровь любимого котика. Купила пробирку и принесла биоматериал на анализ. Заряжают лаборанты кровь в аппаратуру, а по результатам получается, что ребёнок то ли мутант, то ли рептилоид с другой планеты. Короче с такими анализами не живут.
Снова передают вопрос в спецотдел. Дама долго не признавалась, юлила, требовала с лаборатории результаты. Правду в конце концов узнали, и пришлось аппарат несколько раз промывать, а то умные японские мозги не могли в себя прийти.
А в сентябре приносят в лабораторию традиционные подарки – анализы кала детей разного возраста для устройства этих самых детей в детские дошкольные учреждения.
Стандартно смотрят на яйца аскарид, проверяют соскобы на энтеробиоз. Ну я прочие удовольствия лаборантской профессии.
Анализирует врач очередной биоматериал, а оттуда смотрят на него непонятные существа. Толстенькие такие, короткие, белёсые. Врач удивился, не узнав гостей «в лицо». Полез сначала в справочники, потом в Гугл. Среди известных науке паразитов похожих не обнаружилось. Позвал врач более опытных коллег. Те так же развели руками. Запахло научным открытием и Нобелевской премией. Ну это кроме того, чем постоянно пахнет в этом отделении лаборатории.
«Гостей» промыли, выложили аккуратно на чашке Петри, сфотографировали. И даже мне фотографию прислали, похвастались.
Оживление длилось до тех пор, пока кто-то из врачей не догадался заглянуть в другие справочники. А при помощи этих талмудов «гости» были-таки опознаны. Оказались они личинками сырной мухи. В условиях мегаполиса, промышленного изготовления продуктов питания случай крайне редкий, даже уникальный. Позвонили родителям пациентки, и те не стали скрывать, что лето та провела у любимой бабушки в деревне. А у бабушки – мелкий бизнес. Производит она из молока любимых коров сыр, сметану и другие полезные для организма продукты. Ими она и откормила за лето единственную внучку.
Сыр, безусловно, полезный продукт. Но с гигиеной в условиях домашнего изготовления всё-таки не очень хорошо. Насекомые проникли на бабушкину кухню, отложили яйца в сыр, а этим сыром любящая бабушка накормила внучку. В кишечнике из яиц вылупились личинки. У пациентки, конечно, заболел живот, но родители списали всё на изменение рациона после приезда из деревни.
Говорят, в Сардинии из сыра при помощи личинок сырной мухи готовят какое-то очень специфическое блюдо касу марцу. Наверное, вкусно. Но у нас ребёнка пришлось лечить.
Ничего мы не понимаем в средиземноморской кухне.
Рассказ из сборника «Шесть часов утра»
Автор Павел Гушинец (DoktorLobanov)
Московские хирурги избавили младенца от редкой патологии сердца
Настоящее медицинское чудо: кардиохирурги Морозовской больницы избавили младенца от редчайшей патологии, с которой в России еще не сталкивались
Про маму, сына и его ботинки
Порой избыточная забота о людях сочетается с невероятной глупостью и мелочностью.
Состояние тяжелое, дышать то человек не может.
Профиль не наш, но деваться некуда. Завожу ему дренаж в плевральную полость, а мне навстречу литр гноя. Чудесно.
В ординаторскую звонок. Звонит мама несчастного ребёнка:
— К вам поступил мой сына. Укол ему сделайте. И систему поставьте. Вечером я приеду, кефиром его напою
— Женщина, Вы серьезно? Вашему сыну сделали операцию, он в тяжелом состоянии. Откровенно говоря, большой вопрос, выживет он или нет. Обследования выявили у него туберкулёз с распадом
— Да он не болел! Ну была у него температура 40 последнюю неделю. Но я ему таблетку дала!
Кладу трубку, так как не вижу смысла в этом разговоре.
10 минут спустя повторный звонок.
— Я забираю своего сына! Вы укол ему не делаете, кефир ему не даёте! Без кефира что за лечение?!
Забирать она его конечно же не стала. Прожил он ещё пару дней. После известия о смерти, его мама позвонила вновь, на ночь глядя:
— Тело можете забрать только завтра, морг уже закрыт.
— Да ботинки его забрать! Новые совсем! А то утащите
Как вот с такими людьми вообще разговаривать?
P.S. Первая часть истории про труп в багажнике в моем Инстаграме: https://instagram.com/drv.vv?utm_medium=copy_link
Причина смерти остановка дыхания, из за употребления большой дозы алкоголя
Исследование трупа: Причина смерти остановка дыхания, из за употребления большой дозы алкоголя.
Труп доставлен в морг в следующей одежде: трико тёмно-синее с белыми лампасами, трусы светло-серые, носки светло-серые. Одежда без загрязнения, сухая, в целом с признаками бытовой поношенности, без повреждений, порядок её не нарушен. Документов и ценностей при трупе нет. Труп молодого мужчины, правильного телосложения, нормостенического типа конституции, удовлетворительного питания, с длиной тела 180 см. Кожный покров бледный, чистый, упругий холодный на ощупь на верхних и нижних конечностях, тёплый в подмышечных впадинах и внутренних поверхностях бёдер. На спине и других отлогих частях тела располагаются интенсивные, разлитые, багрово-синюшного цвета трупные пятна, бледнеющие и медленно восстанавливающиеся при трёх кратном пальцевом надавливании в лопаточную область. Трупное окоченение хорошо выражено во всех группах исследуемых мышц. Гнилостных явлений нет. Голова покрыта короткострижеными волосами светло-русого цвета, длиной до 0.3 см. Лицо овальной формы, цианотичное, одутловатое. Веки несколько отёчные, отмечается экзофтальм. Глаза закрытые, роговицы прозрачные, зрачки равномерно расширены в диаметре до 0.5 см, склеры не инъецированы. Определяются точечные кровоизлияния в переходную складку конъюнктивы век, диаметром до 0.1 см. Рот приоткрыт, видимые зубы целые, частично разрушены кариесом. Из отверстия рта определяется потёк слизи желтоватого цвета, направленный в сторону волосистой части головы. Каких-либо выделений из носа и ушей нет. Отверстия рта, носа ушей свободны от инородных тел. Кости и хрящи носа, кости подбородка визуально не деформированы, на ощупь целые. Борода и усы не бриты, щетина длиной до 0.2 см. Шея средней длины, пропорциональная голове и туловищу, тугоподвижная. Грудная клетка цилиндрической формы, визуально анатомический каркас грудной клетки не нарушен, при пальпации патологической подвижности рёберных дуг и крепитации костных отломков не определяется. Живот на уровне рёберных дуг, мягкий на ощупь, наличия свободной жидкости в брюшной полости не определяется. Наружные половые органы сформированы правильно, по мужскому типу, крайняя плоть присутствует, выделений из них нет. Спина выпрямлена, без особенностей. Конечности визуально не деформированы, на ощупь целые, без анатомических деформаций. Задний проход сомкнут, в окружности чист.
Каких-либо повреждений при наружном исследовании не обнаружено.
Мягкие ткани головы полнокровные, желтовато-розового цвета, без кровоизлияний. Височные мышцы влажные, серо-красного цвета, без кровоизлияний. Кости свода и основания черепа целые. Твёрдая мозговая оболочка серовато-синюшного цвета, полнокровная, плотно спаянна с костями свода и основания черепа, в синусах её темно-красная жидкая кровь. Кровоизлияний под твёрдую мозговую оболочку нет. Субдуральное пространство свободное. Сосуды основания мозга с эластичными стенками, без атероматозных бляшек. Мягкая мозговая оболочка без кровоизлияний, гладкая, белесоватого цвета, полнокровная, равномерно утолщена, под ней имеется небольшое скопление мутного ликвора, Мозг эластичной консистенции, рельеф его несколько сглажен, извилины уплощены, борозды сужены. Полушария мозга симметричные. На разрезах вещество мозга влажное, полнокровное, с отчётливой границей между серым и белым веществом, тянется за клинком ножа. Подкорковые узлы, строение стволовой части и мозжечка различимы, кровоизлияний и размягчений нет. В желудочках мозга небольшое количество желтоватого ликвора. От вещества мозга ощущается резкий запах похожий на запах алкоголя. По вскрытию грудной и брюшной полостей определяется, что толщина подкожно-жирового слоя на груди 1.0 см, на животе 1.3 см. Из полостей и внутренних органов ощущается резкий запах похожий на запах алкоголя. Мягкие ткани шеи, груди и живота полнокровные, серовато-красного цвета, кровоизлияний и повреждений нет. Подъязычная кость, хрящи гортани и трахеи целые. Вход в гортань свободен. Гортань, трахея и главные бронхи проходимы на всём протяжении. Слизистая оболочка их серовато-жёлтого цвета. Лёгкие расправлены, почти полностью выполняют плевральную полость. В брюшной и плевральной полостях свободной жидкости нет. Лёгочная плевра гладкая, без спаек. Под висцеральную плевру имеются единичные точечные кровоизлияния фиолетового цвета, несколько возвышающиеся над поверхностью лёгких. Легкие воздушные на ощупь. С поверхности бурого цвета с синюшным оттенком в нижних и задних отделах. На разрезах полнокровные, серо-красного цвета, с поверхности разрезов стекает темно-красная, пенистая жидкая кровь. Стенки бронхов утолщены, просветы их зияют, на разрезе возвышаются над поверхностью срезов, в просветах бронхов слизистое содержимое сероватого цвета. Околосердечная сумка цела, тонкая, в ней небольшое количество желтоватой жидкости. Сердце плотно-эластичной консистенции, размерами 11х8х6 см. Эпикард с белесоватыми участками уплотнения. Определяются единичные точечные кровоизлияния под эпикард, в диаметре до 0.1 см. В полостях сердца темно-красная жидкая кровь. Полости сердца не расширены. Клапанный аппарат сформирован правильно, створки клапанов тонкие, гладкие. Толщина стенок: левого желудочка 1,5 см, правого 0,4 см, перегородки 1,5 см. Коронарные артерии с эластичными стенками, без атероматозных бляшек. Мышца сердца на разрезах полнокровная, кирпично-коричневого цвета. В толще стенок обоих желудочков имеются единичные белесоватые тяжи размерами от 0,1х0,1 см, до 0,1х0,2 см. Интима аорты жёлтого цвета с единичными липоматозными бляшками расположенными по всей поверхности интимы. В просвета аорты жидкая кровь тёмно-красного цвета. Органы брюшной полости расположены правильно. Брюшина серовато-жёлтого цвета, гладкая. Петли кишечника умеренно вздуты, не спаяны между собой и рядом лежащими органами. Глотка и пищевод свободно проходимы на всём протяжении, слизистая оболочка их серовато-синюшного цвета, складчатость стёрта. В желудке имеется около 300 мл полупереваренной пищи, слизистая оболочка его отёчная, серовато-розового цвета, с хорошо выраженной складчатостью. В стенках желудка отмечаются единичные точечные кровоизлияния светло-красного цвета, в диаметре до 0.2 см. Поджелудочная железа в виде тяжа, размерами 15х5х3 см, эластичной консистенции, на разрезе серо-жёлтого цвета, с отчётливой структурой строения. Клетчатка вокруг поджелудочной железы отёчная, рыхлая. Печень размерами 26х19х13х10см, плотно-эластичной консистенции, гладкая с поверхности, коричневатого цвета, с единичными участками светло-жёлтого цвета несколько сливающимися между собой. Паренхима печени на разрезах коричневатого цвета, однородная, полнокровная. Внутрипечёночные протоки свободно проходимы, в их просветах содержится жидкая кровь тёмно-красного цвета. Желчный пузырь грушевидной формы, содержит около 60 мл оливковой желчи, ложе и стенки его отёчны. Отмечается отёк Фатерова соска. Селезёнка размерами 7х6х3см, на разрезе тёмно-вишнёвого цвета, соскоба пульпы не даёт. Кишечник со свойственным для его отделов содержимым. В 12-ти перстной кишке обесцвеченное содержимое типа «рисового отвара», слизистая её отёчная. Надпочечники листовидной формы, на разрезах полнокровные, имеют слоистое строение. Почки бобовидной формы, размерами по 10х6х4 см. С поверхности синюшного цвета, на разрезах полнокровные, сероватого цвета, с отчётливой сглаженной границей между корковым и мозговым слоями. Капсула с почек снимается легко, обнажая гладкую поверхность. В мочевом пузыре около 180 мл мочи соломенно-жёлтого цвета.
Каких-либо повреждений внутренних органов и костей скелета при внутреннем исследовании не обнаружено.
1)Кровь, моча на количественное содержание этанола в СХО.
2)Кусочки внутренних органов для гистологического исследования в СГО.
При исследовании были применены общенаучные (визуальный, пальпаторный, измерительный, описательный, сравнительный) и специальные (секционные) методы. Дальнейшее исследование приостановлено до получения лабораторных данных.
ДАННЫЕ ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ
2. Результаты гистологического исследования:
Головной мозг: склероз сосудов мягкой мозговой оболочки и стенок интрацеребральных артерий, полнокровие их. Кора больших полушарий сохраняет послойное строение, нейроны ориентированы правильно, границы клеток размыты, ядра окрашены слабо.
Лёгкие: дистелектазы, участки бурой индурации, очаговый серозный отёк, десквамация бронхиального эпителия, стенки бронхов утолщены склерозированы, бронхиальный эпителий гипер – и метаплазирован.
Сердце: умеренно выраженный склероз стенок интрамуральных артерий миокарда, неравномерное кровенаполнение миокарда. Периваскулярно и в строме очаговое разрастание грубоволокнистой соединительной ткани с незначительным числом фибробластов. Во многих полях зрения видны кардиомиоциты с увеличенным диаметром волокна и крупными ядрами, имеющими овальную форму; окраска волокон неравномерная, поперечная исчерченность в отдельных волокнах определяется слабо, либо не определяется вовсе, волокна очагово фрагментированы.
Печень: венозное полнокровие.
Почки: клубочки крупные, капилляры их полнокровные, просветы капсул Шумлянского-Боумена свободны, единичные клубочки склерозированы, склероз междолевых артерий, аутолиз канальцевого эпителия.
Основное: Острое отравление этиловым алкоголем: наличие этилового спирта в крови в концентрации 5.55 промилле, в моче 5.18 промилле. Синюшность и одутловатость лица, субконъюнктивальные кровоизлияния, экзофтальм, гиперсекреция слизи, острая эмфизема лёгких, точечные кровоизлияния под висцеральную плевру, переполнение и отёк желчного пузыря. Отёк и гиперемия слизистой желудка и 12-ти перстной кишки; обесцвеченное содержимое в просвете 12-ти перстной кишки по типу «рисового отвара»; отёк Фатерова соска; резкий запах алкоголя от полостей и внутренних органов.
Осложнение основного: Острая дыхательная недостаточность. Отёк лёгких. Острое венозное полнокровие внутренних органов, жидкое состояние крови.
Сопутствующее: Хронический бронхит вне обострения.
На основании проведённого судебно-медицинского исследования трупа, анализе лабораторных данных, с учётом обстоятельств указанных в направлении, в соответствии с поставленными на разрешение вопросами, прихожу к следующему заключению
2) Учитывая развитие трупных явлений, считаю, что давность наступления смерти составляет в пределах одних суток со времени исследования трупа в морге.
3) При судебно-медицинском исследовании трупа каких-либо повреждений не обнаружено
PS Не бухайте друзья ведь даже небольшая лишняя доза алкоголя может превисти к угнетению дыхания! Всем добра и здоровья!