что такое киста верге в головном мозге
Киста головного мозга ( Церебральная киста )
Киста головного мозга — объемное внутричерепное образование, представляющее собой наполненную жидкостью полость. Часто имеет скрытое субклиническое течение без увеличения размеров. Проявляется в основном симптомами внутричерепной гипертензии и эпилептическими пароксизмами. Возможна очаговая симптоматика, соответствующая расположению кисты. Диагностируется по результатам МРТ и КТ мозга, у детей грудного возраста — по данным нейросонографии. Лечение проводится при прогрессирующем росте кисты и развитии осложнений, состоит в хирургическом удалении или аспирации кисты.
МКБ-10
Общие сведения
Киста головного мозга — локальное скопление жидкости в оболочках или веществе головного мозга. Киста малого объема, как правило, имеет субклиническое течение, выявляется случайно при нейровизуализирующем обследовании мозга. Киста большого объема из-за ограниченности внутричерепного (интракраниального) пространства приводит к внутричерепной гипертензии и сдавлению окружающих ее мозговых структур. Клинически значимый размер кист значительно варьирует в зависимости от их локализации и компенсаторных возможностей. Так, у детей раннего возраста, за счет податливости костей черепа зачастую наблюдается длительное латентное течение кист без признаков выраженной ликворной гипертензии.
Киста головного мозга может обнаруживаться в различные возрастные периоды: от новорожденности до пожилого возраста. Следует отметить, что врожденные кисты чаще проявляются в среднем возрасте (обычно в 30-50 лет), чем в детстве. Согласно общепринятой в клинической неврологии практике в отношении замерших или медленно прогрессирующих кист малого объема применяется наблюдательно-выжидательная тактика ведения.
Классификация кисты головного мозга
В зависимости от места расположения выделяют арахноидальную и внутримозговую (церебральную) кисту. Первая локализуется в мозговых оболочках и образуется за счет скопления цереброспинальной жидкости в местах их врожденной дупликатуры или спаек, сформировавшихся в результате различных воспалительных процессов. Вторая располагается во внутренних структурах головного мозга и формируется на участке погибшей в результате различных патологических процессов мозговой ткани. Отдельно выделяют также кисту шишковидной железы, кисту сосудистого сплетения, коллоидную и дермоидную кисты.
Все мозговые кисты по своему генезу классифицируются на врожденные и приобретенные. К исключительно врожденным относятся дермоидная и коллоидная киста головного мозга. В соответствии с этиологией среди приобретенных кист различают посттравматические, постинфекционные, эхинококковые, постинсультные.
Причины кисты головного мозга
Факторами, провоцирующими формирование врожденной кисты мозга, являются любые неблагоприятные воздействия на плод в антенатальном периоде. К ним относят фетоплацентарную недостаточность, внутриутробные инфекции, прием беременной лекарственных средств с тератогенным эффектом, резус-конфликт, гипоксию плода. Врожденные кисты и другие аномалии развития головного мозга могут возникнуть, если развитие плода происходит в условиях внутриутробной интоксикации при наркомании, алкоголизме, никотиновой зависимости будущей матери, а также при наличии у нее хронических декомпенсированных заболеваний.
Приобретенная киста формируется вследствие черепно-мозговой травмы, родовой травмы новорожденного, воспалительных заболеваний (менингита, арахноидита, абсцесса головного мозга, энцефалита), острых нарушений мозгового кровообращения (ишемического и геморрагического инсульта, субарахноидального кровоизлияния). Она может иметь паразитарную этиологию, например, при эхинококкозе, церебральной форме тениоза, парагонимозе Киста ятрогенного происхождения может сформироваться как осложнение операций на головном мозге. В ряде случаев различные дистрофические и дегенеративные процессы в головном мозге также сопровождаются замещением церебральных тканей кистой.
Отдельную группу составляют факторы, способные спровоцировать увеличение размеров уже имеющегося интракраниального кистозного образования. Подобными триггерами могут выступать травмы головы, нейроинфекции, воспалительные внутричерепные процессы, сосудистые нарушения (инсульты, затруднение венозного оттока из полости черепа), гидроцефалия.
Симптомы кисты головного мозга
Наиболее характерна манифестация мозговой кисты с симптомов интракраниальной гипертензии. Пациенты жалуются на практически постоянную цефалгию, ощущение подташнивания, не связанное с едой, чувство давления на глазные яблоки, понижение работоспособности. Могут отмечаться нарушения сна, шум или ощущение пульсации в голове, расстройства зрения (падение остроты зрения, двоение, сужение зрительных полей, появление фотопсий или зрительных галлюцинаций), легкая тугоухость, атаксия (головокружения, шаткость, дискоординация движений), мелкоразмашистый тремор, обмороки. При высокой внутричерепной гипертензии наблюдается повторяющаяся рвота.
В ряде случаев киста головного мозга дебютирует впервые возникшим эпилептическим пароксизмом, за которым следуют повторные эпиприступы. Пароксизмы могут носить первично-генерализованный характер, иметь вид абсансов или фокальной джексоновской эпилепсии. Очаговая симптоматика наблюдается гораздо реже общемозговых проявлений. В соответствии с локализацией кистозного образования она включает геми- и монопарезы, сенсорные расстройства, мозжечковую атаксию, стволовые симптомы (глазодвигательные расстройства, нарушение глотания, дизартрию и др.).
Осложнения
Осложнением кисты может являться ее разрыв, окклюзионная гидроцефалия, сдавление головного мозга, разрыв сосуда с кровоизлиянием в кисту, формирование стойкого эпилептогенного очага. У детей кисты, сопровождающиеся выраженной внутричерепной гипертензией или эписиндромом, могут обуславливать задержку психического развития с формированием олигофрении.
Отдельные виды кист головного мозга
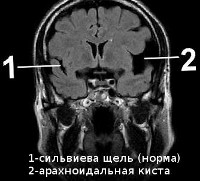
Арахноидальная киста чаще имеет врожденный или посттравматический характер. Расположена в мозговых оболочках на поверхности мозга. Наполнена цереброспинальной жидкостью. По некоторым данным, до 4% населения имеют арахноидальные кисты головного мозга. Однако клинические проявления наблюдаются лишь в случае большого скопления жидкости в кисте, что может быть связано с продукцией ликвора выстилающими полость кисты клетками. Резкое увеличение размеров кисты угрожает ее разрывом, приводящим к смертельному исходу.
Киста шишковидной железы (пинеальная киста) — кистозное образование эпифиза. Отдельные данные свидетельствуют о том, что до 10 % людей имеют малые бессимптомные пинеальные кисты. Кисты диаметром более 1 см отмечаются намного реже и могут давать клиническую симптоматику. При достижении значительных размеров, киста шишковидной железы способна перекрывать вход в водопровод мозга и блокировать ликвороциркуляцию, обуславливая окклюзионную гидроцефалию.
Коллоидная киста составляет около 15-20% внутрижелудочковых образований. В большинстве случаев располагается в передней области III желудочка, над отверстием Монро; в отдельных случаях — в IV желудочке и в районе прозрачной перегородки. Наполнение коллоидной кисты отличается большой вязкостью. Основу клинических проявлений составляют симптомы гидроцефалии с приступообразным нарастанием цефалгии при определенных положениях головы. Возможны поведенческие расстройства, снижение памяти. Описаны случаи возникновения слабости в конечностях.
Киста сосудистого сплетения образуется при заполнении цереброспинальной жидкостью пространства между отдельными сосудами сплетения. Диагностируется в различном возрасте. Клинически проявляется редко, в отдельных случаях может давать симптоматику внутричерепной гипертензии или эпилепсии. Зачастую кисты сосудистых сплетений выявляются по данным акушерского УЗИ на 20-й неделе беременности, затем они самостоятельно рассасываются и примерно к 28-й неделе внутриутробного развития уже не обнаруживаются на УЗИ.
Дермоидная киста (эпидермоид) является аномалией эмбрионального развития, при которой клетки, дающие начало коже и ее придаткам (волосам, ногтям), остаются внутри головного мозга. Содержимое кисты наряду с жидкостью представлено элементами эктодермы (волосяными фолликулами, сальными железами и т. п.). Отличается происходящим после рождения быстрым увеличением в размерах, в связи с чем подлежит удалению.
Диагностика
Клиническая симптоматика и данные неврологического статуса позволяют неврологу заподозрить наличие интракраниального объемного образования. Для проверки слуха и зрения пациент направляется на консультацию отоларинголога и офтальмолога; проводится аудиометрия, визиометрия, периметрия и офтальмоскопия, на которой при выраженной гидроцефалии отмечаются застойные диски зрительных нервов. Повышенное внутричерепное давление можно диагностировать при помощи эхо-энцефалографии. Наличие эпилептических пароксизмов является показанием к проведению электроэнцефалографии. Однако, опираясь лишь на клинические данные, невозможно верифицировать кисту от гематомы, абсцесса или опухоли головного мозга. Поэтому при подозрении на объемное образование мозга необходимо применение нейровизуализирующих методов диагностики.
Использование УЗИ позволяет выявить некоторые врожденные кисты еще в период внутриутробного развития, после рождения ребенка и до закрытия его большого родничка диагностика возможна при помощи нейросонографии. В дальнейшем визуализировать кисту можно посредством КТ или МРТ головного мозга. Для дифференцировки кистозного образования от опухоли мозга эти исследования проводят с контрастированием, поскольку в отличие от опухоли, киста не накапливает в себе контрастное вещество. Для лучшей визуализации кистозной полости возможно введение в нее контраста путем пункции кисты. В отличие от МРТ, КТ головного мозга дает возможность судить о вязкости содержимого кисты по плотности ее изображения, что учитывается при планировании хирургического лечения. Основополагающее значение имеет не только установление диагноза, но и непрерывное наблюдение за кистозным образованием для оценки изменения его объема в динамике. При постинсультном генезе кисты дополнительно прибегают к сосудистым обследованиям: дуплексному сканированию, УЗДГ, КТ или МРТ сосудов головного мозга.
Лечение кист головного мозга
Консервативная терапия малоэффективна. Лечение возможно только хирургическим путем. Однако большинство кист не нуждаются в активном лечении, поскольку имеют малый размер и не прогрессируют в размере. В отношении их проводится регулярное динамическое наблюдение при помощи МРТ- или КТ-контроля. Нейрохирургическому лечению подлежат кисты, клинически проявляющиеся симптомами гидроцефалии, прогрессивно увеличивающиеся в размере, осложненные разрывом, кровотечением, сдавлением мозга. Выбор метода операции и хирургического подхода осуществляется на консультации нейрохирурга.
В случаях тяжелого состояния пациента с расстройством сознания (сопор, кома) в экстренном порядке показано наружное вентрикулярное дренирование для уменьшения внутричерепного давления и сдавления мозга. В случае развития осложнений в виде разрыва кисты или кровоизлияния, а также при паразитарной этиологии кисты хирургическое вмешательство выполняется с целью радикального иссечения кистозного образования; хирургическим доступом является трепанация черепа.
В остальных случаях операция носит плановый характер и осуществляется преимущественно эндоскопическим способом. Преимуществом последнего является малая травматичность и укороченный восстановительный период. Для его осуществления необходимо лишь фрезевое отверстие в черепе, через которое выполняется аспирация содержимого кисты. С целью предупреждения повторного скопления жидкости в кистозной полости производится ряд отверстий, соединяющих ее с ликворными пространствами мозга, или осуществляется кистоперитонеальное шунтирование. Последнее предполагает имплантацию специального шунта, по которому жидкость из кисты поступает в брюшную полость.
В послеоперационном периоде проводится комплексная реабилитационная терапия, в которой при необходимости принимают участие нейропсихолог, врач ЛФК, массажист, рефлексотерапевт. Медикаментозная составляющая включает рассасывающие средства, препараты, улучшающие кровоснабжение и метаболизм головного мозга, противоотечные и симптоматические медикаменты. Параллельно с целью восстановления мышечной силы и чувствительной функции, адаптации пациента к физическим нагрузкам, проводится физиотерапия, ЛФК, массаж, рефлексотерапия.
Прогноз
Клинически незначимая замершая киста головного мозга в большинстве случаев сохраняет свой непрогрессирующий статус и никак не беспокоит пациента в течение жизни. Своевременно и адекватно проведенное хирургическое лечение клинически значимых кист обуславливает их относительно благоприятный исход. Возможен остаточный умеренно выраженный ликворно-гипертензионный синдром. В случае формирования очагового неврологического дефицита он может иметь стойкий резидуальный характер и сохраняться после проведенного лечения. Эпилептические пароксизмы зачастую проходит после удаления кисты, но затем часто возобновляются, что обусловлено формированием спаек и другими изменениями прооперированной области мозга. При этом вторичная эпилепсия отличается резистентностью к проводимой антиконвульсантной терапии.
Профилактика
Поскольку приобретенная киста головного мозга зачастую является одним из вариантов разрешения инфекционных, сосудистых, воспалительных и посттравматических интракраниальных процессов, то ее профилактикой является своевременное и корректное лечение указанных заболеваний с применением нейропротекторной и рассасывающей терапии. В отношении врожденных кист профилактикой служит охранение беременной и плода от влияния различных вредоносных факторов, корректное ведение беременности и родов.
Что такое киста верге в головном мозге
КПП — киста прозрачной перегородки
КПВ — киста полости Верге
КПрП — киста промежуточного паруса
КТ — компьютерная томография
МРТ — магнитно-резонансная томография
ПП — прозрачная перегородка
ППП — полость прозрачной перегородки
Среди ликворных кист срединной локализации наиболее распространенными (в порядке убывания) являются кисты прозрачной перегородки (КПП), кисты полости Верге (КПВ) и промежуточного паруса (КПрП).
Цель исследования — обзор и систематизация литературных данных для определения частоты встречаемости кист прозрачной перегородки, полости Верге и промежуточного паруса, их клинических проявлений, показаний к оперативному лечению и выбора оптимальных хирургических методов.
Материал и методы
Проведен поиск в базах данных «PubMed», «Google Scholar» и «Cochrane Library» по ключевым словам: киста прозрачной перегородки, полость Верге, киста промежуточного паруса, эндоскопическая фенестрация, гидроцефалия. Отобраны оригинальные исследования, обзорные статьи, описания клинических случаев. Не включались работы на языках кроме русского и английского, а также те, для которых недоступны ни реферат, ни полный текст исследования. Из анализа также исключены публикации, посвященные асимптомным кистам. Полученные сведения сгруппированы и проанализированы с использованием табличного редактора Microsoft Excel. Определена частота встречаемости следующих клинических симптомов: головная боль; отек дисков зрительных нервов; нарушение функции черепно-мозговых нервов (без конкретизации); судорожный синдром; снижение интеллекта и задержка психомоторного развития (у детей); головокружение, тошнота и рвота; нарушение походки; нарушение зрения (без конкретизации); психические нарушения (агрессия, гиперактивность, апатия, абулия, депрессия и др.); гидроцефалия. Проанализированы сведения о механизмах формирования, структуре, эпидемиологии и патофизиологии полостей и кист указанной локализации, их классификации, а также о методах диагностики, показаниях и методах хирургического лечения. При анализе клинических проявлений не проводилось разграничения между симптомными кистами прозрачной перегородки, полости Верге и промежуточного паруса.
Результаты
Найдено 123 публикации, соответствующие критериям поиска, для 72 доступны реферат или полный текст исследования. Подавляющее большинство работ (57,79%) — описание отдельных клинических случаев и небольших серий (менее 5 наблюдений); 15 (21%) публикаций представляют собой серии более 5 наблюдений, 8 (11%) публикаций содержат сведения о 10 и более пациентах. Результаты анализа литературных данных о частоте встречаемости отдельных клинических проявлений и частоте развития гидроцефалии у пациентов с симптомными кистами представлены в табл. 1. Обзор сведений о распространенности КПП, КПрП и КПВ представлен в табл. 2 [1—11].
Таблица 1. Сведения о частоте встречаемости отдельных клинических проявлений и частоте развития гидроцефалии у пациентов с симптомными кистами срединной локализации
вошли в исследование
не вошли в исследование
снижение интеллекта/задержка психомоторного развития
головокружение, тошнота, рвота
отек дисков зрительных нервов
нарушения функций черепно-мозговых нервов
Таблица 2. Основные публикации по эпидемиологии срединных ликворных кист
W. van Wagenen, 1934 [1]
Аутопсийный материал, нефиксированный
Аутопсийный материал, фиксация в 10% растворе формальдегида
Новорожденные, дети, взрослые до 90 лет
J. Larroche и соавт. 1961 [3]
ППП — ١٠٠٪ ٥ мм — ٣٠,٤٪ пациентов с шизофренией и ١٠,٣٪ пациентов контрольной группы
K. Wang и соавт., 2004 [11]
Примечание. КПП — киста прозрачной перегородки; КТ — компьютерная томография; МРТ — магнитно-резонансная томография; ПВ — полость Верге; ППП — полость прозрачной перегородки; УЗИ — ультразвуковое исследование.
Обсуждение
Описание полости прозрачной перегородки (ППП) найдено в работе Jacques Dubois (Silvius), датируемой 1671 г. [12]. Первое достоверное свидетельство о наличии полости между колонками свода («ventriculus fornicus seu cavumVergae») представил итальянский невролог и психиатр Andrea Verga в 1851г. [13]. Примечательно, что препарат получен из головного мозга, который принадлежал пациенту, умершему от последствий гидроцефалии. Первое описание хирургического лечения пациента с КПП дал W. Dandyв 1931 г. [14].
На рис. 1 схематично представлена анатомия областей, в которых формируются срединные кисты. Следует отметить, что принято различать понятия полостей и кист [16]. Под кистами ПП, ПВ и ПрП понимают скопления жидкости шириной более 10 мм с выпячиванием стенок в сторону боковых желудочков [17—21]. В настоящее время это достаточно четко фиксируется при компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ) (рис. 2). Показано также, что ППП и ПВ не являются частью желудочковой системы, лишены эпендимы, имеют другой эмбриогенез и в норме не сообщаются с желудочками [22].
Рис. 1. Схематичное изображение областей потенциального образования срединных ликворных кист.
а — схема расположения образований, участвующих в формировании срединных ликворных кист [12]; б — зоны формирования срединных ликворных кист [15]. 1 — колонки свода; 2 — передняя комиссура; 3 — задняя комиссура; 4 — конечная пластинка; 5—7 — мозолистое тело; C.s. — область прозрачной перегородки, C.v. — область полости Верге, C.i. — область полости промежуточного паруса.
Рис. 2. Дифференциальный диагноз срединных полостей и кист по данным магнитно-резонансной томографии.
Пояснения в тексте.
Эпидемиология. ППП выявляется у плода до 8,5 мес гестации в 100% случаев. ППрП встречается у 60% детей первого года жизни и у 30% детей в возрасте от 1 года до 10 лет и обычно не имеет клинической симптоматики. У взрослых ППП сохраняется в 20% случаев, ПВ — в 2%. В 0,04% случаев формируются кисты. Наличие крупных КПП и КПВ может сочетаться с другими врожденными аномалиями центральной нервной системы: агенезией мозолистого тела, гипоплазией зрительных нервов, атрофией коры головного мозга, энцефало- и менингомиелоцеле и др. [23, 24]. Отмечена более высокая частота встречаемости КПП и КПВ у пациентов с шизофренией и другими психическими заболеваниями [12, 24, 25], а также у боксеров [26].
Классификация. W. vanWagenen и соавт. выделили 3 типа КПП [1]:
1) Несообщающиеся — представляют собой полость, изолированную от других ликворосодержащих пространств.
2) Сообщающиеся, когда вследствие разрыва одной или нескольких стенок кисты ее полость сообщается с боковыми желудочками.
3) Вторичные, или приобретенные, когда происходит расширение сообщающейся с боковыми желудочками ППП из-за гидроцефалии (рис. 3) [27].
Рис. 3. Классификация ППП по размеру, определяемому при магнитно-резонансной томографии в коронарной проекции [27].
Оценивается размер ППП с последующей градацией от 0 (отсутствие видимой полости) до 4 (КПП с сужением боковых желудочков).
Патологическая физиология. Многочисленные гистологические исследования стенок кист не выявили наличия в них эпендимальных клеток или фрагментов ворсинчатого сплетения, способных продуцировать ликвор [28]. Возможный механизм увеличения кисты — транссудация ликвора из боковых желудочков [29]. Продукция ликвора в полость кисты может осуществляться остатками эмбриональных клеток паутинной мозговой оболочки, находящимися в стенках кисты, однако это предположение не подтверждено гистологически [30]. Высказано предположение о миграции клеток, способных к продукции ликвора, в ППП [31], или трансформации клеток, формирующих стенки кисты, в способные к ликворопродукции [32], что приводит к трансформации ППП в КПП. При этом происходят увеличение размеров полости, компрессия окружающих нервных структур (лимбической системы, моторных трактов, зрительных трактов) и вен, спонтанный разрыв кисты с регрессом симптоматики, формирование «рубца» в стенке с образованием истиной кисты [31]. На фоне увеличения размеров кисты развивается нарушение венозного оттока [29]. Фактор риска трансформации ППП в КПП — «хроническая» черепно-мозговая травма: описано частое наличие КПП у профессиональных боксеров [26]. Существуют также предположения о клапанном механизме накопления ликвора в полости кисты [21, 33].
Клинические проявления. Наиболее часто симптомы КПП формируют так называемый «синдром КПП» [34]: сочетание нарушения поведения, атаксии, нарушения речи, судорожных приступов и двусторонних патологических стопных знаков. Особенности головной боли, связанной с КПП — постуральный характер [35], провоцирование при выполнении пробы Вальсальвы. Не вызывая окклюзионной гидроцефалии и клинических проявлений сами по себе, КПП и КВ могут осложнять течение других патологических состояний, например, вызывать окклюзионную гидроцефалию при росте внутричерепных новообразований [36]. КПП осложняют выполнение хирургических вмешательств: эндоскопических и шунтирующих операций, установку наружного вентрикулярного дренажа [37]. Описан случай развития Корсаковского синдрома у пациента с КПП с регрессом симптоматики после перфорации стенок кисты [38].
Дополнительные методы исследования. Наиболее информативным методом диагностики срединных полостей и кист является КТ-цистернография. По характеру контрастирования ликворосодержащих полостей можно детально оценить наличие или отсутствие сообщения между различными отделами желудочков головного мозга и этими дополнительными полостями и кистами. Присутствие блока ликвороциркуляции является основанием для проведения оперативного лечения. Альтернативный метод — МРТ исследование ликвородинамики — менее информативен. Он позволяет проследить ток ликвора на уровне Сильвиева водопровода, в III желудочке, но не дает возможности оценить сообщение дополнительных ликворных полостей с желудочковой системой.
Хирургическое лечение. Микрохирургическая кистовентрикулостомия, кистоперитонеальное шунтирование и стереотаксическая пункция и дренирование срединных ликворных кист в настоящее время выполняются крайне редко. Все перечисленные операции наносят не сопоставимую с клиническими проявлениями травму веществу головного мозга (микрохирургическая кистовентрикулостомия) или малоэффективны ввиду небольшого размера формирующейся после операции стомы (стереотаксическая пункция и дренирование срединных ликворных кист). Поиск оптимального метода лечения показал, что наилучшим методом является эндоскопическая фенестрация кист [39]. Дискуссионными остаются вопросы применения одно- и двустороннего доступа, затылочного и лобного доступа, предпочтительного использования гибкого или жесткого эндоскопа, необходимости установки наружного вентрикулярного дренажа [40—44] (рис. 4).
Рис. 4. Варианты эндоскопической фенестрации кисты прозрачной перегородки с использованием нейронавигации [44].
а — вход в полость кисты осуществлен на втором этапе после вентрикулопункции бокового рога (стрелки); б — прямая пункция кисты прозрачной перегородки (большая стрелка).
Заключение
Кисты прозрачной перегородки, полости Верге и мозгового паруса относятся к очень редкой патологии головного мозга. Они могут проявляться различными неспецифическими общемозговыми и локальными неврологическими симптомами. Выявление и оценка размеров срединных кист возможны с помощью магнитно-резонансной и компьютерной томографии, но для более тщательного анализа их поведения необходимы более сложные методы динамической визуализации с оценкой ликвороциркуляции. Показанием к хирургическому лечению срединных ликворных кист служит сочетание изолированной (по результатам компьютерной томографии цистерн) полости и клинической симптоматики, которую невозможно объяснить какими-либо другими заболеваниями, характеризующимися аналогичной клинической картиной.
Участие авторов:
Концепция и дизайн исследования — Е.К., Ш.Г.
Сбор и обработка материала — А.С., Ш.Г., Г.Г.
Написание текста — А.С., Г.Г.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Комментарий
Работа представляет собой обзор литературы, касающейся срединных ликворных скоплений головного мозга, и затрагивает вопросы экспертизы и поведения нейрохирурга при встрече с пациентами, у которых имеется кистозное расширение полости межжелудочковой перегородки, а также полости vergae и velum interpositum (промежуточного паруса).
Необходимо отметить, что в то время как полость vergae представляет собой продолжение полости межжелудочковой перегородки в пространство под мозолистым телом между раздвинутыми в стороны телами сводов, полость velum interpositum имеет другой гистогенез. Она представляет собой треугольную щель, образованную двумя листками сосудистой оболочки крыши III желудочка и, располагаясь над гиппокампальной комиссурой и внутренними венами мозга, обращена своим острием кпереди, к межжелудочковым отверстиям. Будучи изначально связанной с формирующейся цистерной четверохолмия, она (еще пренатально) запустевает в направлении спереди назад и неразличима у большинства доношенных младенцев, а в тех немногих случаях, когда она сохраняется, клинического значения никогда не имеет.
Межжелудочковая перегородка начинает формироваться с 12-й недели гестации из эмбриональной комиссуральной (терминальной) пластинки путем ее инвагинации между колонками сводов мозга и в виде двух истончающихся листков растягивается над передней комиссурой в ростральном направлении вслед за коленом мозолистого тела, над передними отделами III желудочка и кпереди от них. Образующаяся при этом щель по мере формирования переднего мозга и подкорковых узлов постепенно запустевает и смыкается в направлении сзади наперед, но не сразу, и в части случаев сохраняется вплоть до позднего подросткового возраста, а еще реже и у взрослых, не будучи при этом ассоциированной с психическими заболеваниями или иными состояниями, протекающими с задержкой психоречевого развития [1], и не сопровождаясь головной болью и, тем более, повышением уровня внутричерепного давления и отеком на глазном дне.
Авторы справедливо подчеркивают важность различий между персистенцией этих полостей, отражающей нормальный ход развития и созревания мозга, и их кистозным расширением. С этой целью проанализирована обширная литература, посвященная морфологии, томографическим (КТ, МРТ) признакам, а также частоте встречаемости этих кист в популяции и разнообразным клиническим проявлениям, среди которых лидирует упорная головная боль. Остальное, включая эпилепсию, психические нарушения и задержку психомоторного развития, если и имеет отношение к этим обычно случайным находкам, вряд ли следует считать основанием для нейрохирургического обследования и лечения.
Что же тогда превращает эти, в общем-то, индолентно существующие полости в клинически значимые кисты? Их содержимым является ликвор. Во всяком случае, ни мне, и, насколько известно, никому-либо ничего другого там не встречалось. Я не могу сказать однозначно, откуда ликвор там берется. И, хотя из работы в работу переписывается, что ликвор якобы «пропотевает» в полости свозь их стенки, мне представляется (и я в этом не одинок [2]), что логичнее искать коммуникацию в зоне, откуда эта полость и происходит — в передне-верхних стенках III желудочка, в крошечном треугольном пространстве, обрамленном колонками сводов и передней комиссурой. В части случаев и, по-видимому, по разнообразным причинам (травма, инфекция) изначально существующая щель сужается и облитерируется раньше, чем полость межжелудочковой перегородки, превращая ее в кисту в полном смысле слова. Если она к этому времени просторна, осциллирующий градиент давления, передаваемый на стенки мозговых желудочков пульсовой волной в магистральных артериях основания мозга, перестает совпадать по фазе с запаздывающим и, что важно, — обратным по направлению, отталкивающимся от ригидного мозолистого тела пульсом ликвора в полости кисты. Возникающий при этом феномен «водяного молотка», «бьющего» по гипоталамическим структурам (спереди) и по глубоким венам мозга (сзади и снизу), объясняет симптомокомплекс, который мы наблюдали у наших больных: упорная головная боль, депрессия, анорексия, вялость, снижение памяти и т.д. Немедленный регресс этих симптомов после восстановления коммуникации между желудочками и кистой — его очевидное подтверждение.
Немаловажно и то, что у пациентов с кистами межжелудочковой перегородки и cavum vergae объем супратенториальных ликворных пространств, включая как боковые желудочки, так и собственно кисты, как правило, не превышает таковой в контрольных исследованиях у лиц того же возраста и с таким же объемом мозга [1]. «Отнимая» этот объем у желудочков, кисты, с одной стороны, влияют на диапазон возможностей ауторегуляции мозгового кровотока, который тесно связан с ликворообращением, а с другой — способствуют увеличению амплитуды пульсовых колебаний внутричерепного давления для компенсаторного ускорения скорости перемещения ликвора из-за стеноза межвентрикулярных отверстий. И то, и другое способно в совокупности вызвать стойкую головную боль, а на фоне истощения резервов эластичности мозговой ткани — и вентрикуломегалию.
Авторы коротко указывают, что такие кисты «. осложняют проведение нейрохирургических вмешательств». Я не согласен с этим. Фенестрация их стенок, напротив, только увеличивает пространство и улучшает обзор при манипуляциях в желудочках, а в других ситуациях, например, при выполнении интерфорникального доступа в III желудочек, полость межжелудочковой перегородки — весьма удобный и надежный ориентир.
Лечение симптоматических кист только хирургическое. Эндоскопическая кистовентрикулостомия — метод выбора, но использование стереотаксической навигации, особенно в ситуациях с неширокими желудочками, крайне желательно. Риск развития тяжелых осложнений без такой поддержки очень высок.
Литература/References
1. Dremmen M, Bouhuis RH, Blanken LME, Muetzel RL, Vernooij MW, Marroun HE, Jaddoe VWV, Verhulst FC, Tiemeier H, White T. Cavum Septum Pellucidum in the General Pediatric Population and Its Relation to Surrounding Brain Structure Volumes, Cognitive Function, and Emotional or Behavioral Problems. American Journal of Neuroradiology. 2019;40(2):340-346.
2. Longatti P, Martinuzzi A, Fiorindi A, Malobabic S, Carteri A. Endoscopic anatomy of the triangular recess. Neurosurgery. 2003;52:1491-1494.