что такое кисть у человека фото
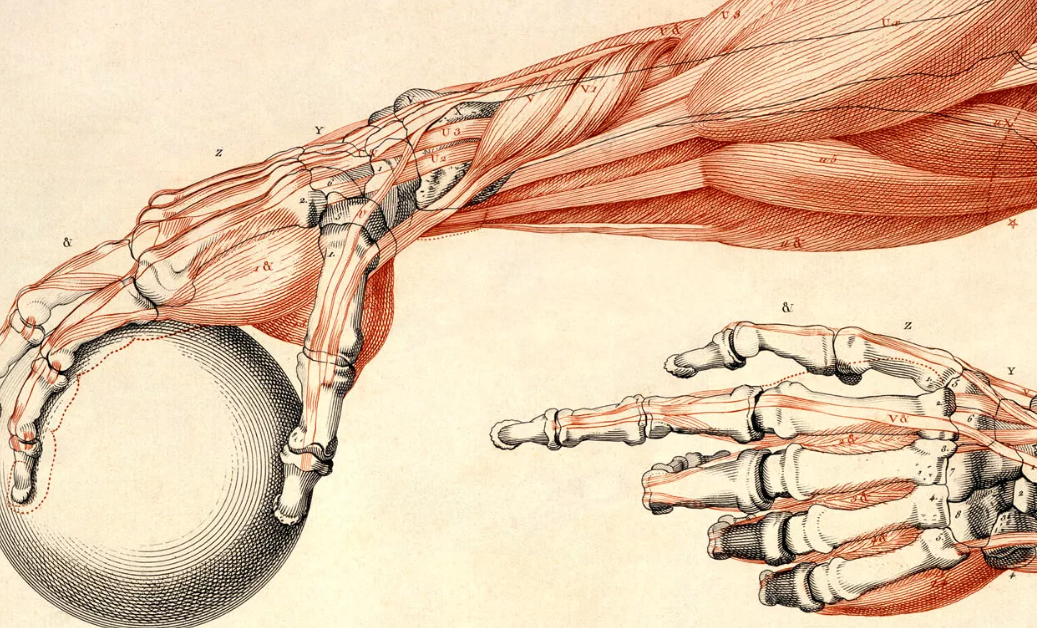
Кости кисти
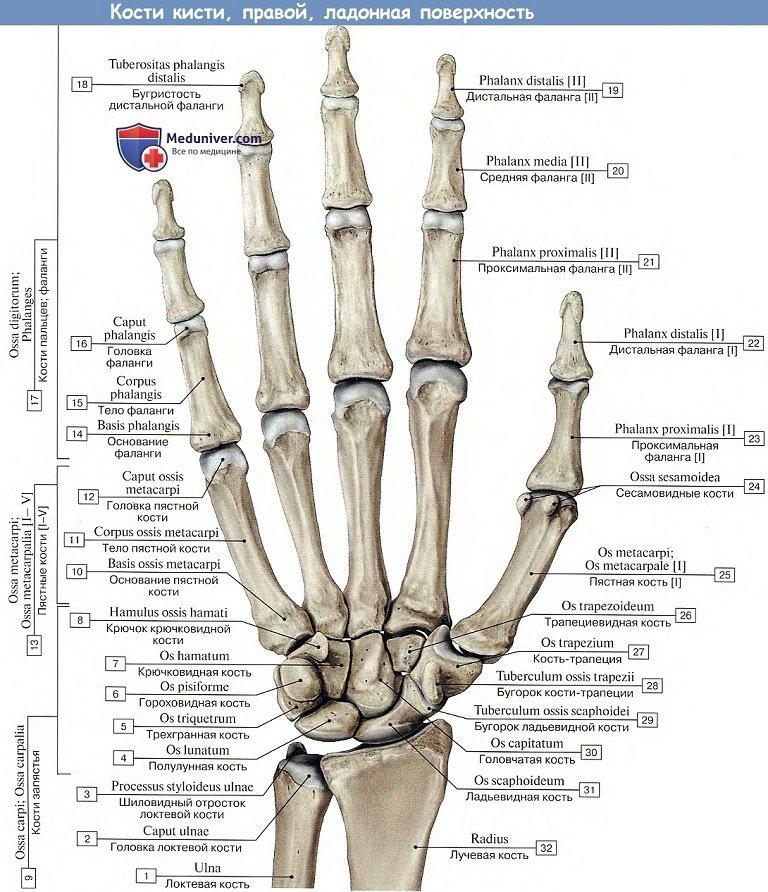
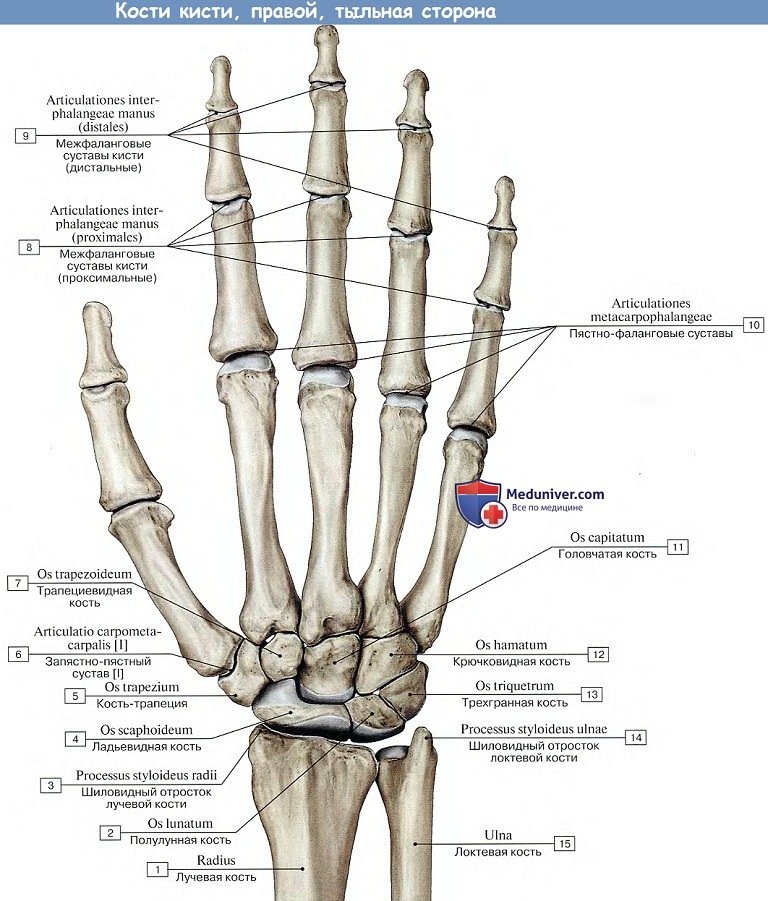
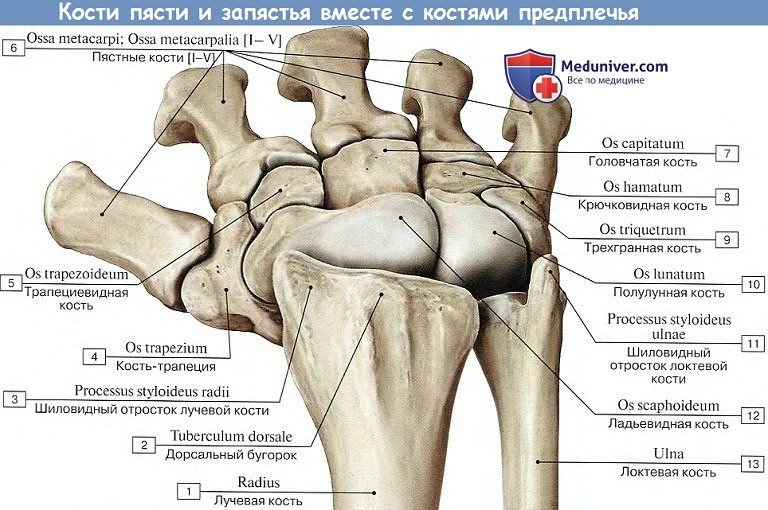
Кости кисти разделяются на кости запястья, пясти и кости, входящие в состав пальцев, — так называемые фаланги.
Запястье
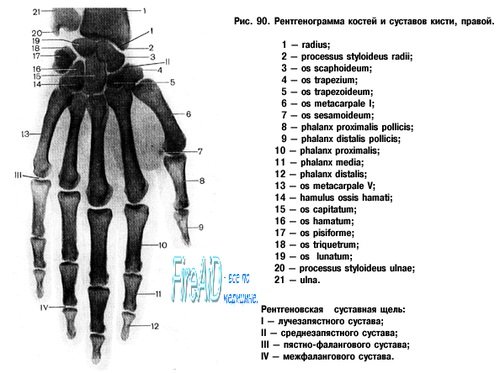
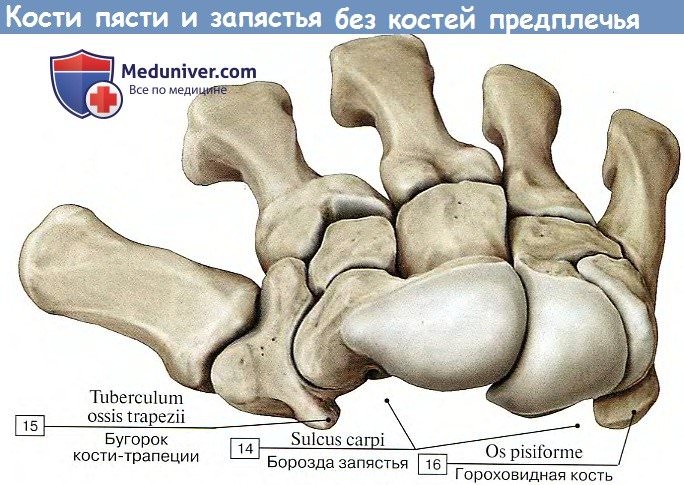
Запястье, carpus, представляет совокупность 8 коротких губчатых костей — ossa carpi, расположенных в два ряда, каждый из 4 косточек.
Проксимальный, или первый, ряд запястья, ближайший к предплечью, образован, если считать от большого пальца, следующими костями: ладьевидной, os scaphoideum, полулунной, os lunatum, трехгранной, os triquetrum, и гороховидной, os pisiforme. Первые три косточки, соединяясь, образуют эллиптическую, выпуклую в сторону предплечья суставную поверхность, служащую для сочленения с дистальным концом лучевой кости.
Гороховидная кость в этом сочленении не участвует, причленяясь отдельно к трехгранной. Гороховидная кость является сесамовидной косточкой, развившейся в сухожилии m. flexor carpi ulnaris.
Дистальный, или второй, ряд запястья состоит из костей: трапеции, os trapezium, трапециевидной, os trapezoideum, головчатой, os capitation, и крючковидной, os hamatum. Названия костей отражают их форму. На поверхностях каждой кости имеются суставные фасетки для сочленения с соседними костями.
Кроме того, на ладонной поверхности некоторых костей запястья выступают бугорки для прикрепления мышц и связок, а именно: на ладьевидной кости — tuberculum ossis scapholdei, на os trapezium — tuberculum ossis trapezii и на крючковидной кости — крючок, hamulus ossis hamati, отчего она и получила свое название.
Кости запястья в своей совокупности представляют род свода, выпуклого на тыльной стороне и желобообразно вогнутого на ладонной. С лучевой стороны желоб запястья, sulcus carpi, ограничен возвышением, eminentia carpi radialis, образованным бугорками ладьевидной кости и os trapezium, а с локтевой стороны — другим возвышением, eminentia carpi ulnaris, состоящим из hamulus ossis hamati и os pisiforme.
В процессе эволюции человека в связи с его трудовой деятельностью кости запястья прогрессируют в своем развитии. Так, у неандертальцев длина головчатой кости равнялась 20 — 25 мм, а у современного человека она увеличилась до 28 мм. Происходит также укрепление области запястья, которая относительно слаба у человекообразных обезьян и неандертальцев.
Видео нормальной анатомии костей кисти
Редактор: Искандер Милевски. Дата обновления публикации: 21.07.2021
Лечение при травмах запястья
Травмы запястья составляют около 40% в общей статистике травматизма верхних конечностей, при этом 50% из них приводят к пожизненному снижению функциональности кисти или даже инвалидности.
В большинстве случаев лечение при травмах запястья осуществляется в соответствии с общими принципами лечения травм, о чём подробнее будет рассказано далее. Высокий уровень посттравматических осложнений объясняется, в первую очередь, особенностями анатомического строения запястной зоны, оставляющем немного шансов на лёгкие формы переломов, вывихов или растяжений запястья.
Кратко об анатомии запястья
Запястье — это отдел кисти, располагающийся между пястью (пястными костями) и предплечьем (локтевой и лучевой костями). Запястье образовано восемью губчатыми костями, расположенными в два ряда: головчатая, гороховидная, крючковидная, ладьевидная, полулунная, трапеция, трапециевидная и трёхгранная.
Кости запястья прочно скреплены связками, благодаря чему энергия удара, нанесённого по одной из кости, равномерно распределяется по всему запястью. Это служит своеобразной системой защиты, в первую очередь — от переломов. Вместе с тем, если перелом или вывих запястья всё-таки случился, то из-за большой скученности костей и, соответственно, связок, травма всегда получается более обширной чем, например, при простом переломе лучевой кости.
Виды травм
Травмы запястья механической этиологии классифицируются по характеру повреждения:
Общие принципы лечения
При любых травмах запястья лечебно-терапевтические меры проводятся в следующей последовательности:
В случае размозжения тканей может быть поставлен вопрос о проведении эндопротезирования (замена кости имплантатом) или ампутации с последующим протезированием конечности.
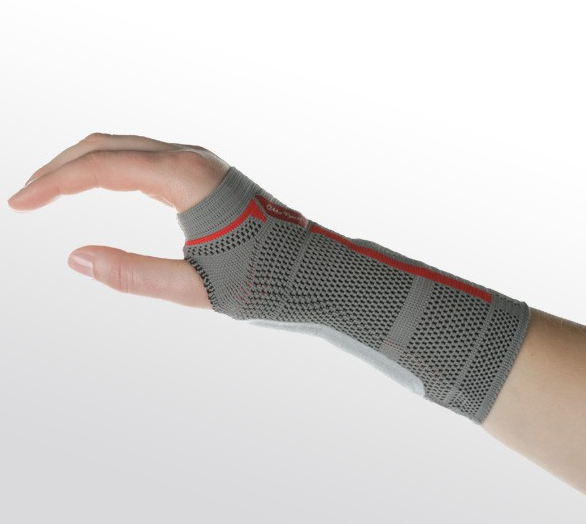
Роль бандажей и ортезов
Основным условием восстановления повреждённых тканей запястья является снижение нагрузки на указанную область или полная её иммобилизация. Современная травматология решает обе названные задачи при помощи специальных ортопедических изделий — бандажей и ортезов.
Бандажи
Мягкие или полужёсткие изделия, позволяющие стабилизировать запястье в анатомически правильном положении и ограничить движения кисти руки, без полной её иммобилизации. Главная задача лучезапястного бандажа заключается в максимальной разгрузке мышц и суставно-связочного аппарата запястья, чтобы не препятствовать процессам регенерации повреждённых тканей.
Ношение бандажей на кисть руки показано при сильных ушибах запястья, частичных разрывах связок, лёгких формах вывихов и подвывихов без повреждения суставной капсулы, а также поздних этапах реабилитации после переломов.
Преимущества
Ортезы
Полужёсткие или жёсткие изделия, гарантирующие полную иммобилизацию кисти для обеспечения повреждённым тканям максимального покоя на весь период реабилитации. Необходимость в ношении ортезов возникает при переломах, невправимых формах вывихов запястья или полном разрыве связок.
Отдельно рассматривается вопрос фиксации большого пальца руки. Необходимость ограничивать его подвижность возникает не всегда, а потому и сделать это позволяют не все модели ортезов.
Преимущества
Правила оказания первой помощи
При получении травмы запястье нужно максимально обездвижить, приложить на повреждённую область холод и как можно скорее доставить больного в травмпункт. При наличии сильного кровотечения накладывается жгут выше уровня раны.
Категорически не рекомендуется:
Ну и конечно же покупка ортеза или бандажа, при всех достоинствах этих ортопедических изделий, не может служить альтернативой посещению врача, поскольку результативное лечение травм кисти, и запястья в частности, требует точной диагностики и комплексной терапии.
Болят кисти рук: что это может быть и как лечить
Руки – это то, чем мы пользуемся ежесекундно и никогда не обращаем на них внимания. До тех пор, пока они не начинают болеть. Дискомфорт в мелких суставах мешает выполнять привычную работу, связанную с мелкой моторикой. В чем причина, при каких заболеваниях и состояниях возможны такие тревожные симптомы и как лечиться?
Мы недооцениваем значения кистей рук, пока они не начинают болеть
Что это может быть?
В суставах кистей рук бывают различные патологические процессы. При артрите воспаляется синовиальная оболочка, при артрозе – поражаются хрящевые ткани. При периартрите воспаляются окружающие сустав мягкие ткани, в числе которых – сухожилия, мышцы и серозные сумки. Этим, однако, перечень возможных заболеваний не ограничивается.
Боль в кисти может иметь воспалительный или механический характер. В первом случае она усиливается ночью и уменьшается после двигательной активности. Утренняя скованность в течение дня проходит. Так бывает при артритах разной природы. Механическая боль наоборот возникает после физической активности, имеет ноющий характер, усиливается к концу дня. Она характерна для артроза.
Артрит – это заболевание воспалительного характера, которое часто поражает мелкие суставы кистей рук и становится причиной хронических болей. Болезнь имеет разную этиологию, поэтому ревматологи внимательно изучают анамнез, проводят дополнительные обследования, чтобы выяснить, что именно спровоцировало патологию.
Выделяют несколько типов артрита:
Встречается чаще всего. Суставы пальцев рук поражаются ассиметрично, изменяется структура синовиальной оболочки и окружающих тканей. В течение часа после пробуждения человек испытывает скованность кистей рук, трудно сжать пальцы в кулак. Заболевание поражает не только межфаланговые суставы, но и лучезапястные. В запущенных случаях кисть деформируется, и мелкая моторика рук страдает.
Ревматоидный артрит – наиболее распространенная причина хронической боли в кисти
Заболевание развивается при иммунном сбое в организме. Иммунная система без причины атакует суставы кистей рук, однако в анамнезе всегда есть недавно перенесенное заболевание ЖКТ или мочеполовой системы, в отличие от системной красной волчанки или ревматоидного артрита.
Суставы кисти воспаляются на фоне псориаза – неинфекционного кожного заболевания. Патология затрагивает концевые фаланги пальцев и ногти. Пальцы краснеют и увеличиваются в размерах, ногтевые пластины разрушаются, в 5 % случаев бывает укорочение пальца. Артрит псориатической природы развивается несимметрично. Диагностировать его несложно, поскольку на коже видны сухие красные бляшки.
Псориаз тоже может стать причиной артрита кистей рук
Встречается достаточно часто, поражает один или несколько суставов – мелкие и крупные. Заболевание имеет и другие характерные симптомы – сыпь на скулах, плеврит или поражение почек. Если болезнь переходит в хроническую стадию, пальцы деформируются. По утрам ощущается скованность движений.
Если в полость сустава попадает инфекция, развивается инфекционный, или гнойный, артрит. Так бывает при открытых травмах с повреждением кожи либо если инфекционный агент в каком-либо органе перенесся с кровью в сустав. Сочленение увеличивается в размерах, краснеет и теплеет, из раны выделяется гнойное содержимое.
Артрит кистей рук лечит врач-ревматолог
Если воспаления нет…
Отдельно от заболеваний воспалительного и невоспалительного характера стоит травма. Не всегда она приводит к посттравматическому артрозу верхних конечностей. Если среагировать вовремя, осложнений можно избежать. При травматическом повреждении суставы кистей отекают, краснеют, ограничены в подвижности. Тактика лечения при вывихах, растяжениях и переломах разная, поэтому необходимо как можно быстрее обратиться за помощью к травматологу или ортопеду.
Если кисти рук болят, а воспаления нет, ортопед может диагностировать одно из таких заболеваний:
Кристаллы уратов откладываются в суставах. Заболевание характерно в основном для первого плюснефалангового сустава стопы, но иногда затрагивает и пальцы рук. Они опухают, краснеют и болят, со временем появляются узелковые образования – тофусы.
Артроз кисти рук – это дегенеративные поражения хрящевой ткани в подвижных сочленениях. Они бывают после перенесенной травмы, на фоне эндокринных нарушений, у женщин – в постменопаузальный период. При движениях пальцев слышен хруст, боль появляется после физической нагрузки, усиливается к вечеру, со временем суставы деформируются.
Американская коллегия ревматологов выделяет такие симптомы, характерные для артроза кисти: утренняя скованность в течение 20-30 минут, костные разрастания (остеофиты) на двух или больше суставах. При этом количество припухших сочленений должно быть не более двух, в противном случае велика вероятность не артроза, а артрита.
Так выглядит артроз кисти рук на запущенной стадии
3. Гипертрофическая остеоартропатия.
Концевые фаланги утолщаются и болят в основном у людей с болезнями легких. К этому приводит хроническая гипоксия тканей конечностей. Чтобы компенсировать ее, мелкие кровеносные сосуды расширяются, объем тканей увеличивается, возникает то, что врачи называют «барабанными палочками».
4. Туберкулезный аллергический синовит.
При туберкулезе кисти рук поражаются симметрично, болят и отекают, утренней скованность в суставах нет. При ранней диагностике важно сообщить врачу об этой болезни в анамнезе, чтобы дифференцировать этот подвид синовита и назначить адекватное лечение.
Принимать обезболивающие и не ходить к врачу – это тупиковый путь при боли в кистях рук
Если у вас болят кисти рук, есть отек, покраснение или скованность движений, не увлекайтесь самостоятельным обезболиванием, а обратитесь к специалисту. Врач проведет первичный осмотр и назначит обследования для уточнения диагноза. При необходимости это может быть рентген, КТ кисти или лучезапястного сустава, МРТ, УЗИ, биохимические анализы крови.
Тактика лечения будет разной в зависимости от причины боли. При гнойном поражении назначают антибиотикотерапию, при ревматическом – нестероидные противовоспалительные препараты, иммуносупрессивную или гормональную терапию. Результат зависит от того, насколько вовремя начато лечение остеоартроза, артрита, травмы или другого поражения кисти.
Виды новообразований на коже: что опасно, а что нет
Новообразования (неоплазии) – это медицинское название опухолей, т. е. избыточного разрастания какой-либо ткани в организме. Опухоли – результат бесконтрольного размножения клеток, которые еще не достигли зрелости и потому утратили свою способность полноценно выполнять свои функции.
Опухоли могут возникать во внутренних органах и на поверхности кожи. Многие, не зная, какие бывают новообразования на коже, при появлении любого новообразования на коже ошибочно полагают, что это рак. На самом деле это не всегда так.
По основной классификации новообразования кожи делятся на доброкачественные и злокачественные. Еще существуют предраковые образования – пограничные между двумя основными видами. У каждого типа есть свои подвиды и особенности, а для постановки точного диагноза нужна правильная диагностика.
Доброкачественные новообразования кожи
У доброкачественных новообразований обычно не нарушается способность к дифференцировке клеток. Т. е. они сохраняют свои первоначальные функции и по структуре схожи с нормальными клетками. Еще такие клетки медленно растут, могут давить на соседние ткани, но никогда в них не проникают.
Виды доброкачественных новообразований кожи:
В отдельную группу новообразований относят невусы (родинки). Это новообразования кожи разного цвета: коричневого, красного, черного, фиолетового и пр. В большинстве случаев невус – это врожденный порок развития кожи. Но родинки могут появляться и в течение жизни, чаще всего под действием солнечного света. Невусы не имеют склонности к злокачественному перерождению, но в отдельных случаях это может происходить вследствие повреждения или травмы кожи на родинке.
Несмотря на отсутствие прямой опасности, все доброкачественные виды новообразований на коже лица, рук, ног и других частей тела требуют постоянного контроля. Необходимо следить, чтобы опухоли не разрастались, не увеличивались в размерах, не меняли цвет. В противном случае нужно обратиться к врачу.
Предраковые новообразования (преканкрозы)
Предраковыми называют новообразования, которые под воздействием врожденных или текущих причин получили склонность к злокачественному перерождению. Как правило, это хронические состояния, которые наблюдаются у человека в течение длительного времени.
Таким образом, предраковые опухоли – опасные новообразования на коже, которые могут приводить к развитию онкологических процессов. К ним относятся:
Злокачественные новообразования кожи
Самые опасные виды новообразований на коже – злокачественные. От доброкачественных они отличаются тем, что быстро растут, проникают в окружающие ткани и дают метастазы в отдаленные от очага области. Организм не контролирует деление клеток в таких опухолях, а сами они теряют способность выполнять свои первоначальные функции.
Признаки перерождения доброкачественной опухоли в один из видов злокачественных новообразований на коже:
Основные виды злокачественных опухолей кожи:
Специалисты рекомендуют удалять как доброкачественные, так и злокачественные новообразования. Это оптимальный метод лечения, если к нему нет противопоказаний. В случае с доброкачественными новообразованиями и предраковыми состояниями при своевременном лечении прогноз благоприятный.
При злокачественных опухолях требуется больше усилий, и прогноз может быть не столь благоприятным, особенно если уже наблюдается метастазирование. Поэтому при подозрении на злокачественные процессы важно как можно раньше обратиться к врачу.
Нормальная ультразвуковая анатомия кисти
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
В последние годы во всех экономически развитых странах отмечается рост травматизма, в структуре которого повреждения кисти в связи с ее особым функциональным значением в производственной деятельности человека занимают наиболее важное место. Большой удельный вес диагностических ошибок (21%), плохие функциональные исходы лечения связаны не только с тяжестью повреждений и заболеваний, тонкостью физиологической функции кисти, сложностью анатомического строения, но и с проблемой выявления патологии мягкотканых структур кисти 1. В настоящей статье мы хотим осветить аспекты нормальной ультразвуковой топографической анатомии кисти, без знания которой поставить правильный диагноз не представляется возможным.
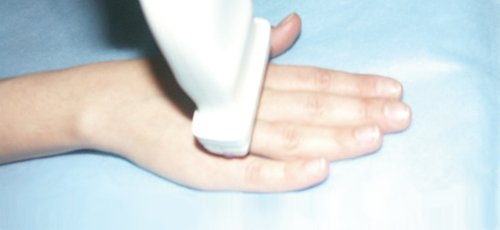
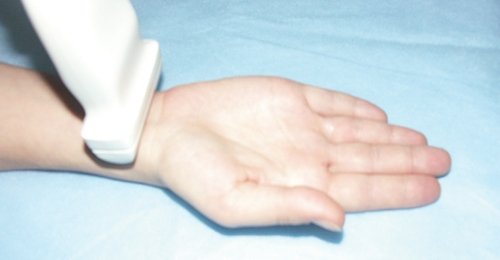
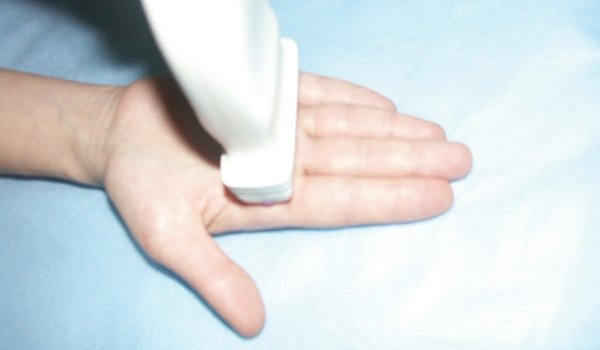
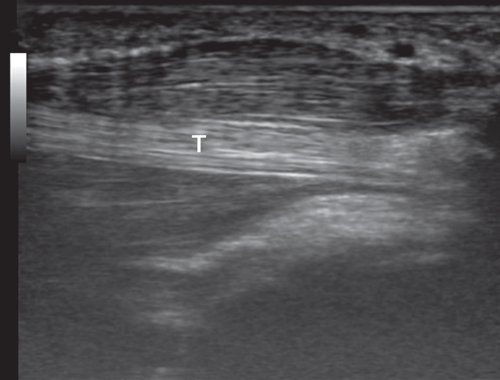
При поперечном сканировании тыльной поверхности дистальной трети предплечья и кистевого сустава необходимо оценить состояние сухожилий разгибателей, триангулярного фиброзно-хрящевого комплекса (он выглядит как треугольная структура, имеющая смешанную эхогенность, с острием, направленным кнаружи), костей запястья, ладьевидно-полулунной связки и других мелких структур кисти.
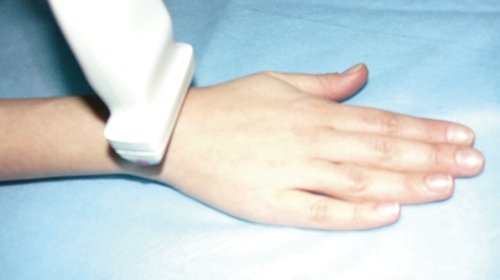
Рис. 1. Расположение ультразвукового датчика при исследовании тыльной поверхности запястья и сухожилий разгибателей.
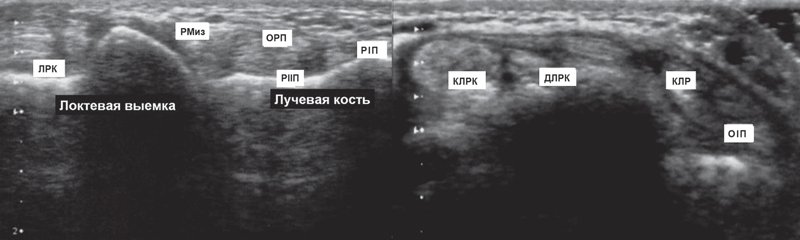
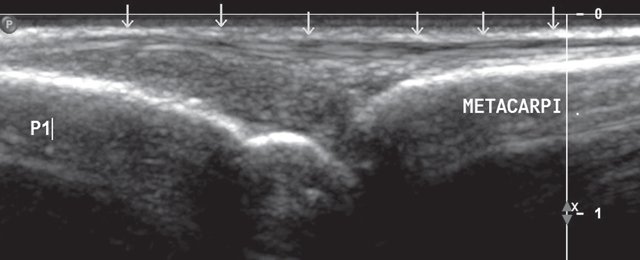
На тыльной поверхности кисти расположены шесть фиброзных каналов сухожилий разгибателей пальцев кисти. При поперечном сканировании тыльной поверхности запястья (положение датчика показано на рис. 1) можно последовательно визуализировать все анатомические структуры этой области (рис. 2).
Второй канал расположен латеральнее от дорсального бугорка лучевой кости, в нем заключены сухожилия длинного и короткого лучевых разгибателей кисти.
В третьем канале визуализируется сухожилие длинного разгибателя I пальца, которое располагается в непосредственной близости с бугорком Листера. Эта анатомическая особенность служит причиной спонтанного разрыва сухожилия при ряде системных заболеваний, в частности при ревматоидном артрите.
Латеральнее, вдоль углубления лучелоктевого сочленения располагается пятый канал с сухожилием разгибателя V пальца. Выйдя из канала, сухожилие мизинца соединяется с сухожилием разгибателя пальцев, идущего к мизинцу, и вместе с ним прикрепляется к основанию дистальной фаланги.
Шестой фиброзный канал визуализируется по задневнутренней поверхности головки локтевой кости в ее желобке. В нем определяется сухожилие локтевого разгибателя кисти, окруженное синовиальным влагалищем и фиксированное к пятой пястной кости.
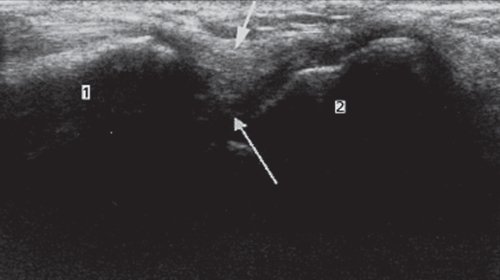
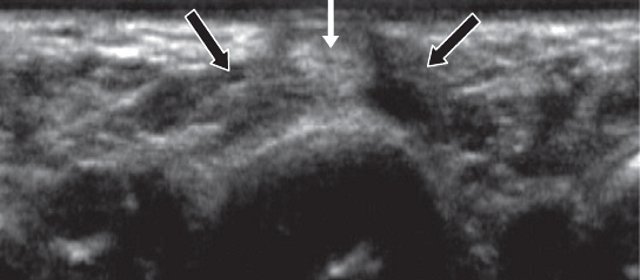
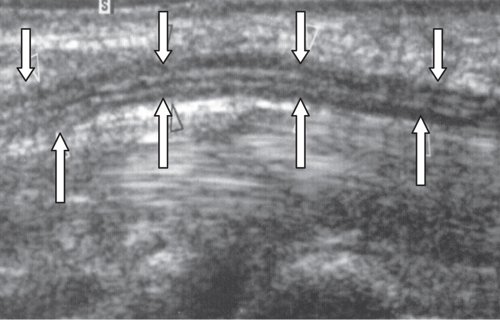
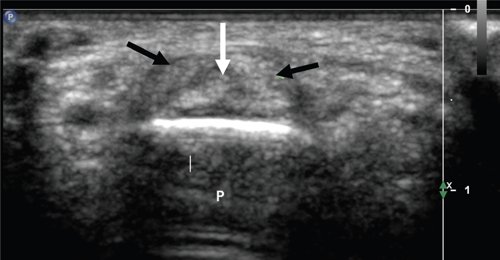
Следующими важными анатомическими образованиями на тыле кисти, с точки зрения потенциальной возможности развития патологии, являются ладьевидно-полулунный сустав и ладьевидно-полулунная связка. Исследование ладьевидно-полулунной связки начинают в дистальном отделе предплечья так, чтобы сонографическое изображение включало обе кости (лучевую и локтевую). Затем датчик медленно перемещают дистальнее лучелоктевого сустава до того момента, когда в проекцию попадают три кости запястья: трехгранная, полулунная и ладьевидная. При сохранении поперечного направления ультразвукового датчика исследование перемещают в лучевую сторону запястья (в сторону I пальца кисти), чтобы полностью визуализировать ладьевидную и полулунную кости. На ультразвуковых приборах с наличием датчиков высокого разрешения визуализируется ладьевидно-полулунная связка, лежащая в виде гиперэхогенной полоски между этими костями (рис. 3).
Рис. 3. Поперечная сонограмма с визуализацией ладьевидно-полулунной связки (короткая светлая стрелка), соединяющей ладьевидную (1) и полулунную (2) кости.
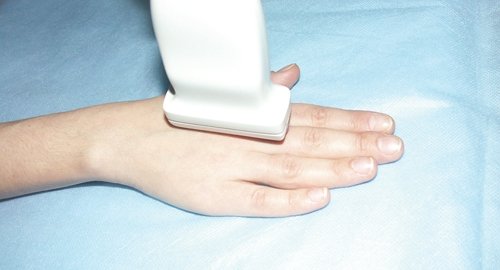
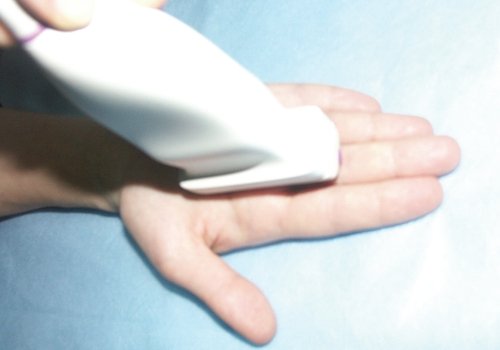
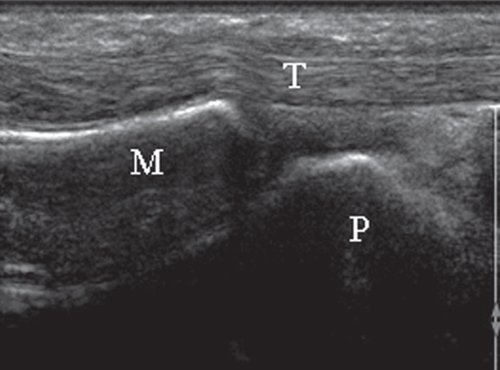
При продольном сканировании тыльной поверхности кисти (положение датчика показано на рис. 4, а) производят сонографическую оценку состояния сухожилий разгибателей пальцев кисти и пястно-фаланговых суставов (рис. 4, б).
а) Расположение ультразвукового датчика при исследовании тыльной поверхности кисти (продольное сканирование).
б) Продольная сонограмма разгибателя III пальца кисти.
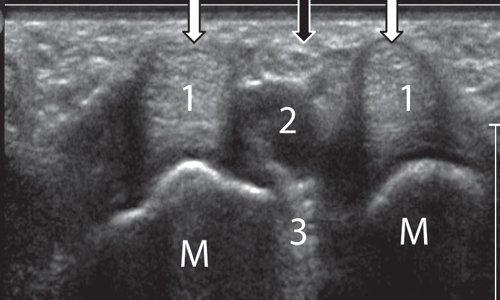
а) Расположение датчика при поперечном сканировании тыльной поверхности кисти в области головок пястных костей.
б) Поперечная сонограмма тыльной поверхности пястно-фаланговых суставов.
После исследования тыльной поверхности кисти переходим к ультрасонографии ладонной поверхности.
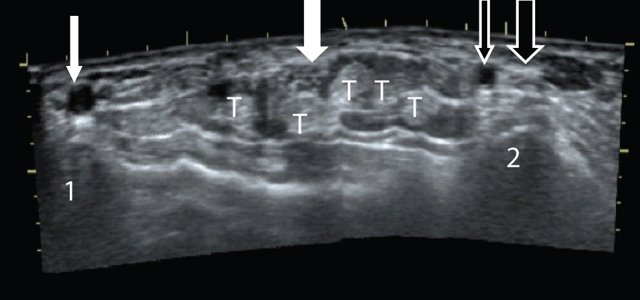
При поперечном сканировании ладонной поверхности лучезапястного сустава (положение датчика показано на рис. 6) визуализируются сухожилия сгибателей, медиальный и локтевой нервы, лучевой и локтевой сосудистые пучки (рис. 7).
Рис. 6. Расположение ультразвукового датчика при исследовании ладонной поверхности запястья и сухожилий сгибателей (поперечное сканирование).
Рис. 7. Поперечная сонограмма ладонной поверхности лучезапястного сустава.
В дистальном отделе запястья имеются четыре группы сухожилий сгибателей, каждая из которых должна быть исследована отдельно.
Лучевой сгибатель запястья располагается наиболее латерально из всех сгибателей предплечья. Его сухожилие проходит под удерживателем сгибателей к основанию ладонной поверхности второй пястной кости. Длинная ладонная мышца лежит под кожей кнутри от лучевого сгибателя запястья. На ладонной поверхности кисти мышца переходит в широкий ладонный апоневроз, который особенно хорошо развит в середине ладони, где имеет форму треугольника с основанием, обращенным к пальцам.
Самая большая группа включает сухожилия глубоких и поверхностных сгибателей пальцев, сухожилие длинного сгибателя большого пальца, которые находятся в пределах карпального канала.
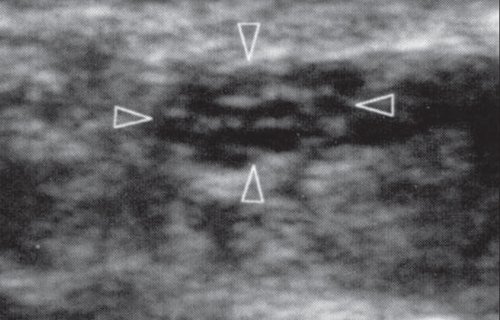
При смещении датчика в дистальном направлении в поле сканирования попадает карпальная связка, непосредственно под которой располагается срединный нерв. Нерв легко дифференцировать от окружающих тканей: он имеет более упорядоченную, «пористую» структуру в отличие от структуры сухожилий. В области карпального канала необходимо исследовать структуру нерва как в продольной, так и в поперечной проекции (рис. 8, а, б). Данные полипозиционного сканирования помогают верно оценить структуру срединного нерва и выявить ультразвуковые признаки патологии.
а) Поперечная сонограмма срединного нерва на уровне карпального канала; нерв имеет сотоподобную структуру с чередованием гипер- и гипоэхогенных включений.
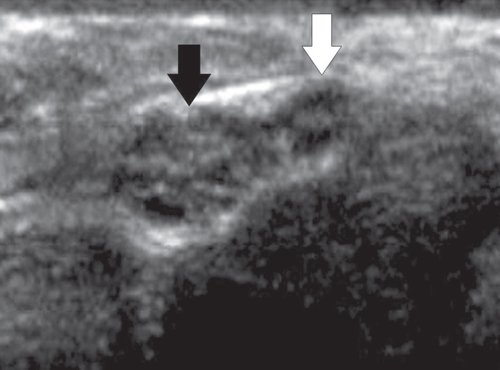
Срединный нерв обычно делится на выходе из карпального канала и дает двигательную ветвь (рис. 9) и общие пальцевые нервы, которые далее заканчиваются собственно пальцевыми нервами. Пальцевые нервы сопровождаются пальцевыми артериями, что может служить маркером при ультразвуковом исследовании этих мелких структур. Диаметр пальцевых нервов настолько мал, что их идентификация возможна только при использовании датчиков с частотой не менее 15 МГц.
Рис. 9. Поперечная сонограмма срединного нерва (темная стрелка) на выходе из карпального канала; ответвление двигательной ветви (светлая стрелка) срединного нерва.
Рис. 10. Поперечная сонограмма локтевого нерва (стрелки) на уровне канала Гийона.
При поперечном и продольном ультразвуковом сканировании ладонной поверхности кисти оценивают состояние пястно-фаланговых суставов, ладонных межкостных мышц, мышц тенара и гипотенара, структуру сухожилий сгибателей пальцев кисти, кольцевидных связок, общих пальцевых нервов, ладонного апоневроза.
Рис. 11. Расположение ультразвукового датчика при исследовании ладонной поверхности кисти (поперечное сканирование).
Рис. 12. Поперечная сонограмма ладонной поверхности кисти.
При продольном сканировании ладонной поверхности кисти (положение датчика показано на рис. 13) визуализируются сухожилия поверхностного и глубокого сгибателей пальца, пястно-фаланговый сустав (рис. 14).
Рис. 13. Расположение ультразвукового датчика при исследовании ладонной поверхности кисти (продольное сканирование).
Рис. 14. Продольная сонограмма ладонной поверхности кисти.
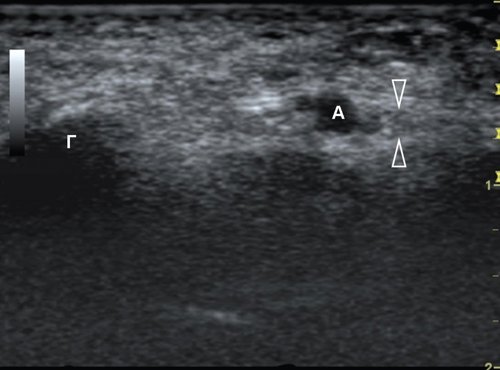
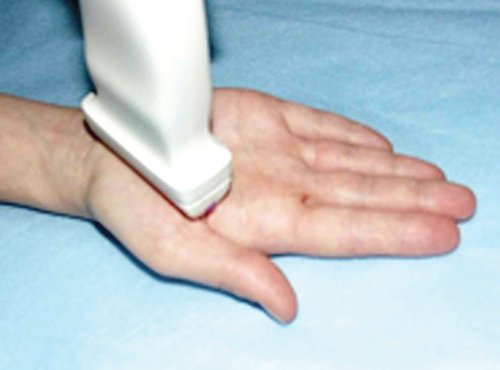
Стандартное положение датчика при исследовании тенара (возвышения большого пальца) представлено на рис. 15. Эту анатомическую область образуют следующие структуры: короткая отводящая мышца I пальца кисти; мышца, противопоставляющая I палец кисти; мышца, приводящая большой палец. Дифференцировать каждую из мышц при ультразвуковом исследовании достаточно сложно. На фоне мышечного массива отчетливо визуализируется и, с практической точки зрения, представляет наибольший интерес сухожилие длинного сгибателя I пальца (рис. 16). Как уже упоминалось выше, сухожилие проходит через карпальный канал, имея отдельное сухожильное влагалище, и прикрепляется у основания дистальной фаланги большого пальца.
Рис. 15. Расположение ультразвукового датчика при исследовании мышц тенара кисти (продольное сканирование).
Рис. 16. Продольная сонограмма тенара кисти.
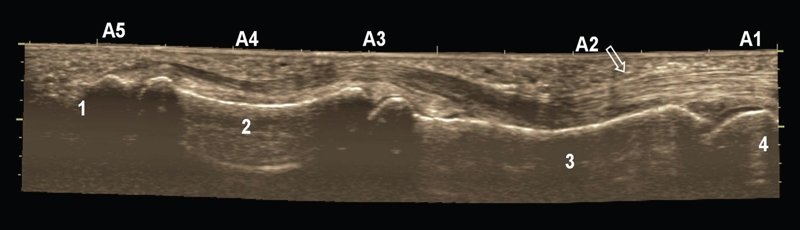
Продольное исследование пальцев является наиболее оптимальным для оценки сухожилий сгибателей и разгибателей. Сухожилия сгибателей легче исследовать при ультразвуковом сканировании, чем более тонкие сухожилия разгибателей. Сухожилия поверхностного и глубокого сгибателей хорошо визуализируются в дистальном отделе ладони, но, так как они находятся в одном синовиальном влагалище, их дифференцировка затруднена (рис. 17).
Рис. 17. Панорамная сонограмма продольного среза глубокого и поверхностного сухожилий сгибателя на уровне пальца позволяет визуализировать места их прикреплений к фалангам и четыре блока (А). Лучше всего доступен визуализации блок А2 (стрелка).
Рис. 18. Поперечная сонограмма ладонной поверхности пальца на уровне проксимального межфалангового сустава.
Продольное сканирование ладонной поверхности пальца кисти позволяет также оценить структуру костных образований: контуры основной, средней и дистальной фаланг пальцев, суставных поверхностей дистального и проксимального межфаланговых суставов, целостность боковых коллатеральных связок. Безусловно, ультразвуковое сканирование не может заменить традиционное рентгенологическое исследование в диагностике костной патологии, однако сонография может предоставить информацию о состоянии хряща, целостности кортикального слоя и связочного аппарата.
В заключение необходимо отметить, что в литературе можно найти немного публикаций, посвященных ультразвуковой анатомии кисти. В то же время знание нормальной топографической анатомии, эффективное применение сонографии играют важную роль в постановке правильного диагноза, что помогает клиницистам при определении тактики лечения. Мы надеемся, что материал, изложенный в нашей работе, поможет специалистам шире использовать ультразвуковой метод при исследовании структур кисти.
Литература
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.