что такое кардиоверсия при мерцательной аритмии
Что такое кардиоверсия при мерцательной аритмии
Фибрилляция предсердий (ФП) или мерцательная аритмия. Восстановление синусового ритма при ФП или кардиоверсия.
Антитромботическая подготовка к восстановлению ритма сердца при ФП.
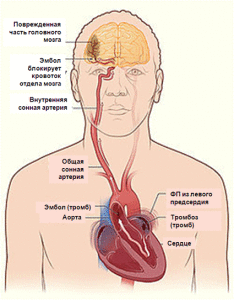
Механизм тромбообразования связан со снижением скорости кровотока в левом предсердии. При ФП отсутствует полноценная систола предсердий, ушко левого предсердия опорожняется пассивно, вследствие чего снижается скорость кровотока в его полости. При снижении фракции выброса ЛЖ кровоток в ушке левого предсердия еще больше замедляется, вплоть до полного стаза (застоя) крови, происходит увеличение размеров левого предсердия, что в свою очередь способствует тромбообразованию.
В связи с этим антикоагуляцию считают обязательной перед плановой кардиоверсией, если ФП сохраняется более 48 ч или длительность ее не известна.
На основании результатов когортных исследований лечение антагонистами витамина К с поддержанием оптимального МНО 2,0-3,0 следует продолжать в течение по крайней мере 3 недель до кардиоверсии и 4 недель после кардиоверсии. При наличии факторов риска инсульта (индекс риска инсульта CHA2DS2-VASc) или рецидива ФП лечение антагонистами витамина К проводят пожизненно даже при сохранении синусового ритма после кардиоверсии.
Если эпизод ФП продолжается менее 48 ч, то можно выполнить неотложную кардиоверсию под прикрытием внутривенного введения нефракционированного гепарина (НФГ) с последующей инфузией НФГ или подкожным введением низкомолекулярных гепаринов (НМГ). У пациентов с факторами риска инсульта лечение пероральными антикоагулянтами начинают после кардиоверсии и продолжают пожизненно. НФГ или НМГ применяют до тех пор, пока не будет достигнуто терапевтическое МНО (2,0-3,0).
Обязательная 3-недельная антикоагуляция может быть сокращена, если при чреспищеводной эхокардиографии не будет выявлен тромб в левом предсердии или ушке левого предсердия. Кардиоверсия под контролем чреспищеводной эхокардиографии может служить альтернативой 3-недельной антикоагуляции перед восстановлением ритма, а также в тех случаях, когда необходима ранняя кардиоверсия, антикоагуляция не возможна (отказ пациента или высокий риск кровотечений) или имеется высокая вероятность тромба в левом предсердии или его ушке.
Если при чреспищеводной эхокардиографии тромб в левом предсердии не выявлен, то перед кардиоверсией назначают НФГ или НМГ, введение которых продолжают до тех пор, пока не будет достигнуто целевое МНО на фоне приема пероральных антикоагулянтов.
При наличии тромба в левом предсердии или ушке левого предсердия следует проводить лечение антагонистом витамина К (МНО 2,0-3,0) и повторить чреспищеводную эхокардиографию. При растворении тромба может быть проведена кардиоверсия, после которой назначают пожизненную терапию пероральными антикоагулянтами. Если тромб сохраняется, можно отказаться от восстановления ритма в пользу контроля частоты желудочкового ритма, особенно если симптомы ФП контролируются, учитывая высокий риск тромбоэмболий на фоне кардиоверсии.
Электрическая кардиоверсия ФП
Электрическая кардиоверсия – купирование приступа аритмии разрядом дефибриллятора, синхронизированной с ЭКГ (с наименее уязвимой фазой электрической систолы желудочков, как правило, через 20-30 мс после вершины зубца R).
Электрическую дефибрилляцию и кардиоверсию обычно объединяют термином электроимпульсная терапия (ЭИТ).
Показания к наружной ЭИТ при ФП.
• Отсутствие эффекта и/или непереносимость лекарственной антиаритмической терапии;
• Прогрессирующая сердечная недостаточность, вследствие пароксизма ФП;
• Острые признаки нарушением гемодинамики, сердечной недостаточности, нарушения периферического кровообращения.
Противопоказания.
• Редкие непродолжительные пароксизмы ФП;
• Интоксикация сердечными гликозидами;
• ФП при тиреотоксикозе до коррекции содержания гормонов щитовидной железы;
• ФП у больных с полной предсердно-желудочковой блокадой.
Подготовка к плановому восстановлению ритма сердца при ФП.
Антитромботическая подготовка перед кардиоверсией, как минимум 3 недели!
Общие принципы включают в себя:
• Последний прием пищи вечером накануне операции.
• В месте наложения пластин дефибрилляции (грудная клетка) должны быть выбриты волосы.
• В утренние часы отмена приема лекарств.
Методика наружной ЭИТ.
ЭИТ проводится в блоке интенсивной терапии или рентген-операционной. ЭИТ проводится в помещении, оснащенным:
• оборудованием для слежения за жизненно важными функциями организма (ЭКГ, измерения АД, частоты дыхания и насыщение крови кислородом) и проведения реанимационных мероприятий (дефибриллятор, дыхательный аппарат, мониторы);
• специализированным электрокардиостимулятором, в случае развития блокад сердца.
Перед ЭИТ устанавливается внутривенный доступ, налаживается мониторинг жизненно-важных функция (ЭКГ, измерения АД, частоты дыхания и насыщение крови кислородом), за 30 мин вводят седативное лекарственное средство. Для проведения процедуры, вы ложитесь на спину. Анестезиолог вводит лекарственные препараты и пациент засыпает.
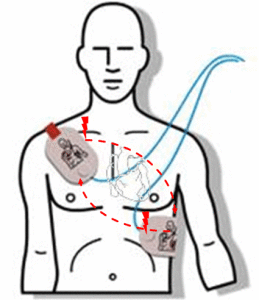
При наружной ЭИТ накладываются 2 электрода на поверхность грудной клетки, один электрод помещается справа от грудины под ключицей, а второй — в области верхушки сердца, причем центр должен располагаться в шестом — седьмом межреберье по переднеподмышечной линии. Это положение важно для охвата всей мышечной массы миокарда потоком электронов. Рисунок Электроды покрывают электропроводным гелем, плотно прижимаются к грудной клетке, чтобы между их поверхностью и кожей не было воздуха, производят разряд. Ритм сердца должен восстановиться.
При двухфазном разряде начинают со 100 Дж, при необходимости силу каждого следующего разряда повышают на 50 Дж. Однофазный разряд требует в 2 раза больше энергии, то есть начинают с 200 Дж, с последующим увеличением на 100 Дж, пока не будет достигнут максимальный уровень 360 Дж.
Дефибрилляторы, генерирующие биполярный импульс, имеют ряд преимуществ перед дефибрилляторами, генерирующими монофазный импульс, т.к. «способность» разряда устранять фибрилляцию зависит от суммарной величины (в амперах) первой и второй полуволн, а возможность повреждающего действия разряда связана лишь с величиной первой полуволны.
После ЭИТ Вас переводят в палату и назначают постельный режим на несколько часов. Если вы проголодались, спросите лечащего врача, когда вы можете принять пищу. Уточните у врача время возобновления приема лекарственных препаратов, особенно если Вы принимаете сахароснижающие средства. Наблюдение в стационаре после операции от одного дня. Большинство пациентов могут быть благополучно выписаны из стационара в течение 24-48 часов после ЭИТ.
Осложнения наружной ЭИТ при ФП.
– Тромбоэмболии (инсульт). Если ФП сохраняется более 48 ч или длительность ее не известна, с целью профилактики тромбоэмболий крайне важен прием антитромботических препаратов с поддержанием МНО 2,0-3,0 по меньшей мере 3 недели.
– Ожоги кожи возникают вследствие плохого контакта электродов с кожей.
Медикаментозная кардиоверсия ФП
Медикаментозная кардиоверсия– купирование приступа аритмии введением антиаритмических препаратов.
Показания.
– Стратегия лечения котроль и поддержание синусового ритма.
– Подготовка к плановому восстановлению ритма сердца при ФП.
– Антитромботическая подготовка перед кардиоверсией, как минимум 3 недели!
Методика медикаментозной кардиоверсии.
Медикаментозная кардиоверсия ФП проводится в блоке интенсивной терапии, оснащенной оборудованием для слежения за жизненно важными функциями организма (ЭКГ, измерения АД, частоты дыхания и насыщение крови кислородом). Для проведения процедуры, вы ложитесь в кровать на спину.
После медикаментозной кардиоверсии назначают постельный режим на 1-2 часа. Если вы проголодались, спросите лечащего врача, когда вы можете принять пищу. Уточните у врача время возобновления приема лекарственных препаратов, особенно если Вы принимаете сахароснижающие средства.
Осложнения медикаментозной кардиоверсии ФП.
– Тромбоэмболии (инсульт). Если ФП сохраняется более 48 ч или длительность ее не известна, с целью профилактики тромбоэмболий крайне важен прием антитромботических препаратов с поддержанием МНО 2,0-3,0 по меньшей мере 3 недели.
– Аритмогенный эффект антиаритмических препаратов.
Фибрилляция предсердий (мерцательная аритмия) – что должен знать пациент
Фибрилляция предсердий (ФП), или мерцательная аритмия (многие врачи до сих пор называют ее так), – одно из самых частых нарушений ритма. У пожилых людей встречается чаще, чем у молодых. Давайте вместе разберемся, почему она возникает – причины мерцательной аритмии – и чем может быть опасна для человека.
Что такое фибрилляция предсердий?
Формы
Мерцательная аритмия (фибрилляция предсердий) может быть приступообразной или хронической. Если приступы аритмии (пароксизмы) длятся недолго (от нескольких минут до 7 дней) и нормальный ритм восстанавливается самопроизвольно, такая форма фибрилляции предсердий называется пароксизмальной.
Может ли фибрилляция предсердий быть опасной для здоровья?
Симптомы фибрилляции предсердий (мерцательной аритмии)
Причины мерцательной аритмии (фибрилляции предсердий)
Причины, которые приводят к фибрилляции предсердий (мерцательной аритмии), могут быть разные. Фибрилляция предсердий может быть самостоятельным заболеванием (идиопатическая форма), однако гораздо чаще мерцательная аритмия ритма появляется у людей, страдающих сердечно-сосудистыми заболеваниями: пороки клапанов сердца, ишемическая болезнь сердца, гипертония, кардиомиопатии, перикардит и миокардит, операции на сердце. Также в группу риска заполучить мерцательную аритмию входят люди, страдающие патологией щитовидной железы (гиперфункция щитовидной железы – тиреотоксикоз, или «токсический зоб»). Иногда нарушение ритма – первое проявление заболевания щитовидной железы, поэтому при первом пароксизме фибрилляции предсердий врачи всегда проводят ее обследование.
Очень подробно и наглядно о фибрилляции предсердий рассказывает следующий ролик (на английском языке):
Также частой причиной фибриляции предсердий является злоупотребление алкоголем. Частый прием алкоголя нарушает уровень и баланс электролитов в крови (ионы калия, натрия и магния очень важны при работе любых мышц, но в первую очередь – сердечной) и оказывает прямое токсическое действие на сердце, приводя к расширению предсердий и желудочков, снижению сократительной функции. Возможно появление мерцательной аритмии у пациентов с хроническими заболеваниями легких, на фоне общих тяжелых заболеваний, патологии желудочно-кишечного тракта (рефлюкс-эзофагит, грыжа пищеводного отверстия диафрагмы) – это тоже одна из причин фибрилляции предсердий, или мерцательной аритмии.
Фибрилляция предсердий: что делать, как лечить?
Диагностика мерцательной аритмии (фибрилляции предсердий) основывается на записи электрокардиограммы (ЭКГ). Иногда фибрилляция предсердий протекает бессимптомно и выявляется случайно, например, когда ЭКГ записывают при проф. осмотре или во время стационарного лечения по поводу другого заболевания. Однако чаще всего пациент обращается к врачу с жалобами на перебои в работе сердца, приступы учащенного неровного сердцебиения, которые могут сопровождаться слабостью, одышкой, потливостью, головокружением, чувством «внутренней дрожи», болями в области сердца и снижением артериального давления. Когда приступ случается внезапно, следует обязательно обратиться к врачу или вызвать бригаду «скорой помощи». Очень важно, чтобы запись ЭКГ была сделана именно в время приступа – врач сможет точно определить характер аритмии, поставить диагноз и назначить правильное лечение.
Если приступы случаются достаточно часто, но их не удается «поймать» на обычной ЭКГ, пациента направляют на суточное мониторирование ЭКГ (холтер, холтеровское мониторирование). В течение 24 часов (и более, в зависимости от аппарата) регистрируется ЭКГ больного и в электронном виде записывается специальным прибором размером с ладонь, который пациент носит с собой. Запись обрабатывается на компьютере, и если за время проведения обследования у пациента случались приступы аритмии, они будут зафиксированы и документально подтверждены. Врач получит всю необходимую информацию.
Может случиться, что во время проведения холтеровского мониторирования приступ не возникнет. Потребуется повторное исследование, и так до тех пор, пока аритмию не «поймают». Если приступы случаются редко, это сделать очень сложно. В таких случаях врач может рекомендовать исследование, позволяющее спровоцировать появление приступа – чреспищеводную стимуляцию предсердий (ЧПСП). При проведении ЧПСП через нос пациента в пищевод вводится тонкий электрод, который устанавливается на уровне предсердий и с помощью специального прибора позволяет наносить на сердце электрические импульсы. При возникновении пароксизма ФП проводится запись ЭКГ, затем синусовый ритм восстанавливается. ЧПСП проводится только в стационаре, в специальных отделениях, специализирующихся на лечении нарушений сердечного ритма.
Пароксизм фибрилляции предсердий – что делать?
Если приступ неровного учащенного сердцебиения возник у вас впервые, необходимо сразу же обратиться к врачу или вызвать бригаду «скорой помощи». Даже если вы хорошо себя чувствуете. Помните – очень важно зафиксировать приступ на ЭКГ. Приступ может закончиться самостоятельно через некоторое время, но восстанавливать правильный ритм необходимо в течение первых двух суток. Чем больше времени пройдет от начала пароксизма, тем сложнее сердцу восстановить нормальную работу и выше риск образования тромбов в камерах сердца. Если от начала приступа прошло больше двух суток или вы точно не знаете время его возникновения, восстанавливать сердечный ритм необходимо только под наблюдением врача после обследования камер сердца на эхокардиографии, ЭхоКГ (для исключения уже сформировавшихся тромбов) и специальной подготовки препаратами, разжижающими кровь (для предотвращения тромбообразования).
Если пароксизмы мерцательной аритмии (фибрилляции предсердий) возникают часто, необходимо вместе с врачом разработать план ваших действий во время приступа. При хорошей переносимости аритмии и при коротких (не более 24 часов) приступах аритмии, которые часто заканчиваются самостоятельно, можно не предпринимать специальных действий. Необходимо продолжать прием препаратов, рекомендованных врачом, не изменяя дозы. Ваш врач может рекомендовать при возникновении приступа разовый прием антиаритмического препарата в дополнение к базовой терапии или временное увеличение дозы уже принимаемых медикаментов. Если во время пароксизма фибрилляции предсердий самочувствие значительно ухудшается, или аритмия продолжается больше суток, обращение к врачу обязательно.
Что «лучше» – приступы или постоянная мерцательная аритмия (фибрилляция предсердий)?
Долгое время врачи считали, что единственным оптимальным результатом лечения является восстановление правильного, синусового ритма. И сейчас в большинстве случаев врач посоветует вам всеми способами восстанавливать и удерживать синусовый ритм. Однако не во всех случаях. Исследования показали, что в случае невозможности эффективного сохранения восстановленного синусового ритма (когда сердце постоянно «срывается» в фибрилляцию предсердий), постоянная фибрилляция предсердий (мерцательная аритмия) с медикаментозным контролем частоты сердечных сокращений около 60 ударов в минуту – безопаснее, чем частые пароксизмы мерцательной аритмии (особенно затяжные, требующие введения высоких доз антиаритмических препаратов или проведения электроимпульсной терапии).
Решение о целесообразности восстановления синусового ритма или сохранения постоянной формы фибрилляции предсердий принимает врач. В каждом случае такое решение индивидуально и зависит от причины развития аритмии, заболевания, на фоне которого она возникла, от ее переносимости и эффективности проводимого для удержания правильного ритма лечения мерцательной аритмии.
Затянувшийся более двух суток приступ необходимо лечить только под наблюдением врача, после специальной подготовки. В случае удачного восстановления синусового ритма врач проведет коррекцию постоянной антиаритмической терапии и посоветует прием препаратов, разжижающих кровь, как минимум в течение месяца после кардиоверсии.
Лечение фибрилляции предсердий (мерцательной аритмии)
Существует несколько способов лечения фибрилляции предсердий (мерцательной аритмии) – восстановления синусового ритма. Это прием антиаритмических препаратов внутрь, введение антиаритмических препаратов внутривенно и кардиоверсия (электроимпульсная терапия, ЭИТ). Если восстановление ритма врач проводит в поликлинике или на дому у пациента, чаще всего начинают с внутривенных препаратов, затем – прием таблеток. Процедура проводится под контролем ЭКГ, врач наблюдает пациента 1-2 часа. Если восстановления синусового ритма не произошло, пациента госпитализируют в стационар. В стационаре также могут вводить препараты внутривенно, но если время ограничено (длительность приступа приближается к концу вторых суток) или пациент плохо переносит пароксизм (наблюдается снижение АД, т.д.), чаще применяется ЭИТ.
Кардиоверсия проводится под внутривенным наркозом, поэтому электрический разряд безболезненный для пациента. Успешность восстановления ритма зависит от многих факторов: длительность приступа, размеры полостей сердца (в частности, левого предсердия), достаточное насыщение организма антиаритмическим препаратом), и т.д. Эффективность ЭИТ приближается к 90-95%.
Если пароксизм фибрилляции предсердий длится более двух суток, восстанавливать ритм возможно только после специальной подготовки. Основные этапы – это прием препаратов, разжижающих кровь, под контролем специального анализа (МНО) и проведение чреспищеводной эхокардиографии (ЧПЭхоКГ) перед ЭИТ для исключения тромбов в полостях сердца.
Приступы мерцательной аритмии – как предотвратить?
Для того чтобы пароксизмы мерцательной аритмии не возобновлялись, пациент должен постоянно принимать антиаритмический препарат. С целью профилактики. На сегодняшний день существует немало антиаритмиков, выбор препарата должен сделать врач. Пациенту с мерцательной аритмией необходимо наблюдение кардиолога, при котором проводится регулярное обследование (например, ЭхоКГ раз в год, или суточное холтеровское мониторирование при необходимости, для оценки эффективности лечения), коррекция лечения. Подбор медикаментозной терапии всегда, при любом заболевании, очень кропотливое занятие, которое требует грамотности и упорства со стороны врача и понимания и исполнительности со стороны пациента. Индивидуальной может быть не только эффективность, но и переносимость лечения.
Неэффективность медикаментозной терапии фибрилляции предсердий может быть показанием к хирургическому лечению. В левом предсердии (около впадения легочных вен) располагаются зоны, в которых формируются электрические импульсы, способные запускать фибрилляцию предсердий. Повышенная электрическая активность этих зон может быть выявлена с помощью специального электрофизиологического обследования (ЭФИ). Специальный катетер вводится в полость сердца, полученная информация позволяет составить электрическую «карту» и определить триггерные («пусковые») участки. Исследование проводится под местной анестезией и достаточно безопасно для больного. После определения «пусковых» участков проводится операция – радиочастотная аблация триггерных зон (РЧА). Катетер с помощью высокочастотного тока разрушает эти участки и нарушает запуск аритмии. В четырех случаях из пяти мерцательная аритмия больше не возобновляется. В анимированном виде процесс РЧА триггерных зон при фибрилляции предсердий представлен в ролике.
Фибрилляция предсердий стала постоянной
У определенной части пациентов, страдающих приступами фибрилляции предсердий, рано или поздно наступает время, когда восстановить синусовый ритм уже не удается. Мерцательная аритмия переходит в постоянную форму. Как правило, это случается у больных со значительно увеличенными размерами левого предсердия (4,5 см и более). Такое расширенное предсердие просто не в состоянии удерживать синусовый ритм. При постоянной форме пациенту также необходимо наблюдение врача.
Цели лечения – удержание частоты сердечных сокращений в пределах 60-70 ударов в минуту в состоянии покоя, профилактика образования тромбов в полостях сердца и снижение риска тромбоэмболических осложнений.
Контроль частоты сердечных сокращений проводят бета-блокаторами, дигоксином или антагонистами кальция (группа верапамила), подбирая индивидуальную дозу препарата по принципу «чем выше доза, тем реже ЧСС». На оптимальной дозе титрование заканчивают, и пациент получает ее ежедневно. Оценить эффективность контроля над ЧСС можно с помощью суточного холтеровского мониторирования ЭКГ. Если снижения частоты ритма не удается достичь таблетками, врачи прибегают к хирургическим методам. Хирург-аритмолог изолирует предсердия от желудочков и имплантирует электрокардиостимулятор, который программируется на определенное число сердечных сокращений в покое и адаптируется к нагрузкам.
Для предотвращения тромбообразования применяют препараты, «разжижающие» кровь, то есть замедляющие процессы свертывания крови. С этой целью используют аспирин и антикоагулянты (чаще всего варфарин). На сегодняшний день подход к тактике антикоагулянтной терапии определен на основании оценки риска тромбоэмболических осложнений и риска кровотечений на фоне приема этих препаратов, и утвержден в Национальных Российских рекомендациях ВНОК.
Многие пациенты боятся начать прием препаратов, так как в инструкции указаны такие осложнения, как кровотечение. Вы должны знать, что перед назначением антикоагулянтов врач всегда взвешивает пользу и риск лечения препаратом, и назначает только тогда, когда полностью уверен, что польза значительно превышает риск. Четкое соблюдение рекомендаций и регулярный контроль анализов крови (международное нормализованное отношение (МНО) для пациентов, получающих варфарин) плюс Ваша информированность об основных механизмах действия препарата и тактике Ваших действий при первых признаках кровоточивости делают такое лечение полностью предсказуемым и максимально безопасным.
Предварительно анализируются данные компьютерной томографии. Для доступа производится пункция и катетеризация бедренной вены. По проводнику инструменты проводят в правое предсердие, после выполнения позиционирования производится пункция межпредсердной перегородки и через этот прокол проводник попадает в левое предсердие. Затем производится выбор места имплантации и подбор размера окклюдера. Окклюдер устанавливается в устье ушка левого предсердия, прекращая кровоток в нем и, таким образом, исключается появление тромбов в этом анатомическом образовании. В Красноярске такие операции выполняются в Краевой клинической больнице.
Кардиологи «Центра Современной Кардиологии» обладают не только всеми современными функциональными и лабораторными методами диагностики заболеваний, вызывающих фибрилляцию предсердий, но и огромным опытом диагностики и лечения различных форм мерцательной аритмии.
ЭЛЕКТРИЧЕСКАЯ НАРУЖНАЯ КАРДИОВЕРСИЯ ПРИ ЛЕЧЕНИИ ПАРОКСИЗМАЛЬНОЙ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ
 |  | Ключевые слова фибрилляция предсердий, электрическая кардиоверсия, антикоагулянтная терапия |


atrial fibrillation, electrical cardioversion, anticoagulant treatment
 |  | Аннотация Представлены современные данные о возможностях электрической наружной кардиоверсии у пациентов с фибрилляцией предсердий, показаниях, методах проведения, осложнениях и профилактике тромбоэмболий. |  |  | Annotation The current data are presented on the potentialities of the surface electrical cardioversion in the patients with atrial fibrillation as well as respect of the indications, methods, complications and prevention of tromboembolic states. |
 |  | Автор Татарский, Б. А., Нефедова, Н. В. |  |  | Номера и рубрики ВА-N19 от 28/07/2000, стр. 95-99 /.. В помощь практическому врачу |

