что такое интраназальное введение препарата
Разработка систем интраназальной доставки лекарственных средств
Опубликовано в журнале:
Качественная клиническая практика »» 1 / 2002 К. Г. Гуревич
Кафедра патофизиологии лечебного факультета Московского государственного медицинского стоматологического университета
До недавнего времени интраназалыю применялись препараты, преимущественно обладающие местным действием, в основном для облегчения симптомов ринитов. В последние годы показано, что в носовой полости может происходить активное всасывание ряда лекарственных веществ, которые подвергаются расщеплению и в желудочно-кишечном тракте, в частности это касается гормонов и веществ белково-пептидной природы. Из-за удобства и простоты применения, быстроты достижения максимальной концентрации в крови наблюдается активное развитие фармацевтического рынка препаратов для интраназального применения, обладающих, системным действием.
Одним из специфических способов введения лекарственных препаратов является их распыление в носовой полости. Он основан на способности ряда лекарственных веществ (ЛВ) всасываться в слизистой оболочке носовой полости и поступать и системный кровоток. Несмотря на то, что до недавнего времени интраназальное введение ЛВ преимущественно использовалось в качестве местной терапии (например, при рините), в последние годы наибольшее значение приобретает введение именно тех ЛВ, которые в дальнейшем оказывают системное действие [2] (см. таблицу).
Таблица 1 Некоторые препараты для интраназального применения, имеющие преимущественно системное действие [3]
Основными преимуществами иитраназального применения ЛВ являются:
Другой проблемой, возникающей при интраназальном применении ЛВ, являются воспалительно-дегенеративные заболевания носовой полости. В частности, банальный ринит может существенным образом ускорить эвакуацию ряда ЛВ и их биодоступность при интраназальном введении [1]. До настоящего времени практически не изучено влияние воспалительно-дегенеративных заболеваний слизистой оболочки носовой полости на биодоступность ЛВ и скорость их всасывания, а, следовательно, на эффективность их терапевтического применения. Это ограничивает возможность широкого терапевтического интраназального применения ЛВ. Лишь для некоторых лекарственных средств проведены исследования по сравнительной биодоступности и фармакокинетики при различных путях введения. Эти данные приводятся ниже.
Основными разработчиками интраназальных форм лекарственных препаратов являются фирмы Nastech (США) и California Biotechnology Inc. (США). Фирма Nastech имеет более 20 форм лекарственных препаратов интраназального применения, разрешенных FDA. Фирма California Biotechnology Inc. разработала специальную систему интраназальной доставки ЛВ, Nazdel, содержащую тауро-24,25-дигидрофузидат для повышения проницаемости слизистых оболочек носовой полости. Кроме того, фирма California Biotechnology Inc. является владельцем патента, защищающего способ трансмукозной доставки пептидов. Исследователи датской Королевской школы фармации разработали новую форму интраназальной доставки ЛВ — биоадгезивные микросферы, которая обеспечивает длительный контакт Л В со слизистой носовой полости, пролонгируя тем самым форму лекарственного препарата. Микросферы имеют размер 40-60 мкм, иначе они легко удаляются. ЛВ, находящиеся в микросферах, также защищены от ферментативного разрушения в носовой полости [21].
Рассмотрим особенности фармакокинетики ряда Л В при интраназальном введении подробней.
При интраназальном введении 2 мг лоразепама здоровым добровольцам было показано, что биодоступность препарата соответствует таковой при внутримышечном введении (77,7+/-11,1%). При этом интраназальное введение препарата приводит к более быстрому поступлению препарата в системный кровоток и достижению максимальной концентрации [29].
Фирма Leo (Швеция) разработала интраназальную форму никотина, используемую для отвыкания от курения. Пиковые концентрации никотина в крови достигаются уже через 7,5 мин, тогда как при жевании резинок — через 30 мин. Кроме того, при интраназальном применении не развиваются диспепсия, тошнота [2].
Особое значение имеет всасывание интерферонов в носовой полости. Через оболочки 1 пары черепно-мозговых нервов интерфероны поступают в головной мозг [28], где имеют не только иммунное [30], но и регуляторное значение [9]. При отсутствии воспаления мозговых оболочек других путей поступления интерферонов в ЦНС не найдено [26]. В отличие от других путей введения интерферона, интраназальное применение препарата обеспечивает наибольшую эффективность при наименьшем числе неблагоприятных реакций [6, 11].
В качестве средства профилактики ОРВИ интерфероны относятся к мерам экстренного назначения. Так, для проявления эффекта вакцинации или иммуномодуляции необходимо время; препараты интерферонов могут быть использованы сразу же после контакта с больным ОРВИ или же при первых симптомах заболевания. Даже в случае, если появились первые симптомы ОРВИ, интраназальное применение интерферонов позволяет избежать манифестации заболевания более чем в 80% случаев [11]. Рекомбинатный a2-интерферон при интраназальном введении обладает большей эффективностью, чем человеческий [6].
ИРС19, представляющий собой аэрозоль для интраназального применения, содержит антигенные детерминанты 19 штаммов бактерий, являющихся наиболее частыми возбудителями инфекций дыхательных путей. Препарат оказывает специфическое и неспецифическое действие на иммунитет. Неспецифическое влияние заключается в повышении фагоцитарной активности макрофагов, увеличении содержания эндогенного лизоцима и интерферона. Широкие клинические испытания показали высокую эффективность применения препарата при респираторных заболеваниях, в том числе имеющих вялотекущий или хронический характер [4].
В исследовании эстрогенной пульс-терапии 36 женщинам с постменопаузальными расстройствами рандомизированно назначали 17b-эстрадиол интраназально в дозе 100, 300, 450 мкг/день или перорально в дозе 2 мг/ день. В отличие от перорального введения, уже через 10-30 мин после интраназального введения в крови наблюдается максимальная концентрация 17b-эстрадиола. В дозе 300 мкг/день интраназально другие фармакокине-тические параметры неотличимы от дозы 2 мг/день перорально [14].
Рандомизированное введение 17b-эстрадиола интраназально в дозе 300 мкг/день, перорально в дозе 2 мг/ день или плацебо использовалось для лечения 659 женщин во время менопаузы. Длительность терапии составила один год. Все женщины также перорально получали дигидроэстерон в дозе 10 мг/день 14 дней 28-дневного цикла. В группах, получавших 17b-эстрадиол, изменение индекса Куппермана, характеризующего тяжесть климактерических расстройств, было достоверно более существенным, чем в группе, получавшей плацебо. Снижение уровня триглицеридов крови более выраженным оказалось в группе, получавшей пероральную заместительную гормонотерапию (по сравнению с интраназальной). Частота встречаемости мастопатии в группе, получавшей 17b-эстрадиол интраназально, составила 1%, перорально — 6%. Таким образом, интраназальное назначение 17b-эстрадиола в качестве заместительной гормонотерапии оказалось чуть менее эффективным, но и сопряженным с меньшей частотой встречаемости неблагоприятных реакций, чем пероральная терапия [23].
Относительно интраназального применения инсулина имеются противоречивые данные. Jacobs et аl. (1993) на здоровых добровольцах показали, что интраназальное введение инсулина сравнимо по фармакокинетическим параметрам с подкожным. Так как при интраназальном введении нет болезненности, воспаления в месте введения, липодистрофии и данный путь введения является неинвазивным, то он предпочителен для лечения сахарного диабета 1 типа [18]. Иной результат был описан Hilsted et аl. (1995). Интраназальное введение инсулина больным сахарным диабетом 1 типа обусловливает столь же быстрое поступление гормона в кровь, как и подкожное введение. Однако биодоступность инсулина при интраназальном введении существенно ниже: для достижения той же эффективной концентрации в крови необходимо увеличить дозировку примерно в 20 раз по сравнению с подкожной [19].
На основе системы Nazdel фирма Еli Lilly (США) разработала интраназальную форму инсулина. Считается, что препарат лучше переносится больными сахарным диабетом 1 типа, а также окажется эффективным у ряда больных сахарным диабетом II типа. По оценкам аналитиков, за 5 лет доходы от продажи интраназальных форм инсулина могут превысить 10 млн. долл. [2].
Фирма GlaxoSmithKline разработала интраназальную форму инактивированной противогриппозной вакцины. Она способствует не только формированию системного иммунитета, но и стимулирует местный иммунитет носовой полости, которая обычно является входными воротами инфекции [5]. Для экстренной профилактики и лечения простудных заболеваний фирма Merck Со. (США) разработала препарат, распыляемый в носовой полости и содержащий моноклональные антитела, которые блокируют внедрение и распространение рино-вируса. В отличие от других препаратов, содержащих моноклональные антитела, данный препарат не влияет на системный иммунитет [1].
Таким образом, интраназальное применение ЛВ не только местного, но и системного действия является перспективной областью медицины. Во многих случаях оно позволяет избежать инъекционного пути введения и уменьшить число неблагоприятных реакций проводимой терапии. Кроме того, при интраназальном применении Л В иногда наблюдается изменение их фармакологических эффектов, что в дальнейшем может быть использовано в клинической медицине.
Abstract
Recently a lot of intranasal drugs with local effect are used to relief the symptoms of rhinitis. It was found that there is an active absorption in nasal cavity of some medicines, which can disintegrate in gastro-intestinal tracts, e. g. hormones and proteins. There is an active development of intranasal medicines with systemic effects because of their facility, simple usage and celerity of maximal drug concentration. These new drugs allow to avoid injections and advers events during therapy.
Передовая фармакология: cavum nasi
Изучаем интраназальные системы доставки лекарственных веществ — их преимущества, особенности абсорбции и ограничения
Долгое время в медицине интраназальное введение ассоциировалось исключительно с местными лекарственными препаратами, в частности — с деконгестантами. Однако, благодаря тому, что в носовой полости может происходить и активное всасывание лекарственных веществ в кровоток, сегодня интраназальные формы распространились и на другие классы ЛС. Удобство и простота использования современных интраназальных форм стали мощным стимулом к созданию системных лекарственных средств для интраназального применения. Именно им и посвящена наша очередная статья в цикле материалов об инновационных формах доставки ЛС.
Возможности и ограничения интраназальной доставки
Альтернативные способы системной доставки — трансдермальный, ректальный, буккальный — имеют ряд очевидных преимуществ по сравнению с традиционным пероральным и парентеральным введением. Тем не менее, нельзя не учитывать их недостатки. Так, у трансдермальных форм ограничены возможности доставки липофильных формул, к тому же для этого пути введения характерна невысокая скорость достижения пиковой концентрации препарата в плазме. Всасывание ректальных форм зависит от глубины введения в прямую кишку, а их применение ограничивает невысокий комплаенс. Буккальные и сублингвальные формы могут быть связаны с рядом неудобств, в частности, с необходимостью соотнесения их применения с приёмом пищи. А вот интраназальные препараты с системным действием, обладая очевидной простотой и удобством применения, лишены недостатков, свойственных другим системным средствам с альтернативной доставкой.
Преимущества интраназального введения лекарственных веществ:
Нельзя не упомянуть и ряд ограничений интраназальных системных форм. Среди них:
Особенности назальной абсорбции
Носовая полость общей площадью 150–160 см 2 и объёмом примерно 15 мл покрыта слизистой оболочкой толщиной 2–4 мм. Её эпителий имеет реснитчатые клетки, каждая из которых содержит около 200 ресничек, обеспечивающих мукоцилиарный транспорт слизи со средней скоростью 5–6 мм в минуту. Под эпителиальным слоем расположен подслизистый слой, имеющий разветвлённую сосудистую и лимфатическую сеть, обеспечивающую абсорбцию лекарственных препаратов, которая, в свою очередь, определяется рядом факторов.
Абсорбция лекарственных веществ со слизистой оболочки носа происходит главным образом за счёт пассивной диффузии. Небольшие незаряжённые молекулы способны легко проникать через слизистую оболочку носа, в отличие от крупных молекул. Транспорт может происходить как через клеточную мембрану (трансцеллюлярно), так и через межклеточное вещество (парацеллюлярно). Трансцеллюлярно всасываются прежде всего липофильные молекулы, причём скорость абсорбции коррелирует со степенью липофильности. Парацеллюлярно всасываются небольшие полярные молекулы. Степень и скорость абсорбции зависит от анатомо-физиологических особенностей носовой полости и физико-химических характеристик действующего вещества.
Физиологические факторы, влияющие на абсорбцию
Мукоцилиарный клиренс — который, в свою очередь, зависит от длины, плотности и частоты биения ресничек эпителия, а также от количества назальной слизи и её вязкости.
Кровеносная система слизистой оболочки носа — известно, что сосудистая сеть носовой полости приспособлена для быстрого прохождения жидкости из крови в ткани и обратно. Стенки сосудов носовой полости имеют повышенную пористость, а в сосудистом эндотелии есть дефекты, способствующие быстрому перемещению жидкости из сосудов в окружающую ткань и поступлению в просвет сосудов лекарственных веществ. Абсорбция последних определяется скоростью кровотока, на который, в свою очередь, влияют сосудосуживающие и сосудорасширяющие агенты. Доказано, что введение в состав интраназального препарата сосудосуживающего компонента обеспечивает удержание основного препарата на эпителии слизистой носа и, как следствие, активизирует его поступление в кровь и доставку лекарственного вещества в ЦНС.
Ферментативное расщепление — ещё один фактор, который может влиять на интраназальную абсорбцию препаратов. В эпителиальных клетках носовой полосы обнаруживается целый ряд ферментов. Носовая полость занимает второе место после печени по количеству вырабатываемого цитохрома Р450, который расщепляет эстрадиол, тестостерон, деконгестанты и другие препараты. Чтобы предотвратить ферментативное расщепление в носовой полости, в состав препаратов вводят ингибиторы ферментов.
Белки-транспортеры — которые способствуют активному выведению препаратов в межклеточную среду и снижению их накопления в клетках. В интраназальные препараты могут вводиться ингибиторы белков-транспортеров, позволяющие затормозить процесс выброса препарата из клетки.
Физико-химические свойства активных компонентов, влияющие на абсорбцию в носовой полости
Молекулярная масса — низкомолекулярные препараты (до 300 Да) всасываются легче, чем высокомолекулярные.
Липофильность и гидрофильность — слизистая носа имеет липофильные свойства, и степень абсорбции препаратов снижается с уменьшением степени липофильности активных веществ.
Другие свойства активного вещества, в частности: вязкость — чем она выше, тем дольше контактирует препарат со слизистой носа и лучше всасывается; кислотность — при показателе pH, соответствующем таковому в полости носа (5,5–6,5), может развиваться раздражение слизистой и ухудшаться абсорбция. Влияние на всасываемость могут оказывать и дополнительные вещества, например, усилители абсорбции, ингибиторы ферментов и т. д.
Интраназальная доставка в мозг
Перспективное направление фармакологии — создание интраназальных препаратов центрального действия. Инновационные технологии позволяют создать лекарственные препараты для интраназального введения, поступающие в головной мозг. Для этого в их состав вводят микро- и наноносители направленной доставки, отвечающие ряду требований: биосовместимость, нетоксичность, биодеградируемость, физическая стабильность в кровеносном русле, способность преодолевать гематоэнцефалический барьер и др.
На сегодняшний момент используются микрочастицы (диаметр 1–1000 мкм) на основе хитозана и гидроксипропилметилцеллюлозы. Последняя применяется для создания современной интраназальной формы трамадола, поступающего в головной мозг. В качестве наночастиц используются полимерные частицы, дендримеры, мицеллы, эмульсии, липосомы размером до 300 нм. Разработаны наночастицы, поверхность которых модифицирована полиэтиленгликолем («пэгилированные частицы»). Благодаря им удалось значительно уменьшить дозировку атипичного нейролептика сульпирида, обеспечив его накопление именно там, где это необходимо — в головном мозге.
Ещё один системный препарат, который используется интраназально — золмитриптан, оказывающий противомигренозное действие. Пероральные его формы имеют низкую биодоступность и плохо переносятся — они связаны с тошнотой. Интраназальная форма препарата, содержащая наноносители в виде мицелл, оказывает центральное действие и гораздо более активна по сравнению с парентеральной.
Лекарственные формы интраназальных системных препаратов
Самыми распространёнными и доступными интраназальными средствами системного действия сегодня являются капли в нос. Однако, наряду с простотой производства и применения для них характерна сложность дозирования: количество препарата, поступающего внутрь в форме интраназальных капель, сложно контролировать, что особенно опасно в случае применения сильнодействующих средств. Этого недостатка лишены дозированные спреи и аэрозоли, которые, так же, как и капли в нос, отличаются компактностью, удобством и простой применения, но при этом могут дозироваться с точностью от 25 мкл.
Для препаратов, плохо растворимых в воде, используют форму порошка. Их положительное свойство — отсутствие консервантов и устойчивость при хранении. Однако интраназальные порошки могут оказывать раздражающее действие на слизистую оболочку, что ограничивает их применение. В последние годы появились гели для интраназального применения, представляющие собой вязкие растворы или суспензии. За счёт отсутствия при их применении синдрома постназального затека увеличивается абсорбция лекарственных веществ и достигается оптимальный терапевтический эффект.
Инновационные интраназальные препараты — настоящее и будущее
На протяжении последнего десятилетия продолжаются исследования, изучающие свойства интраназальных препаратов для системного применения. Так, изучено применение интраназального эстрадиола в качестве менопаузальной гормональной терапии женщинам во время менопаузы. Исследование с участием более 600 пациенток показало, что интраназальная терапия обеспечила незначительно менее выраженный эффект и существенно более благоприятную переносимость по сравнению с пероральными формами.
Уже разработана интраназальная форма инсулина. Считается, что она переносится лучше по сравнению с парентеральными, при сопоставимой эффективности. По оценкам специалистов, доход от продажи интраназального инсулина за 5 лет может превысить 10 миллионов долларов.
Ещё одна инновационная разработка — интраназальная инактивированная противогриппозная вакцина, которая обеспечивает как формирование системного иммунитета, так и стимуляцию местного иммунного ответа в носовой полости, являющейся входными воротами инфекции. Очевидно, что это лишь первые шаги в столь перспективном направлении фармакологии. Сегодня, когда в аптеках уже есть системные интраназальные средства, провизоры и фармацевты могут быть непосредственными свидетелями стремительного развития фармакологической науки и наблюдать за появлением всё новых инновационных препаратов с поистине удивительными свойствами.
Интраназально – прямо в цель
Наиболее важной задачей современной медицины является повышение длительности жизни человека при условии сохранения высоких параметров физической и умственной работоспособности. Решение ее невозможно без существенного прогресса в лечении болезней нервной системы и, прежде всего, цереброваскулярных и дегенеративных поражений головного мозга, черепно-мозговой травмы и нейроинфекции.
При этом, несмотря на наличие в арсенале невролога многообразных лекарственных средств, успехи в терапии заболеваний центральной нервной системы не могут удовлетворить ни практического врача, ни больного человека. До сих пор имеет место непозволительно высокий уровень смертности и инвалидизации пациентов.
Одна из основных причин низкой эффективности фармакотерапии в клинике нервных болезней – проблема доставки лекарственных средств в область поражения головного мозга.
Выход – интраназальный путь введения лекарств
Теоретические и практические основы интраназального введения препаратов разрабатываются уже более 20 лет. Было установлено, что при интраназальном применении лекарств большая их часть всасывается в кровь, меньшая – при помощи периневрального транспорта по чувствительным нервам попадает непосредственно в мозг через нейроны обонятельного тракта и далее распространяется по структурам головного мозга при помощи механизмов, не связанных с кровотоком.
Особенно это важно при заболеваниях ЦНС сосудистого генеза: несмотря на наличие тромба стала возможна неинвазивная доставка препаратов с лечебной целью непосредственно к клеткам головного мозга, причем, не позднее 2-10 минут после введения.
Это позволяет рассматривать интраназальный путь введения лекарств в качестве своеобразного аналога внутримозгового введения препаратов у человека.
Интраназальное введение имеет ряд преимуществ:
Таким образом, возможность прямого поступления лекарств в мозг и непосредственно в зону поражения, минуя гематоэнцефалический барьер, открывает новые перспективы для эффективного лечения цереброваскулярных, нейродегенеративных заболеваний ЦНС и опухолей мозга.
Nota bene! Слизистая носа – это пограничная ткань с внешней средой, поэтому в ней расположены ферментные системы (более 20), препятствующие всасыванию ксенобиотиков. Лекарственные формы для интраназального применения разрабатываются с учетом этого явления, а лекарственные вещества в них находящиеся подвергаются фармакокинетическим исследованиям, доказывающим наличие в тканях мозга их действующей концентрации.
Так например, Семакс – первый в мире пептидный препарат для лечения цереброваскулярных заболеваний головного мозга.
Из полости носа Семакс быстро проникает в мозг и начинает действовать уже через 2-5 минут после введения.
Причем эффекты от его действия даже при однократном применении сохраняются до 24 часов. Фармакокинетические исследования Семакса свидетельствуют, что в различных структурах мозга через 3 минуты после введения в нос его концентрация по отношению к концентрации в крови (взята за 1,0) составила: обонятельные луковицы – 9,3; средний мозг – 2,0; кора – 0,6; мозжечок – 1,1. Характер распределения Семакса в головном мозге четко указывает на его «входные ворота» в ЦНС – это обонятельные луковицы, куда препарат может транспортироваться лишь по ходу обонятельных нервов. Причем, по способности проникать в мозговую ткань и по терапевтической эффективности интраназальный путь введения Семакса значительно эффективней внутривенного.
Сводка по вакцинам для интраназального введения
Высококонтагиозный коронавирус SARS-CoV-2, вызывающий тяжелый острый респираторный синдром, поражает дыхательные пути, а одним из способов его передачи является воздушно-капельный (аэрозольный). Следовательно, непривитым людям рекомендовано носить маски в общественных местах, соблюдать карантинные мероприятия при наличии симптомов и социальное дистанцирование. Несмотря на эти меры предосторожности, миллионы людей умирают. Поскольку волны пандемии следуют одна за одной, тема актуальности вакцин вновь занимает первые полосы газет. Кроме того, скорость разработки вакцинных препаратов на основе информационной (матричной) РНК (мРНК) возрастает. Однако, учитывая тропность вируса к тканям дыхательных путей, удивительно, что только семь из почти 100 вакцин против SARS-CoV-2, которые в настоящее время проходят клинические испытания, предназначены для интраназального введения. К преимуществам вакцин для интраназального введения относятся:
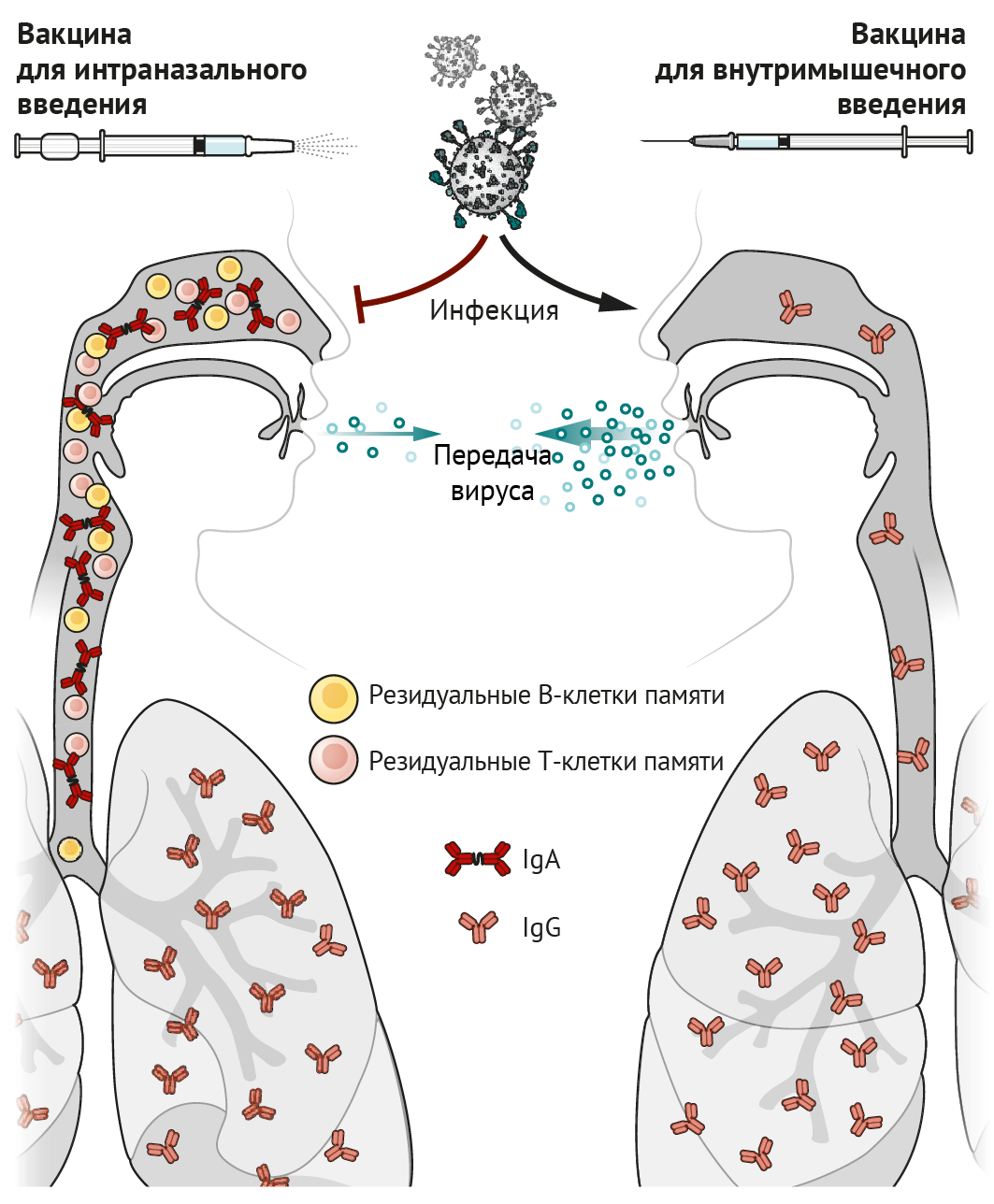
Идея о том, что интраназальная вакцинация преимущественно защищает дыхательные пути, не нова: еще в 1960-е гг. велись разработки живой аттенуированной вакцины против гриппа (ЖАВПГ), которая была одобрена Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA). Иммунологам давно известно, что инфекция верхних дыхательных путей (ВДП) или вакцинация стимулируют антительный ответ (в виде иммуноглобулина A [IgA]) как в сыворотке, так и в жидких средах тканей ВДП. Внутримышечные вакцины преимущественно стимулируют выделение IgG (накапливается в сыворотке). IgA играет важную роль в ВДП и носовых ходах, где происходит его активный транспорт через эпителий и высвобождение в просвет дыхательных путей в виде димера, связанного с секреторным компонентом, посредством чего формируется стабилизирующая конфигурация, позволяющая более эффективно нейтрализовать вирусы, такие как SARS-CoV-2 [1]. Напротив, IgG проникает через бронхиальное дерево в легочную ткань и защищает нижние доли легкого посредством пассивной транссудации через тонкий альвеолярный эпителий [2]. Возможно, IgG, выявленный в ВДП и носовых проходах, попадает в них из нижних отделов легких посредством мукоцилиарного транспорта. Однако высокая степень иммунной защиты носовых ходов с помощью IgG может быть достигнута только при высоких концентрациях данных антител в сыворотке крови [2]. Таким образом, вакцины, вводимые внутримышечно, стимулирующие высокие титры сывороточного IgG, могут снижать вирусную нагрузку в легких и носовых ходах.
CD8+ Т-лимфоциты являются еще одним важным компонентом противовирусного иммунитета; они уничтожают непосредственно инфицированные вирусом клетки, тем самым снижая репликацию вируса и ускоряя восстановление клеток и тканей от вирусной нагрузки. Некоторые активированные CD8+ Т-лимфоциты трансформируются в клетки памяти, которые сами по себе не могут предотвратить инфицирование, но способствуют запуску быстрых реакций в ответ на вторжение патогена и стимулируют эффекторные клетки. Примечательно, что В- и Т-клетки, стимулированные вакцинацией слизистой оболочки интраназальным способом или непосредственно инфекцией, экспрессируют рецепторы, способствующие закреплению на участках слизистой оболочки клеток, способных длительно функционировать и секретировать антитела; или благодаря этим рецепторам Т- и В-клетки могут существовать в качестве резидуальных клеток памяти. Резидуальные В- и Т-клетки памяти в легких и носовых ходах — незаменимые компоненты формирования иммунного ответа, они первыми реагируют на вторжение инфекции и необходимы для быстрого очищения тканей от вируса [3, 4]. Размещение резидуальных клеток памяти в дыхательных путях необходимо для того, чтобы оказался возможным их быстрый контакт с антигеном в данной области [3, 5]. Именно это означает, что способ введения вакцин, предназначенных для задействования резидуальных клеток памяти в процессе иммунного ответа в дыхательных путях, должен быть интраназальным.
По сравнению с вакцинами, вводимыми внутримышечно, интраназальные вакцины формируют две дополнительных линии «обороны»: индуцированный вакциной синтез IgA и резидуальные В- и Т-клетки памяти в слизистой оболочке дыхательных путей, создающие эффективный барьер для инфекционных агентов в этих областях. Даже в случае развития инфекции (например, вирусной или вызывающей перекрестные реакции с тканями макроорганизма) резидуальные В- и Т-клетки памяти, которые раньше сталкиваются с антигеном и реагируют значительно быстрее, чем циркулирующие по кровотоку клетки памяти, препятствуют репликации вируса и уменьшают его распространение по организму, а также, соответственно, снижают трансмиссивность инфекции (см. рисунок).
Таблица 1 | Вакцины против SARS-CoV-2 для интраназального введения, проходящие клинические испытания
Результаты доклинических испытаний вакцин на основе аденовирусных векторов, экспрессирующих шипиковый белок SARS-CoV-2 или его рецептор-связывающий домен (РСД), свидетельствуют о том, что интраназальное введение индуцирует длительный вирус-нейтрализующий антительный ответ (в виде сывороточных IgG), а также выделение антиген-специфических IgA и реакцию CD8+ Т-клеток дыхательных путей [6–8]. Более того, как интраназальное, так и внутримышечное введение вакцин на основе аденовирусных векторов предотвращает развитие пневмонии и истощения в модели инфекции. Однако животные, вакцинированные внутримышечным путем, продолжают выделять вирус из ВДП, тогда как у животных, вакцинированных интраназальным способом, наблюдается сниженная репликация и выделение вируса как из легких, так и из носовых ходов [8].
Аденовирусы — естественные патогены человека, и большинство взрослых людей подвергаются воздействию одного или нескольких штаммов, следовательно, у них могут оказаться антивирусные антитела, способные снизить эффективность вакцины (т. н. отрицательный перекрестный эффект). Однако интраназальная противогриппозная вакцина на основе вектора Ad5 (NasoVAX), вводимая в высоких дозах, работает аналогичным образом как у серопозитивных, так и серонегативных по наличию Ad5 людей [9]; возможно, это происходит по причине того, что вводимый объем вакцины способствует снижению локальных концентраций антител. Тем не менее, пытаясь избежать любого потенциального отрицательного воздействия вакцины, некоторые разработчики используют редкие штаммы аденовирусов человека или аденовирусов шимпанзе, с которыми большинство людей в популяции не сталкивалось.
В этой связи вакцина против SARS-CoV-2 на основе гриппозного вектора из университета Гонконга в процессе своей разработки может столкнуться с определенными препятствиями. Удаление гена вируса гриппа, кодирующего неструктурный белок 1 (NS1), в значительной степени ослабляет вектор (вирулентность самого вируса гриппа) и позволяет разработчикам заменить NS1 на РСД шипикового белка SARS-CoV-2. Как и вакцины на основе аденовирусного вектора, эта вакцина также должна вызывать синтез IgA к РСД на слизистых оболочках, а резидуальные клетки памяти также должны размещаться в дыхательных путях. Однако отрицательные перекрестные реакции со стороны уже существующих антител против гриппозного вектора могут снизить эффективность вакцины. Аналогичным образом, компания Meissa Vaccines разработала вектор из живого аттенуированного респираторно-синцитиального вируса (РСВ); в нем рецепторные белки F и G РСВ были заменены на шипиковый белок SARS-CoV-2. При интраназальном введении такой химерный вирус должен вызывать иммунные реакции в слизистой оболочке. Необходимо отметить, что существует предположение, согласно которому изменение поверхностных белков изменит клеточную тропность вируса, а также его иммуногенность. Уже существующие антитела против РСВ теоретически не должны мешать развитию иммунного ответа вследствие вакцинации, но уже существующие антитела против шипикового белка могут снизить его интенсивность.
Показателями эффективности живых аттенуированных интраназальных вакцин против SARS-CoV-2 также должны стать способность вызывать антительный ответ (в виде IgA) слизистых оболочек и формирование популяции резидуальных клеток памяти в ВДП. В отличие от векторных вакцин, экспрессирующих только шипиковый белок или РСД, живой аттенуированный вирус SARS-CoV-2 обладает преимуществом в экспрессии и потенциальной стимуляции иммунного ответа против всех вирусных белков, тем самым формируя иммунитет широкого спектра действия, который теоретически способен обеспечивать определенный уровень иммунной защиты против различных вариантов штаммов SARS-CoV-2. Хотя современные молекулярные методы минимизируют риск реверсии, живые аттенуированные вирусы сохраняют репликативную способность и противопоказаны детям младше 2 лет, людям старше 49 лет или лицам с ослабленным иммунитетом, поэтому живые аттенуированные вирусы SARS-CoV-2 и РСВ, экспрессирующий шипиковый белок, также могут столкнуться с пристальным изучением их потенциальной возможности вызывать побочные симптомы со стороны нервной системы [10].
При разработке живых аттенуированных вакцин необходимо обязательно брать в расчет опыт применения ЖАВПГ в прошлом. У детей чаще применяют интраназальный способ введения ЖАВПГ, нежели внутримышечный [11]. Вероятно, это отражает иммунологическую наивность детей (большинство из них за жизнь еще не сталкивалось с вирусом гриппа). Следовательно, отсутствует иммунный барьер для инфекции, провоцируемой ЖАВПГ в носовых ходах, и введение вакцины оказывается эффективным, приводя к формированию устойчивого антительного ответа (IgA) в слизистой оболочке и появлению резидуальных клеток памяти в ВДП. ЖАВПГ, вводимая интраназально, также эффективна у взрослых, но не в той же степени, что вакцина, введенная внутримышечно [11], отчасти потому что инфекция гриппа в анамнезе привела к формированию базового уровня иммунитета, который еще больше снижает вирулентность вируса в ЖАВПГ. Следовательно, живые аттенуированные вакцины против SARS-CoV-2 могут привести к формированию надежной защиты у наивных людей, но у людей, переболевших COVID-19 в анамнезе, может быть достаточная степень иммунной защиты для нейтрализации вакцины, что ставит под сомнение ее эффективность даже в качестве средства ревакцинации.
Только одна из интраназальных вакцин, проходящих клинические испытания, является инертной — это кубинская вакцина CIBG-669, в составе которой присутствует РСД, связанный с коровым антигеном вируса гепатита B (является мощным стимулятором Т-лимфоцитов). Поскольку инертные вакцины не зависят от наличия инфекции в анамнезе или экспрессии генов, иммуногенность таких препаратов не может быть нейтрализована уже существующими антителами. Однако растворимые белки в составе вакцин при попадании на слизистые ВДП, не приводят к нарушению целостности эпителия (что необходимо для эффективного развития иммунного ответа). Вместо этого они должны переноситься сквозь эпителиальный барьер специализированными микроскладчатыми клетками (M-клетки) [12], способными доставлять антигены к иммунокомпетентным клеткам под слоем эпителия.
Примечательно, что в списке интраназальных вакцин отсутствуют вакцины, в составе которых находится мРНК, инкапсулированная в липидный слой. МРНК-вакцины, вводимые внутримышечно, приводят к образованию высоких титров сывороточного IgG против антигенов, кодируемых мРНК. Исследования на животных моделях (грызуны) свидетельствуют, что вакцины, содержащие мРНК, также эффективны при интраназальном введении [13]. Однако важно различать интраназальную вакцинацию и назальную вакцинацию. Грызунам часто дают наркоз для интраназальной вакцинации, чтобы животные медленно и глубоко дышали, вследствие чего вакцинный биоматериал в полной мере попадает в легкие. В результате большая часть литературы (включая некоторые цитируемые здесь источники) об интраназальной вакцинации грызунов на самом деле относится к внутрилегочной вакцинации, которая может обеспечить более полную защиту, чем строго назальная вакцинация. Тем не менее, резидуальные клетки памяти из носовых ходов могут предотвратить попадание вируса в легкие [4]. Учитывая, что доставка вакцины непосредственно в нижние дыхательные пути может вызывать воспаление или привести к обострению таких состояний, как бронхиальная астма или хроническая обструктивная болезнь легких (ХОБЛ), введение интраназальных вакцин людям обычно осуществляют таким образом, чтобы предотвратить непосредственное попадание антигена в легкие.
Липидный состав имеет решающее значение для стабильности мРНК вакцины, для прицельного воздействия иммунокомпетентных клеток и высвобождения мРНК в цитозоль. Таким образом, успешность применения интраназальных мРНК-вакцин в будущем, вероятно, будет зависеть от разработки липидных наночастиц, на которые смогут воздействовать соответствующие типы клеток в носовых ходах. В отличие от вирусов и вирусных векторов, на поверхности липидных наночастиц нет белков, и теоретически они не должны нейтрализоваться антителами. Благодаря этому, тот же состав, что и при первом введении, может быть применен для ревакцинации. Однако сохраняется вероятность развития побочных эффектов, таких как повышенная усталость и недомогание, часто связанных с введением вакцин на основе мРНК. Следовательно, при разработке интраназальных вакцин, содержащих мРНК, важно учитывать эти аспекты во избежание побочных эффектов и повышенной реактогенности.
В конечном счете, цель вакцинации — стимуляция иммунитета на длительное время. Однако продолжительность антительного ответа (по антителам сыворотки) значительно варьируется в зависимости от недостаточно изученных свойств антигенов, инициирующих иммунную реакцию [14]. Антительный ответ в слизистой оболочке считается краткосрочным, однако его фактическая продолжительность зависит от того, как часто иммунокомпетентные клетки встречают определенный антиген. Аналогично, циркулирующие Т-клетки иммунной памяти самообновляются и сохраняются на длительные периоды времени, тогда как популяция Т-клеток памяти, находящаяся в легких, исчезает относительно быстро: в большей степени это касается CD8+ Т-клеток, чем CD4+ Т-клеток. Таким образом, действие интраназальных вакцин должно вносить равновесие между функционированием местного иммунитета в дыхательных путях и длительностью системного иммунитета. Однако эффективные стратегии вакцинации не должны ограничиваться одним путем введения. Действительно, клетки памяти, стимулированные вакциной, введенной внутримышечно, могут быть доставлены внутрь слизистой путем интраназальной ревакцинации слизистой оболочки [15]. Таким образом, идеальная стратегия вакцинации может быть следующей: