что такое инстилляция в глаза
Что такое ИВВ и зачем это нужно?
ИВВ (интравитреальное введение препарата) — метод медикаментозного воздействия на глубокие ткани глаза. Опыт показывает, что инстилляция (закапывание капель) или использование мазей не оказывают достаточного эффекта на макулу (жёлтое пятно), сетчатку, внутренние оболочки глазного яблока. Введение препаратов в кровь или мышцу также зачастую бесполезно — вещество, скорее всего, не пройдёт гематоэнцефалический барьер и не достигнет органа-мишени. Поэтому интравитреальная инъекция — возможность доставить лекарство прямо к очагу заболевания — стала одним из основных способов лечения некоторых патологий.
Показания и противопоказания к ИВВ
Обширная категория глазных заболеваний лечится путём введения препаратов интравитреально:
Однако существуют некоторые ограничения к проведению процедуры:
Как происходит ИВВ?
Интравитреальное введение препарата происходит напрямую в стекловидное тело, гелеобразная структура которого способствует быстрому распространению лекарства. Тем не менее, это не простой укол, а операция. В течение нескольких дней перед операцией Пациенту рекомендуется соблюдать особый режим приёма лекарств и инстилляции, предписанный лечащим врачом. Сама процедура проходит в стерильных условиях операционной. Она проводится под местным наркозом и занимает всего несколько минут. Подробнее о ходе операции и постоперационном режиме читайте в разделе «Интравитреальные инъекции».
Что такое ИВВИА и какие препараты для него используются?
ИВВИА — это интравитреальное введение ингибиторов ангиогенеза (частный случай ИВВ). Данный тип инъекций направлен на прекращение патологического роста сосудов (ангиогенеза). Такой рост сосудов с образованием артериально-венозных шунтов, очагов кровоизлияния и других аномальных структур вызывает нарушение кровообращения глазного дна. Это характерный симптом экссудативно-геморрагической (влажной) формы возрастной макулярной дегенерации (ВМД), диабетического отёка макулы и ряда других патологий.
Наиболее часто для ИВВИА применяется препарат Луцентис. Его активные компоненты представлены моноклональными антителами, которые локализуют зоны поражения глазного дна, устраняют отёки, прекращают беспорядочный рост сосудов. Также широко применяется его аналог — препарат Эйлеа. Если нарушение кровообращения связано не только с кровоизлияниями, но и с закупоркой крупных сосудов, используется Озурдекс.
Единичное интравитреальное введение препарата, как правило, но решает проблему окончательно. Обычно Пациенту рекомендуется пройти курс лечения из нескольких инъекций с перерывами в 1 месяц или повторять инъекцию примерно раз в полгода.
Интравитреальное введение препарата — оптимальное решение во многих случаях, когда нежелательно более серьёзное вмешательство. Процедура, полностью автоматизированная и безопасная, проводится под контролем опытного офтальмохирурга. Ваш лечащий врач подберёт для вас индивидуальный график процедур ИВВ для максимального эффекта.
Как закапать капли в глаза ребенку самостоятельно: Алгоритм действий, рекомендации родителям
Инфекционно-воспалительные заболевания глаз лечатся использованием глазных капель, назначенных офтальмологом. И нередко такие препараты прописывают детям. Эффективность лечения во многом зависит от правильного выполнения процедуры, поэтому родителям обязательно нужно знать и соблюдать алгоритм закапывания капель ребенку.
Показания к использованию глазных капель у детей

Детям школьного возраста глазные капли нередко назначаются для лечения миопии. Тем, кто носит линзы и очки, периодически может потребоваться инстилляция увлажняющих средств, уменьшающих дискомфортные ощущения и сухость оболочек.
Перечисленные выше патологии считаются самыми основными показаниями для использования глазных капель. Но у детей нередко выявляются и менее распространенные болезни глаз, требующие также применения препаратов местного действия.
Профессиональную консультацию по поводу диагностики заболеваний глаз и их лечения можно получить в клинике Элит Плюс. Офтальмологический центр оснащен самым современным оборудованием, позволяющим быстро и без дискомфортных ощущений выставить правильный диагноз детям любого возраста, начиная от периода новорожденности.
Подготовка ребенка к закапыванию капель

Во время инстилляции лекарственных жидкостей вам понадобятся:
Для новорожденных малышей и детей раннего возраста лучше приготовить и чистую пеленочку, на которой они будут лежать во время процедуры.
Соблюдение мер предосторожности

Не следует приобретать препараты-аналоги, даже если их посоветовали в аптеке. Офтальмологи в каждом случае подбирают индивидуальный курс терапии, зависящий от возраста, индивидуальных особенностей ребенка, состояния оболочек глаза. И обычно врач сразу пишет те лекарства, которые необходимы, и заменители, которые можно приобрести, если оригиналов нет в наличии.
Наиболее вероятные ошибки при закапывании

После курса терапии обязательно нужно повторно посетить врача. При проведении контрольного осмотра офтальмолог оценивает результаты терапии, при необходимости назначает дополнительные лекарства и витамины, положительно воздействующие на глаза.
Алгоритм инстилляции глазных капель

Что делать, если лекарство не попало в глаз?
Иногда во время процедуры ребенок зажмуривается, и лекарственный раствор вовсе не попадает внутрь глаза. В этом случае манипуляцию нужно повторить, то есть закапать нужное количество капель.
Но если хоть немного средства попало в конъюнктивальный мешок, то повторно закапывание проводить нельзя. Попавшего количества раствора вполне достаточно для омывания тканей. Но в следующий раз инстилляцию нужно постараться провести как можно корректнее.
Полезные рекомендации родителям

С детьми постарше нужно уже научиться договариваться. Если инстилляцию проводить через слезы и капризы, то толку от терапии будет мало. Процедуру можно провести в виде игры. Но нельзя запугивать малыша, так как это может привести к психологическим проблемам.
Обязательно стоит прислушаться и к советам опытных офтальмологов:
В центре Элит Плюс работают опытные детские офтальмологи, способные подробно рассказать все нюансы закапывания капель новорожденным, детям раннего возраста и школьникам. После диагностики врач может сам продемонстрировать родителям алгоритм инстилляции назначенных капель.
При возникновении любых вопросов и беспокоящих изменений на фоне лечения каплями родители могут всегда обратиться к лечащему врачу и получить подробную консультацию. После терапии проводится контрольная диагностика и врач выдает список рекомендаций, соблюдение которых позволит избежать рецидива патологии.
Полезное видео
Лечебные манипуляции и процедуры в офтальмологии
Методы и протоколы лечения заболеваний органа зрения тесно связаны с выполнением определенных медицинских манипуляций, таких как:
В некоторых случаях очень полезно знать технику их выполнения.
Закапывание глазных капель
Данную процедуру в медицине также принято называть инстилляцией. Ее выполняют посредством пипетки или из наконечника-дозатора, находящегося на флаконе с глазными каплями. Если медикаментозное средство назначается пациенту с гнойным либо вирусным заболеванием, и пипетка, и флакон с каплями должны быть индивидуальными.
Необходимо помнить, что вместимость конъюнктивального мешка — одна капля лекарственного средства, которое при нормальном отведении слезы задерживается там примерно 5 минут.
Как правило, закапывают глазные капли в нижнюю конъюнктивальную полость, предварительно оттянув ватным тампоном нижнее веко. Глазное яблоко при этом необходимо завести кнутри и кверху.
Закапывать капли лучше всего в наружный угол глаза, обращая внимание на то, чтобы раствор не попал на роговицу глаза, которая обладает наибольшей чувствительностью. Ватный тампон впитывает при этом избыток лекарственного средства, препятствуя стеканию жидкости по лицу пациента. Глазные капли также можно закапывать и под верхнее веко, если оттянуть его и попросить больного опустить взгляд вниз.
Если в глаз необходимо закапать раствор сильнодействующего средства (к примеру, атропина), стоит позаботиться, чтобы оно не попало в нос во избежание его системного действия. Для этого указательным пальцем нужно прижать область слезных канальцев и удерживать его минуту или две.
Закладывание глазной мази
Глазную мазь закладывают за верхнее и нижнее веко. Процедуру выполняют специальной стеклянной палочкой либо выдавливают необходимой длины столбик средства непосредственно из тюбика, имеющего определенный наконечник. При этом, как тюбик мази, так и стеклянные палочки нужно сделать индивидуальными. Помещенная в конъюнктивальный мешок мазь задерживается в несколько раз дольше, чем капли и является более действенной. Однако ее закладывание противопоказано если существует возможность проникновение средства в полость глаза (при проникающих ранениях глазного яблока).
Процедуру закладки глазной мази проводят в положении пациента сидя со слегка запрокинутой назад головой и устремленным вверх взглядом. Нижнее веко нужно оттянуть ватным тампоном вниз и завести за него стеклянную палочку с определенным количеством мази. Затем отпускают веко и просят пациента закрыть глаз. Стеклянную палочку убирают из-под сомкнутых век, двигая ее к виску, мазь при этом остается в конъюнктивальной полости. Избыточное количество мази убирают на ватный тампон. Если мазь закладывается сразу из тюбика, закрывать глаз пациент может только после извлечения из конъюнктивального мешка наконечника.
Введение лекарственной пленки
Медикаментозные средства в форме лекарственной пленки — это тонкие овальные пластинки, способные медленно растворяться в слезной жидкости. Подобные пластинки имеют в своем составе определенные дозы лекарственных веществ и назначаются при том или ином заболевании глаз. Пленку, захваченную пинцетом, вводят в нижнюю конъюнктивальную полость, предварительно оттянув нижнее веко ватным тампоном. Затем нижнее веко осторожно отпускают и просят пациента прикрыть глаза на несколько минут. Попадая в слезную жидкость, лекарственная пленка размягчается и не вызывает у пациента ощущения инородного тела. По прошествии некоторого времени, она превращается в гель, а после и вовсе растворяется.
Удаление инородных тел
Попадая в глаз, инородные предметы, как правило, остаются на внутренней поверхности в бороздке верхнего века, находящейся в нескольких миллиметрах от межреберного края. В процессе моргания твердые инородные тела становятся причиной повреждения роговичного эпителия. Эти повреждения хорошо видны при закапывании раствора флюоресцеина, когда они предстают в виде царапин – зеленых полосок.
При поиске инородного тела в глазу, осмотр начинают с внутренней поверхности верхнего века, которое слегка выворачивают. Для удаления чужеродного предмета применяют влажный туго скрученный ватный тампон. Анестезии не требуется.
Если инородное тело находится на роговице глаза, при его удалении необходимо провести обезболивание глазными каплями с анестетиком. После этого поверхностные инородные тела извлекают влажным ватным тампоном, а внедрившиеся в роговичную поверхность — инъекционной иглой либо специальным копьем.
Наложение повязки
Наложение на глаза стерильной повязки необходимо при травмах глаза, при транспортировке пациента и после хирургических вмешательств. В офтальмологии повязки на глаз могут быть монокулярными и бинокулярными.
Монокулярной, называют повязку на один глаз. Она накладывается, когда движения глаза под повязкой не противопоказаны.
Такая повязка представляет собой ватно-марлевую стерильную подушечку, которую фиксируют к глазу двумя-тремя круговыми турами бинта вокруг головы. Не менее 20 см бинта при этом оставляют для завязывания свободными. Круговые туры фиксирующего бинтования чередуют с турами, проходящими через пораженный глаз. В этом случае, бинт накладывают вниз от затылка под мочку уха, затем через пораженный глаз вверх на противоположную сторону лба и затылок. Завязывать бинт нужно на лбу.
Бинокулярной называют повязку, которую накладывают на оба глаза пациента при их поражении или в случае, когда движения больным глазом абсолютно нежелательны (после операций, проникающих ранений и пр.).
Наложение бинокулярной повязки требует бинтования обоих глаз пациента, на которые накладываются стерильные ватно-марлевые подушечки. Фиксирующие туры, при этом, выполняются в обратном направлении и проходят через глаз ото лба, а затем под мочку уха, на затылок.
В офтальмологии вместо повязки достаточно часто применяют ватно-марлевые наклейки. Это стерильные ватно-марлевые подушечки наложенные поверх закрытого глаза, которые зафиксированы полосками пластыря к щекам и лбу.
Субконъюнктивальные инъекции
Это инъекции в конъюнктивальную полость, которые выполняют после троекратного с минутным интервалом обезболивания глазными каплями. При выполнении инъекции, конъюнктиву глаза захватывают у переходной складки с помощью пинцета, пациент смотрит вверх. У основания конъюнктивальной складки на глубину до 4мм вводят иглу, параллельно склере. Когда игла оказывается строго под конъюнктивой, осуществляют введение лекарственного раствора в объеме не превышающем 0,3-0,5 мл.
Массаж век
Сеансы массажа с выдавливанием секрета мейбомиевых желез рекомендованы при лечении блефарита. Перед массажем, в глаз трижды вносят раствор анестетика, соблюдая минутный интервал. Процедуру выполняют пальцем по веку, с подложенной за веко стеклянной палочкой, либо двумя стеклянными палочками. По окончании процедуры массажа влажным тампоном секрет мейбомиевых желез сразу удаляется. Для обезжиривания края века применяют смесь спирта и эфира, смазывают спиртовым раствором 1% бриллиантового зеленого либо раствором календулы на спирту.
Массаж слезного мешка
Такой массаж назначается для лечения дакриоцистита новорожденных. Его проводят осторожными вибрационными надавливаниями у внутреннего угла глаза одним пальцем на область слезного мешка сверху вниз. При этом, палец располагают таким образом, чтобы были пережаты одновременно оба слезных канальца. В этом случае, внутри слезного мешка возникает высокое давление, с помощью которого в нос проталкивается желатинозная пробка, которая закрывает слезно-носовой канал. По завершении процедуры массажа, в глаз младенца вносят капли с дезинфицирующим раствором.
Шилова Татьяна Юрьевна
Врач-офтальмолог высшей категории
микрохирург
Правила проведения инстилляций глазных капель
«Можно изобрести самые лучшие капли в мире, но если не использовать их правильно, они останутся бесполезными»
Alan L. Robin (2018)
Одним из наиболее простых и эффективных способов лечения глазных болезней традиционно является использование различных препаратов местного действия –глазных капель. Так, например, лечение различных воспалительных заболеваний переднего отрезка глазного яблока в настоящее время невозможно представить без местного применения препаратов противовоспалительного действия, а также антибиотиков. Местная медикаментозная терапия является, как правило, первым этапом при лечении пациентов с глаукомой и только в случае ее неэффективности используются хирургические методы лечения. Однако зачастую неэффективность использования глазных капель связана скорее с неправильной техникой их инстилляции и нерегулярностью их использования, чем с некорректным назначением действующего вещества.
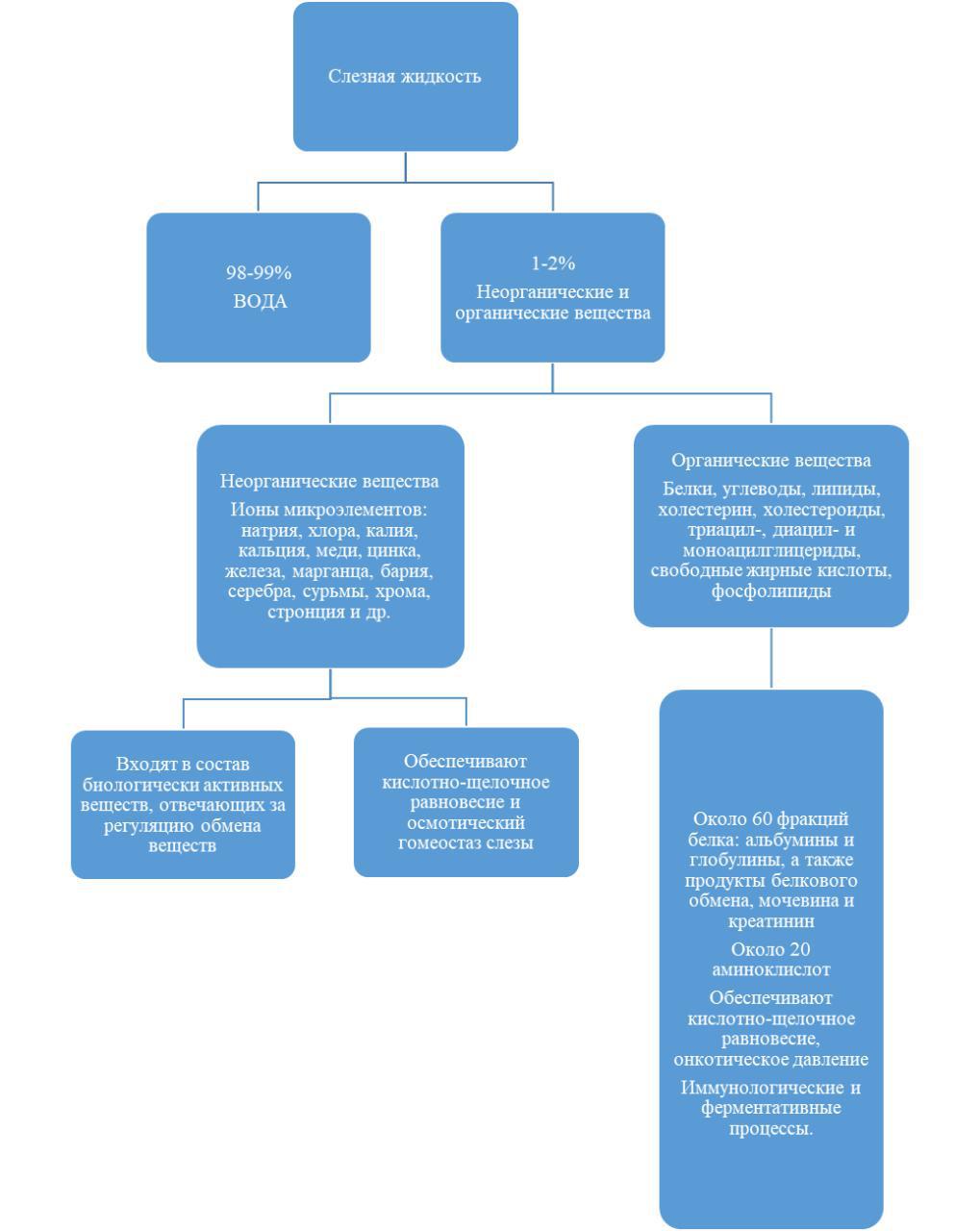
Рисунок 1 – Состав слезной жидкости
Активные метаболические процессы, происходящие в СЖ, обеспечиваются большим разнообразием ферментов, входящим в ее состав (оксидоредуктаза, трансфераза, гидролаза, синтетаза, дегидрогеназа).
Высокая устойчивость СЖ к микроорганизмам обеспечивается такими защитными факторами, как лизоцим, лактоферрин, церулоплазмин, пропердин, b-лизин, антикомплементарный фактор, фракции комплемента СЗ и С4, простагландины групп Е и F, иммуноглобулины.
Действие лекарственных средств может быть ограничено в связи с тем, что они подвергаются воздействию слезной жидкости и быстро вымываются из конъюнктивального мешка (в среднем в течение 5 минут). Кроме того, в зависимости от состава глазных капель их абсорбция может снижаться. Поэтому в современных глазных каплях, с целью повышения эффективности действия активного компонента, используютсядополнительные вещества, которые приближают состав глазных капель к составу слезной пленки и увеличивают период действия активного компонента:
—Вещества, увеличивающие вязкость (пролонгаторы).Используются для уменьшения скорости выведения препарата из конъюнктивального мешка(карбоксиметилцеллюлоза, декстран 70, гидроксиэтилцеллюлоза, метилцеллюлоза, гидроксипропилметилцеллюлоза, желатин, глицерин, пропиленгликоль, поливиниловый спирт, повидон);
—Антиоксиданты. Используются для продления времени действия основного вещества(бисульфит, ЭДТА, метабисульфит, тиосульфат);
— Буферные системы. Используются для создания pHлекарственного средства близкого к естественной кислотности слезы (от 7,14 до 7,82), что повышает абсорбцию активного вещества(борная кислота, борат, тетраборат, цитрат, карбонат);
— Осмотические средства. Используются для создания осмотического давления вводимой капли в пределах 305 mOsm/л, что повышает абсорбцию вещества (декстран 40 и 70, декстроза, глицерин, пропиленгликоль);
-Консерванты. Используются для угнетения роста микрофлоры и продления срока годности препарата (бензалкония хлорид (0.005-0,01%), фенилэтиловыи спирт (0,5%), бензетония хлорид, хлоргексидин (0,005—0,01%), цетилпиридинум хлорид, бензоат, хлоробутанол (0,5%), пропионат, борная кислом (до 2%), ртутные консерванты — фенилртути нитрат (ацетат, борат) 0,001-0,004%, тиомерсал — 0,002%)
Нередко встречаются случаи токсического воздействия консервантов на ткань роговицы и конъюнктивы, особенно у пациентов с аллергическими и дистрофическими заболеваниями переднего отрезка глазного яблока. Поэтому в настоящее время все больше внимания уделяется разработке препаратов с низким содержанием консервирующих веществ.
Таким образом, эффективность лечения зависит не только от активного вещества, но и от других ингредиентов, входящих в состав глазных капель и обуславливающих их индивидуальную переносимость
Недостаточная эффективность местного лечения зачастую связана с субъективными факторами, зависящими ТОЛЬКО ОТ ПАЦИЕНТА: нерегулярностью использования препарата и несоблюдением техники закапывания глазных капель.
Нерегулярность использования препарата. Согласно данным исследования с использованием электронного устройства мониторинга, более 50% пациентов не соблюдают режим дозирования, в результате чего получают не более 75% от рекомендуемой дозы. [1]
Несоблюдение техники закапывания глазных капель. Согласно данным видео мониторинга процесса инстилляции глазных капель у пациентов с глаукомой, только одна треть участников эксперимента смогли успешно закапать одну каплю в конъюнктивальную полость, не дотрагиваясь при этом кончиком флакона до глазного яблока. Около 35% пациентов промахнулись при закапывании единожды, а более четверти капают мимо глаза регулярно. При предварительном анкетировании исследуемой группы 92,8% пациентов сообщили, что не испытывают проблем с закапыванием капель, а 61,9% были уверены, что, используя капли, никогда не промахиваются [2].
Общие рекомендации для пациентов:
При назначении лекарственных средств сообщайте лечащему врачу о наличии у Вас заболеваний сердечно-сосудистой системы, дыхательной системы, и др. Например, инстилляция 1% раствора атропина сульфата может привести к гипертермии, тахикардии, сухости во рту.
Большинство глазных капель и мазей противопоказано применять во время ношения мягких контактных линз из-за опасности кумуляции как активного компонента, так и консервантов, входящих в состав препарата.
При назначении двух и более различных видов капель следует помнить о том, что при закапывании второго препарата через 30 с после первого его лечебный эффект снижается на 45%.
Техника инстилляции глазных капель
Правила закладывания глазных мазей
Средства для лечения глаукомы (ч. 1)
Название заболевания «глаукома» происходит от греческого «глаукос» (др. греч. γλανκωμα — синее помутнение глаза; γλανκος — водянистый синий, ομα — опухоль), т.к. на пике развития заболевания (или острого приступа глаукомы) зрачок приобретает зеленоватый оттенок.
Преферанская Нина Германовна
Доцент кафедры фармакологии института фармации им. А.П. Нелюбина Первого МГМУ им. И.М. Сеченова (Сеченовский университет), к.фарм.н.
Отсюда происходит второе название глаукомы — «зеленая вода», или «зеленая катаракта». Впервые об этом заболевании упоминается знаменитым древнегреческим целителем, врачом и философом Гиппократом в «Афоризмах».
Глаукома представляет собой опасное прогрессирующее повышение внутриглазного давления (ВГД), при отсутствии лечения которого провоцируется отслоение сетчатой оболочки глаза, атрофия зрительного нерва, и, как следствие этого, неминуемо возникает слепота. Патологический процесс всегда развивается только в одном направлении и обратного пути — регрессии (лат. regressio — обратное движение)) не происходит.
Нормальная циркуляция внутриглазной жидкости обеспечивает процессы тканевого питания, обмена веществ в глазах, поддерживает сферическую форму, функционирование и тонус глазного яблока. Трабекулярный аппарат глаза, шлеммов канал и увеосклеральный путь являются основными путями оттока камерной влаги и носят название фильтрационного, или дренажного, аппарата глаза, который и определяет уровень внутриглазного давления (ВГД), в пределах 18–25 мм рт. ст.
Ключевое значение в развитии заболевания имеет нарушение гидростатического равновесия в полостях глаза, в частности, в месте сопряжения роговицы и склеры в переднем сегменте глазного яблока. Основными формами глаукомы являются открытоугольная и закрытоугольная, различающиеся дренажной функцией угла передней камеры глаза. У открытоугольной формы глаукомы отток внутриглазной жидкости сохранен, при закрытоугольной — блокирован радужкой угла глаза.
На долю открытоугольной глаукомы приходится свыше 80% всех регистрируемых случаев заболевания. Возникновение повышения ВГД является главной и многократно доказанной причиной развития и прогрессии глаукомы. При увеличенном глазном давлении пациент ощущает боль в голове, нарушение остроты зрения и тошноту. Женщины заболевают втрое чаще, чем мужчины, а по достижении зрелого или преклонного возраста риск развития глаукомы повышается с каждым годом. По данным статистического наблюдения, в РФ в 2016 г. насчитывалось 897 больных глаукомой на 100 тыс. человек, в 2018 г. было зарегистрировано около 1,0 млн пациентов, а в 2019 г. эта цифра возросла до 1142 на 100 тыс. взрослого населения.
Глаукома может быть вторичным заболеванием вследствие разнородных заболеваний: эндокринных, онкологических, сосудистых, или развиваться после офтальмохирургического вмешательства. Подтвержденными факторами риска являются курение, злоупотребление алкоголем и длительный прием гормональных средств. Заболеваемость глаукомой стремительно растет во всем мире.
По степени выраженности патологического процесса выделяют четыре стадии заболевания:
Для лечения глаукомы успешно применяются лекарственные препараты, которые способствуют оттоку внутриглазной жидкости и/или снижают ее секрецию. Лечение способно лишь приостановить или замедлить потерю зрения. Противоглаукомные средства по эффекту действия различают как препараты:
Фармакологическая классификация ЛС, понижающих ВГД, делит их по механизму действия на группы и подгруппы.
1. Холиномиметические средства:
2. Адреномиметические средства:
3. Адренолитические (адреноблокирующие) средства:
4. Антиферментные препараты:
5. Аналоги простагландинов:
6. Комбинированные препараты: Фотил, Ксалоком, Проксофелин и др.
Пилокарпин (Pilocarpinum) 1% р-р 5 мл, 10 мл, 15 мл капли, фл.; 1,5 мл тюбик–капельница — растительный алкалоид, производное метилимидазола, выделяется из листьев растения Pilocarpus pinnatifolius Jaborandi, произрастающего в Бразилии. Препарат оказывает прямое возбуждающее периферическое М–холиномиметическое действие. В офтальмологии при местном применении вызывает миотический эффект (выраженный миоз, при сокращении циркулярных волокон мышцы радужки), спазм аккомодации и снижает внутриглазное давление, оказывая противоглаукомное действие. Снижение ВГД обусловлено сокращением цилиарной мышцы и мышцы радужной оболочки глаза, которое приводит к расширению угла передней камеры глаза и изменяет физическую структуру трабекулярной сети, облегчая отток водянистой влаги.
Пилокарпин проникает через роговицу и хорошо всасывается через конъюнктиву. В конъюнктивальном мешке практически не абсорбируется. При местном применении после инстилляции обнаруживается в водянистой влаге глаза через 30 мин. Пилокарпин связывается многими тканями глаза. Период полувыведения из сред глаза составляет T½ = 1,5–2,5 час. Пилокарпин не метаболизируется в тканях глаза и выводится в неизмененном виде с внутриглазной жидкостью.
С показаниями к применению можно ознакомиться в инструкции к препарату.
Пилокарпин (глазные капли) входит в Перечень ЖНВЛП.
Назначают Пилокарпин гидрохлорид в виде водных растворов или растворов с добавлением полимерных соединений. В качестве растворителя используют 1% р-р метилцеллюлозы, который оказывает пролонгированное действие. Поддержание постоянной высокой концентрации препарата в тканях глаза нецелесообразно, т.к. это может привести к снижению эффективности и вызвать стойкий спазм цилиарной мышцы. Функциональное состояние цилиарной мышцы является весьма важным для «гимнастики» глаза. Сокращения этой мышцы постоянно воздействуют на трабекулярный аппарат, встряхивая и очищая его, улучшая его кровоснабжение. Поэтому желательна периодическая, на 1–3 месяца в течение года, отмена приема и замена препарата на другие противоглаукомные средства.
Важно! Из побочных эффектов пилокарпина следует отметить миоз, который наступает через 10–20 мин. после инстилляции и длится 6 часов. При длительном применении миоз сохраняется постоянно, что существенно снижает остроту зрения у пожилых больных. Через 10–30 мин. после закапывания наблюдается функциональное нарушение зрения — спазм аккомодации (ложная близорукость), и глаз из-за переутомления теряет свою способность реагировать на изменение фокусного расстояния. Данный процесс обратим. Применение Пилокарпина противопоказано при индивидуальной чувствительности к компонентам препарата, при иритах, циклитах, иридоциклитах, кератитах, состоянии после офтальмологических операций и др. заболеваниях глаз, при которых сужение зрачка нежелательно.
Противопоказано применение детям до 18 лет, женщинам при беременности и в период кормления грудью. С осторожностью применяют у больных с отслойкой сетчатки в анамнезе и у молодых больных с миопией высокой степени.
Карбахол (Carbachol) — синтетический препарат, стимулирующий М- и N-холинорецепторы. Выпускается в виде р-ра 10 мл фл. Глазные капли содержат в 1 мл 30 мг карбахола и 2,5 мг гидроксиэтилцеллюлозы.
В настоящее время отсутствует в аптеках!
Эпинефрин (Epinephrinum) — ТН «Адреналин» 0,5%, 1% и 2% р-р д/инъек. 1 мг/мл — применяют при лечении простой открытоугольной формы глаукомы.
Прямой стимулятор альфа и бета-адренорецепторов различной локализации. Снижает ВГД за счет улучшения оттока водянистой влаги из глаза по дренажной системе, и в связи с сосудосуживающим действием кратковременно уменьшается секреция водянистой продукции.
Важно! Препарат противопоказан при закрытоугольной и смешанной глаукоме, артериальной гипертензии, выраженном атеросклерозе, сахарном диабете и тиреотоксикозе, при беременности. Среди местных побочных реакций отмечают слезотечение, аллергические реакции, гиперемию конъюнктивы, темную пигментацию краев век, реже роговицы, и серьезным осложнением при лечении данным препаратом является возникновение отека желтого пятна. При длительном применении возникают системные побочные эффекты со стороны ССС.
Клонидин (Clonidinum) — ТН «Клофелин» капли для глаз. Выпускается препарат по 1,25 мг, 2,5 мг или 5,0 мг клонидина гидрохлорида в тюбике–капельнице по 1,3 мл, 1,5 мл, 2,0 мл и 5,0 мл, а также по 5,0 мл и 10,0 мл во флаконе–капельнице.
Средство возбуждает пресинаптические альфа2-адренорецепторы, уменьшает продукцию внутриглазной жидкости, улучшает отток и снижает внутриглазное давление (ВГД). Снижение ВГД наблюдается через 30 мин. после инстилляции, эффект сохраняется до 8 час. ВГД при применении понижается на 20–25% от исходного уровня.
Рекомендуется закапывать Клонидин в конъюнктивальный мешок от 2 до 4 раз в сутки. При длительном применении препарат практически не изменяет ширину зрачка, но ослабевает фармакологический эффект и ВГД повышается.
Важно! На фоне лечения Клонидином необходимо проводить постоянный мониторинг уровня офтальмотонуса. При применении могут возникать такие побочные эффекты, как зуд, жжение в глазах, сухость и/или отек конъюнктивы, хронические конъюнктивиты, гиперемия, заложенность носа.
Следует отметить, что даже при местном офтальмологическом применении ЛП может понижаться системное артериальное давление. Противопоказанием для назначения является повышенная индивидуальная чувствительность к Клонидину, воспалительные заболевания переднего отдела глаза, выраженный атеросклероз сосудов головного мозга и др.
Бримонидин (Brimonidinum) — ТН «Альфаган Р»,р-р 0,15% 5 мл; ТН «Люксфен» р-р 0,2% 5 мл, ТН «Брим Антиглау ЭКО» р-р 2 мг/мл 5 мл, флакон-капельница. Активное вещество бримонидина тартрат, производное бромхиноксалина, селективно стимулирует альфа2–адренорецепторы, потенциальный вазоконстриктор.
Препарат местно закапывается в конъюнктивальный мешок пораженного глаза по 1 капле 3 раза в сутки с интервалом между введениями около 8 час. Под действием Бримонидина понижение ВГД происходит за счет снижения образования и повышения оттока внутриглазной жидкости по увеосклеральному пути. При применении глазных капель максимальное снижение внутриглазного давления (ВГД) достигается через 2 часа и составляет в среднем 10–12 мм рт. ст.
Вызывает более выраженное понижение ВГД по сравнению с Клонидином, не проходит ГЭБ. В большинстве случаев вызывает миоз, наблюдается сужение зрачка на 1 мм. Метаболизируется Бримонидин преимущественно в печени, выводится препарат и его метаболиты почками. Системное всасывание препарата замедлено и не вызывает существенных изменений в организме больного.
Важно! При применении препарата отмечается гиперемия конъюнктивы, ощущение жжения в глазу, сухость во рту, сонливость. Необходимо тщательное наблюдение и мониторинг состояния пациентов в возрасте от 2 до 7 лет (особенно с массой тела до 20 кг) в связи с высокой частотой встречаемости и выраженности сонливости. В том случае если работа больного взрослого связана с потенциально опасными видами деятельности, вождением автотранспортных средств, его необходимо заранее предупредить о возможном снижении концентрации внимания и скорости психомоторных реакций и рекомендовать воздержаться от этих видов деятельности. При развитии аллергических реакций на препарат необходимо прекратить лечение и обратиться к врачу
Противопоказан при повышенной чувствительности к Бримонидину, беременным, в период кормления грудью, детский возраст до 2 лет и с низкой массой тела до 20 кг.
Срок годности препарата после первого вскрытия флакона–капельницы составляет 28 дней.