что такое инфильтрат в груди
Инфильтрат
Инфильтрат — это скопление в тканях организма клеточных элементов, несвойственных для этой области, а также крови и лимфы. Его формирование сопровождается увеличением ткани в объеме, она уплотняется, меняет цвет, в очаге ощущается болезненность.
Лечение и прогноз этого состояния зависят от вида и причины его возникновения:
В медицине выделяется еще несколько разновидностей этого состояния.
Представляет собой скопление различных клеток в легочной ткани. При этом ткань уплотняется, увеличивается в объеме, а работа органов дыхания затрудняется. Причина образования инфильтрата легкого — проникновение инфекции и паразитов (аскаридоз), развитие опухоли, аллергический процесс.
Для определения патологии решающую роль играет рентгенологическое обследование. Также назначаются анализы крови для определения природы болезни и возможных возбудителей.
Лечение зависит от причины патологии. Терапию назначает врач-пульмонолог.
Инфильтрат после операции — это осложнение, возникшее в результате хирургического вмешательства. Причина развития патологии — инфицирование и травматизация тканей.
Также возникновению инфильтратов способствует нарушение кровообращения в области вмешательства и сниженная сопротивляемость инфекциям в послеоперационном периоде.
Патология развивается постепенно. Она обнаруживается на первой или второй неделе после операции. У человека поднимается температура, появляются боли в области брюшной полости, возникает задержка стула. В области вмешательства врач определяет болезненное уплотнение.
Инфильтрат опасен остановкой затягивания послеоперационной раны и ее нагноением, поэтому сразу при его обнаружении хирург назначает антибиотикотерапию.
Патология развивается на месте подкожных или внутримышечных уколов. Чаще всего инфильтрат возникает после инъекций в ягодичную мышцу: появляется болезненность, при пальпации обнаруживается уплотнение. Кожа краснеет, температура поднимается до субфебрильных цифр.
Причиной развития становится нарушение правил постановки уколов (тупые иглы, быстрое введение препарата, частые инъекции в одну и ту же область, несоблюдение правил асептики).
Для лечения инфильтрата используются местные средства (йодная сетка), методы физиотерапии (электрофорез), УВЧ и антибиотикотерапия.
Это осложнение острого аппендицита, которое проявляется в виде спаянных между собой тканей аппендикса с органами, расположенными поблизости (слепая кишка, тонкая кишка, сальник).
Образование формируется на 2–5 день от начала болезни. После формирования инфильтрата острую боль в правой подвздошной области сменяет тупая и ноющая. В крови также определяется воспаление (повышенное СОЭ, лейкоцитоз). Температура поднимается до субфебрильных цифр. Со временем уплотнение может нагноиться или рассосаться. Образование лечится консервативным путем: врач назначает антибиотики, физиотерапевтические процедуры. Через 2 месяца проводится плановая аппендэктомия.
Мастит
Чаще всего острые маститы возникают у кормящих женщин после родов послеродовом периоде у кормящих женщин.
Один из основных микроорганизмов, вызывающих послеродовой мастит это Staphylococcus aureus (Золотистый стафилококк). Эта бактерия может быть обнаружена у приблизительно 70 % женщин с маститом. Следующий наиболее часто встречаемый инфекционный агент — Staphylococcus epidermidis, который можно высеять приблизительно в 25 % случаев. Большинство этих инфекций устойчивы к пенициллину. Менее часто встречаемые — beta-hemolytic streptococci, Enterococcus faecalis, Escherichia coli, Klebsiella pneumoniae, Pseudomonas picetti, Bacteroides, mycobacteria, Actinomyces.
Хирургическая классификация маститов:
I. По причине заболевания: 1. Неспецифический. 2. Специфический.
II. По функциональному состоянию МЖ: 1. Лактационный. 2. Нелактационный.
III. По течению воспалительного процесса: 1. Острый. 2. Хронический.
IV. По распространенности процесса: 1. Ограниченный. 2. Диффузный.
V. По характеру воспаления: 1. Серозный. 2. Инфильтративный.
3. Гнойный: а) абсцедирующий; б) инфильтративно-абсцедирующий; в) флегмонозный;
VI. По локализации и глубине поражения:
1. Поверхностный: а) подкожный; б) субареолярный.
2. Глубокий: а) интрамаммарный; б) ретромаммарный.
Диагноз мастита, казалось бы, не представляет затруднений. Но это касается процесса как такового, а лечебная тактика при различных фазах течения воспалительного процесса строго дифференцирована.
Острый воспалительный процесс в молочной железе необходимо отличать от острого застоя молока. Причинами последнего являются аномальное строение соска, неправильное прикладывание ребенка, недостаточное развитие молочных протоков у первородящих женщин. При остром застое молока опухолевидное образование соответствует контурам долек молочной железы, уплотнение в молочной железе достаточно подвижное, с четкими границами, бугристой поверхностью, безболезненное. При надавливании на это образование молоко выделяется свободно, сцеживание его безболезненно. Уплотнение определяется на фоне болезненности и напряженности всей железы. После сцеживания женщина ощущает облегчение. Общее состояние организма женщины при остром застое молока ухудшается незначительно. Температура тела, клинические анализы крови чаще остаются нормальными, при исследовании секрета молочной железы изменений не определяется. При лактостазе отсутствуют два основных признака воспалительного процесса: гиперемия и гипертермия. Однако в ряде случаев острый застой молока может сопровождаться лихорадкой, значительным повышением температуры. Очень важно, что после сцеживания температура нормализуется и женщина ощущает облегчение. Острый лактостаз — процесс, как правило, двусторонний и развивается в период между 3–5-м днями после родов, т.е. в сроки прилива молока.
Особенно трудно дифференцировать от острого застоя молока начальные формы мастита. При проникновении в ткань молочной железы гноеродной микрофлоры застой молока через 2–4 дня, а иногда и в течение одного дня, переходит в серозную стадию мастита. Заболевание начинается остро, с озноба, повышения температуры, потливости, слабости, ощущения разбитости, резких болей в железе. Грудь увеличивается в размере, пальпация ее становится болезненной, инфильтрат определяется нечетко. Сцеживание молока болезненно и не приносит облегчения. В крови наблюдается лейкоцитоз до 10–12 тыс., СОЭ увеличена до 20–30 мм/ч. При несвоевременно начатом лечении через 2–3–6 дней процесс может перейти в инфильтративную фазу, которая характеризуется большей выраженностью клинических признаков воспаления, тяжестью общего состояния больной. Пальпируемое опухолевидное образование приобретает более четкие контуры. В крови наблюдается тенденция к моноцитозу и эозинофилии. У 80 % больных температура тела повышается до 38,0–41,0 °С. Контактная термометрия выявляет повышение локальной температуры в молочной железе у 78,8 % больных от 35,7 до 36,9 °С (средняя температура кожи молочной железы у здоровых женщин 38,3 °С).
Переход начальной формы мастита в гнойную характеризуется усилением общих и местных симптомов воспаления, при этом выражены признаки гнойной интоксикации. Температура держится постоянно на высоких цифрах или приобретает гектический характер. Инфильтрат в железе увеличивается, гиперемия кожи нарастает, в одном из участков железы появляется флюктуация, которая еще раньше возникает при поверхностно расположенных гнойниках. В ряде случаев присоединяются явления лимфангоита, регионального лимфаденита. Абсцессы могут локализовываться в поверхностных или глубоких отделах железы с распространением в ретромаммарное пространство. Крайне тяжелое состояние больных наблюдается при гангренозной форме мастита: температура тела до 40–41 °С; тахикардия — пульс до 120–130 уд/мин; молочная железа резко увеличена в объеме, кожа ее отечная, с пузырями, наполненными геморрагическим содержимым, с участками некроза; отечность распространяется на окружающие ткани; в крови высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево и токсической зернистостью лейкоцитов; в моче определяется белок. Также для распознавания ранних и стертых форм лактационного мастита применяют УЗИ. Главным залогом успешного лечения является, конечно же, качественная диагностика. Подходы к лечению лактостаза, ранней стадии мастита (серозная, инфильтративная) и при гнойно-деструктивных формах имеют принципиальные отличия.
При лактостазе прежде всего необходимо провести мероприятия, направленные на устранение его причины. Необходимо выяснить режим кормления, провести консультирование кормящей для обеспечения кормления по требованию, только грудного вскармливания без дополнительного применения смесей, сосок, бутылочек и т.д., проконтролировать правильность прикладывания новорожденного к груди. Женщине рекомендуется соблюдать определенную диету, которая не провоцирует задержку жидкости, отечность, т.е. исключить сладкие, жирные, соленые продукты. При явном избытке молока в первые дни становления лактации можно перед кормлением новорожденного излишки молока сцедить.
Какие бы лечебные методы ни применялись, необходимо соблюдать основной принцип: проводить лечение мастита с учетом фазности, стадийности процесса: на начальных стадиях показана комплексная консервативная терапия ( антибактериальные препараты, дезинтоксикационные и десенсибилизирующие средства, методы повышения специфической иммунологической реактивности и неспецифической защиты организма), деструктивную фазу процесса — хирургическая операция с последующим лечением гнойной раны.
Инфильтративный рак молочной железы
Инфильтративный рак молочной железы – любая злокачественная опухоль молочной железы, которая проросла в окружающие ткани. Существует также особая клиническая форма заболевания – отечно-инфильтративный рак. Она отличается тем, что не имеет ограниченного опухолевого узла и считается первично неоперабельной. Лечение начинают с медикаментозной терапии, а операцию по удалению опухоли проводят, если она уменьшается в размерах. Пройти лечение инфильтративного рака молочной железы вы можете в клинике СОЮЗ.
Причины инфильтративного рака молочной железы
В большинстве случаев одной явной причины инфильтративного рака молочной железы нет. Риск заболевания повышают такие факторы:
Некоторые генетические мутации резко повышают риск инфильтративного рака молочной железы. Они становятся причиной 5-10% случаев заболевания.
Симптомы инфильтративного рака молочной железы
По клинической классификации инфильтративный рак бывает диффузным и узловым. Узловая форма является классической – это безболезненное плотное образование неправильной формы, которое может быть пропальпированно или выявлено на рентгеновских снимках.
Диффузно-инфильтративный рак встречается реже. Он бывает отечным, панцирным и воспалительным. Каждый вариант инфильтративного рака молочной железы имеет характерные симптомы:
Стадии инфильтративного рака молочной железы
Выделяют 4 стадии рака груди:
В случае отечно-инфильтративного рака молочной железы стадия считается третьей, если нет отдаленных метастазов. Особенностью этой формы патологии является отсутствие опухолевого узла, который можно было бы измерить.
Диагностика инфильративного рака молочной железы
Стандартный способ первичной диагностики – маммография. Но при подозрении на отечно-инфильтративный рак молочной железы лучшим вариантом визуализации является МРТ.
Диагноз подтверждают с помощью трепанобиопсии. Врач вводит толстую иглу в молочную железу, чтобы получить несколько столбиков ткани для гистологического исследования.
Для определения метастазов, прорастания опухоли в окружающие ткани используют дополнительную инструментальную диагностику:
Отечно-инфильтративная форма является первично неоперабельной. Это значит, что её лечение начинают с препаратов. Поэтому диагностика обычно дополняется пункцией лимфоузлов для выявления возможных очагов метастазирования, которые могут повлиять на выбор схемы терапии.
Методы лечения инфильтративного рака молочной железы
Рак молочной железы на 1-2 стадии лечат с помощью хирургической операции. Грудь удаляют полностью или частично. После секторальной резекции (частичного удаления) обычно требуется лучевая терапия, а некоторым пациенткам также необходимо медикаментозное лечение. После мастэктомии, выполненной на ранних стадиях заболевания, облучение как правило не проводят.
Большинство случаев 3 стадии рака, включая отечно-инфильтративную форму, считаются первично неоперабельными. При этом варианте инфильтративного рака молочной железы методы лечения используются следующие:
В случае успеха медикаментозного лечения следующим этапом становится операция. Её делают через 3-4 недели после завершения последнего курса химиотерапии. Обычно это мастэктомия – полное удаление молочной железы, иногда также с грудными мышцами (в случае прорастания в них опухоли). Реже появляется возможность выполнить органосохраняющее вмешательство. В любом случае операция дополняется удалением нескольких групп лимфоузлов для предотвращения регионарных рецидивов.
Если после медикаментозного лечения опухоль не становится операбельной, вместо операции через 2-4 недели проводится лучевая терапия. Иногда она используется одновременно с химиотерапией, если риск осложнений такого лечения инфильтративного рака молочной железы оценивается как невысокий, и потенциальная польза перевешивает возможный вред.
Прогноз при инфильтративном раке молочной железы
При отечно-инфильтративном раке молочной железы прогноз хуже, чем при узловой местнораспространенной форме. Пятилетняя безрецидивная выживаемость пациентов – 35%, а десятилетняя – 15%. Эта форма патологии считается неизлечимой. Успех в её лечении зависит главным образом от качества системной терапии.
Профилактика инфильтративного рака молочной железы
Надежных методов профилактики инфильтративного рака молочной железы не существует. Риск заболевания ниже при нормальной массе тела, достаточном уровне физической активности, отказе от алкоголя или его умеренном потреблении. Для раннего выявления отечно-инфильтративной формы рака более эффективна МРТ по сравнению с традиционно использующейся маммографией.
Куда обратиться при инфильтративном раке молочной железы
Для диагностики и лечения инфильтративного рака молочной железы вы можете обратиться в клинику СОЮЗ. Несколько причин, почему вам стоит получить помощь именно в нашем центре:
Чтобы пройти лечение инфильтративного рака молочной железы в клинике СОЮЗ, запишитесь на прием онколога или маммолога по указанному на сайте номеру телефона или закажите обратный звонок.
Послеродовой мастит
Послеродовой мастит (ПМ) — воспалительное заболевание молочной железы (МЖ) бактериального характера, развивающееся после родов и связанное с процессом лактации (МКБ-10:091. Инфекции молочной железы (МЖ), связанные с деторождением). Заболевание может р
Послеродовой мастит (ПМ) — воспалительное заболевание молочной железы (МЖ) бактериального характера, развивающееся после родов и связанное с процессом лактации (МКБ-10:091. Инфекции молочной железы (МЖ), связанные с деторождением).
Заболевание может развиваться в родильном доме или после выписки («отсроченный»). В настоящее время ПМ развивается преимущественно во внебольничных условиях на 2–4-й неделе послеродового периода.
Частота ПМ составляет 3–8% от общего числа родов. Частота гнойного ПМ колеблется от 2 до 11%. Крайне редко развивается мастит во время беременности (0,1–1% по отношению ко всем больным маститом). В структуре гнойно-воспалительных заболеваний в гинекологии ПМ достигает 5–65%.
У 90% больных поражается одна молочная железа, причем правосторонний ПМ встречается в 55%, левосторонний — в 34%, двусторонний — в 10% случаев.
Основными возбудителями ПМ являются Staphylococcus aureos (70–80%), значительно реже — другие микроорганизмы: Streptococcus A и B, Enterobacter spp., Escherichia spp., Pseudomonas aerugenosa, Klebsiella spp. Золотистый стафилококк является доминирующим возбудителем и в виде монокультуры или в ассоциации с другими патогенными микроорганизмами высевается в 88% случаев ПМ.
Этиологическая структура серозного и инфильтративного мастита представлена в табл. 1.
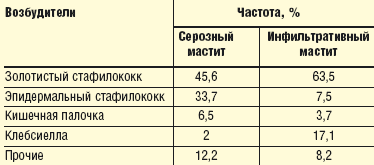 |
| Таблица 1. Этиологическая структура серозного и инфильтративного мастита |
В зависимости от стадии развития послеродового мастита выделяют:
Предрасполагающими факторами к возникновению ПМ являются:
Патологический лактостаз развивается на 2–6-е сутки лактации. Общее самочувствие изменяется мало. Температура тела — 38–38,5 o С. Наблюдается равномерное нагрубание и болезненность молочной железы при пальпации. Без стадии патологического лактостаза мастит развивается редко, но между ПМ и первыми проявлениями серозного мастита может пройти от 8 до 30 дней.
Серозный ПМ, как правило, начинается остро. Температура тела при серозном мастите повышается до 38–39 o С, с ознобом. Ухудшается общее состояние (головная боль, слабость), появляются постепенно усиливающиеся боли в молочной железе, особенно при кормлении ребенка. Больная грудь несколько увеличивается в объеме, хотя вначале форма ее не меняется. Кожа в области поражения слегка или умеренно гиперемирована. При пальпации в толще железы могут определяться более уплотненные участки, чаще овальной формы, плотно-эластической консистенции, умеренно болезненные.
При запоздалом или неэффективном лечении серозная форма довольно быстро (в течение 1–3 дней) переходит в инфильтративную. Продолжается лихорадка. Под измененным участком кожи пораженной молочной железы пальпируется плотный, малоподатливый инфильтрат, нередко увеличиваются регионарные подмышечные лимфатические узлы. В зависимости от особенностей возбудителя инфекции, состояния защитных сил организма и характера проводимой терапии, длительность этой стадии варьирует от 5 до 10 дней. Если инфильтрат не рассасывается, обычно происходит его нагноение. В современных условиях нередко отмечается более быстрая (в течение 4–5 дней), иногда бурная динамика процесса — переход серозной формы мастита в инфильтративную, а затем в гнойную.
Для гнойного мастита характерны высокая температура тела (39 о С и выше), озноб, плохой сон, потеря аппетита. Форма пораженной молочной железы изменяется в зависимости от локализации и степени распространения процесса, кожа ее резко гиперемирована, пальпация болезненна. Как правило, увеличиваются и становятся болезненными подмышечные лимфатические узлы (регионарный лимфаденит).
Преобладающей формой гнойного мастита является инфильтративно-гнойная, она диагностируется у 2/3 больных. Диффузная форма характеризуется гнойным пропитыванием тканей без явного абсцедирования. При узловой форме образуется изолированный округлый инфильтрат без образования абсцесса.
Абсцедирующий мастит встречается реже. Флегмонозный мастит представляет собой обширное диффузное гнойное поражение молочной железы. Он встречается у каждой 6–7-й больной с гнойным маститом и характеризуется очень тяжелым течением. Отмечаются резкое ухудшение общего состояния, частые ознобы, повышение температуры тела до 40 о С. Возможна генерализация процесса с переходом в сепсис.
Гангренозный мастит является крайне редкой и очень тяжелой формой заболевания. Наряду с местными проявлениями определяются признаки выраженной интоксикации — обезвоживание, гипертермия, тахикардия, тахипноэ.
Наряду с типичной клиникой серозного, инфильтративного и гнойного мастита встречаются стертые, субклинические формы заболевания. Они характеризуются невыраженностью, а иногда и отсутствием отдельных симптомов, несоответствием между клиническими проявлениями и истинной тяжестью процесса. Такое кажущееся благополучие затрудняет своевременную диагностику и обусловливает недостаточность терапевтических мероприятий.
Характерной особенностью ПМ в современных условиях является его более позднее начало, преимущественно после выписки из роддома (запоздалый, «отсроченный» мастит).
Высокая вирулентность возбудителя, снижение иммунологической защиты, запоздалая диагностика и неадекватное лечение могут явиться факторами, способствующими развитию сепсиса (септикопиемии) на почве ПМ.
Специальные методы исследования и диагностические критерии ПМ
— В норме структура молочной железы однородна. Молочные протоки в виде эхонегативных образований диаметром 0,1–0,2 см. Поверхностная пластинка собственной грудной фасции имеет четкие контуры.
— Серозный мастит: утолщение и отек железистой ткани, участки повышенной эхогенности, нечеткие контуры поверхностной пластинки собственной грудной фасции.
— Инфильтративный мастит: наличие зон пониженной эхогенности в толще инфильтрата.
— Инфильтративно-гнойный мастит: ячеистое строение инфильтрата.
— Гнойный мастит: появление в зонах пониженной эхогенности очагов повышенной звукопроводимости неправильной формы, различных размеров.
Лечение
Цель лечения — эрадикация возбудителя, купирование симптомов заболевания, нормализация лабораторных показателей и функциональных нарушений, профилактика осложнений.
В период заболевания маститом, независимо от клинической формы, вскармливание ребенка как больной, так и здоровой грудью запрещается. Вопрос о возможности его возобновления после излечения мастита или прекращения лактации решается индивидуально на основании результатов бактериологического исследования молока.
В качестве физиотерапии при серозном мастите используют микроволны дециметрового или сантиметрового диапазона, ультразвук, УФ-лучи, при инфильтративном мастите — те же физические факторы, но с увеличением тепловой нагрузки. При гнойном мастите после хирургического лечения вначале используют электрическое поле УВЧ в слаботепловой дозе, затем УФ-лучи в субэритемной и слабоэритемной дозах.
Необходимо подавление или торможение лактации. При серозном и инфильтративном мастите прибегают к торможению лактации, при отсутствии эффекта от терапии в течение 2–3 сут подавляют лактацию. На подавление лактации необходимо получить согласие роженицы.
Гнойный мастит является показанием для подавления лактации. Для торможения или подавления лактации используются бромокриптин (Парлодел) или каберголин (Достинекс).
Парлодел назначают по 2,5 мг 2 раза в сутки для торможения лактации в течение 2–3 дней, с целью подавления — 14 дней. Достинекс для предотвращения послеродовой лактации назначают по 1 мг однократно в первый день после родов; для подавления установившейся лактации — по 0,25 мг (1/2 таблетки) каждые 12 ч в течение 2 дней.
При назначении антибактериальной терапии препаратами выбора являются пенициллины, цефалоспорины, эффективны также аминогликозиды, макролиды, линкозиды. Дозы и путь введения указаны в табл. 2.
Кроме того, назначают средства, повышающие специфическую и неспецифическую иммунную реактивность организма: антистафилококковый гамма-глобулин, иммуноглобулин человеческий нормальный и др.
В комплексном лечении с целью профилактики развития кандидоза рекомендуется назначение противогрибковых препаратов (флуконазол, нистатин и др.).
Хирургическое лечение обязательно при гнойном мастите. Оперативное лечение гнойного мастита должно осуществляться своевременно и рационально. Производят широкое вскрытие гнойного очага с дренированием при минимальной травматизации молочных протоков. При флегмонозном и гангренозном мастите иссекают и удаляют некротизированные ткани.
Критериями эффективности комплексной терапии ПМ являются:
Профилактика послеродового мастита
Строгое соблюдение санитарно-противоэпидемического режима в родовспомогательном учреждении, личной гигиены роженицей является основой профилактики ПМ. С этой целью женщин готовят к грудному вскармливанию во время беременности и в послеродовом периоде, обучают правильному уходу за молочными железами и сосками, основам правильного кормления ребенка и сцеживанию молока. В послеродовом периоде проводят профилактику лактостаза.
Своевременная терапия и профилактика лактостаза включают физические методы и использование молокоотсосов. Молокоотсос является патогенетическим средством профилактики и лечения лактостаза как такового, вне зависимости от его генеза. При этом следует обратить внимание на необходимость применения молокоотсосов, обеспечивающих адекватное сцеживание. Желательно, чтобы ручной молокоотсос не использовал силу пальцев (пальцы быстро устают).
 |
| Рис. 1. Клинический молокоотсос Medela Lactina Electric Plus |
Наиболее эффективный молокоотсос — клинический, моделирующий естественный процесс сосания ребенком материнской груди. Молокоотсос должен: автоматически имитировать трехфазный цикл сосания ребенка; иметь регулятор уровня разрежения, систему, сбрасывающую вакуум при достижении опасных значений; быть снабжен клапаном, отделяющим бутылочку от воронки молокоотсоса, чтобы уровень разрежения не зависел от заполнения бутылочки и была возможность применять пакеты для сбора и хранения молока; быть легко разборным для удобного мытья и стерилизации. Все молокоотсосы Medela соответствуют этим требованиям.
Клинический молокоотсос Medela Lactina Electric Plus (рис. 1) предназначен для длительной интенсивной эксплуатации. Этот молокоотсос максимально эффективен и надежен. Достаточно широко используется в системе ЛПУ Москвы и в системе проката. Молокоотсос имеет автоматически воспроизводимый трехфазный цикл, имитирующий сосание ребенка, а также регулировку степени разрежения. Основная, электрическая часть и части, контактирующие с молоком, полностью разделены. Последние легко обрабатываются и стерилизуются различными методами, в том числе и автоклавированием. Таким образом, перенос инфекции полностью исключен. Контактирующие с молоком части входят в отдельный комплект. Набор может быть как одинарным, так и двойным (для одновременного сцеживания обеих молочных желез). Также существуют одноразовые комплекты для сцеживания, что особенно удобно для условий стационара.
 |
| Рис. 2. Клинический молокоотсос Medela Symphony |
Клинический молокоотсос Medela Symphony (рис. 2) — новейшая разработка компании Medela. Эта новая модель, обладая всеми преимуществами молокоотсосов Medela, является первым клиническим молокоотсосом, работающим по принципу двухфазного сцеживания. Впервые в мире имитируются не только три этапа цикла сосания, но и две фазы кормления: фаза стимуляции и фаза сцеживания. Кроме того, молокоотсос Symphony создает все условия для максимально эффективного и комфортного выделения молока, а также имеет микропроцессорное управление, позволяющее индивидуально подбирать параметры сцеживания.
К ошибкам и необоснованным назначениям следует отнести в лечении ПМ: 1) нерациональное использование антибактериальных препаратов; 2) резкое ограничение питья; 3) рекомендации продолжения грудного вскармливания; 4) сохранение лактации при гнойном ПМ.
Литература
А. В. Мурашко, доктор медицинских наук
И. Е. Драгун, кандидат медицинских наук
Е. Н. Коноводова, кандидат медицинских наук
НЦАГиП Росмедтехнологий, Москва
