что такое грануляционная ткань на десне
Заживление лунки зуба после удаления
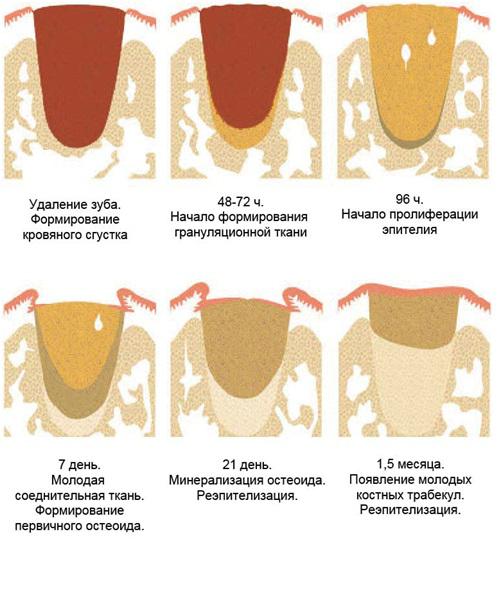
Удаление зуба является хирургическим вмешательством с образованием раны после экстракции, поэтому, как и после любого вмешательства, в ране, образовавшейся на месте зуба, также должен пройти процесс заживления, а ее ткани — восстановиться и заполнить пустоты. Этот процесс длится на протяжении 4 месяцев. Этапы заживления лунки зуба таковы:
Если при удалении зуба в лунке не происходит образования кровяного сгустка, процесс заживления лунки происходит благодаря ее стенкам — именно они способствуют развитию грануляционной ткани. В остальном же дальнейшие этапы заживления такие же, как описанные выше.
Заживление после удаления воспаленного зуба
Мы описали 4-месячный процесс восстановления тканей, однако, так быстро они восстанавливаются, только если в зубе и окружающих его тканях не было травм, воспаления или инфекций. Если имеют место перечисленные процессы, регенерация тканей протекает не так быстро. Как правило, ей препятствует образование и течение воспалительного процесса, сроки увеличиваются и этапы заживления выглядят так:
Процесс образования эпителия и кости может быть еще более длительным, если при экстракции зуба были сильно повреждены стенки лунки и/или ткань десны.
Так как удаление зуба является хирургическим вмешательством, после его проведения могут возникнуть неприятные последствия — осложнения различного рода. При этом причинами таких осложнений могут быть как халатность пациента к гигиене после операции, так и неправильные действия хирурга. Еще одна категория этиологии неблагоприятных последствий — сложное протекание операции (при повышенной прочности кости, нестандартной форме или размере корня зуба).
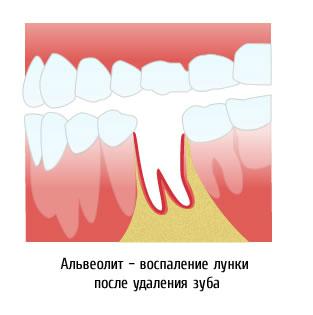
Альвеолит часто образуется в случае, когда после удаления в лунке по каким-то причинам не образуется кровяной сгусток. Без сгустка лунка лишена защитного барьера от внешнего воздействия и поэтому восприимчива к появлению воспалительного процесса. Первый и основной симптом этого заболевания — боль сразу после удаления или через 2 дня. Наблюдается отек десны, воспаление краев лунки, вследствие того, что сгусток крови не образовался, полость заполняется пищей, что еще больше способствует развитию воспалительного процесса. Другие характерные признаки: температура, неприятный запах из лунки, плохое самочувствие, боли и отек слизистой в месте экстракции.
Этиологией развития альвеолита считается инфекция, вызванная попаданием в лунку микробов ротовой полости. Организм не способен образовать в лунке защитный барьер, поэтому в ней стремительно развивается воспаление.
Выделяют такие причины альвеолита:
В зависимости от тяжести протекания альвеолита может быть назначено как местное, так и общее лечение. Местные методы обычно применяют с использованием антисептического промывания и обработкой лунки противомикробным средством. В дополнение к такому лечению может быть назначен прием витаминов и антибиотиков.
В случае общего лечения добавляется также физиотерапия, а общий период лечения и заживления лунки увеличивается.
Кровотечение может возникнуть как сразу после проведения операции, так и через некоторое время после операции: от 1 часа до 24 часов и больше. Период проявления луночкового кровотечения варьируется от причин, его вызывающих. Более раннее проявление может быть вызвано расширением сосудов, позднее — из-за травмирования лунки пациентом после проведения операции. Однако, этиология осложнения может также включать и травмы во время удаления (десны, альвеолы, сосудов) и заболевания организма (сепсис, гипертоническая болезнь, лейкоз, первые 2 дня менструального цикла у женщин, прием аспирина и его аналогов, диабет).
Процесс предотвращение кровотечения зависит от того, что его вызывает: местные причины устраняются накладыванием швов на места разрывов или прикладыванием холода, применением тампона. Если же кровотечение вызвано низкой свертываемостью крови, применяют медикаменты, способствующие повышению свертываемости.
Иногда после удаления зуба пациента жалуются на онемения в ротовой полости. Симптоматика может быть выражена в периоде от 1 до 30 дней и даже более. Причина парестезии кроется в повреждении нервов. Ускорить восстановление поврежденных тканей стоматологи могут путем назначения пациенту витаминов В и С в комплексе с инъекциями галантамина и дибазола.
Соседствующие зубы меняют положение, эффект Попова-Гордона
Организм не терпит пустоты, поэтому после изъятия зуба и долгого отсутствия аналога на его месте, соседние зубы (и зуб на противоположной челюсти) стремятся заполнить образовавшееся пространство, наклоняясь к лунке. Очевидно, что при такой ситуации меняется зубной ряд, что приводит к кривизне, изменению жевательной нагрузки и прикуса.
Проблему можно решить путем замещения отсутствующего зуба аналогом после заживления лунки и восстановления тканей: имплантом, протезом.
Сообщение полостей рта и носа
При экстракции моляров и премоляров верхней челюсти, дно пазухи верхней челюсти может травмироваться, что приведет к возникновению соединения между полостью рта и полостью носа.
Примечательно, что это осложнение возникает, даже если со стороны стоматолога все действия были выполнены правильно. Его причинами обычно являются:
Осложнение требует оперативного вмешательства специалиста, так как попадание пищи и питья в нос через ротовую полость как правило приводит к воспалению в пазухе (гайморит), что само по себе является очень неблагоприятным последствием и требует долгого и сложного лечения.
Вмешательство не проводится только, если развился острый гнойный синусит верхней челюсти.
К возникновению других осложнений приводят: неправильные действия врача и особенности организма пациента.
Первая категория причин:
Вторая категория причин:
Для предотвращения возникновения осложнений по вине пациента, очень важно соблюдать все предписания врача-стоматолога, а именно:
Гранулема зуба: причины и лечение заболевания
Зубные гранулемы – это небольшие округлой формы мешочки, наполненные гнойным содержимым. Локализуется новообразование у корня зуба и длительное время развивается бессимптомно. Для начала острого воспалительного процесса необходим какой-то провоцирующий фактор.
Чем опасна гранулема
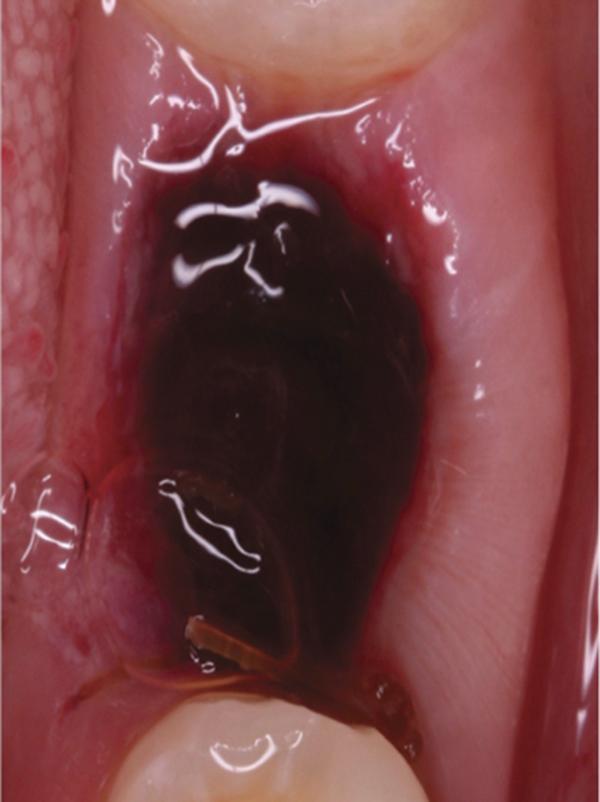
Грануляция после удаления зуба, травм, хирургических стоматологических манипуляций – естественное явление, необходимое для заживления. Это тип соединительной ткани, в норме заполняющий ранку и обеспечивающий ее заживление.
Процесс становится патологическим и приводит к образованию гранулемы, если в рану попадает инфекция. В этом случае грануляционный очаг начинает быстро разрастаться, замещая собой другие ткани.
Даже если новообразование никак себя не проявляет и не вызывает дискомфорта, грануляция зуба и десны может привести к развитию серьезных осложнений:
Очень важно вовремя диагностировать и лечить гранулему. Это поможет избежать многих серьезных проблем со здоровьем, причем не только стоматологического характера.
Причины
Грануляция зуба может привести к образованию гранулемы по разным причинам:
Так как грануляционная ткань быстро разрастается, она начинает замещать собой отмершие в результате травмы или воспалительного процесса клетки. Поэтому очень важно не только остановить инфекцию, но и тщательно выскоблить полость.
Симптомы
Гранулема может очень долго развиваться без ярко выраженных симптомов. В это время грануляция на десне все больше разрастается, размеры гранулемы увеличиваются. Продолжительный бессимптомный период приводит к тому, что диагноз зачастую ставится, когда патология находится в запущенной стадии. Для того чтобы избежать серьезных последствий, к которым может привести гранулематоз, важно обращать внимание даже на малейшие проявления патологического процесса:
В острой стадии ухудшается общее состояние здоровья. Пациент чувствует слабость, недомогание, многие жалуются на головную боль.
Диагностика и лечение
Для постановки диагноза врач обязательно направит вас на рентген. Выявление на снимке небольших затемненных участков, имеющих округлую форму, говорит о том, что у пациента развилась гранулема.
В зависимости от размеров образования, общего состояния тканей зуба, наличия осложнений и других факторов врач выбирает методы лечения:
Несмотря на эффективность таких методов лечения, сохранить зуб удается не всегда. Показаниями к удалению являются различные осложнения, например, трещина корня или его множественная перфорация, сильное разрушение зуба.
Если у вас есть симптомы описанные в этой статье, обязательно запишитесь на приём в нашу клинику.
Не занимайтесь самолечением! Даже самая маленькая проблема, при не правильном лечении, может значительно осложнить вашу жизнь.
Обращаясь к нам, вы можете быть уверены что:
Гранулема зуба
Гранулема зуба — это воспалительное образование на верхушке корня. Оно представляет собой разрастание грануляционной ткани. Гранулема формируется в результате действия защитных механизмов, при которых организм локализует очаг инфекции и стремится изолировать его от остальных тканей. По МКБ-10 болезни присвоен код К04.5.
Обычно гранулема образуется на фоне воспаления нервно-сосудистого пучка — пульпы. При отсутствии лечения пульпита воспаляется ее корневая часть, а инфекция выходит за пределы зуба, в околокорневые ткани. В результате формируется своего рода мешочек, заполненный продуктами распада погибших клеток.
Гранулемой считается образование размером до 0,5 см, но оно может расти, при этом по мере увеличения трансформируется в кистогранулему, размер которой достигает 1 см. При диаметре более 10 мм мы говорим о кисте корня зуба. В гранулеме нет полости, это участок тканей, окруженный капсулой. За счет последней гранулема прочно прикрепляется к верхушке корня зуба.
Причины развития патологии
Есть две причины развития гранулем на корне зуба.
1. Невылеченный пульпит. Развитие кариеса приводит к появлению глубокой полости в зубе. Патогенные микроорганизмы попадают в пульпу, она воспаляется, появляется сильная боль. Отсутствие врачебной помощи приводит к постепенному отмиранию пульпы. Бактерии проникают за пределы зуба через корневые каналы. У верхушки корня появляется очаг воспаления. Мы говорим о периодонтите.
Глубокая кариозная полость в этом случае наблюдается не всегда. Воспаление может развиваться внутри, при появлении вторичного кариеса под пломбой.
2. Некачественное эндодонтическое лечение. Гранулема может развиваться у корня зуба, в котором раньше проводилось пломбирование каналов корня. Обычно наблюдается недопломбирование: врач заполнил каналы материалом не до конца. В оставшихся пустотах развиваются болезнетворные бактерии, а окружающие корень ткани реагируют воспалением.
Эти причины вызывают большую часть случаев образования гранулемы. Но есть и другие, менее распространенные:
некачественное ортодонтическое лечение;
перенесенная травма зуба;
другие воспалительные заболевания — тонзиллит, абсцесс и др.
В последнем случае инфекция попадает в ткани с током крови или лимфы.
Симптомы гранулемы и осложнения
Симптомы гранулемы зуба неспецифичны. Часто пациент не подозревает о заболевании, поскольку признаки могут отсутствовать вовсе. Обычно зуб не беспокоит, но периодически возникает умеренная боль при надкусывании, употреблении горячих напитков или пищи. Такие симптомы свойственны всем формам периодонтита.
Стоит отметить, что время от времени заболевание может обостряться. Например, при переохлаждении, инфекционном заболевании, перенесенной операции — во всех случаях, когда снижаются защитные силы организма. При обострении появляются следующие симптомы:
острые боли, усиливающиеся при надкусывании, плотном смыкании челюстей;
отечность десны в проекции верхушки корня;
боль в десне при касании.
Обострение может проходить самостоятельно, а болезнь возвращается в хроническую форму. Но иногда воспаление развивается до появления гнойного содержимого в тканях — периостита или флюса.
Воспаление может стать причиной резорбции или рассасывания участка костной ткани челюсти. Появление гнойных осложнений опасно своими последствиями: от утраты зуба и поражения окружающих единиц до расплавления тканей и сепсиса. Поэтому важно получить своевременную помощь врача. Лечением гранулем зуба занимается стоматолог-терапевт, а если потребуется удаление, нужно обратиться к стоматологу-хирургу.
Особенности диагностики
Гранулематозное воспаление можно обнаружить только на рентгеновском снимке. Оно имеет вид затемнения у верхушки корня. Стоматолог проведет осмотр и ряд проб, после чего направит на прицельный снимок зуба. Снимок поможет не только поставить точный диагноз, но и увидеть размеры гранулемы, дифференцировать ее с другими формами периодонтита.
Консервативное лечение
При гранулемах чаще используется консервативное лечение. Оно состоит в механической обработке каналов корня. После этого они пломбируются временным лечебным материалом — пастами на основе гидроокиси кальция. Через 2−3 недели можно выполнить контрольный снимок, и если воспаление ликвидировано, каналы пломбируют постоянным материалом — гуттаперчей. На коронку зуба ставится новая постоянная пломба.
Есть две тактики лечения в зависимости от исходного состояния зуба.
1. Лечение гранулемы зуба, в котором не запломбированы каналы корня. В этом случае лечение предусматривает следующие этапы:
удаление кариозных тканей, старой пломбы на коронке, если она есть;
механическая обработка каналов — с помощью специальных инструментов они расширяются, сглаживаются стенки;
антисептическая обработка каналов.
Дальнейшие действия зависят от размеров гранулемы. Если она маленькая, до 3 мм, допускается одновременное пломбирование. Если образование больше 3 мм, то каналы корня пломбируются временной пастой. Она помогает гранулеме уменьшиться или исчезнуть полностью.
Ходить с временным материалом придется не больше 3 недель. По окончании срока врач направит на повторный рентгеновский снимок, и если увидит положительную динамику, пломбирует корневые каналы постоянным материалом. Также проводится восстановление коронки зуба.
2. Лечение зуба, в котором уже запломбированы корневые каналы. В этом случае врач сначала удалит старый материал. Если на зубе стоит коронка, она подлежит снятию. Каналы корня должны быть перепломбированы, а тактика лечения соответствует вышеописанной: иногда требуется установка временной лечебной пломбы.
Хирургическое лечение
Хирургическое лечение гранулемы зуба может потребоваться только в нескольких случаях:
непроходимость каналов корня — сложная, извилистая структура, слишком тонкие, узкие каналы;
невозможность распломбирования каналов;
наличие штифта в канале корня — попытки удаления могут стать причиной травмы;
нежелание пациента снимать коронку.
Многие пациенты предпочитают удаление гранулемы потому, что не хотят прибегать к долгому лечению и снимать хорошую коронку. В таком случае проводится операция резекции верхушки — часть корня удаляется вместе с гранулемой через небольшой разрез десны. Реже используется гемисекция — удаление одного корня многокорневого зуба вместе с частью коронки. В этом случае потребуется дальнейшее восстановление коронковой части зуба с помощью протеза.
В редких случаях зуб с гранулемой сохранять нецелесообразно. Например, если коронка сильно разрушена и ее нельзя восстановить. В этом случае врач, удаляя зуб, обязательно извлекает гранулему из лунки, чтобы не допустить развитие воспаления.
Если на фоне гранулемы развились гнойные осложнения, важно получить помощь врача незамедлительно. Специалист окажет первую помощь: снимет острую боль с помощью вскрытия зуба. Ранее запломбированные каналы вскрываются, через них впоследствии выводится гнойное содержимое. В этом случае облегчение наступает моментально.
Если появился сильный отек десны или щеки, это может быть связано с выходом воспалительного содержимого под надкостницу или слизистую оболочку полости рта. В этом случае выполняется небольшой разрез для выведения гноя. Дальнейшее лечение возможно только после купирования острых симптомов. Также потребуется медикаментозная терапия — врач назначит курс антибиотиков. Принимать их самостоятельно не стоит. Тем более бессмысленно лечиться только антибиотиками в надежде на то, что воспаление пройдет — они не способны устранить очаг заболевания и даже уменьшить его, важно принятие местных мер для ликвидации воспалительного процесса.
Особенности профилактики
Главным условием профилактики гранулем зуба является своевременная помощь стоматолога при появлении кариеса. Не стоит допускать сильного разрушения зуба, развития пульпита. Околокорневые ткани здоровы до тех пор, пока не воспаляется пульпа. Поэтому при появлении симптомов кариеса или пульпита важно срочно обратиться к врачу.
Эндодонтическое лечение также повышает вероятность развития периодонтита. Поэтому лучше ликвидировать кариес на ранних стадиях и не допускать необходимости пломбировки каналов корня. Если без этого не обойтись, важно внимательно выбирать стоматологическую клинику — профессионализм специалиста поможет исключить возможные ошибки и предупредить осложнения.
Состояние десны после удаления зуба
Проведение процедуры
Процедура удаления зуба проводится с применением эффективных, современных обезболивающих препаратов, поэтому болезненных ощущений во время самой операции, как правило, не возникает.
Операция начинается сразу после того, как подействует анестезия. Чтобы ослабить поддерживающую зуб связку, используется скальпель.
Если процедура была травматичной, или края раны слишком сильно расширены, хирург-стоматолог может использовать наложение саморассасывающихся швов. Но чаще всего рана просто закрывается марлевым тампоном со специальным кровоостанавливающим средством. Чтобы прекратить кровотечение, нужно несильно, но плотно прижимать тампон к ранке сомкнутыми челюстями. По истечении 20 минут марлю можно выплюнуть.
Состояние десны
При отсутствии патологии процесс заживления происходит в несколько этапов.
День после процедуры
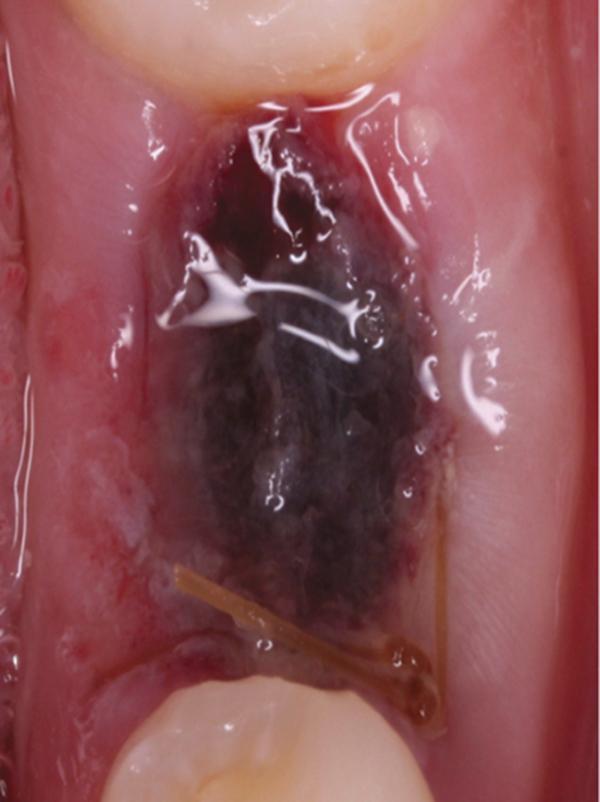
На начальном этапе лунка, оставшаяся на месте вырванного зуба, заполнена алым сгустком крови. Удалять его не рекомендуется, так как он выполняет несколько функций:
Чтобы избежать разрушения кровяного сгустка рекомендуется отказаться от чистки зубов в день проведения операции. Курение сопровождается вдыханием дыма, вследствие которого создается отрицательное давление в ротовой полости. Это может способствовать вытягиванию сгустка из лунки. Не рекомендуется сморкаться, сплевывать. Полоскание рта также следует исключить, можно просто набирать в рот раствор и держать некоторое время без полощущих движений. Аккуратное полоскание может быть показано только при наличии воспалительных и гнойных процессов.
Через три дня
Кровяной сгусток начинает видоизменяться, уплотняться. На нем возникают серые и белые полоски фибрина, после чего начинается формирование новой ткани десны. Болезненные ощущения все еще могут иметь место. Но они гораздо слабее, имеют тянущий характер. Пациента может беспокоить неприятный запах изо рта. Это считается нормальным явлением и объясняется образованием кровяного тромба. Вынужденное отсутствие чистки зубов также приводит к образованию бактерий и появлению неприятного запаха.
Для полоскания ротовой полости обязательно нужно применять специальные растворы, которые порекомендует врач. Появление боли от прикосновения к десне, усиление болевых ощущений во время приема пищи служит сигналом о необходимости повторного посещения кабинета стоматолога. Если ткани краев лунки приобрели красный оттенок, также стоит незамедлительно проконсультироваться со специалистом.
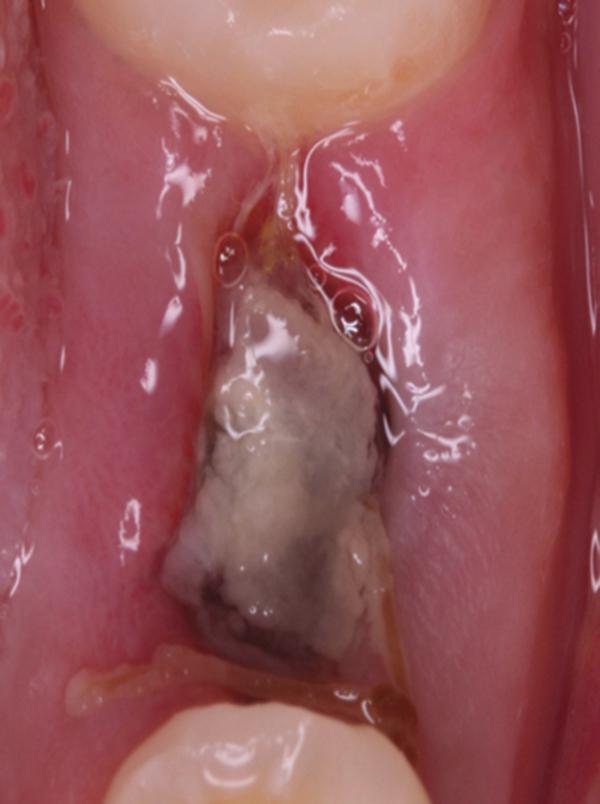
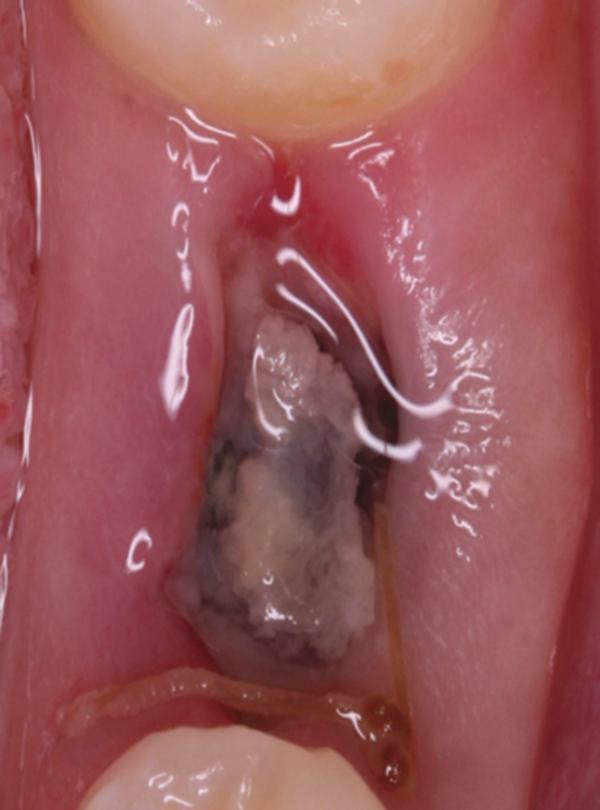
С четвертого по восьмой день
Десна больше не болит, выделения крови отсутствуют, отечность проходит. В средней части лунки наблюдается желтовато-серая масса, окруженная розовыми участками новой ткани десны. На этом этапе можно полоскать рот, как обычно. Спустя неделю десна выглядит уже почти полностью розовой. Начинается процесс формирования костной ткани на месте удаленного зуба. Выделения из лунки, температура, болезненные ощущения – отсутствуют полностью.
Через 2–3 месяца и далее
Если заживление раны происходило с нагноением, то затягивание раны может продлится до полугода.
Процесс заживления десны
Скорость заживления десны зависит от нескольких факторов:
Если зуб находится в труднодоступном месте, имеет кривые корни или его коронка была значительно разрушена, то процедура удаления усложняется. Во время манипуляций зуб может начать крошиться, оставляя осколки в десне. В таком случае требуется разрезание ткани десны, отслоение ее от кости, удаление зуба по частям, использование бормашины. Эти травмирующие процедуры продлевают срок заживления десны после операции.
Небольшое отекание десны считается нормальным. Может немного подняться температура (вследствие реакции иммунитета). Обычно отек спадает в течение трех дней.
Заметное опухание десны наблюдается также и после ее разрезания. Такой отек проходит примерно за одну неделю.
Возможные осложнения
Сигналами для тревоги следует считать увеличение щеки, дальнейшее распространение отека, стойкое повышение температуры, усиление боли, тошноту, слабость. При нарушении процесса заживления возможно возникновение следующих осложнений:
Удаление зубов мудрости является более сложной процедурой, поэтому после операции нередко возникает воспаление десен. В то же время, изменение цвета или отекание десны не должны вызывать беспокойство у пациента. Нередко после операции возникают трудности с открыванием и закрыванием рта. Это является следствием хирургического вмешательства. Чтобы добраться до труднодоступного места, врач просит пациента максимально широко открыть рот. Оказываемое давление на ткани приводит к их отеку. На 3-й день обычно дискомфорт полностью проходит. Появление гнойного содержимого в лунке, повышение температуры, острая боль, обильное кровотечение – все эти признаки требуют немедленного обращения к стоматологу.
Рекомендации после удаления зуба
Послеоперационный период требует внимательного отношения к состоянию здоровья пациента. Возникшее вследствие пренебрежения правилами осложнение потребует намного большего времени, средств и усилий для заживления раны.
Заживление периимплантатных тканей при имплантации в постэкстракционную лунку без дополнительной аугментации
После удаления зуба запускается ряд физиологических механизмов, способствующих заживлению постэкстракционной лунки. В начале кровяной сгусток заполняет лунку и закупоривает окружающие сосуды, чем способствует остановке кровотечения. На протяжении пары дней в область лунки начинают мигрировать разные типы клеток, ассоциированные с процессом воспаления, включая полиморфоядерные лейкоциты и макрофаги. Они помогают полностью очистить область лунки и формируют условия для развития грануляционной ткани. Несколько позже грануляционная ткань замещается временными соединительнотканным матриксом или остеоидом, богатым на коллагеновые волокна и клетки. Остеоид выполняет пространство лунки на протяжении от 3 до 4 недель, и со временем в его структуру начинают прорастать кровеносные сосуды и остеобласты. Формирование грубоволокнистой кости заканчивается на протяжении примерно 3 месяца, в дальнейшем она подлежит минерализации и уплотнению, благодаря чему формируется пластинчатая костная ткань.
По данным систематического осмотра Tan и коллег, средний уровень горизонтальной редукции костной ткани после удаления зуба составляет 3,79 мм на протяжении первых 6 месяцев, а средний уровень вертикальной редукции – 1,24 мм на протяжении того же периода времени. Анализ, проведенный авторами, включал клинические случаи, при которых в ходе удаления зуба проводили еще и сепарацию лоскута. Без сепарации лоскута удается несколько уменьшить объем потери горизонтальных и вертикальных параметров костного гребня.
Факторы, которые следует учитывать
При планировании немедленной установки имплантата в проекции постэкстракционной лунки моляра следует учитывать несколько факторов:
Клинический случай
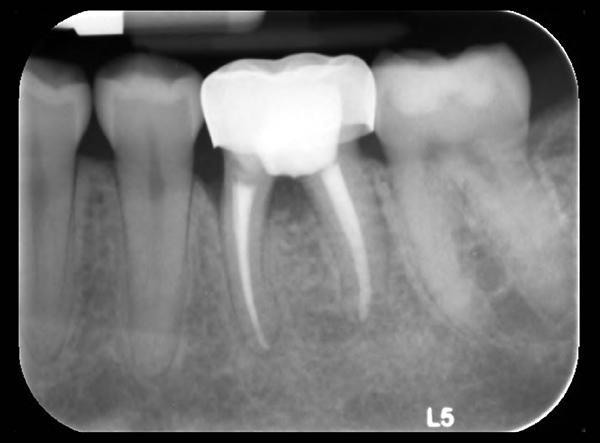
24-летняя пациентка обратилась за стоматологической помощью в пародонтологическую клинику Университета Колумбии с основной жалобой на наличие чувствительности в области ее верхнего первого моляра слева (19 зуб). В ходе клинического осмотра были обнаружены признаки воспаления десен и гноеотделения из проекции фуркации 19-го зуба. После рентгенологического обследования был констатирован факт потери костной ткани в области фуркации и признаки рецидивирующего кариеса, поражающего данный участок (фото 1).
Фото 1. Рентгенограмма 19 зуба до вмешательства.
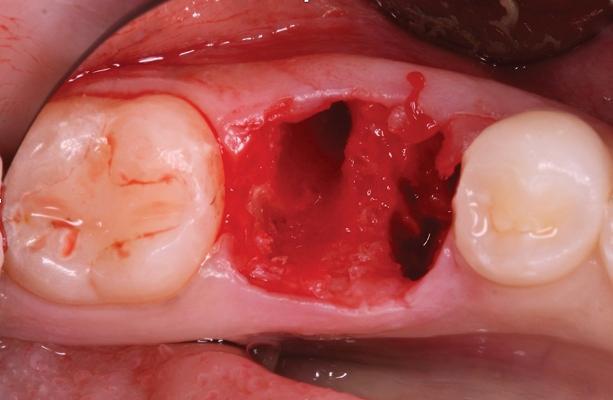
Предварительно в данном зубе проводилось эндодонтическое лечение и он был покрыт коронкой из нержавеющей стали. Пациент также сообщил, что в ходе лечения данного зуба в одном из каналов был сломан эндодонтический файл. После проведения консультации с лечащем врачом и эндодонтистом, 19 зуб был категоризирован как таковой, который не подлежит восстановлению. Пациенту было предложено провести процедуру экстракции и последующей немедленной имплантации. Для верификации положения нижнего альвеолярного нерва проводили КЛКТ-обследование. Перед проведением экстракции пациентке назначали прием 2 г амоксициллина за 1 час до вмешательства. Анестезию области вмешательства обеспечивали 2% раствором лидокаина с концентрацией эпинефрина 1:100 000. Зуб сегментировали и удалили без дополнительной сепарации лоскута. Лунку тщательно очистили и промыли физиологическим раствором (фото 2).
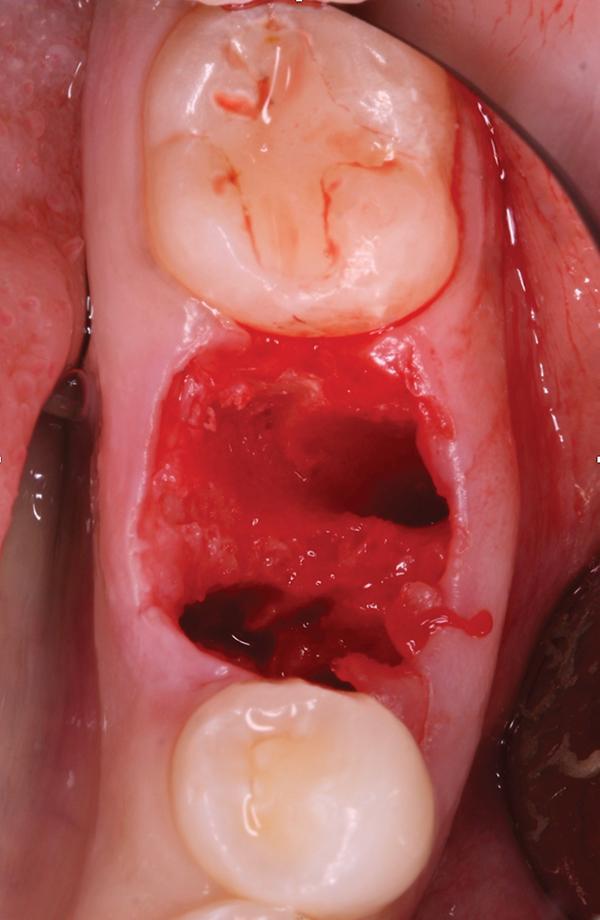
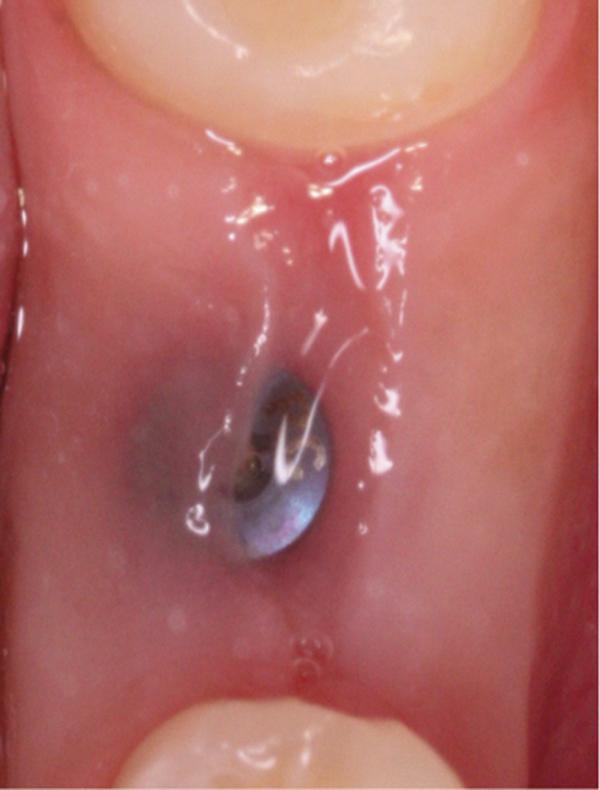
Фото 2. Вид лунки после удаления зуба.
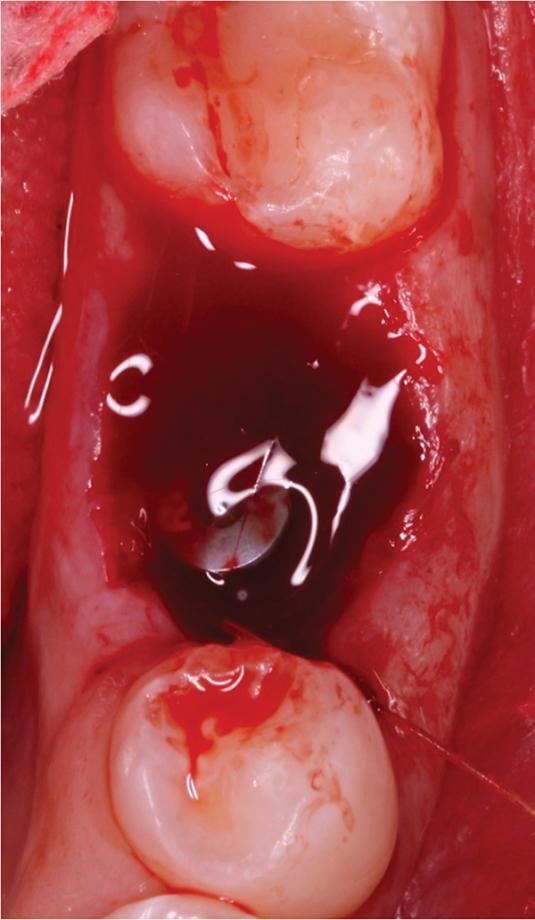
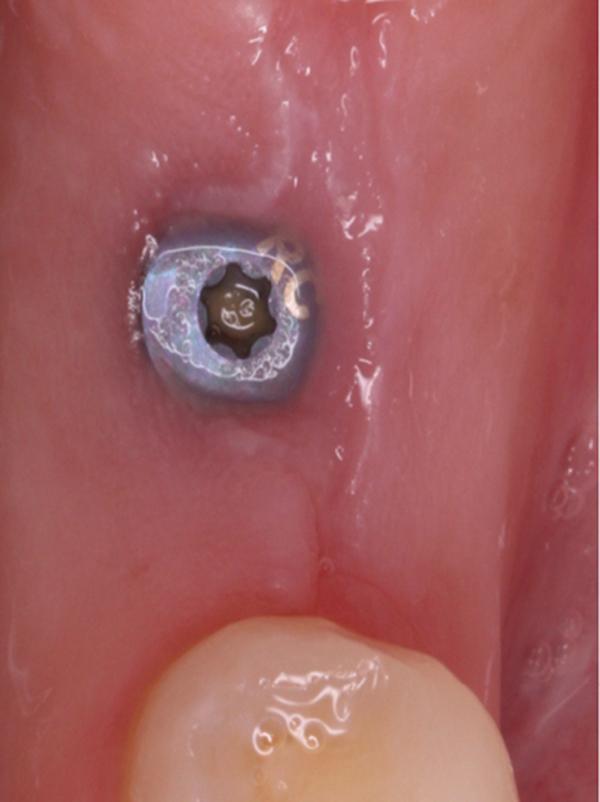
После экстракции констатировали целостность щечной и лингвальной стенок лунки, а также интактное состояние костной ткани в области перегородки, которая расширялась в апикальном направлении. Согласно классификации Smith и Tarnow, данный тип лунки относился к типу В, то есть в таком случае можно было добиться стабилизации имплантата в костной ткани перегородки, но ее объема было бы недостаточно для формирования надлежащего костного ложа. Остеотомию проводили при помощи хирургического набора Straumann для имплантата размером 4,1 мм x 10 мм (Straumann BLT SLActive, Straumann), который установили с торком до 35 Нсм. В щечно-язычном направлении витки резьбы стабилизировались за счет костной ткани перегородки, но в медиальном и дистальном направлениях 3-4 витка все же оставались обнаженными. Поверх имплантата устанавливали 3,5 мм формирователь десен (фото 3).
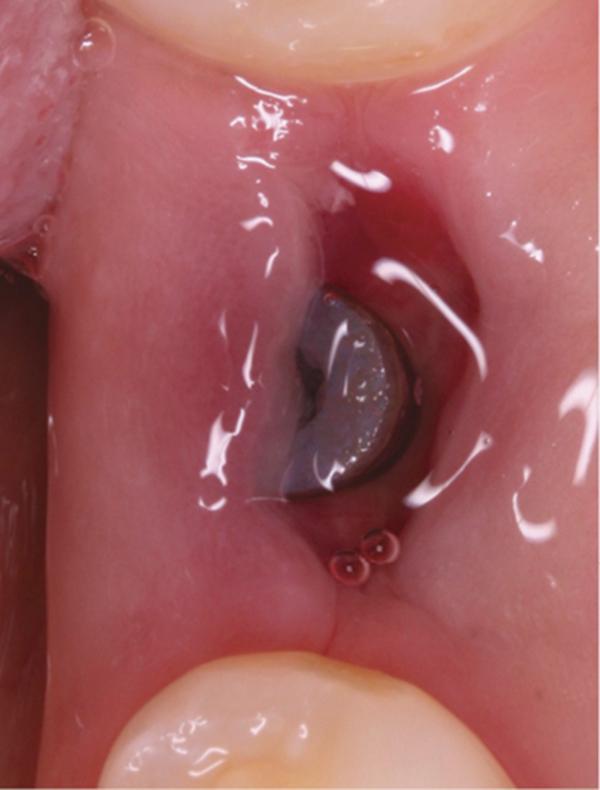
Фото 3. Вид после установки имплантата.
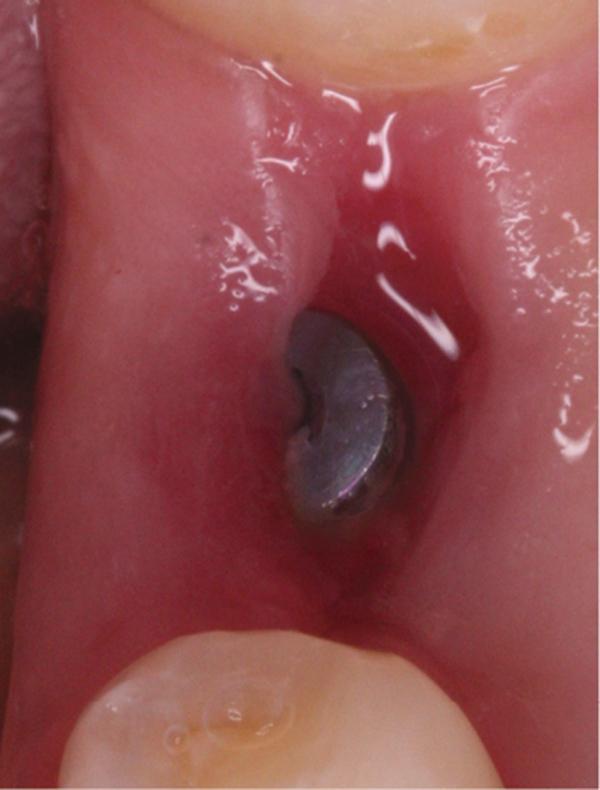
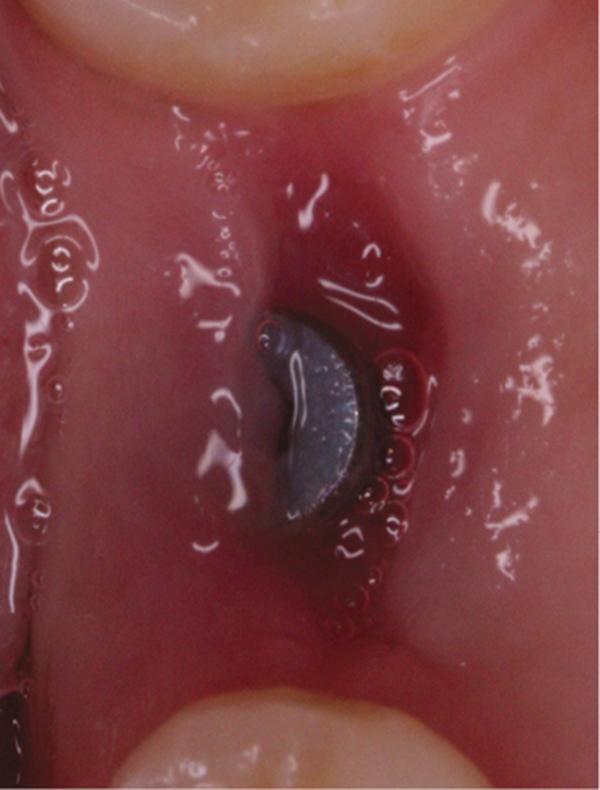
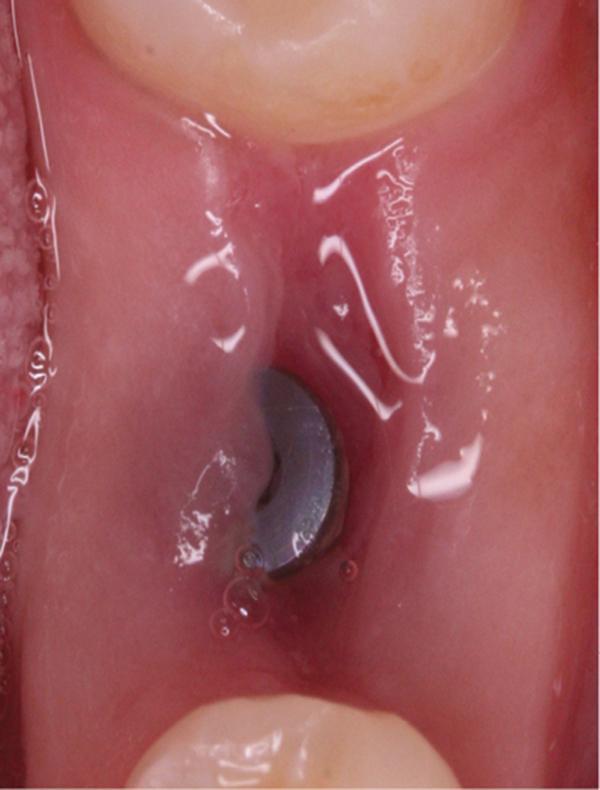
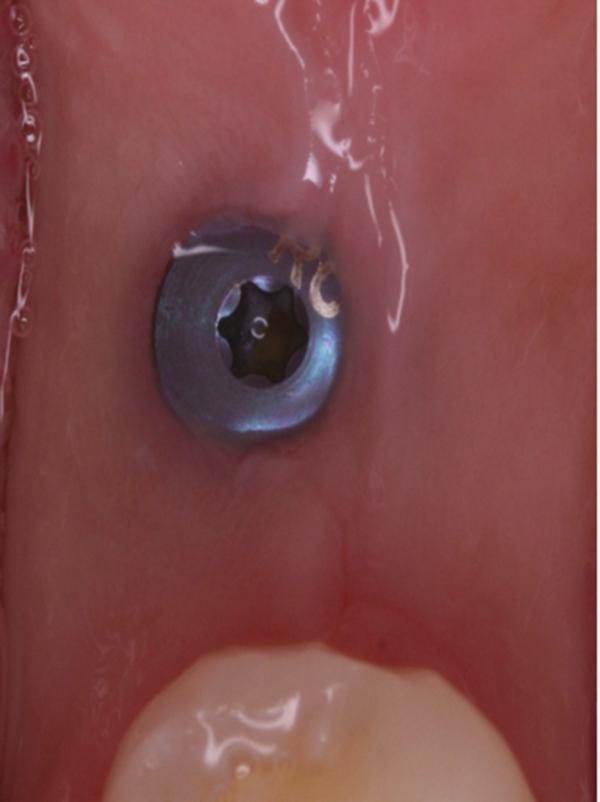
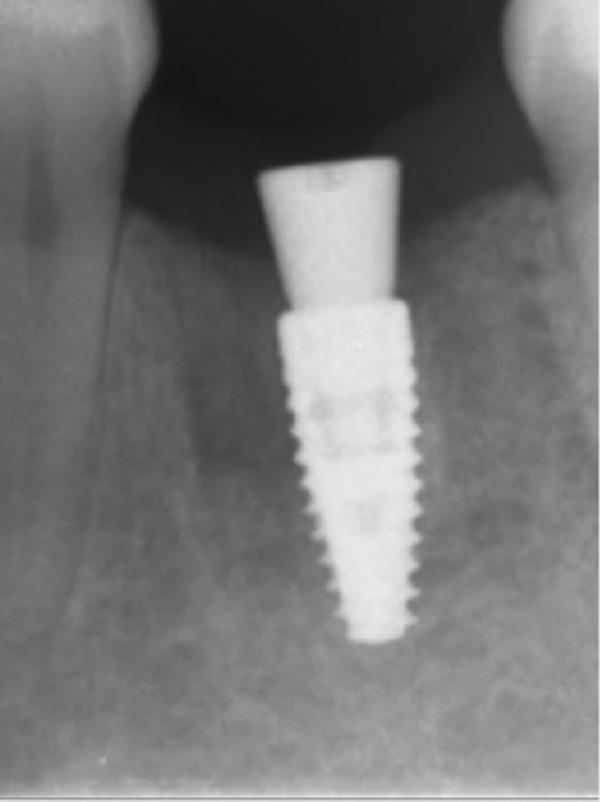
Для выполнения лунки не использовали никаких дополнительных материалов. Для контроля положения имплантата проводили рентгенологическое исследование (фото 4). Ушивание раны обеспечивали хромированным кетгутовыми нитями 4-0. Пациентке назначили 875 мг амоксициллина два раза в день в течение 1 недели и рекомендовали избегать чистки области вмешательства на протяжении первых 3 недель. С целью поддержания оптимального уровня гигиены полости рта было рекомендовано применять полоскания 0,12% хлоргексидином. Контроль заживления проводился на протяжении всей первой недели (фото 5-9), после чего раз в неделю на протяжении месяца (фото 10-12), а затем раз в месяц на протяжении последующих 6 месяцев (фото 13-16).
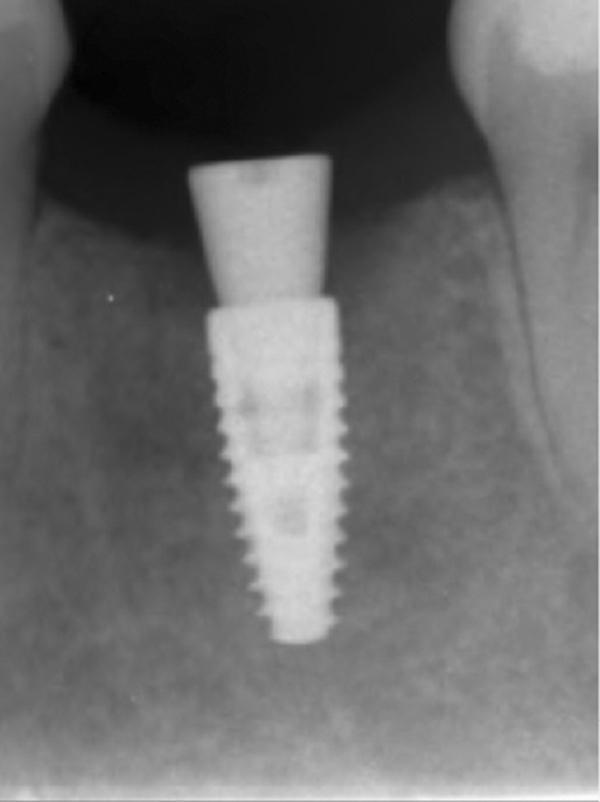
Фото 4. Рентгенограмма, полученная сразу после установки имплантата.
Фото 5. Вид области вмешательства на 1 день после операции.
Фото 6. Вид области вмешательства на 2 день после операции.
Фото 7. Вид области вмешательства на 3 день после операции.
Фото 8. Вид области вмешательства на 6 день после операции.
Фото 9. Вид области вмешательства на 7 день после операции.
Фото 10. Вид области вмешательства на 14 день после операции.
Фото 11. Вид области вмешательства на 21 день после операции.
Фото 12. Вид области вмешательства на 28 день после операции.
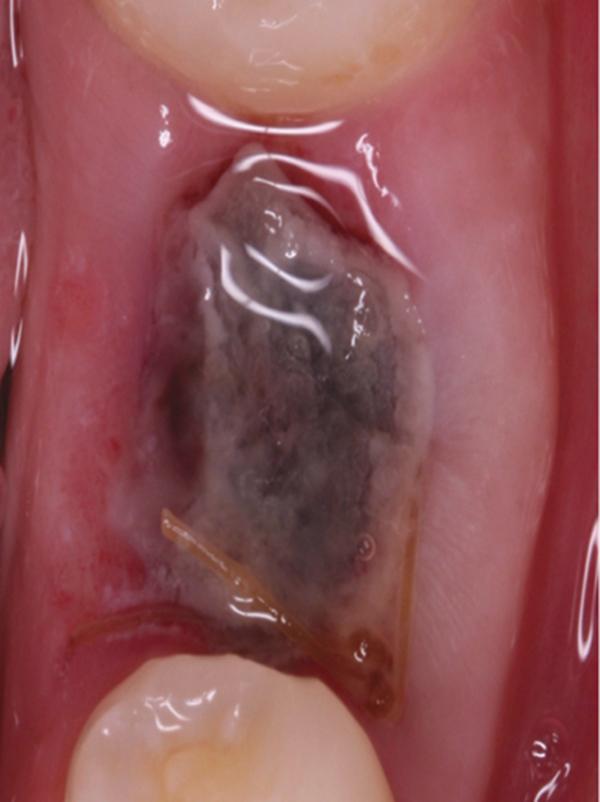
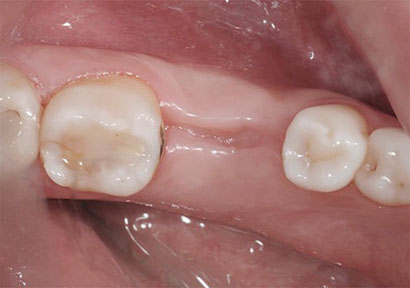
Фото 13. Вид области вмешательства на 60 день после операции.
Фото 14. Вид области вмешательства на 90 день после операции.
Фото 15. Вид области вмешательства на 120 день после операции.
Фото 16. Вид области вмешательства на 150 день после операции.
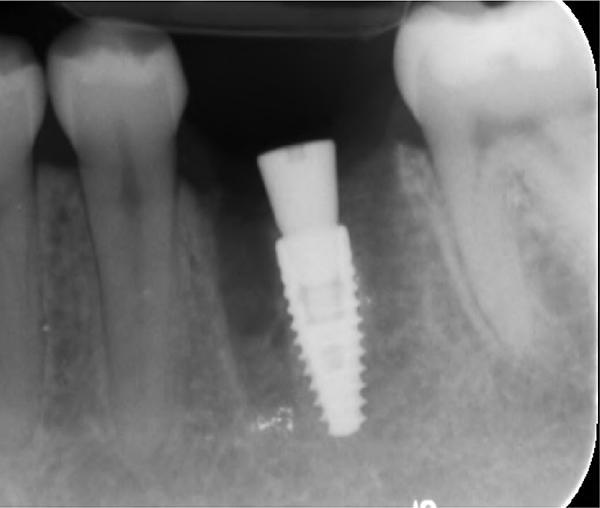
Обычно в ходе 2-3 дней после вмешательства в область лунки начинают мигрировать разные типы провоспалительных клеток, которые способствуют формированию новой ткани – лейкоциты, макрофаги, незрелые фибробласты. Со временем сформированная грануляционная ткань заменяется временным соединительнотканным матриксом, богатым на коллагеновые волокна и зрелые клетки (остеоид). В данном клиническом случае признаки стабильности кровяного сгустка отмечались на протяжении всего периода начального заживления (фото 5-9). На протяжении 2-8 недель были отмечены признаки заметного прогрессирования процесса васкуляризации области вмешательства и выполнение последней соединительной тканью (фото 10-13). Эпителиальная внешняя выстилка формировалась к концу 3-го месяца (фото 14). На рентгенограмме, полученной через 4 месяца после установки имплантата, визуализировать признаки аппозиционного формирования кости с полной минерализацией в проекции дистального и мезиального участков лунки (фото 17). Было принято решение подождать еще 2 месяца перед получением оттисков для того, чтобы область вмешательства достигла стадии полной минерализации. На рентгенограмме, полученной уже через 6 месяцев, отмечались признаки повышенной минерализации в области проведенной имплантации (фото 18).
Фото 17. Рентгенограмма, полученная через 4 месяца после операции.
Фото 18. Рентгенограмма, полученная через 6 месяцев после операции.
Обсуждение
При планировании восстановить область удаленного зуба конструкцией с опорой на имплантате необходимо рассмотреть возможность немедленной его установки, что позволяет значительно уменьшить продолжительность периода реабилитации. При этом необходимо учитывать условия для достижения надлежащей первичной стабильности внутрикостной опоры, потребность в сепарации лоскута и аугментации зазора между поверхностью имплантата и стенкой лунки. Данные предварительно проведенных исследований свидетельствуют о том, что хирургический подход без сепарации лоскута является более предпочтительным, поскольку позволяет сохранить целостность кровоснабжения, что особенно важно в эстетически значимых участках. Другие же исследования, наоборот, не обнаружили никакой разницы при сравнении подходов с и без сепарации лоскута при удалении зуба в отношении показателей потери костной ткани и развития рецессии мягких тканей. При наличии зазора между поверхностью имплантата и стенкой лунки более 2 мм авторы рекомендуют проводить его аугментацию. Другие же исследователи утверждают, что такой зазор может самовыполниться костной тканью в ходе заживления лунки. В описанном клиническом случае мы не проводили гистологических исследований, однако в аналогичном исследовании, описанном Tarnow и Chu, было продемонстрировано, что даже при величине зазора в 4,2 мм он полностью может выполниться костной тканью с формированием плотного контакта с поверхностью интраоссальной опоры без дополнительного применения костного аугментата или изолирующих мембран. Кроме того, авторы утверждали, что величина зазора не влияла на возможность формирования адекватного параметра биологической ширины вокруг установленного имплантата.
Несмотря на успешность описанного клинического случая клиницисты все же должны рассматривать факторы риска, ассоциированные с невозможностью ретенции и стабилизации кровяного сгустка на уровне платформы имплантата. В ходе созревания происходит усадка сгустка, в результате чего корональные витки резьбы могут попросту обнажиться. Поэтому необходимо помнить, что именно планирование – это первый шаг на пути к успеху. В процессе планирования врач должен минимизировать все возможные риски, связанные с процессом лечения, дабы нивелировать возможность потери инфраконстуркции. Botticelli и коллеги продемонстрировали, что характеристики поверхности имплантата также влияют на параметры стабилизации кровяного сгустка. По данным исследователей более шероховатые поверхности обеспечивают лучшую стабилизацию кровяной массы, а значит – и способствуют остеоинтеграции.
В описанном клиническом случае успешность лечения лишь частично может быть ассоциирована с шероховатостью поверхности имплантата, которая потенциально могла повлиять на удержание кровяного сгустка в лунке. Еще больше успеху способствовало интактное состояние щечной и язычной стенок лунки, которые позволяли кровяной массе удерживаться в необходимом объеме. Кроме того, достаточное количество костной ткани позволило спозиционировать имплантат на 2 мм субкрестально, так что он полностью находился внутри постэктракционной лунки.
Выводы
В описанном клиническом случае был продемонстрирован успешный результат немедленной имплантации в проекции постэкстракционной лунки с сохраненными интактными ее стенками, что в значительной мере способствовало достижению надлежащей остеоинтеграции с исключением потребности в дополнительном применении барьерных мембран или костных заменителей. Несмотря на наличие зазора между поверхностью внутрикостной опоры и стенками лунки размером около 2 мм, удалось добиться эффективного исхода ятрогенного вмешательства. Для оценки прогнозированности описанной манипуляции необходимо провести ряд дополнительных исследований, чтобы в полной мере прогнозировать развивающийся механизм заживления.
Автор:
Noam Saltzburg, DDS
Philip Kang, DDS