что такое гранулема после операции
Гранулема зуба
Гранулема зуба — это воспалительное образование на верхушке корня. Оно представляет собой разрастание грануляционной ткани. Гранулема формируется в результате действия защитных механизмов, при которых организм локализует очаг инфекции и стремится изолировать его от остальных тканей. По МКБ-10 болезни присвоен код К04.5.
Обычно гранулема образуется на фоне воспаления нервно-сосудистого пучка — пульпы. При отсутствии лечения пульпита воспаляется ее корневая часть, а инфекция выходит за пределы зуба, в околокорневые ткани. В результате формируется своего рода мешочек, заполненный продуктами распада погибших клеток.
Гранулемой считается образование размером до 0,5 см, но оно может расти, при этом по мере увеличения трансформируется в кистогранулему, размер которой достигает 1 см. При диаметре более 10 мм мы говорим о кисте корня зуба. В гранулеме нет полости, это участок тканей, окруженный капсулой. За счет последней гранулема прочно прикрепляется к верхушке корня зуба.
Причины развития патологии
Есть две причины развития гранулем на корне зуба.
1. Невылеченный пульпит. Развитие кариеса приводит к появлению глубокой полости в зубе. Патогенные микроорганизмы попадают в пульпу, она воспаляется, появляется сильная боль. Отсутствие врачебной помощи приводит к постепенному отмиранию пульпы. Бактерии проникают за пределы зуба через корневые каналы. У верхушки корня появляется очаг воспаления. Мы говорим о периодонтите.
Глубокая кариозная полость в этом случае наблюдается не всегда. Воспаление может развиваться внутри, при появлении вторичного кариеса под пломбой.
2. Некачественное эндодонтическое лечение. Гранулема может развиваться у корня зуба, в котором раньше проводилось пломбирование каналов корня. Обычно наблюдается недопломбирование: врач заполнил каналы материалом не до конца. В оставшихся пустотах развиваются болезнетворные бактерии, а окружающие корень ткани реагируют воспалением.
Эти причины вызывают большую часть случаев образования гранулемы. Но есть и другие, менее распространенные:
некачественное ортодонтическое лечение;
перенесенная травма зуба;
другие воспалительные заболевания — тонзиллит, абсцесс и др.
В последнем случае инфекция попадает в ткани с током крови или лимфы.
Симптомы гранулемы и осложнения
Симптомы гранулемы зуба неспецифичны. Часто пациент не подозревает о заболевании, поскольку признаки могут отсутствовать вовсе. Обычно зуб не беспокоит, но периодически возникает умеренная боль при надкусывании, употреблении горячих напитков или пищи. Такие симптомы свойственны всем формам периодонтита.
Стоит отметить, что время от времени заболевание может обостряться. Например, при переохлаждении, инфекционном заболевании, перенесенной операции — во всех случаях, когда снижаются защитные силы организма. При обострении появляются следующие симптомы:
острые боли, усиливающиеся при надкусывании, плотном смыкании челюстей;
отечность десны в проекции верхушки корня;
боль в десне при касании.
Обострение может проходить самостоятельно, а болезнь возвращается в хроническую форму. Но иногда воспаление развивается до появления гнойного содержимого в тканях — периостита или флюса.
Воспаление может стать причиной резорбции или рассасывания участка костной ткани челюсти. Появление гнойных осложнений опасно своими последствиями: от утраты зуба и поражения окружающих единиц до расплавления тканей и сепсиса. Поэтому важно получить своевременную помощь врача. Лечением гранулем зуба занимается стоматолог-терапевт, а если потребуется удаление, нужно обратиться к стоматологу-хирургу.
Особенности диагностики
Гранулематозное воспаление можно обнаружить только на рентгеновском снимке. Оно имеет вид затемнения у верхушки корня. Стоматолог проведет осмотр и ряд проб, после чего направит на прицельный снимок зуба. Снимок поможет не только поставить точный диагноз, но и увидеть размеры гранулемы, дифференцировать ее с другими формами периодонтита.
Консервативное лечение
При гранулемах чаще используется консервативное лечение. Оно состоит в механической обработке каналов корня. После этого они пломбируются временным лечебным материалом — пастами на основе гидроокиси кальция. Через 2−3 недели можно выполнить контрольный снимок, и если воспаление ликвидировано, каналы пломбируют постоянным материалом — гуттаперчей. На коронку зуба ставится новая постоянная пломба.
Есть две тактики лечения в зависимости от исходного состояния зуба.
1. Лечение гранулемы зуба, в котором не запломбированы каналы корня. В этом случае лечение предусматривает следующие этапы:
удаление кариозных тканей, старой пломбы на коронке, если она есть;
механическая обработка каналов — с помощью специальных инструментов они расширяются, сглаживаются стенки;
антисептическая обработка каналов.
Дальнейшие действия зависят от размеров гранулемы. Если она маленькая, до 3 мм, допускается одновременное пломбирование. Если образование больше 3 мм, то каналы корня пломбируются временной пастой. Она помогает гранулеме уменьшиться или исчезнуть полностью.
Ходить с временным материалом придется не больше 3 недель. По окончании срока врач направит на повторный рентгеновский снимок, и если увидит положительную динамику, пломбирует корневые каналы постоянным материалом. Также проводится восстановление коронки зуба.
2. Лечение зуба, в котором уже запломбированы корневые каналы. В этом случае врач сначала удалит старый материал. Если на зубе стоит коронка, она подлежит снятию. Каналы корня должны быть перепломбированы, а тактика лечения соответствует вышеописанной: иногда требуется установка временной лечебной пломбы.
Хирургическое лечение
Хирургическое лечение гранулемы зуба может потребоваться только в нескольких случаях:
непроходимость каналов корня — сложная, извилистая структура, слишком тонкие, узкие каналы;
невозможность распломбирования каналов;
наличие штифта в канале корня — попытки удаления могут стать причиной травмы;
нежелание пациента снимать коронку.
Многие пациенты предпочитают удаление гранулемы потому, что не хотят прибегать к долгому лечению и снимать хорошую коронку. В таком случае проводится операция резекции верхушки — часть корня удаляется вместе с гранулемой через небольшой разрез десны. Реже используется гемисекция — удаление одного корня многокорневого зуба вместе с частью коронки. В этом случае потребуется дальнейшее восстановление коронковой части зуба с помощью протеза.
В редких случаях зуб с гранулемой сохранять нецелесообразно. Например, если коронка сильно разрушена и ее нельзя восстановить. В этом случае врач, удаляя зуб, обязательно извлекает гранулему из лунки, чтобы не допустить развитие воспаления.
Если на фоне гранулемы развились гнойные осложнения, важно получить помощь врача незамедлительно. Специалист окажет первую помощь: снимет острую боль с помощью вскрытия зуба. Ранее запломбированные каналы вскрываются, через них впоследствии выводится гнойное содержимое. В этом случае облегчение наступает моментально.
Если появился сильный отек десны или щеки, это может быть связано с выходом воспалительного содержимого под надкостницу или слизистую оболочку полости рта. В этом случае выполняется небольшой разрез для выведения гноя. Дальнейшее лечение возможно только после купирования острых симптомов. Также потребуется медикаментозная терапия — врач назначит курс антибиотиков. Принимать их самостоятельно не стоит. Тем более бессмысленно лечиться только антибиотиками в надежде на то, что воспаление пройдет — они не способны устранить очаг заболевания и даже уменьшить его, важно принятие местных мер для ликвидации воспалительного процесса.
Особенности профилактики
Главным условием профилактики гранулем зуба является своевременная помощь стоматолога при появлении кариеса. Не стоит допускать сильного разрушения зуба, развития пульпита. Околокорневые ткани здоровы до тех пор, пока не воспаляется пульпа. Поэтому при появлении симптомов кариеса или пульпита важно срочно обратиться к врачу.
Эндодонтическое лечение также повышает вероятность развития периодонтита. Поэтому лучше ликвидировать кариес на ранних стадиях и не допускать необходимости пломбировки каналов корня. Если без этого не обойтись, важно внимательно выбирать стоматологическую клинику — профессионализм специалиста поможет исключить возможные ошибки и предупредить осложнения.
Заболевание пиогенная гранулема: причины, диагностика, лечение
Автор:
Рецензент:
Терапевт, ревматолог, кардиолог
Лечение гранулемы: клинические рекомендации
Гранулема – небольшое ограниченное узловое скопление грануляций в ткани, развивающееся в ответ на хронический воспалительный процесс или присутствие инородного тела. Причины образования гранулемы – различные инфекционные и неинфекционные агенты. В некоторых случаях этиология заболевания неизвестна. Послеоперационная гранулема представляет собой уплотнение (узелок) на поверхности или в толще рубца. Чаще всего ее образование – это реакция на инородное тело (нерассасывающийся шовный материал). При гнойной гранулеме возникают боль, повышение температуры тела, гиперемия в области уплотнения.
Эозинофильная гранулема
Этим термином обозначают патологию неясной этиологии, характеризующуюся интенсивной пролиферацией ретикулогистиоцитарных элементов с образованием в костях инфильтратов.
Обычно поражаются кости:
Заболевание развивается медленно. Первые симптомы эозинофильной гранулемы – припухлость и болезненность в очаге поражения. В дальнейшем возможны спонтанные переломы.
У детей отмечаются случаи самопроизвольной стабилизации и регресса процесса (вплоть до полного выздоровления). При необходимости лечения гранулемы назначают глюкокортикостероиды (местно и/или парентерально), проводят ПУВА-терапию.
Заболевание пиогенная гранулема
Пиогенные гранулемы – сосудистые узелки красного цвета с влажной или покрытой корками поверхностью. Размер образований обычно не превышает 20 мм в диаметре. Эпидермис, покрывающий сосудистые узелки, достаточно тонкий, поэтому «болячка» легко кровоточит. Во время беременности образования иногда разрастаются (так называемая опухоль десен беременных, или телеангиэктатический эпулис).
Заболевание пиогенная гранулема диагностируется так: проводят иссечение ткани с последующим гистологическим исследованием. Лечение заключается в удалении (иссечении или кюретаже) и электрокоагуляции. Возможны рецидивы заболевания. Подробнее о патологии читайте на нашем сайте https://www.dobrobut.com
Как вылечить гранулему у ребенка
Причины кольцевидных гранулем у детей неизвестны. Ученые полагают, что в формировании заболевания участвуют клеточные иммунные реакции четвертого типа и патологии тканевых моноцитов. Иногда клинические проявления болезни наблюдаются после длительной инсоляции, укусов насекомых, травм, вакцинации.
Развитие кольцевидной гранулемы – это доброкачественный процесс, характеризующийся образованием узелков или папул, которые формируют своеобразное кольцо вокруг участков неизмененной кожи. Высыпания желтовато-коричневого, телесного или голубоватого цвета расположены в виде единичных или множественных очагов. Характерная локализация – тыльная поверхность кистей, стоп. Очаги поражения могут сливаться, образуя кольца.
У детей часто наблюдается спонтанный регресс высыпаний. Если процесс распространенный или высыпания беспокоят (возникают зуд, боль) – назначают лечение. Вылечить гранулему у ребенка можно с помощью мазей с кортикостероидами и внутриочагового введения гормональных препаратов. Также успешно применяются ПУВА-терапия, импульсный лазер.
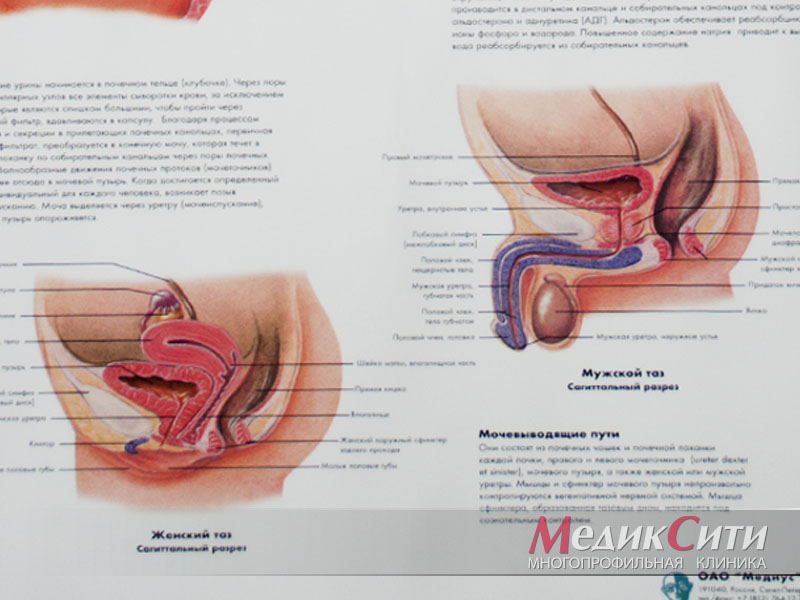
Гранулема на корне зуба
Периапикальные и апикальные гранулемы – те, которые развиваются на верхушке корня зуба или вокруг него. Они состоят из пролиферирующей массы грануляционной ткани, населенной бактериями. Формирование «зубных» гранулем – это попытка организма остановить распространение инфекционного процесса из зубов на другие органы и ткани.
Периапикальные гранулемы растут медленно. Они могут достигать нескольких сантиметров в диаметре. Небольшие образования (несколько миллиметров в диаметре) не имеют четко определенных границ, а потому их трудно идентифицировать. Обычно периапикальные гранулемы не «выдают» себя какими-либо симптомами. Лишь присоединившаяся вторичная инфекция может спровоцировать развитие боли.
Гранулема верхушки корня зуба – проявление верхушечного периодонтита с образованием грануляционной ткани. Основной фактор формирования гранулемы на корне зуба – бактериальная инфекция. Вокруг гранулемы образуется капсула из коллагеновых волокон. При удалении зуба мешковидное образование обычно извлекают вместе с зубом.
Удаление гранулемы на корне зуба проводят путем апикальной резекции. К сожалению, ее единственной альтернативой является удаление зуба.
Олеогранулема
Что такое олеогранулема?
Олеогранулема – это локальное разрушение жировой ткани, в основе которого лежит воспалительный процесс, возникающий на фоне травмы, хирургического вмешательства, попадания в ткани инородного тела. Лечением этого состояния занимается хирург.
Исторически олеогранулема связывается с поражением полового члена. Среди представителей закрытых социальных кругов (тюремные заключенные, военнослужащие, воспитанники детских домов) иногда бытует мнение, что с помощью инъекций маслянистых веществ (вазелин), вводимых в ткань пениса можно увеличить его размер.
Сразу же после манипуляции орган действительно увеличивается диаметре, но после распространения вещества под кожей развивается воспаление. Появляется характерная клиническая симптоматика.
Виды олеогранулемы
Современное понятие «олеогранулемы» шире и включает следующие виды патологического состояния:
Олеогранулема ягодичной области. Возникает в месте инъекционного введения медикаментозных средств при несоблюдении правил выполнения этой инвазивной манипуляции.
Симптомы олеогранулемы
Клиническая картина заболевания зависит от вида гранулемы и индивидуальных особенностей организма. Некоторые пациенты обращаются с жалобами через 1,5-2 недели после воздействия провоцирующего фактора. Но встречаются случаи, когда патология проявляется через месяцы, а иногда – и годы.
Типичными симптомами олеогранулемы являются:
Появление хотя бы одного из указанных клинических признаков является показанием к срочной консультации с врачом. В противном случае воспаление распространяется на близлежащие ткани. При присоединении бактериальной флоры симптоматика усугубляется – образуются гнойные очаги, абсцессы. Пациент жалуется на общее недомогание, повышение температуры тела, потерю трудоспособности.
Причины олеогранулемы
Патогенетической основой развития олеогранулемы является локальное воспаление.
Патологическая реакция является ответом на раздражающий фактор. В роли последнего могут выступать:
В основе патологии лежит воспаление. Ключевыми «игроками» этого процесса являются иммунные клетки, нейтрофилы, эозинофилы (тучные клетки).
Факторами, которые могут влиять на качество работы этого механизма и увеличивать риск развития олеогранулемы, являются:
Злоупотребление пластическими операциями также является фактором риска. Частые хирургические вмешательства с использованием синтетических материалов увеличивают риск развития заболевания.
Олеогранулема
Второе мнение
Не уверены в правильности поставленного вам диагноза? Прочь сомнения! Приходите в «МедикСити» и бесплатно проконсультируйтесь у н.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Каранашев Артур Адамович
Кибец Сергей Анатольевич
Врач уролог-андролог, врач высшей категории
Максимов Максим Олегович
Заместитель главного врача по лечебной работе
Редько Роман Валерьевич
Кандидат медицинских наук, доцент
Олеогранулема – воспалительная реакция организма на попадание под кожу инородных тел, сопровождающаяся возникновением опухолевидных, доброкачественных узлов. Эта реакция может проявиться не сразу, а спустя несколько месяцев. Для развития олеогранулемы имеют большое значение индивидуальные особенности организма, эндокринные нарушения, травмы, инфекции (в том числе ИППП).
Выделяют 4 разновидности олеогранулем:
Расположение инъекционных, травматических и околовоспалительных олеогранулем привязано к месту инъекции, травмы и воспалительного процесса. Спонтанные олеогранулемы чаще всего появляются на руках и ногах, на плечах и области таза, иногда этот вид олеогранулем располагается симметрично с правой и левой стороны.
Лечение всех видов олеогранулем в МедикСити
Лечение всех видов олеогранулем в МедикСити
Лечение всех видов олеогранулем в МедикСити
Течение олеогранулем может быть различным:
Клиническая картина характеризуется множественными узлами и бляшками, круглой или овальной формы, различной величины, гладкой или бугристой поверхностью. Консистенция очагов плотная или хрящевая. Вначале опухоль безболезненна и бесцветна, но через несколько месяцев она неожиданно окрашивается в ярко-медный цвет и начинает сильно болеть. Гистологический анализ показывает гранулему с большим количеством жировых клеток в виде полостей (этим ткань чем-то напоминает швейцарский сыр). Возможно, хотя и редко преобразование в саркому.
Инъекционные олегранулемы
Инъекционные (искусственные) олеогранулемы возникают, когда человек делает себе инъекции под кожу в определенную часть тела для того, чтобы ее зрительно увеличить. В медицинской практике встречаются олеогранулемы кисти (образуются в результате вкапывания в тыльную часть руки масла или вазелина, чтобы рука выглядела более мужественно), олеогранулема ягодичной области. Довольно часто встречается олеогранулема полового члена.
Олеогранулема полового члена
Олеогранулема полового члена возникает как патологическая реакция организма на введение в кожу пениса вазелина, детского крема или каких-то твердых предметов (шарики, стержни) для утолщения «предмета мужской гордости», создания дополнительного объема и твердости. Подобные «процедуры» практикуются в замкнутых мужских группах (например, в местах лишения свободы) и проводятся самостоятельно или при помощи других далеких от медицины «специалистов» в антисанитарных условиях, что позволяет приравнивать их к самому настоящему членовредительству.
Олеогранулема диагностируется у мужчин от 20 до 50 лет, но чаще всего эта болезнь поражает молодых людей до 30 лет.
Различают 3 стадии заболевания олеогранулемы полового члена:
В клинической картине различается:
Симптомы олеогранулемы полового члена
В месте введения под кожу инородных веществ начинают появляться опухолевидные узлы различной величины и формы. Сначала они не отличаются по цвету от основной кожи и никак не беспокоят мужчину.
Через некоторое время образование начинает болеть, развивается лимфатический отек, половой член деформируется. Кожа полового члена склеивается с другими тканями. Это приводит к эректильной дисфункции.
Диагностика олеогранулемы полового члена
На приеме у уролога-андролога на основе жалоб пациента при визуальном осмотре и пальпировании области полового члена обнаруживаются уплотнения узлов и рубцовые изменения. Диагностика проводится с помощью УЗИ и УЗДГ полового члена, может понадобиться биопсия.
Олеогранулема молочной железы
Операция по увеличению груди может спровоцировать появление олеогранулемы молочной железы (липогранулемы).
После попадания инородного тела в ткани железы в организме человека начинает происходить защитная реакция. Появляется инфильтрат, состоящий из защитного ряда лимфоцитов и лейкоцитов, выделяется воспалительная жидкость (экссудация). Затем вокруг инфильтрата создается плотная грануляционная ткань. В дальнейшем ткань начинает капсулироваться, пропитывается кальцием и становится известковой. Это приводит к нарушению циркуляции крови и омертвению клеток. Появляется некроз тканей с кистозными полостями и развитие вторичной инфекции.
Если при грозных симптомах олеогранулемы молочной железы женщина и дальше не обращается к врачу, то начинается распад тканей, на поверхности образуются язвы и свищи с гноем и воспалительной жидкостью, которые не заживают.
Границы олеогранулемы молочной железы нечетки, контур неровный, это может создать сложности при диагностике.
Гигантская гранулема инородного тела в зоне лапаротомной раны как следствие инфицирования шовного материала
Закрытие операционной раны после вмешательств, выполняющихся через лапаротомный доступ, является исключительно важной частью операции. Несмотря на доминирующую в настоящее время концепцию закрытия раны «через все слои», по-прежнему во многих лечебных учреждениях применяется принцип послойного закрытия раны с отдельным ушиванием фасций, мышц, подкожной клетчатки и кожи. Мышцы, являясь волокнистой структурой, хорошо удерживаются в стянутом состоянии только в том случае, когда линия шва перпендикулярна линии миофибрилл. Подобная ситуация возникает при ушивании мышц, расслоенных в ходе оперативного доступа (трансректальный, косой переменный разрезы). При ушивании пересеченных мышц нить шва, наложенного вдоль волокон, легко прорезывается через ткань, нередко уже в процессе завязывания узла. Применение П-образных, Z-образных, 8-образных швов для сведения мышц по нашему мнению создает лишь иллюзию прочности ушитого слоя. Для надежной аппозиции и иммобилизации мышечного слоя в обязательном порядке следует захватывать в шов над- и подлежащие листки фасции или апоневроза, что достигается только при ушивании раны через все слои. При закрытии дефекта расслоенных мышц формируются отдельные мышечные швы из абсорбируемого монофиламентного или комплексного материала размером 2/0-0 со сроком потери прочности не менее 3 недель (например, Coated Vicryl, Biosyn, PGA, Polysorb, Safil) на колющей или колюще-режущей (типа Tapercut) игле в 3/8 окружности. Необходимость применения при ушивании мышц только абсорбируемого шовного материала, что особенно актуально при контаминированных и инфицированных операциях, позволим себе проиллюстрировать следующим клиническим примером.
Пациент З., 29 лет, поступил в отделение абдоминальной хирургии 18.02.2016 с жалобами на постоянные среднеинтенсивные тупые боли в правой подвздошной области без иррадиации, периодически – озноб. Боли указанной локализации и характера с прогрессивным нарастанием их интенсивности отмечает в течение последних трех суток, связывает их возникновения с эпизодом переохлаждения. Из анамнеза известно, что в декабре 2010 года больной перенес аппендэктомию по поводу флегмонозного аппендицита, послеоперационный период осложнился нагноением операционной раны. При осмотре: состояние средней тяжести, t 38,70C, определяется широкий послеоперационный рубец в правой подвздошной области, кожные покровы над ним не изменены; в проекции рубца пальпаторно выявлено глубокорасположенное, малоболезненное и малоподвижное объемное образование 10х5 см; других патологических симптомов при физикальном обследовании не выявлено; в общем анализе крови – лейкоцитоз 11х109/л с незначительным сдвигом формулы влево.
При ультразвуковом исследовании брюшной полости в правой подвздошной ямке определяется изоэхогенное образование 8х4 см с гипоэхогенными включениями, окруженное капсулой; определение экстра- или интраперитонеальной локализации образования оказалось затруднительным. При компьютерной томографии брюшной полости в правой подвздошной области, в тканях передней брюшной стенки наиболее вероятно – предбрюшинно определяется объемное образование 8,0х4,5 см с капсулой и очагами пониженной плотности. Клинический диагноз: Абсцедирующая гранулема послеоперационного рубца передней брюшной стенки, состояние после аппендэктомии; Сorpus alienum-?
В неотложном порядке больной был оперирован. После иссечения послеоперационного рубца кожи и подкожной клетчатки вскрыт апоневроз. В мышечном слое определяется плотное овоидное образование с неровной поверхностью, не связанное с париетальной брюшиной. Интраоперационный диагноз: Абсцедирующая межмышечная гранулема передней брюшной стенки. Произведено иссечение гранулемы в пределах здоровых тканей. Мышечно-апоневротический слой ушит непрерывным швом петлевой нитью PDS Plus 0; отдельные швы на подкожную клетчатку и непрерывный интрадермальный шов кожи нитью Monocryl Plus 3/0. Послеоперационный период протекал гладко, выписка на 4 сутки.
При макроскопическом исследовании операционного препарата выявлено, что образование представлено толстой (до 1 см) фиброзной капсулой, отграничивающей скопление до 10 мл сливкообразного гноя; в толще фиброзной капсулы выявлены две лавсановые лигатуры размером 2 с множественными узлами. При микроскопическом исследовании капсула образования представлена фиброзной тканью с включениями гигантских клеток инородных тел, на внутренней поверхности капсулы – картина гнойного воспаления. Заключительный клинический диагноз: Абсцедирующая межмышечная гранулема (лигатурный абсцесс) послеоперационного рубца передней брюшной стенки, состояние после аппендэктомии.
Приведенный клинический пример еще раз наглядно демонстрирует необходимость применения при ушивании мышц только абсорбируемого шовного материала, что особенно актуально при контаминированных и инфицированных операциях.