что такое горбатая левая почка
Трудности и ошибки ультразвуковой и рентгеновской диагностики псевдоопухолей почек
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Опухоли почек составляют 2-3% всех злокачественных новообразований. Наиболее часто они возникают в возрасте 40-60 лет. Среди всех опухолей почек в 80-90% отмечается почечно-клеточный рак. В последние годы вероятность его обнаружения возрастает, что связано как с ростом числа всех злокачественных образований, так и с ранней доклинической диагностикой. Распознать злокачественные образования, прежде всего, позволяют постоянно совершенствующиеся и широко применяющиеся ультразвуковые исследования почек.
В литературе часто встречаются публикации, посвященные ошибкам не только ультразвуковой, но и других методов лучевой диагностики. Существует точка зрения, что до 7-9% всех объемных процессов в почках не могут быть дифференцированы до операций по поводу кист, опухолей, абсцессов и т.д. [6]. Картину опухоли почки при ультразвуковых и других лучевых методах диагностики могут симулировать многие процессы. Среди них: разнообразные аномалии почек; «сложные» или смешанные кисты; острые и хронические неспецифические воспалительные процессы (карбункул, абсцесс, хронический, в том числе ксантогранулематозный пиелонефрит); специфические воспалительные процессы (туберкулез, сифилис, грибковые поражения почек); изменения в почках при лейкозах и лимфомах, в том числе и при ВИЧ-инфекции; инфаркты почки; организовавшиеся гематомы и другие причины.
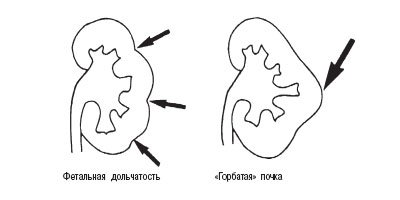
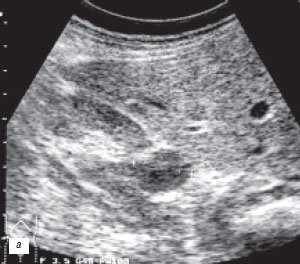
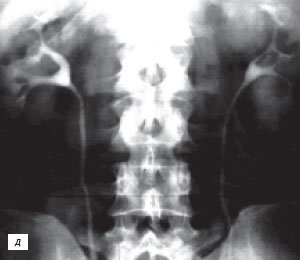
В данном сообщении речь пойдет только об аномалиях почек, которые в литературе определяются термином псевдоопухоли [7]. При них клинические проявления почти всегда отсутствуют или определяются сопутствующими заболеваниями, а установление правильного диагноза возможно только методами лучевой диагностики (рис. 1).
а) Фетальная долчатость, «горбатая» почка.
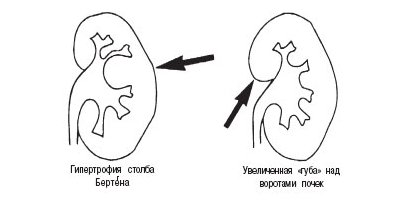
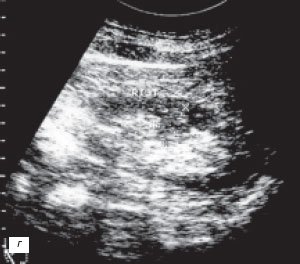
б) Гипертрофия столба Бертена, увеличенная «губа» над воротами почек.
Материалы и методы
Результаты исследований
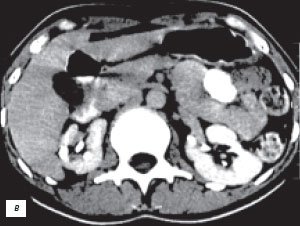
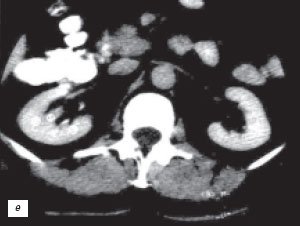
б) Серия компьютерных томограмм.
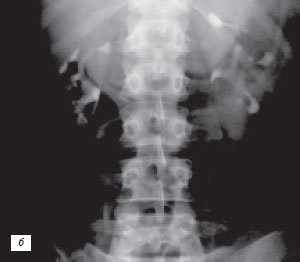
У 2 (1,2%) больных отмечена увеличенная «губа» над воротами почки (рис. 3а-в).
б) Экскреторная урограмма.
в) КТ с контрастным усилением.
д) Экскреторная урограмма.
е) КТ с контрастным усилением.
В проведении дифференциальной диагностики псевдоопухолей и опухолей почек нуждалось 37 (21%) пациентов. С этой целью проводились, прежде всего, повторные «нацеленные» УЗ-сканирования с использованием различных дополнительных ультразвуковых методик в условиях урологической клиники, а также других методов лучевой диагностики, указанных выше. Только у одного пациента с псевдоопухолью почки для исключения диагноза опухоли произведена эксплоративная люмботомия с интраоперационной биопсией под ультразвуковым контролем. У остальных 36 больных диагноз псевдоопухолей почек был подтвержден с помощью лучевых исследований и ультразвукового мониторинга.
Трудности и ошибки лучевой диагностики при псевдоопухолях почек обычно возникали на первых догоспитальных этапах диагностики. У 34 ( 92%) пациентов они были связаны как с объективными трудностями трактовки необычных эхографических данных, так и их неправильной трактовкой из-за недостаточной квалификации специалистов и сравнительно низкого уровня диагностической аппаратуры. У 3(8%) пациентов отмечены ошибочная трактовка данных рентгеновской компьютерной томографии, когда было отмечено расхождение их с данными повторных УЗ-сканирований и рентгеновской компьютерной томографии в урологической клинике.
Обсуждение
Одна из самых частых причин, симулирующих опухоль почки при ультразвуковом исследовании, так называемая псевдоопухоль, в литературе наиболее часто определяется термином гипертрофия столба Бертена.
Все элементы «перемычки» являются нормальной тканью паренхимы без признаков гипертрофии или дисплазии. Они представляют собой удвоение нормального коркового вещества почки или добавочный слой его, расположенный латеральнее чашечек [7]. Последний является вариантом анатомического строения паренхимы, в частности, кортикомедуллярных взаимоотношений паренхимы и синуса почки [12]. Наиболее четко они могут прослеживаться на ультразвуковых и на компьютерно-томографических срезах почки [9, 11-15].
Отсутствие гипертрофии или дисплазии паренхимы при так называемой гипертрофии столбов Бертена или «перемычках» паренхимы подтвердили и проведенные гистологические исследования биопсийного материала у одного больного с «перемычками» паренхимы, принимавшимися до эксплоративной люмботомии за опухоль почки, а также у двух пациентов при морфологическом исследовании почек, удаленных по поводу сочетания в одной почке опухоли и псевдоопухоли («перемычки» паренхимы).
В связи с этим, на наш взгляд, наиболее часто встречающийся в литературе, термин гипертрофия столбов Бертена не отражает морфологической сути субстрата. Поэтому мы так же, как и ряд авторов [9, 11, 12] считаем, что более правильным является термин «перемычка» паренхимы. Впервые в отечественной литературе по ультразвуковой диагностике он применен нами в 1991 г. [16]. Необходимо отметить, что термин «перемычка» паренхимы имел в литературе и другие названия (таблица ) [11].
| Происхождение или природа ткани | Термины | Авторы |
|---|---|---|
| Гипертрофированная или необычно широкая ткань | Гипертрофированный столб Бертена | Lafortune M et al., 1986 Wolfman NT et al., 1991 Leekman RN et al., 1983 |
| Фокальная кортикальная гиперплазия | Popky GL et al., 1969 | |
| Широкая аркада | Hodson CJ et al., 1982 | |
| Неправильно расположенная или перемещенная ткань | Лобарный дисморфизм | Carghi A et al., 1971 Dacie JE, 1976 |
| Неправильное положение почечной доли | Carghi A et al., 1971 | |
| Складки кортикальной массы | King MC et al., 1968 | |
| «Почка» в пределах почки | Hodson CJ et al., 1982 | |
| Кортикальная инвагинация и пролабирование столбов Бертена | Lopez FA, 1972 | |
| Масса или псевдомасса | Почечный псевдотумор | Felson B et al., 1969 Lopez FA, 1972 |
| Гломерулярная зона псевдотумора | Hartman GW et al., 1969 | |
| Почечно-кортикальный узелок | Wolfman NT et al., 1991 | |
| Первичный кортикальный узелок | Thornbury JR et al., 1980 | |
| Интермедиальная кортикальная масса | Netter F et al., 1979 | |
| Эмбриональная аномалия | Аберрантная долька почечной ткани | Meaney TF, 1969 |
| Доброкачественная кортикальная «цезура» | Flynn VJ et al., 1972 | |
| Кортикальный островок почки | Flynn VJ et al., 1972 | |
| Развившаяся (совершенная) аномалия | Несвершившаяся попытка дупликации почечной паренхимы | Dacie JE, 1976 |
| Сверхкомплектная доля | Добавочная почечная доля | Palma LD et al., 1990 |
Многолетний опыт экскреторной урографии показал, что чашечно-лоханочные системы имеют крайне большое количество вариантов строения. Они практически индивидуальны не только для каждого человека, но и для левой и правой почек у одного субъекта. С развитием и все более широким использованием УЗИ и РКТ, позволяющим прослеживать как внутренние, так и наружные контуры паренхимы почек, на наш взгляд, аналогичное положение складывается и в отношении вариантов анатомического строения паренхимы почек. Сопоставление эхо- и компьютерно-томографических данных с урографическими при различных вариантах псевдоопухолей почек показало, что между анатомическим строением паренхимы и чашечно-лоханочных систем почек имеется взаимосвязь. Она выражается в конгруэнтности медиального контура паренхимы в эхо- или компьютерно-томографическом изображении с латеральным контуром чашечно-лоханочных систем, условно проведенным на экскреторных урограммах или на компьютерных томограммах с контрастным усилением [4, 17, 18]. Этот симптом прослеживается при обычном строении паренхимы и чашечно-лоханочных систем, а также при «перемычке» паренхимы почки, предсталяющей собой вариант анатомического строения. При опухоли почки, являющейся приобретенным патологическим процессом, конгруэнтность контуров паренхимы и чашечно-лоханочных систем почек нарушается (рис. 4).
Рис. 4. Симптом конгруэнтности контуров паренхимы и чашечно-лоханочной системы почки при неполной «перемычке» паренхимы (объяснение в тексте).
Выводы
Таким образом, впервые выявленные при УЗИ типичные эхографические картины «перемычки» паренхимы почки, «горбатой» почки и увеличенной «губы» над воротами почки без признаков расширения чашечно-лоханочных систем не требуют дальнейшего обследования.
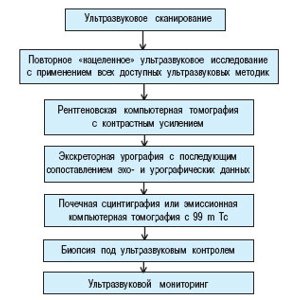
При необходимости дифференциальной диагностики псевдоопухолей и опухолей почек, которая потребовалась у 37(21%) пациентов, мы предлагаем следующий алгоритм их диагностики (рис. 5).
Рис. 5. Алгоритм лучевой диагностики при псевдоопухоли почки.
Литература
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Гидронефроз почек, стадии заболевания, основные симптомы и методы лечения гидронефроза – статьи о здоровье
Оглавление
Гидронефроз является заболеванием, при котором постепенно расширяется комплекс. Его провоцирует нарушение оттока мочи по причинам, без адекватного лечения это приводит к гибели почки. Гидронефроз – заболевание, которое диагностируют у пациентов различного возраста. При этом развитию патологии больше всего подвержены молодые люди в возрасте от 25 до 35 лет.
Разберемся, что такое гидронефроз почек у взрослых и детей и как лечится это заболевание.
Причины развития
К развитию патологии могут приводить следующие факторы:
Виды заболевания
В первом случае комплекс поражается только с одной стороны, во втором – с двух. Одностороннее поражение обычно возникает на фоне врожденного сужения, конфликта с аномальными сосудами почек, а также мочекаменной болезни. Причиной двустороннего процесса могут стать камни, опухоли или аденома простаты.
Стадии
Выделяют 3 стадии гидронефроза почек:
Как лечить гидронефроз почки на той или иной стадии, знает врач. Пациенту важно лишь как можно скорее обратиться к специалисту. При ранней диагностике шансы на полное выздоровление являются самыми высокими!
Основные симптомы
Большая часть пациентов жалуется на следующие проявления гидронефроза:
Чем более запущенной является болезнь, тем более выраженными становятся ее симптомы.
Важно! Температура тела повышается тогда, когда заболевание сопровождается инфекционным поражением. В этом случае очень важно провести незамедлительную терапию.
Также симптомами гидронефроза могут быть вздутие живота, постоянная тошнота и сильная рвота, повышенная утомляемость со сниженной работоспособностью.
У детей к признакам заболевания относят:
Как и взрослые, дети жалуются на слабость, головные боли, тошноту. Родителям следует обратить пристальное внимание на здоровье ребенка в том случае, если он отказывается от любимой еды, игр, прогулок, становится вялым и много спит.
Диагностика
Грамотное лечение гидронефроза почки у взрослого или ребенка невозможно без качественного комплексного обследования. Только оно позволяет определить тип заболевания, степень поражения органов и другие особенности патологии.
Методы лечения
Терапию следует начинать как можно раньше. Осуществляться она может двумя основными методами: медикаментозным и хирургическим. Выбор методики делается исключительно врачом. При этом специалист учитывает целый ряд факторов, в числе которых: степень развития заболевания, функциональность органа, возраст и другие индивидуальные особенности пациента, причина гидронефроза и др.
Такое лечение направлено на устранение болевых ощущений, а также на борьбу с инфекцией и предотвращение осложнений. Очень важно не допустить развития мочекаменной болезни и почечной недостаточности.
Врачи могут назначать препараты следующих групп:
Важно! Следует понимать, что в большинстве случаев консервативная терапия не позволяет избавиться от причины заболевания. Она направлена только на устранение симптомов и не допускает хронизации патологии.
Операции проводятся с целью обеспечения нормального оттока мочи и функционирования почки.
При серьезных нарушениях, спровоцированных затрудненным оттоком мочи, проводят:
Важно! Обе эти меры являются временными. Они только обеспечивают нормальный отток мочи, но не справляются с причиной гидронефроза.
Патология устраняется исключительно оперативным путем.
Сегодня могут проводиться:
Опытные врачи, владеющие современными методиками работы, стараются проводить вмешательства малоинвазивными способами. Это позволяет снизить риски возникновения различных осложнений и сократить период реабилитации пациента. Особое внимание уделяется органосохраняющим технологиям.
Вмешательства направлены на пластику лоханки или мочеточника, удаление новообразований, дробление камней или их изъятие из органов и полостей. Если во время обследования выясняют, что работа почки частично или полностью нарушена, могут проводить операции, направленные на ее удаление.
Важно! Даже после удаления почки пациент может вернуться к привычной жизни (с некоторыми ограничениями в физической активности и питании).
Преимущества обращения в МЕДСИ
Признаки гидронефроза почек у взрослых
Гидронефроз еще называют водянкой почки, поскольку при таком заболевании нарушается отток мочи в области чашечки и лоханки органов. В результате эти части почек расширяются, что в итоге может привести к необратимым изменениям (атрофии) тканей этих парных органов. Гидронефроз часто развивается на фоне мочекаменной болезни, опухолей почек, травм мочевыводящей системы и других заболеваний. Повреждение чашечки и лоханки почек вызывает у человека характерные симптомы гидронефроза.
Особенности протекания гидронефроза
Гидронефроз считают одним из частых урологических заболеваний у детей раннего возраста. Но взрослые тоже сталкиваются с такой проблемой, особенно в возрасте старше 60 лет. Среди таких пациентов чаще всего встречаются мужчины. В группу риска также попадают беременные женщины.
Особенность гидронефроза в том, что на ранней стадии заболевание не вызывает серьезных нарушений. Лишь в отдельных случаях могут наблюдаться почечная колика, учащенное мочеиспускание и ощущение тяжести со стороны пораженной почки. Уже по мере развития заболевания появляется ноющая тупая боль в области поясницы. Симптомы гидронефроза левой и правой почки у взрослого практически неотличимы. Исключение составляет только боль, возникающая со стороны пораженного органа.
Симптомы гидронефроза почки
При гидронефрозе происходит застой мочи, из-за чего почечные лоханки и чашечки растягиваются, ведь в них накапливается жидкость. Это приводит к увеличению объема самих почек и снижению их функции на 30-40%. На фоне этого наблюдается рост артериального давления, которое при прогрессировании болезни становится постоянно повышенным. Дополнительно человек страдает от утренних почечных отеков. На поздней стадии они наблюдаются не только в области глаз, но и по всему телу.
Другие характерные признаки гидронефроза почки у взрослых:
Не менее значимую группу симптомов гидронефроза у взрослых составляют расстройства мочеиспускания. Они могут проявляться в виде уменьшения объема выделяемой мочи, что объясняется нарушением ее оттока. Выделяемая моча приобретает темный мутный оттенок.
Первичный и вторичный гидронефроз
Признаки вторичного и первичного гидронефроза мало различимы. Первичная форма заболевания носит врожденный характер и связана с аномалией лоханки, ткани почки или мочеточника. Вторичный гидронефроз – приобретенный, и развивается как осложнение на фоне других заболеваний. Разница в симптомах заключается в том, что при первичной форме они возникают в детском возрасте, а при вторичной – в любом возрасте, когда возникло основное заболевание, вызвавшее проблемы с оттоком мочи.
Признаки гидронефроза на УЗИ
Часто признаки гидронефроза обнаруживают на УЗИ, которое проводят дополнительно для более точного выяснения причины заболевания. На УЗИ обнаруживают расширения лоханки почек, которые дают увеличение органа на 15-20% от исходного размера. На более поздних стадиях органы могут быть увеличены почти в 2 раза. Они представляют собой комплекс многокамерных полостей, в которых прослеживается жидкость.
Записаться на прием к урологу
Если вы обнаружили у себя один или несколько признаков гидронефроза, обратитесь в наш Государственный центр урологии. Предлагаем вам записаться на прием к урологу в удобное время. В нашей клинике вы можете пройти диагностику и лечение гидронефроза бесплатно в рамках программы ОМС. Чем раньше будет подтверждено заболевание, тем более эффективной будет терапия. Не менее важно вовремя обратиться к врачу, поскольку это снижает риск возникновения осложнений и в целом улучшает прогноз на выздоровление.
По будням Вы можете попасть на прием к урологу в день обращения.
Акопян Гагик Нерсесович – профессор, доктор медицинских наук, онколог, уролог в Москве
Прием ведет врач высшей категории, уролог, онколог, доктор медицинских наук, профессор. Автор более 100 научных работ.
Онкоурологический стаж – более 15 лет. Помогает мужчинам и женщинам решать урологические и онкоурологические проблемы.
Проводит диагностику, лечение и сложные операции при таких диагнозах, как:
Если не дают покоя затрудненное или учащенное мочеиспускание, боль в поясничной области, кровь в моче, а также другие симптомы, обратитесь за помощью к врачу урологу.
* Если вы планируете обследоваться сразу после встречи с врачом, отправляйтесь в клинику с наполненным мочевым пузырем.
Чтобы встреча с врачом прошла максимально эффективно, подготовьтесь к первичной консультации
Записаться на прием к урологу в Москве можно несколькими способами:
Запись на прием
В будний день мы сможем назначить вам консультацию уже через несколько часов после обращения.
Почки. Норма и патология
О том, что такое почки и зачем они нужны в нашем организме, хотя бы в общих чертах известно, наверное, каждому. Несколько хуже мы, неспециалисты, разбираемся в строении почек; впрочем, о лоханках, клубочках и канальцах тоже слышали многие, как слышали что-то и о методе гемодиализа, т.е. об аппарате «искусственная почка». Еще сложнее разобраться в почечных болезнях, поскольку в отношении далеко не всех нефрологических заболеваний на сегодняшний день окончательно прояснены причины возникновения (этиология) и механизмы развития (патогенез). Но в любом случае будет не лишне освежить в памяти базовые сведения об этом удивительном органе, его значении и тех опасностях, которые ему угрожают, – учитывая, что любые проблемы с почками автоматически становятся серьезной проблемой для всего организма в целом.
Строение
Почки представляют собой парный орган экскреторной (выделительной) системы, который в силу внешнего сходства чаще всего сравнивают с фасолиной или бобом. Однако размерами почка значительно больше: если усреднить индивидуальные вариации, то габариты почки взрослого человека составляют примерно 11 х 3,5 х 5,5 см, масса от 120 до 200 г. Расположены почки в забрюшинном пространстве, у задней брюшной стенки, по обе стороны от позвоночного столба, обычно на границе поясничного и грудного отделов. Асимметрия висцерального пространства (анатомического устройства и взаимного расположения внутренних органов) обусловливает несколько более высокое положение левой почки над правой; кроме того, левая почка немного больше.
Оболочкой почки служит жировая ткань, под которой имеется слой плотной соединительной ткани (фиброзная капсула). В вогнутую, углубленную часть «фасолины» (почечные ворота), входит почечная ножка – сложный жгут, содержащий систему кровоснабжения (подводящая кровь почечная артерия и отводящая вена), иннервирующие почку нервы, лимфатические протоки, а также устье-лоханку (полость, куда выходят открытые чашечки выводных сосочковых протоков) и мочеточник – узкий трубчатый канал, уходящий вниз к мочевому пузырю. В совокупности почечное ложе (внешняя соединительнотканная фасция), ножка, жировая и фиброзная оболочки обеспечивают целостность, фиксацию и относительную неподвижность почки, – по крайней мере, в норме она должна оставаться в пределах отведенного ей пространства и в вертикальной ориентации, где выделяют верхний и нижний полюсы. В разрезе почка имеет сложную структуру: различается темный красно-коричневый корковый слой и светло-серый мозговой, глубинный. Мозговой слой образован дренажными элементами пирамидальной формы (число почечных пирамид варьирует от 8-10 до 20-24), которые через малые и большие чашечки открываются в лоханку.
Паренхиматозной, – т.е. основной, функциональной, специализированной, – структурной единицей почки является нефрон (подобно клеткам-гепатоцитам в печени или сердечным мышечным кардиоцитам). Однако нефрон – не клетка; по сути, это орган, орган многоклеточный и очень сложно устроенный, несмотря на микроскопические размеры (идеально здоровая человеческая почка содержит от одного до двух миллионов непрерывно функционирующих нефронов). Собственные названия составляющих нефрона, – капсула Шумлянского-Боумена, петля Генле и т.д., – запоминать или записывать сейчас не станем. Нам важнее понимать, что «знаменитый» почечный клубочек представляет собой сплетение микрокапилляров, где начинается первичная фильтрация кровяной плазмы. Часто (и правомерно) используется термин «ультрафильтрация»: мембранные поры клубочкового фильтра настолько малы, что протеиновые макромолекулы они не пропускают, сепарируя их от необходимых организму аминокислот (белковых составляющих), а также от воды, глюкозы, электролитных ионов, полезных низкомолекулярных соединений, – что и усваивается по мере транспорта первичной мочи по канальцам «к выходу» из почки.
Не менее знаменитые почечные канальцы, проксимальные и дистальные (соотв., ближайшие и удаленные) выводят в почечные чашечки уже вторичную, окончательную мочу, содержащую концентрированные шлаковые продукты метаболизма. Из почечной лоханки она поступает в мочеточник, далее – в накопительный мочевой пузырь, откуда известным способом исторгается через уретру вовне.
Функции
Основная задача почки – фильтрация крови, что включает обратный захват полезных веществ и выведение с мочой бесполезных, избыточных, вредных, токсичных соединений (кетоновых, аммиачных и мн.др.). Например, аммиак, источник азота в организме, сам по себе является высоко ядовитым и действует на живые ткани крайне разрушительно, поэтому его приходится преобразовывать в не столь опасную мочевину, – конечный продукт белкового распада, – и выводить их организма.
Однако экскреторной функцией задачи почек не ограничиваются. Говоря технически, это многофункциональное устройство, которое задействовано также в поддержании кислотно-щелочного и водно-солевого баланса, в обмене веществ и даже в нейрогуморальной регуляции. Иными словами, почка представляет собой еще и эндокринную железу, – которая, как и другие железы внутренней секреции, вырабатывает несколько биоактивных веществ-регуляторов. В частности, гормон ренин регулирует секреторную активность надпочечников и посредством каскадных биохимических реакций участвует в обеспечении нормального артериального давления (отсюда широко известная гипертензия «от почек» при многих нефрологических заболеваниях), а эритропоэтин (гемопоэтин) стимулирует продукцию красных кровяных телец.
По поводу ренина сделаем лингвистическую ремарку: все медицинские термины, начинающиеся как с «нефро-», так и с «рено-», равноценно указывают на почки; разница лишь в том, что первый корень греческий, а второй латинский.
Патология почек
Принимая во внимание многофункциональность и чрезвычайную сложность почек (здесь мы рассматриваем, конечно, очень упрощенную модель), этот парный орган просто обречен на уязвимость. Почки крайне болезненно реагируют, в частности, на ушибы, на систематическую интоксикацию (скажем, пивную) и диетологические перекосы в сторону острой пищи, на обменные нарушения и ряд соматических заболеваний. Отдельную обширную группу составляют почечные воспалительные процессы – по своей этиологии они могут носить инфекционный, аутоиммунный или сочетанный характер. Смертельно опасен вовремя не диагностированный рак почки (обычно карцинома).
К наиболее распространенной патологии почек относятся воспаления: пиелонефрит и гломерулонефрит, а также мочекаменная болезнь, или нефролитиаз.
Главная беда заключается в том, что при дегенерации и отмирании нефронов их запас не пополняется. И если расхожая поговорка «Нервные клетки не восстанавливаются!» верна лишь отчасти, то погибшие нефроны не восстанавливаются точно, и в течение жизни их количество постоянно сокращается.
Эпидемиологические сводки свидетельствуют о достоверном учащении нефрологических заболеваний в последние десятилетия; эта устойчивая статистическая тенденция однозначно связана с образом жизни и питания современного человека, ненормальным режимом потребления жидкости, самоубийственными привычками (скажем уж прямо: зависимостями), экологическими факторами, бесконтрольным приемом медикаментов.
Патологические процессы в почках коварны тем, что до определенного момента могут протекать латентно, бессимптомно, – но затем почечная недостаточность быстро приобретает системный характер (задержка жидкости в организме, общая интоксикация, ацидоз, т.е. смещение рН среды в кислотную сторону, стойкая гипертония и мн.др.), а в острых формах стремительно прогрессирует и при отсутствии адекватной помощи становится фатальной. Большинство нефрологических заболеваний обусловливают интенсивный болевой синдром (одна почечная колика чего стоит), требуют длительного и дорогостоящего лечения. Необратимость дегенерации, атрофии, некроза почечной паренхимы на сегодняшний день оставляет лишь два радикальных выбора: пересадка почки (не случайно это самая частая трансплантологическая операция в мире) или применение аппаратуры гемодиализа, т.е. внешней фильтрации крови. То и другое сопряжено с массой колоссальных сложностей.
Не понимать все это, не пытаться внести хотя бы минимальные защитно-профилактические коррективы в свое существование – очень опасно и неразумно. Почки относятся к числу тех органов, которые беречь надо, увы, смолоду. Беречь и защищать, в том числе, от собственного табачно-алкогольного безволия, кулинарно-потребительского слабодушия, аптечно-медикаментозной безответственности и сексуально-инфекционной беспечности. Но если уж заболело или что-то нарушилось в мочевыводящей системе – умнее всего бежать к врачу сразу же. Само не пройдет.