что такое гомогенный сигнал
МРТ малого таза в диагностике заболеваний предстательной железы
МРТ малого таза в диагностике заболеваний предстательной железы
В диагностике заболеваний предстательной железы роль МРТ особенно велика. В экономически развитых странах рак простаты в структуре онкологических заболеваний занимает одно из первых мест, поэтому интерес к методикам его раннего выявления особенно велик.
МРТ метод чаще всего используется для выявления и дифференциальной диагностики рака простаты, а также для диагностики других заболеваний предстательной железы и семенных пузырьков.
Рассмотрим некоторые заболевания предстательной железы и семенных пузырьков, выявляемые при МРТ исследовании малого таза:
1. Доброкачественная гиперплазия предстательной железы
Это аденоматозное увеличение переходной зоны предстательной железы. Как правило встречается у мужчин старше 50 лет, наиболее часто прогрессирует с течением времени. Клинически проявляется дизурическими явлениями, ослаблением струи мочи, хронической задержкой мочи.
Редко является причиной развития рака простаты.
а) Т2-tra б) Т2-sag
Хорошо визуализируется зональная анатомия простаты, выраженная гиперплазия переходной зоны неоднородной структуры, компрессия периферической зоны на этом фоне. Переходная зона вдается в просвет мочевого пузыря (б).
2. Рак предстательной железы.
Частота встречаемости увеличивается с возрастом. Скрининг, включающий определение уровня PSA и пальцевое ректальное исследование предстательной железы необходимо начинать с 50 лет.
а) Т2-аксиальное изображение б) Т2-корональное изображение.
Муж., 62 лет. Верифицированный рак простаты. В заднее-латеральных отделах периферической зоны левой доли железы (на границе центральной и апикальной частей простаты) визуализируется участок патологически пониженного МР-сигнала. Целостной капсулы железы сохранена (стадия Т2а).
Т2-ВИ, аксиальная плоскость. Са (саncer)-мелкий очаг патологически пониженного МР-сигнала.
Определяется участок патологически пониженного МР-сигнала в периферической зоне левой доли простаты (центральная часть железы). При этом визуализируется нарушение целостности капсулы предстательной железы (Т3а стадия).
а)Т2-cor б)Т2-tra в) Т1FS din+С
Определяется больших размеров опухоль правой доли предстательной железы с инвазией ее капсулы, распространением на парапростатическую клетчатку (стрелки). При внутривенном динамическом контрастировании (в) в артериальную фазу определяется выраженное, диффузно неоднородное усиление ткани опухоли.
а) Т2-аксиальное изображение б) Т2-корональное изображение
Определяется опухоль левой доли предстательное железы с признаками распространение на основание левого семенного пузырька (стрелки, б).
3. Острый простатит.
Острый простатит представляет собой острый воспалительный процесс в предстательной железе, характеризующийся признаками общей интоксикации, болями в промежности и паховой области, а также болезненными ощущениями при опорожнении мочевого пузыря и частыми позывами к мочеиспусканию (особенно в ночное время). Болевой синдром ведет к затруднению мочеиспускания, иногда до острой задержки мочи.
В отдельных случаях возможны беловатые или бесцветные гнойные выделения из уретры.
Муж., 45 лет. Острый простатит. На представленных томограммах в Т2-ВИ аксиальная плоскость (а) и Т2 с жироподавлением в корональной плоскости определяется увеличение в объеме периферической зоны, ее отечность.
4. Абсцесс простаты.
Причиной формирования абсцесса предстательной железы являются патогенные бактерии, вызвавшие развитие простатита, а в случае гематогенного абсцесса – бактерии, способствовавшие развитию основного очага инфекции в организме.
Выделяют следующие формы абсцесса предстательной железы:
Для абсцесса предстательной железы характерны все симптомы простатита, но в большей степени выраженности. Общее состояние тяжелое, температура высокая с ознобом, тахикардия, обильное потоотделение. Характерна резкая, пульсирующая, односторонняя (т.к. абсцесс чаще поражает изолированно одну из сторон органа), иррадиирующая в прямую кишку боль. Болевой синдром приводит к затруднению дефекации и мочеиспускания, в том числе острой задержке мочи. В случае прорыва абсцесса отмечается помутнение мочи, либо наличие гноя в кале.
а) Т2-tra б) T1-tra+С в)DW
На Т2-аксиальном изображении (а) определятся неправильно округлой формы очаг повышенной интенсивности МР-сигнала в центральной зоне левой доли предстательной железы. При внутривенном контрастировании (б) отмечается периферическое усиление данного очага (капсулы), с неконтрастирующимися центральными отделами. На диффузионно-взвешенном изображении определяются признаки ограничения диффузии от данного полостного образования (абсцесс).
5. Агенезия семенного пузырька.
Рис. 35. Мужчина, 31 год с бесплодием. На Т2-аксиальном изображении определяется отсутствие левого семенного пузырька при наличии левого семявыносящего протока (стрелки).
6. Аутосомно-доминантный поликистоз почек и семенных пузырьков.
Наличие кист в семенных пузырьках при аутосомно-доминантном поликистозе почек имеет большую клиническую значимость. При УЗИ данная патология может быть ошибочно интерпретирована как кисты простаты.
Клиническая картина поликистоза может включать в себя гемоспермию.
На представленных Т2-ВИ с жироподавлением определяются билатеральные кисты семенных пузырьков (а, аксиальная плоскость) и увеличение почек за счет множественных кист (б, фронтальная плоскость).
Рис. 37. а)Т1-tra FS б) Т2-tra в) T1-tra+контраст
Мужчина, 31 год. Гематурия. Определяется полостное включение неправильно овальной формы в проекции левого семенного пузырька, имеющее сигнальные характеристики отличные от жидкости (гиперинтенсивный МР-сигнал в Т1-ВИ, а – признак кровоизлияния). При внутривенном контрастировании (с) не отмечается периферического усиления, что говорит об отсутствии инфицирования кисты.
7. Нагноившаяся киста левого семенного пузырька.
Рис. 38 а) Т1-tra+С б) Т1-cor+С
Мужчина, 78 лет. В проекции левого семенного пузырька определяется кистозное включение не бугристыми контурами и признаками периферического контрастирования капсулы (нагноившаяся киста-абсцесс).
8. Киста Мюллерова протока.
Киста Мюллерова протока чаще встречается у мальчков с гипоспадией и у интерсексуалов. Размеры значительно варьируют. Клинически зачастую никак себя не проявляют, но в некоторых случаях могут возникать неприятные ощущения в промежности, дизурия, гематурия, задержка мочи, инфекции мочевых путей, эпидидимит, олигоспермия.
Рис. 38. Мужчина, 72 лет с раком простаты. Больших размеров киста Мюллерова протока. Видно жидкостное включение между прямой кишкой и простатой по средней линии. Для такой кисты типична локализация по средней линии, что позволяет дифференцировать ее от кисты семенных пузырьков.
9. Везикулит.
Рис. 40 а)Т2-tra б) Т1-tra +контраст
Мужчина, 34 лет с гематоспермией. Преконтрастные Т2-ВИ (а) и постконтрастные Т1-ВИ изображения (б) в аксиальной плоскости демонстрируют диффузное утолщение стенок семенных пузырьков, неоднородность их внутренней структуры.
Магнитно-резонансная томография – диагностика и лечение
Впервые об МРТ заговорили в конце XX века, правда, называлась сначала методика ЯМР – ядерно-магнитный резонанс. Впоследствии, по мере совершенствования технологии, название сменили на МРТ – магнитно-резонансная томография.
В XXI веке, диагностика патологии головного мозга без МРТ немыслима. Наиболее продвинутый вариант – фМРТ или функциональная МРТ. Он позволяет оценить не только органические, анатомические изменения в нервной ткани, но и предоставляет сведения о функции интересующих отделов мозга.
Историческая справка
К практической медицине, открытый Раби, «метод магнитного резонансного детектирования», адаптировали только в 1971 году. В Бруклинском медицинском центре, США. Физик Raymond Damadian, экспериментируя на крысах, обнаружил различия между нормальными и опухолевыми тканями при магнитном резонансе.
Физическое обоснование метода
В обычном состоянии, магнитное поле атома равно нулю: положительный заряд протонов уравновешивается отрицательным зарядом электронов.
Но когда атомы попадают в сильное магнитное поле и облучаются радиочастотным импульсом, заряд протонов меняется. У части из них, энергии становится больше, чем в покое. После того, как радиочастотный импульс отключают, накопленная «излишняя» энергия высвобождается. И эти импульсы, переход ядер атомов с повышенного энергетического уровня на обычный, можно улавливать.
Чем молекула больше, тем медленнее она накапливает и высвобождает кинетическую энергию. Разница исчисляется микросекундами и их долями, однако специальная аппаратура способна зафиксировать эту разницу во времени. Главное – чтоб было с чем сравнивать, эталонный показатель.
Таким образцом выбрали воду. Она есть в человеческом теле везде. А ее молекулы в любой ткани дают одинаковое время т.н. продольной релаксации.
Степень содержания воды в тканях, а также молекулярный спектр входящих в их состав веществ и определяет, в упрощенном варианте, физическую основу метода ЯМР или МРТ.
Полученные данные суммируются, обрабатываются компьютером и отображаются на экране монитора. Изображение состоит из пикселов, которые являются единицей изображения. Яркость пиксела пропорциональна вокселу – степени магнетизации в данной единице объема. Комбинация пикселов на экране монитора образует изображение. Характеристики картинки зависят от того, сколько воды имеется в той или иной ткани.
Кроме того, применение специальных контрастов на основе парамагнитных ионов, повышает разрешающую способность методики, способствует лучшей визуализации и дифференцировке тканей.
Контрастирование
Преимуществом МР-томографии является то, что она предоставляет изображение интересующего отдела организма без необходимости в изменении положения тела.
Сейчас в качестве основы для контраста применяется редкоземельный металл – гадолиний. Чтоб сделать его нетоксичным для человека, синтезируют хелатный комплекс гадолиния с производными этилендиаминтетрауксусной кислоты (с диэтилентриаминпентауксусной кислотой).
Контраст вводится внутривенно. Стандартная дозировка составляет 0,1 ммоль/кг. Оптимальное контрастирование наблюдается на Т1-взвешенных снимках.
Диагностические возможности
Изначально, МРТ показывало статичную анатомическую картинку. По аналогии с КТ, но с лучшей дифференцировкой мягких тканей.
С 80-х годов в медицинскую практику внедрена диффузно-взвешенная МРТ, позволяющая оценивать процессы диффузии воды в тканях. Эта методика нашла применение как в плане обнаружения ишемии, так и касательно любых функциональных аномалий.
В основе методики лежит разница магнитных свойств окси и дезоксигемоглобина, а также – изменение магнитных свойств ткани вследствие разного кровенаполнения. Неврологам, фМРТ позволяет оценивать функциональное состояние ткани головного мозга.
Конкурентом, функциональной МРТ сичтается ПЭТ. Для этой методики требуется использовать токсичиные и дорогие радиоизотопные фармпрепараты.
Магнитно-резонансная тотмография является неинвазивной, обладает минимальным списком противопоказаний. Функциональную МРТ можно повторять неоднократно, что делает ее отличным инструментом для мониторинга больного.
Ишемический инсульт
Прямыми признаками гипоксии мозга считаются изменение коэффициента диффузии интенсивности сигнала в отдельных (пораженных), участках и признаки отека. К косвенным относят изменение просвета сосудов.
К снижению коэффициента наблюдаемой диффузии приводит расстройство метаболизма тканей в условиях кислородного голодания. Второй фактор – снижение температуры в этой области.
Ранние признаки
Первые признаки острой ишемии, на МРТ, появляются через 6 – 8 часов. Фактически у всех пациентов, к концу суток, повышается интенсивность сигнала в области поражения при в режиме Т2.
Вначале очаг имеет гетерогенную структуру и нечеткие границы. На 2–3 сутки сигнал остается гетерогенным, но приобретает гомогенную структуру. Здесь уже затрудняется дифференцировка зоны отека и, собственно, очага поражения. В режиме Т1, по прошествии 24 часов, интенсивность сигнала снижается.
Косвенные признаки ишемии выявляются с первых минут ее развития.
К этим признакам относятся:
В первые часы, с помощью МРТ с достаточной степенью вероятности, можно судить об обратимости очага ишемии. Для этого оценивают диффузионно-взвешенные снимки и изображения в режиме Т2.
Если коэффициент наблюдаемой диффузии (КНД) низкий и отсутствует изменение сигнала в режиме Т2, то в первые часы инсульта можно рассчитывать на обратимость патологии.
Если наряду с низким КНД в режиме Т2, очаг интенсивен, следует говорить о необратимости очага поражения.
Дальнейшая эволюция МР-сигнала: с уменьшением зоны отека и началом фазы резорбции со второй недели, очаг снова становится гетерогенным. С начала 4 недели снова повышается время релаксации, с соответствующим усилением интенсивности сигнала в Т2 режиме. К моменту формирования кистозной полости, к 7-8 неделе, МР-сигнал соответствует таковому для ликвора.
При контрастировании в острейший период инсульта, до 6-8 часов, в пораженной зоне контраст не скапливается. Что, вероятно, связано с сохранностью гематоэнцефалического барьера. Накопление контрастного вещества отмечают в более позднем периоде инсульта, и до образования кистозной полости. После этого, контраст снова перестает скапливаться в очаге.
Геморрагический инсульт
Изображение очага поражения при геморрагическом инсульте на МРТ зависит от соотношения оксигемоглобина и дезоксигемоглобина, которые имеют разные магнитные свойства. Динамику этого процесса можно наблюдать, оценивая изображения в Т1 и Т2 режимах.
В острейшей стадии, из-за высокого содержания оксигемоглобина, гематома визуализируется в виде изоинтенсивного и гипоинтенсивного очага.
С наступлением острого периода, оксигемоглобин преобразуется в дезоксигемоглобин. В Т2 режиме, это проявляется образованием очага низкой плотности.
В подостром периоде, дезоксигемоглобин переходит в метгемоглобин. Эти изменения можно оценивать в режиме Т1, отмечается увеличение интенсивности сигнала.
В поздней стадии, продолжается нарастание уровня и происходит лизис эритроцитов. Также в образовавшейся полости увеличивается количество воды. Такие процессы обуславливают формирование гиперинтенсивного очага как в Т1, так и в Т2 режимах.
В хронической стадии, гемосидерин и ферритин откладываются в макрофагах, которые располагаются в капсуле очага. На МРТ это проявляется в виде темного кольца вокруг гематомы в режиме Т2.
Поражение белого вещества головного мозга
Разница между биохимическими явлениями в белом и сером веществе головного мозга есть. И она обусловливает возможность дифференцировке одного от другого.
Серое вещество содержит больше воды, а в белом – больше липидов. Это позволяет их уверенно различать при проведении МРТ.
Однако нет специфических признаков, которые позволяли бы четко сформулировать диагноз после обследования. Поэтому наличествующую картину на мониторе необходимо соотносить с клиническими проявлениями патологии нервной системы.
Рассмотрим типичные проявления поражения белого вещества при заболеваниях нервной системы.
Рассеянный склероз
В отношении этой патологии, МРТ весьма информативна. Процедура выявляет очаги множественные очаги повышенной плотности, расположенные асимметрично, в глубине белого вещества. Типична локализация таких очагов по периферии желудочков мозга (перивентрикулярно), в мозолистом теле и стволовых структурах, мозжечке.
При поражении спинного мозга, обнаруживаются подобные очаги в режиме Т2. В случае ретробульбарного неврита при рассеянном склерозе, МРТ показывает усиление сигнала от зрительных нервов.
Используя контрастирование, можно установить давность процесса. Свежие очаги охотно накапливают контраст, в отличие от индифферентных старых.
Чтоб с высокой вероятностью установить диагноз рассеянного склероза на основании МРТ, требуется найти два признака. Во-первых, – очаги типичной локализации (субтенториальной, перивентрикулярной, и корковой), причем хотя бы один из них должен накапливать контраст. Во-вторых, – должны быть найдены очаги, диаметром более 5 мм.
Острый рассеянный энцефаломиелит
Такая патология на МРТ проявляется в виде крупных очагов повышенного сигнала. Расположены они, как правило, в глубоких, подкорковых отделах белого вещества и склонны к слиянию между собой.
Нейросаркоидоз
На МРТ обнаруживаются диффузные очаги, с типичной локализацией:
Также, нейросаркоидоз часто поражает мозговые оболочки.
Подострый склерозирующий панэнцефалит
Данная патологии проявляется очагами повышенной плотности в Т2 режиме. Располагаются они, преимущественно, в базальных ганглиях и по периферии желудочков мозга.
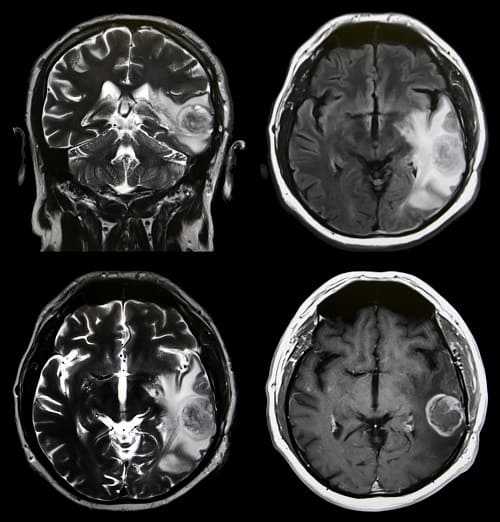
Опухоли головного мозга
Черты очага, определяемого на МРТ, зависят от соотношения внеклеточной и внутриклеточной жидкости в образовании. Поэтому размеры образования, полученные на МРТ, не всегда соответствуют реальным масштабам распространения опухолевых клеток.
Разработан ряд диагностических критериев, позволяющих судить о природе опухоли по ее проявлениям на МРТ.
Опухоли из жировой ткани являются относительно редкими. Чаще встречаются новообразования, которые дают изоинтенсивные сигналы (например, менингеомы) или гиперинтенсивные очаги (например, глиомы).
Второй очередью оценивают характер полученного изображения. Здесь возможны два варианта:
Кальцинаты проявляются очагами низкой интенсивности. Острые кровоизлияния визуализируются в виде участка, пониженного в режиме Т2, сигнала. В подостром и хроническом периоде, кровоизлияния дают в режиме Т2 сигнал повышенной интенсивности.
О степени злокачественности объемного образования можно судить еще и по его границам.
Так, ровные и четкие края у очага больше свидетельствуют в пользу доброкачественности образования.
Злокачественным опухолям присущи нерезкие очертания, отражающие инфильтрирующий характер роста.
Методика позволяет установить наличие объемного образования в мозгу, даже когда его не видно при рутинном обследовании. К косвенным признакам опухоли относятся:
Для уточняющей и дифференциальной диагностики, применяют введение контраста.
Дифференцировка опухолей
Благодаря МРТ, появляется возможность заранее спрогнозировать, какой отдел стал источником опухолевых клеток. Это помогает отличить первичный узел от метастатического поражения.
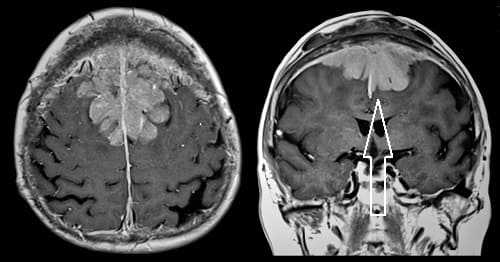
Менингиомы
Как правило, проявляются изоинтенсивным сигналом в режиме Т1. Незначительное повышение сигнала в режиме Т2 характерно для ангиобластических менингиом. Фибробластические менингиомы проявляют себя скорее изоинтенсивным или гипоинтенсивным сигналом.
В таких условиях большое значение приобретают описанные немного выше косвенные признаки. А также – контрастирование. Контраст охотно накапливается менингиомой, и при проведении МРТ она выглядит гомогенным образованием с четкими границами.
Опухоли из мозговых оболочек и костей черепа
Характеризуются наличием ликворных щелей между тканью опухоли и деформированным участком головного мозга. Основание опухоли более широкое в месте прикрепления к костям черепа. Также в этой области вероятно развитие гиперостоза.
Опухоли из ткани головного мозга (глиального ряда)
Доброкачественные астроцитомы проявляются гомогенным сигналом с повышенной плотностью в режиме Т2, изоинтенсивным или гипоинтенсивным сигналом в режиме Т1.
Невриномы
Главным проявлением невриномы на МРТ является наличие объемного образования изоинтенсивного или гипоинтенсивного характера. При малых размерах опухоли – гомогенного, при большом образовании – гетерогенного типа. Контраст невринома накапливает неравномерно.
Метастатические поражения
Основным проявлением метастаза является наличие на магнитно-резонансной томограмме очага повышенной интенсивности в режиме Т2. При контрастировании, контраст накапливается по периферии опухоли с образованием кольцеобразных структур (корона-эффект).
Менингиты
Структура получаемого изображения зависит от характера патологического процесса, т. е. от нозологической формы менингита.
При серозном менингите на МРТ появляются признаки расширения желудочковой системы и субарахноидальных пространств.
При гнойном менингите также отмечают расширение желудочков головного мозга и субарахноидальных пространств. Дополнительно, возможно появление очагов повышенной интенсивности в паренхиме головного мозга в режиме Т2.
При введении контраста, он накапливается преимущественно в мозговых оболочках.
Особенностью туберкулезного менингита является появление на МРТ очага пониженной интенсивности, окруженного сигналом высокой интенсивности. Такие признаки являются патогномоничными для туберкулемы. Обычно, такие очаги локализуются на основании мозга.
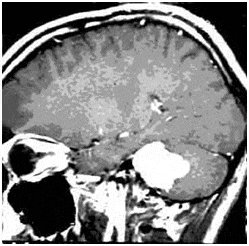
Абсцесс головного мозга
До формирования капсулы, абсцесс на МР-томограмме в режиме Т2 визуализируется как очаг повышенной плотности с неоднородной структурой. Капсула в режиме Т2 выглядит в виде ободка пониженной плотности. Введенный контраст накапливается в «ткани» абсцесса и его капсуле.
Наследственные заболевания нервной системы
Болезнь Паркинсона проявляется признаками атрофии подкорковых структур: хвостатого ядра, бледного шара, черной субстанции, ядра Льюиса и т.д.
При синдроме паркинсонизма (типично развивается на фоне сосудистой патологии), МРТ показывает множественные участки ишемических инсультов (инфарктов) и лейкоареоз. Располагаются такие очаги, преимущественно, в области подкорковых структур.
Для хореи Геттингтона характерны атрофические изменения со стороны хвостатого ядра и бледного шара.
В случае оливопонтоцеребеллярной дегенерации, на МРТ отмечаются очаги атрофии в белом веществе мозжечка, продолговатом мозге, мосту.
При наследственной мозжечковой атаксии, отмечают признаки атрофии мозжечка (его корковых отделов и червя).
Также высока диагностическая роль МРТ в отношении пациентов с разнообразной неврологической патологией: