что такое гипоксия глаз
Вредны ли линзы для глаз?
Рассказываем, вредны ли линзы для глаз и зрения, какие осложнения могут появиться из-за несоблюдения правил использования и как обезопасить себя от возможных проблем. Рекомендации дают специалисты сети салонов оптики «Счастливый взгляд».
Запишись на бесплатный подбор контактных линз
Польза контактных линз
Не стоит избегать контактной коррекции, только потому что вы боитесь возможных осложнений. При правильном использовании вреда от линз нет.
При этом вы получаете современное и удобное решение, которое по качеству коррекции зрения может превосходить даже очки.
Полноценная коррекция зрения
Контактные линзы предпочтительны для пациентов с анизометропией, то есть существенной разницей рефракции между правым и левым глазом. Очковая коррекция при данном состоянии будет неполной, так как разница между правой и левой линзой не может быть более 2-3 дптр.
Во избежание этого специалисты подбирают коррекцию, исходя из одинаковой степени искажения воспринимаемой картинки. В результате более слабый глаз получает неполную коррекцию. Это может привести к развитию синдрома «ленивого глаза», который влечет за собой нарушение бинокулярности зрения.
Контактные линзы предпочтительнее при анизометропии
Благодаря тому, что контактные линзы прилегают непосредственно к глазу, изображение воспринимается правильно, без искажений. То есть контактные линзы могут обеспечивать 100% коррекцию обоим глазам, даже если анизометропия имеет среднюю и высокую степень.
Комфорт в повседневной жизни
Контактные линзы во многом гораздо удобнее. Например, они незаменимы при занятиях спортом. В данном случае они даже безопаснее очков, поскольку последние могут разбиться и травмировать глаза во время активных занятий.
Дизайн линз повторяет форму роговицы, благодаря чему они надежно прилегают к поверхности глаза и не смещаются на ней. Пациент продолжает вести полноценную жизнь и заниматься любимыми хобби.
Кроме того, линзы более удобны в холодное время года или в непогоду, так как не запотевают и не покрываются дождевыми каплями, в отличие от очков.
Эстетичный внешний вид
Хотя современный оптический рынок предлагает стильные оправы, которые только украсят образ, для некоторых эстетичность контактной коррекции играет решающую роль.
Кроме того, она позволяет корректировать внешность с помощью нового цвета глаз.
Чем опасны линзы?
Необходимо помнить, что контактные линзы являются изделиями медицинского назначения. Это значит, что при их использовании пациент должен соблюдать все предписания специалиста: не носить их дольше рекомендованного времени, ежедневно очищать и дезинфицировать с помощью специального раствора, вовремя менять и линзы, и жидкость для них, а также не использовать контактную коррекцию во время болезни и при других противопоказаниях.
Сами по себе линзы не вредят глазам, поэтому при ответственном подходе риск осложнения практически равен нулю. Однако если не соблюдать эти правила, пациент рискует здоровьем своих глаз и зрения. Рассмотрим самые частые осложнения.
Синдром сухого глаза
Наиболее частая реакция организма на контактную коррекцию – развитие синдрома сухого глаза. Он возникает вследствие нарушения состояния слезной пленки. Если синдром выражен в острой форме, от использования контактной коррекции придется воздержаться. Для облегчения состояния офтальмолог может рекомендовать специальные увлажняющие капли, близкие по составу к натуральной слезе.
Данная патология развивается вследствие нарушения режима ношения линз. Для каждого типа есть рекомендованный режим ношения, например, не более 8-10 часов в день. Он зависит от параметров средств коррекции, точнее, от их характеристик – кислородопроницаемости и влагосодержания.
Также офтальмолог может рекомендовать сократить время ношения контактных средств, если наблюдается покраснение глаз и другие неприятные симптомы.
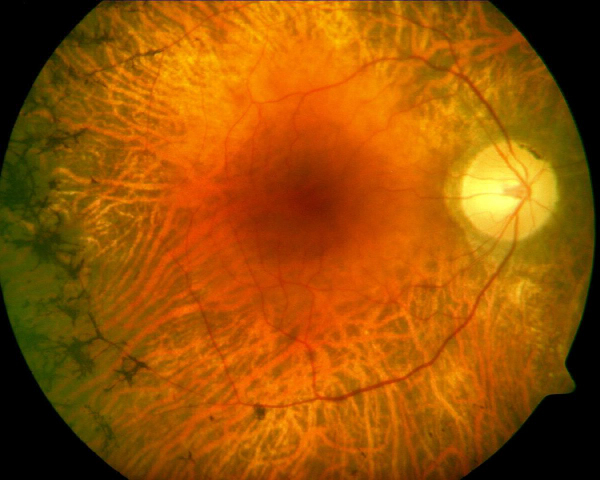
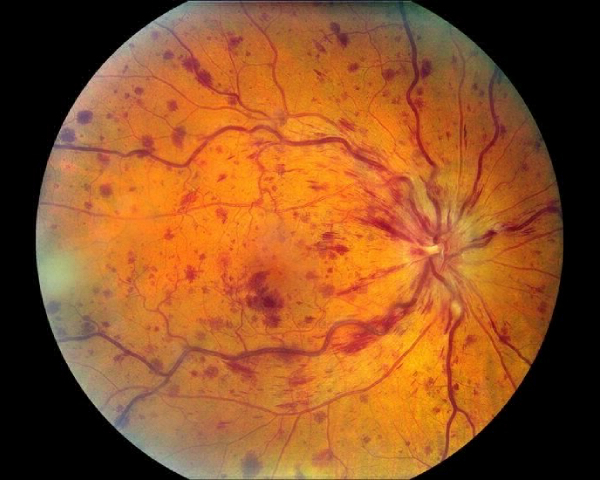
Однако если игнорировать эти рекомендации, пациент рискует получить гипоксию роговицы – состояние, вызванное хронической нехваткой кислорода. Гипоксия приводит к врастанию кровеносных сосудов в роговицу, использовать линзы при данной патологии нельзя. Со временем это может привести к серьезному ухудшению зрения.
Наиболее часто гипоксия развивается у пациентов, которые спят в непредназначенных для этого линзах. Важно отметить, что даже в средствах, разрешенных для сна, не рекомендуется спать более 2 ночей подряд. Исключение составляют ортокератологические линзы.
Кератиты, конъюнктивит и другие воспаления
Воспалительные заболевания возникают на фоне недостаточной гигиены. Это может быть и неправильный уход, например, когда пациент использует несвежий раствор, дезинфицирует линзы меньше положенного времени, то есть меньше 6 часов, не проводит механическую очистку или не промывает контейнер.
Также заболевания могут быть спровоцированы линзами с истекшим сроком замены. Кроме того, пациент может занести инфекцию, когда надевает линзу немытыми руками или даже просто трет глаза.
Воспалительные заболевания могут иметь острую и хроническую форму. На время болезни использование контактное коррекции недопустимо, в противном случае состояние глаз будет только ухудшаться. Если болезнь перешла в хроническую форму, это может быть противопоказанием для дальнейшего ношения линз.
В некоторых случаях специалисты фиксируют гиперчувствительность организма к отдельным компонентам раствора, реже – к составу самих средств контактной коррекции. Аллергия сопровождается покраснением глаз и появлением интенсивного зуда.
В этом случае достаточно обратиться к офтальмологу и подобрать более подходящие линзы или средства по уходу за ними.
Механические повреждения роговицы
Данное осложнение в большей степени характерно для жестких линз, однако иногда может возникать и при использовании мягких. Травмы роговицы возникают из-за неаккуратного надевания или снимания, а также при наличии повреждений на линзе.
В некоторых случаях на роговице могут возникнуть язвы. Самолечение недопустимо, нужна помощь офтальмолога!
Тревожные симптомы при использовании контактных линз
Итак, если вы используете средства контактной коррекции, обратите внимание на следующие симптомы:
При возникновении данных симптомов необходимо как можно скорее обратиться к офтальмологу для установления причины и назначения лечения. Также специалист должен решить, не опасно ли дальнейшее использование контактных линз.
Как минимизировать риск осложнений
Советы, которые помогут вам избежать возможного вреда линз.
Соблюдайте рекомендации врача
Еще раз отметим, насколько важно строго следовать всем предписаниям специалиста по подбору контактных линз. Даже если на упаковке написано, что средства коррекции можно носить несколько суток подряд, а врач рекомендует вам снимать их на ночь, прислушаться нужно именно к специалисту.
Важно соблюдать все рекомендации врача
Во-первых, он исходит из состояния ваших глаз и индивидуальных особенностей организма. Во-вторых, длительное ношение линз даже с высокими показателями кислородопроницаемости чревато развитием патологических осложнений, которые могут привести к существенному ухудшению зрения.
Всегда вовремя меняйте линзы и раствор
Помните, что расчет срока замены линз начинается со дня вскрытия блистера. То есть если пациент использует двухнедельные средства коррекции, но из положенных 14 дней носит их только 5, по истечении срока линзы обязательно нужно заменить новой парой.
Недопустимо повторное использование раствора, каждый день в контейнер необходимо заливать новую порцию жидкости.
Ежедневно очищайте линзы и контейнер
Каждый раз, когда пациент снимает линзы, их обязательно нужно подвергать механической очистке с использованием раствора и дезинфицировать в течение 6 и более часов. Промывайте каждую линзу с двух сторон и только после этого помещайте в контейнер со свежим раствором.
Сам контейнер также необходимо промывать специальной жидкостью после каждого использования. После этого контейнер с крышечками нужно поместить на бумажную салфетку донышком вверх и дождаться полного высыхания.
Раз в несколько дней рекомендуется промывать и пинцет.
Следите за гигиеной
Перед каждым контактом с глазами и линзами необходимо тщательно мыть руки с антибактериальным мылом. Женщинам рекомендуется сначала надевать средства коррекции, а уже потом наносить косметику, и наоборот – сначала снять линзы, а уже потом смывать макияж.
Используйте специальные аксессуары
Во избежание повреждения целостности линз рекомендуется использовать пинцет с силиконовыми наконечниками. Раствор необходимо покупать только в специализированных оптиках или аптеках. Если по каким-либо причинам вы хотите заменить жидкость, делайте это совместно со специалистом.
Посещайте специалиста каждый год
Очень важно следить за состоянием глаз. Во избежание возможных осложнений рекомендуется ежегодно проверять зрение. Это позволит вовремя выявить возможные проблемы и при необходимости изменить коррекцию.
При предварительной записи online проверка зрения с подбором контактных линз в салонах оптики «Счастливый взгляд» предоставляется бесплатно.
Запишись на бесплатный подбор контактных линз
Вывод
На вопрос, что вреднее – очки или линзы, однозначного ответа нет. При соблюдении всех рекомендаций врача и правил по уходу за средствами контактной коррекции риск осложнений практически равен нулю. Также рекомендуется ежегодно проходить проверку зрения.
Осложнения при ношении контактных линз
При ношении контактных линз возможно развитие некоторых осложнений. Обычно осложнения связаны с нарушениями правил использования линз либо ухода за ними. Может развиться инфекционный воспалительный процесс, непереносимость определенных компонентов растворов для контактных линз, а также гипоксия роговицы (недостаток кислорода в ее ткани). Симптомы таких осложнений могут напоминать другие заболевания глаз, не связанные с использованием линз, поэтому при первых признаках обязательно следует проконсультироваться с офтальмологом.
В первую очередь при развитии любого осложнения необходимо прекратить использование линз, а затем лечить симптомы заболевания. После этого офтальмолог сможет принять решение, возможно ли в дальнейшем ношение данным пациентом контактных линз, либо стоит использовать другой способ коррекции зрения.
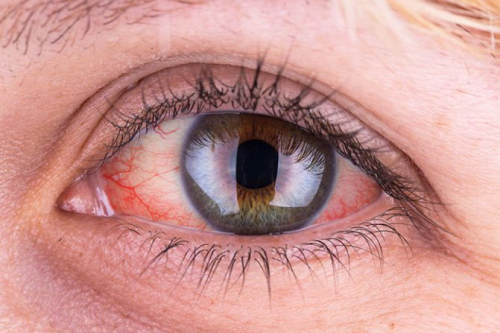
Синдром «красного глаза»
Гипоксия роговицы
При длительном ношении контактных линз, а тем более в случае постоянного несоблюдения режима ношения возможно формирование микроцист (в глубине эпителия погибшие клетки формируют микроцисты, а затем мигрируют наружу (и прорастание сосудов в ткань роговицы – неоваскуляризация. Если новые сосуды образуются исключительно в области лимба, зрение не нарушается, и никаких симптомов нет. Однако, когда сосуды разрастаются и с центральной области, зрение может существенно нарушаться. С целью предупреждения прогрессирования неоваскуляризации рекомендуется подбор более тонких линз и/или с лучшей кислородопроницаемостью.
Аллергические, иммунные осложнения
Такое осложнение проявляется покраснением глаз, а также специфическими изменениями на конъюнктиве, которые офтальмолог определяет при осмотре со щелевой лампой. Лечение включает использование подходящих средств энзимной очистки, применении линз с более частой плановой заменой либо имеющих большую устойчивость к формированию отложений, уменьшении времени ношения линз. Медикаментозная терапия может включать противоаллергические препараты и глюкокортикостероиды.
Верхний лимбальный кератоконъюнктивит – состояние, которое также может развиваться при ношении контактных линз; заключается в иммунной реакции, которая проявляется синдромом «красного глаза», фотофобией, утолщением конъюнктивы, снижением остроты зрения, жжением, зудом. При таком осложнении требуется прекратить ношение линз, пока симптомы полностью не будут купированы. Целесообразно также применять пероксидные системы ухода за линзами, перейти на ЖГПЛ.
Аллергический конъюнктивит – осложнение, развивающееся как реакция гиперчувствительности к какому-либо компоненту растворов для линз. Проявляется данное состояние покраснением глаз, интенсивным зудом. Требуется прекращение применения раствора, на который возникла реакция, иногда назначаются местные кортикостероиды.
Растворы, предназначенные для ухода за линзами, способны вызывать как аллергические, так и токсические реакции. Симптомы сначала неинтенсивные, неспецифические: пациент ощущает инородное тело, развивается гиперемия конъюнктивы, гипертрофия ее сосочков. Верхняя часть лимба более интенсивно гиперемирована, возможна точечная кератопатия между центром роговицы и лимбом (локально снижается прозрачность). Без адекватного лечения на ее месте формируется непрозрачный паннус из микроцист (помутнение поверхностного слоя роговицы).
Стерильный (неинфекционный) кератит – осложнение при ношении контактных линз, которое характеризуется отложением клеток крови в ткани роговицы (ее периферической части). Причина данного состояния – иммунная реакция на бактериальные токсины (микроорганизмов, которые находятся на задней поверхности линз). Формирующиеся инфильтраты при прекращении ношения линз и применении местных кортикостероидов рассасываются без стойкого нарушения зрения.
Механическое воздействие линз
Точечный поверхностный кератит – состояние, которое часто регистрируется у пациентов, использующих контактную коррекцию. Его причиной обычно является неправильный подбор линз (слишком плоская или крутая посадка), при этом в разных участках роговицы формируются поверхностные инфильтраты. При применении жестких линз инфильтраты локализуются на 3 и 9 часах (по принципу циферблата), на периферии или в центре. Причиной является неплотное прилегание век к роговице в области межпальпебральной (между веками) щели, нестабильность слезной пленки, усугубляет процесс замедленное моргание. В центральной области инфильтраты образуются при «крутой» форме роговицы (это может наблюдаться в случае кератоконуса ), при этом центр роговицы прилегает к линзе более плотно, чем остальные отделы. Инфильтраты в периферической зоне образуются при плоской роговице, когда линза опирается на ее край. При любой локализации инфильтраты быстро рассасываются при подборе правильной формы и размера линз. Иногда местно назначают кортикостероиды.
Деформация роговицы
В случае длительного использования контактных линз возможно постепенное и непредсказуемое изменение формы роговицы. Чаще такое осложнение возникает при использовании жестких линз, но возможно и после мягких. После прекращения использования линз форма роговицы восстанавливается в течение нескольких месяцев.
Химическое повреждение эпителия
Остающиеся после обработки на поверхности линз растворы для ухода за КЛ могут стать причиной развития синдрома «красного глаза», слезотечения, фотофобии, боли. Содержащаяся в пероксидных системах перекись водорода в случае неполной нейтрализации может вызвать существенное ухудшение зрения на непродолжительное время. С целью предупреждения такого повреждения роговицы необходимо с предельной точностью соблюдать все рекомендации по правильному использованию таких систем очистки линз.
Инфекционный кератит
Согласно статистическим данным по США, каждый год инфекционный кератит развивается у одного из 2500 пациентов, использующих дневные контактные линзы, и каждого пятисотого из применяющих линзы в непрерывном режиме. Основная причина – нарушение требований по уходу за контактными линзами. Бактериальный кератит развивается остро, проявляется гиперемией глаз, фотофобией, болью, слезотечением, появлением гнойного отделяемого, а также снижением остроты зрения. Лечение данного осложнения включает применение антибактериальных препаратов, что при своевременном начале терапии позволяет предупредить осложнения.
Наиболее тяжело поддается терапии акантамеба. Это микроорганизм, который в природе широко распространен. Чаще всего в глаза попадает с загрязненной водопроводной водой, если пациент промывает или хранит в ней линзы или не снимает при купании в водоемах. Иногда лечение такого осложнения продолжается несколько месяцев, применяются такие препараты, как неомицин, пропамид, клотримазол, миконазол, кетоконазол и другие.
Синдром «сухого глаза»
Для пациентов, использующих контактную коррекцию, нарушение состояния слезной пленки – это обычное состояние. Более выражен этот эффект при применении мягких контактных линз. Это связано с их большим диаметром, когда линза захватывает и роговицу, и отчасти ткани вокруг нее. Замедляется эвакуация из-под линзы микроорганизмов, инородных тел (например, частичек пыли), снижается трофика подлежащих тканей, химический состав слезы нарушается. Это проявляется покраснением глаз, ощущением инородного тела, сухостью или слезотечением, резью, жжением.
При наличии подобных проявлений целесообразен переход на силикон-гидрогелевые контактные линзы либо линзы из биосовместимого материала Proclear. Лечение синдрома «сухого глаза» включает применение увлажняющих капель (искусственной слезы), которые не содержат консерванты и могут применяться с линзами. В рацион рекомендуется включить омега-3-кислоты, которые снижают испарение с поверхности глаза слезы. В случае неэффективности проводится закрытие акриловыми или силиконовыми пробками слезных точек.
Патологии роговицы: причины, симптомы, лечение
Роговой оболочкой, или роговицей, называют переднюю выпуклую прозрачную часть глаза, обеспечивающую светопреломление. Для безошибочного выполнения своих функций она должна быть прозрачной. Поэтому любые повреждения, вызывающие помутнение роговицы, существенно ослабляют зрение.
Что называют патологиями роговицы?
Патологии роговицы, которые составляют четвертую часть всех заболеваний глаз, являются основными причинами снижения остроты зрения и слепоты. Они характеризуются большим разнообразием.
В большинстве случаев диагностируются кератиты – воспалительные процессы в роговице. Кератит может быть бактериальными, вирусным, грибковым, туберкулезным, сифилитическим, герпетическим, бруцеллезным, малярийным, аллергическим, инфекционно-аллергическим, обменным, нейропаралитическим.
К дистрофическим патологиям роговицы принадлежат кератомаляция, кератоконус, кератоглобус, эмбриотоксон, буллезнаякератопатия, эрозии, рубцы. Микрокорнеа и макрокорнеа – болезни, изменяющие размер роговой оболочки.
Кератомаляция характеризуется «молочным» помутнением роговицы, которое в течение суток может захватить все ее слои. При этом роговая оболочка разрушается, что приводит к выпадению внутренних структур глаза. Все процессы происходят совершенно безболезненно.
Кератоконус – наследственная болезнь, вызывающая истончение и дистрофию роговицы (она вместосферической становится конической), что приводит к необратимым искажениям в оптической системе глаза.
Кератоглобус – генетически обусловленное заболевание, при котором наблюдается шарообразное выпячивание всей роговицы вперед.
Эмбриотоксон – помутнение роговой оболочки в виде кольца, напоминающее старческую дугу.
Микрокорнеа – патологическое состояние, при котором диаметр роговицы существенно (более чем на миллиметр) уменьшается. Для макрокорнеа, наоборот, характерно увеличение роговицы (более чем на миллиметр). Эти две болезни могут привести к повышению внутриглазного давления и развитию глаукомы.
Нередко наблюдается совместное поражение роговицы и конъюнктивы, что приводит к развитию кератоконъюнктивитов.
Причины патологии роговицы
Все патологические изменения роговицы подразделяются на врожденные (первичные) и приобретенные (вторичные). Врожденные аномалии обычно дают о себе знать в детском возрасте и быстро прогрессируют.
В зависимости от причины они могут быть воспалительными и дистрофическими.
Патология роговицы может развиваться в результате воздействия разнообразных факторов:
Признаки аномалии роговицы
Патологические изменения в роговице сопровождаются:
Со временем эпителий начинает разрушаться и отслаиваться, формируя эрозии и язвы.
Любое заболевание роговой оболочки сопровождается образованием инфильтрата, который может исчезнуть бесследно либо оставить после себя помутнение.
В зависимости от степени помутнения различают:
Диагностика патологий роговицы
Чтобы не допустить серьезных последствий, необходимо правильно диагностировать болезнь и назначить адекватное лечение.
Для постановки диагноза пациента направляют на:
Лечение патологии роговицы
При патологиях роговицы возможно медикаментозное лечение, физиотерапевтическое и хирургическое.
Медикаментозное лечение патологий роговицы включает применение:
Возможно также использование физиотерапевтических процедур: электрофореза, лазеротерапии.
Но в большинстве случаев консервативная терапия, а также коррекция зрения с помощью очков и контактных линз оказываются бесполезными. Поэтому врач прибегает к хирургическому лечению, которое может проводиться путем кератэктомии или кератопластики.
Кератэктомия применяется только для удаления небольших поверхностных помутнений роговицы, расположенных точно в центре роговицы.
В основном применяют кератопластику. Она предполагает частичную или полную замену поврежденных слоев роговой оболочки трансплантатом, полученным от донора либо искусственным. В результате хирургического вмешательства устраняются дефекты роговицы, восстанавливаются ее форма, свойства и работоспособность.
Операция рекомендуется при кератоконусе, дистрофических поражениях, тяжелых травмах, термических и химических ожогах.
Различают несколько разновидностей кератопластики:
Чаще всего операцию проводят с помощью лазера. Лазерный луч делает точные разрезы на роговицах донора и пациента, что гарантирует отсутствие ошибок, сводит к минимуму болезненные ощущения и продолжительность реабилитационного периода.
Оперативная офтальмология в основном применяет фемтосекундный лазер, названный так за свою скорость (одна фемтосекунда равняется 10-12 секундам). Он способствует образованию микропузырьков, состоящих из углекислого газа и воды. Под воздействием пузырьков ткань роговицы мягко разъединяется и делает разрез, который точно соответствует необходимой форме и размерам.
Кератопластика выполняется в амбулаторных условиях с применением общего или местного наркоза. После операции пациент возвращается домой.
Швы снимают спустя 6-12 месяцев после проведения операции. Реабилитация занимает около года. Из-за того, что в роговице отсутствуют сосуды, она быстро подвергается патологическим процессам и медленно восстанавливается.
В 90% случаев после кератопластики удается вернуть прозрачность роговице и существенно улучшить зрение.
Сосудистые заболевания оболочки глаз, методы лечения
Глаза являются одним из важнейших органов в человеческом организме. Именно при помощи них человек может видеть мир, рассматривать яркие детали и оставлять в памяти четкую картинку, соответствующую реальности. Для правильной работы глаз необходимо здоровое кровообращение. При нарушении функций кровообращения у человека часто развиваются сосудистые заболевания глаз, требующие лечения.
Что такое сосудистое заболевание глаза?
Сбои в человеческом организме — не редкость. С возрастом люди перестают обращать внимание на некоторые симптомы и заболевания, пуская все на самотек. При отсутствии должного внимания к своему здоровью мелкие недомогания нередко перерастают в тяжелые осложнения. Глаза называют очень хрупким органом, легко поддающемуся влиянию негативных факторов окружающей среды, однако проблемы могут начаться и изнутри.
Нарушения могут происходить как в венозных сосудах, так и в артериальных. Артерии отвечают за приток крови, а вены за ее отхождение. Наиболее опасными считаются нарушения в артериальных сосудах, так как при недостатке крови глаз теряет способность видеть всего за несколько минут. Это приводит к инфаркту сетчатки, который требует безотлагательного лечения. Для спасения зрения необходимо действовать быстро. Офтальмологи вводят пациенту специальное лекарственное средство, способное незамедлительно увеличить проходимость крови в сосудах.
Виды сосудистых заболеваний глаз
Все заболевания глазных сосудов начинаются с локального нарушения в движении крови, непроходимости и кислородного голодания. Такие нарушения могут принести различные последствия для организма. Ниже представлены те заболевания, которые встречаются у пациентов офтальмологии наиболее часто.
Болезнь, которая в то же время является симптомом для таких недугов как диабет, заболевание сосудов и воспалительные процессы, опасна скоплением жидкости и белковых соединений в ретине.
Ретинит как воспалительное заболевание сетчатки глаза
Ретинит представляет собой воспалительный процесс, локализованный в сетчатке. Возникает ретинит из-за попавшей инфекции или аллергена, вызывающего сильную реакцию в организме. Воспаление может быть как односторонним, так и развиваться с обеих сторон. Характерными симптомами, как для многих других заболеваний, являются потеря остроты зрения, покраснение, боль. Лечение проходит под присмотром специалиста специально подобранными медикаментами.
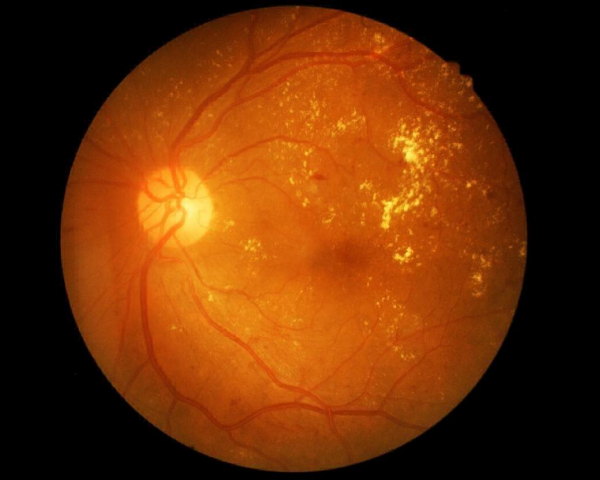
Сахарный диабет сопровождается нарушением проходимости сосудов не только по телу, но и в зрительных органах. Глаза перестают получать достаточное количество кислорода и других необходимых им веществ, а следом развивается диабетическая ретинопатия.
В зависимости от особенностей организма заболевание может проявится спустя 5-10 лет после начала сахарного диабета. На протекание ретинопатии оказывает влияние тип диабета. Самым опасным считается первый тип или инсулинозависимый, так как при данном диагнозе ретинопатия имеет бурный и стремительный характер, часто приводит к осложнениям. Если образование рубцов на стекловидном теле происходит быстро, может наступить отслоение сетчатки с полной потерей возможности видеть.
При втором же типе, также инсулинозависимом, осложнения могут отразиться в ухудшении остроты зрения, так как заболевание локализуется в центре сетчатки глаза.
Ангиопатия сетчатки глаза
Ангиопатию называют одним из наиболее коварных заболеваний. Оно воздействует всецело на сосуды, вызывая спазм, сужая их и меняя форму на более извилистую, затрудняя еще больше тем самым проходимость крови по ним. Такое изменение может происходить вследствие других заболеваний — диабета, остеохондроза, гипертонии и различных травм глаза.
Окклюзия центральной артерии сетчатки
Окклюзия центральной артерии приводит к резкой потере зрения. Заболевание не различает возраста, поэтому характерно как для пожилых, так и для совсем молодых людей. Как правило, окклюзия хоть и внезапна, но ее можно различить благодаря симптомам. Главный признак наступающего заболевания — повторяющаяся кратковременная потеря зрения.
Окклюзия центральной артерии требует обязательного лечения, в противном случае больной потеряет зрение без возможности его восстановления. Возникает же заболевание из-за атеросклероза, гипертонии и ревматизма.
Окклюзия центральной вены сетчатки
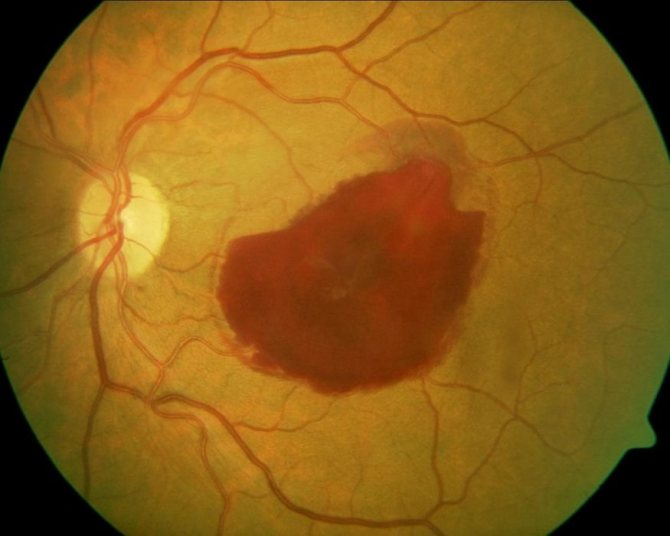
Характерными симптомами окклюзии центральной вены офтальмологи называют точечные кровоизлияния по всей площади сетчатки. Маленькие вены становятся очень заметными и извилистыми. При окклюзии центральной вены становится невозможен отток крови, поэтому она сосредотачивается в одном месте, грозя заболевшему частичной потерей зрения. Заболевание также требует своевременного лечения и восстановления.
Причины сосудистых заболеваний глаз
Причин закупорки сосудов насчитывается целое множество. Кроме того, иногда они могут объединяться и оказывать еще большее влияние на здоровье глаз. Среди наиболее частых факторов развития сосудистых заболеваний называют:
Проблемы с циркуляцией крови начинаются, в первую очередь, при ее сгущении. Главная задача офтальмолога при лечении сосудистых заболеваний глаз — увеличить проходимость сосудов и текучесть крови. Для этого назначается медикаментозное лечение и лечение при помощи специальных аппаратов.
Симптомы сосудистых заболеваний глаз
Вовремя распознать начинающееся заболевание помогут симптомы, однако поставить точный диагноз и назначить правильное решение может лишь врач. При наличии нижеприведенных симптомов следует как можно скорее обратиться за помощью к специалисту, ведь чем раньше начнется лечение, тем меньший урон заболевание причинит здоровью:
Симптомы заболеваний глаз довольно ограничены в своем количестве, поэтому они позволяют воссоздать лишь общую картину происходящего. Точные выводы под силу выявить лишь специалисту-офтальмологу. Заниматься самолечением крайне опасно, так как существует еще больший риск ухудшить существующую на данный момент ситуацию.
Как диагностируют сосудистые заболевания глаз?
Ранняя диагностика заболеваний позволяет предупредить развитие осложнений, обезопасив пациента от таких последствий, как полная или частичная потеря зрения, ухудшение резкости и четкости зрения. Обследование проводят перед назначением лечения, чтобы видеть полную картину заболевания и учесть все его особенности. Ниже в таблице представлены современные способы диагностики сосудистых заболеваний глаз.
| Способ диагностики | Описание | Оборудование |
| Офтальмоскопия | Осмотру поддаются глазное дно, сетчатка и оболочка сосудов. При помощи офтальмоскопа специалист проводит осмотр. Световой луч позволяет осмотреть источник проблемы. | Офтальмоскоп |
| Флюоресцентная ангиография | В сосудистую систему (как правило в вену) вводится контрастная жидкость, которая быстро разносится по артериям и сосудам, позволяя рассмотреть проходимость сосудов сетчатки. | Контрастная жидкость Рентген-оборудование (видео и фотокамера) |
| Допплерометрия | При помощи ультразвука офтальмолог наблюдает за процессом кровотока. Метод позволяет увидеть скорость и степень кровообращения в сетчатке. | Ультразвук |
| Реография | Реограф определяет тот объем крови, который успевает пройти в глазное яблоко за определенный период времени. | Реограф |
| Визометрия | Позволяет установить степень остроты зрения, выявить нарушения в зрении. | Таблицы |
Только после проведения предварительного обследования специалист может определить диагноз и назначить подходящее пациенту лечение.
Лечение сосудистых заболеваний
Лечение сосудистых заболеваний необходимо, и назначить его может только врач. Самолечение в вопросе о сосудистых заболеваниях глаз крайне опасно, так как орган зрения хрупок и чувствителен. Как правило, при нарушениях кровообращения в сетчатке назначают медикаментозное лечение при помощи:
Кроме того, лечение может быть хирургическим, если медикаментозная терапия не показала должных результатов. Может применяться и лазерная терапия. Она относится к новому и прогрессивному способу лечения сосудистых заболеваний глаз. Процедура проходит с применением анестезии, а луч лазера воздействует именно на те участки сосудов, на которых замечены дефекты.
Профилактика
Соблюдение простых правил поможет избежать развитие сосудистых заболеваний и поддержать здоровье глаз:
Любое заболевание требует внимания. Глаза обеспечивают человеку возможность созерцать. Хорошее зрение необходимо поддерживать на протяжении всей жизни, как и общее здоровье глаз.