что такое гиперэхогенный кишечник у плода
Что такое гиперэхогенный кишечник у плода
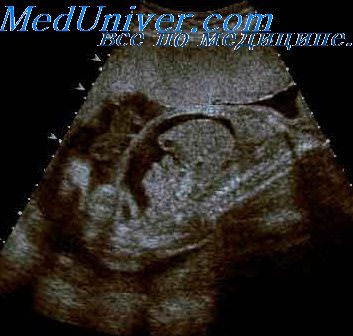
Гиперэхогенный кишечник является часто встречающимся признаком и выявляется у 0,5% плодов во втором триместре беременности. Гиперэхогенным кишечник считается в тех случаях, когда его эхогенность превышает таковую для других интраабдоминальных структур и соответствует эхогенности костной ткани, но без образования позади себя эффекта «акустической тени». Причина данного феномена до конца не изучена. Такой кишечник может быть вариантом нормы или отмечаться при заглатывании плодом крови, которая остается непереваренной в просвете кишки.
Кроме того, не поздних сроках беременности гиперэхогенный кишечник может свидетельствовать о развитии меконевого илеуса или мекониевого перитонита (которые редко встречаются в начале второго триместра), а также являться признаком инфицирования вирусом ветряной оспы или быть маркером трисомии 21.
Трудности диагностики при выявлении гиперэхогенного кишечника обусловливаются тем, что критерии для его оценки недостаточно четко определены. Кроме того, следует помнить, что при формировании ультразвуковых изображений могут иметься значительные отличия в зависимости от технических характеристик приборов и датчиков. Некоторые сканеры позволяют выявлять гиперэхогенный кишечник, в то время как при использовании других это не удается.
Проводить или не проводить кариотипирование при обнаружении гиперэхогенного кишечника? Мы не считаем, что выявление изолированного маркера в виде гиперэхогенного кишечника без наличия другой сочетанной патологии, является основанием для амниоцентеза. Показание, если оно существует, обычно бывает связано с другими признаками, и обнаружение гиперэхогенного кишечника редко влияет на принимаемое решение. Некоторые исследователи не согласны с этим и рекомендуют в таких случаях проведение амниоцентеза, тогда как другие не считают необходимым проводить кариотипирование.
Незавершенный поворот кишечника является другим неспецифичным признаком, который может встречаться в составе синдромов при многих хромосомных аномалиях.
Непроходимость кишечника. Хотя непроходимость кишечника редко встречается при хромосомных нарушениях, она может встречаться примерно у 1% плодов с трисомией 21.
Аномалии мочевыводящих путей
Аномалии мочевыводящих путей являются широко распространенными пороками и встречаются с частотой 20-30 случаев на 10 000 родов. Наличие незначительной пиелоэктазии (более 4 мм) может быть подозрительным в отношении наличия трисомии 21. Если гидронефротическая трансформация чашечно-лоханочной системы выражена умеренно или значительно, то это может свидетельствовать о трисомии 13 или 18, при которых также может отмечаться мультикистозная дисплазия или агенезия почек.
Риск хромосомных аномалий редко зависит от вида порока мочеполовой системы, односторонности или двухсторонности процесса, а также количества околоплодных вод. При наличии других сочетанных аномалий анеуплоидия будет встречаться у 25% плодов.
Что такое гиперэхогенный кишечник у плода
а) Дифференциальная диагностика гиперэхогенного кишечника плода:
1. Распространенные диагнозы:
• Идиопатический (вариант нормы)
• Т21
• Инфекции:
о ЦМВ
о Парвовирус
о Токсоплазмоз
• Муковисцидоз
• Мекониевый перитонит (схожая картина)
2. Менее распространенные диагнозы:
• ЗРИ
• Проглатывание крови
3. Редкие, но важные диагнозы:
• Ишемия кишечника
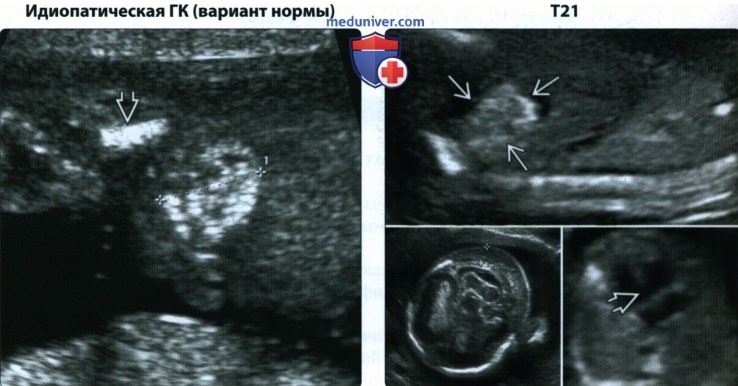
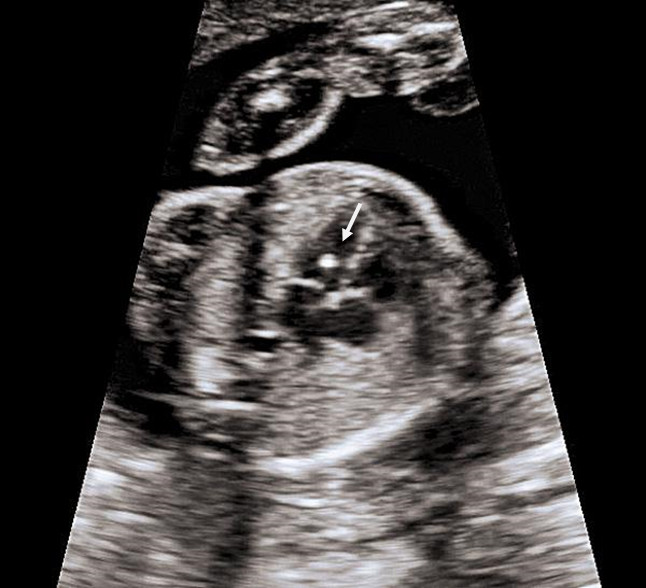
(Справа) УЗИ плода с Т21. Срезы через брюшную полость, голову и сердце плода. Определяются гиперэхогенный кишечник, утолщение воротникового пространства (калиперы) и небольшой ДМЖП. Наличие двух маркеров и аномалии развития является показанием для генетического обследования. 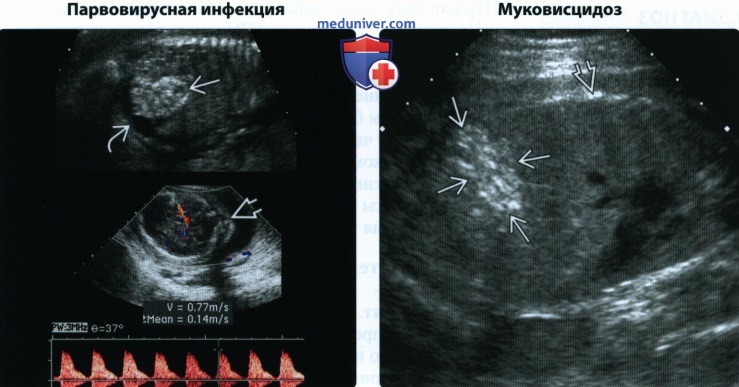
(Справа) УЗИ во фронтальной плоскости. Эхогенность кишечника сопоставима с эхогенностью костной ткани. Родители оказались носителями гена муковисцидоза, заболевание было диагностировано у новорожденного.
б) Необходимая информация:
1. Ключевые критерии для дифференциальной диагностики:
• Гиперэхогенность кишечника (ГК): эхогенность кишечника плода ≥ эхогенности костной ткани:
о При очаговой ГК патология более вероятна, чем при диффузной
• Распространенность: 0,4-2%
• Рекомендации, позволяющие избежать ложноположительной диагностики:
о Диагностику необходимо проводить с использованием датчика 3,5-5,0 МГц:
— Высокочастотный датчик может давать ложную картину ГК
о При подозрении на ГК усиление сигнала (gain) устанавливают на минимальное значение:
— Кость «исчезает» раньше, чем кишечник
• Этиология различается в зависимости от причины ГК:
о Т21 и муковисцидоз: густой слизистый секрет
о ЗРП: гипоперфузия или ишемия кишечника
2. Основные критерии для распространенных диагнозов:
• Идиопатическая ГК:
о 82,5% всех случаев ГК считаются вариантом нормы
• Т21:
о Изолированная ГК увеличивает исходный материнский риск в 6,7 раза
о Находят другие маркеры и аномалии развития
• Инфекции:
о В 4-6% случаев ГК обусловлена инфекцией
о Самая частая — ЦМВ:
— Микроцефалия, ЗРП, водянка плода
• Муковисцидоз:
о 4-5% случаев ГК обусловлены муковисцидозом
о ↑ частоты в северных регионах Европы
о ± кишечная непроходимость (мекониевый илеус)
• Мекониевый перитонит (схожая картина):
о Перфорация кишечника → перитонит
о Линейные и точечные эхосигналы или кальцинаты:
— «Очерчивают» печень и кишечник
о Псевдокиста = скопление жидкости, отгороженное стенкой
о Расширение петель кишечника вследствие атрезии
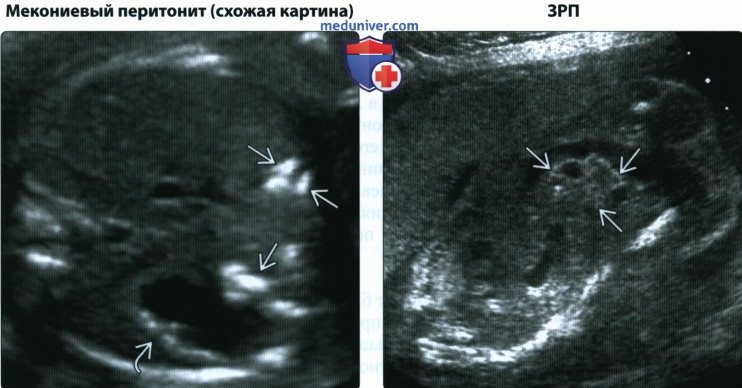
(Справа) УЗИ в сагиттальной плоскости, косой срез. Беременность, осложнившаяся маловодием и ЗРП. Визуализируется ГК. Причиной ЗРП в данном случае являлась тяжелая плацентарная недостаточность. 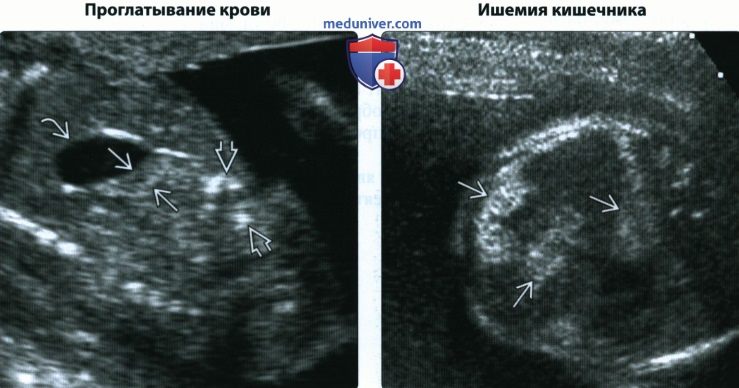
(Справа) УЗИ в сагиттальной плоскости, косой срез. Многоплодная беременность, осложненная СФФТ. Определяется ГК. Плод-донор страдал ишемией кишечника и головного мозга.
4. Основные критерии для редких диагнозов:
• Ишемия кишечника:
о Гипотензия любого генеза у плода
о СОФТ
5. Другая необходимая информация:
• Вероятность неблагоприятного исхода при изолированной ГК составляет 6-15%
• 50% случаев ГК, сочетающейся с другими нарушениями, имеют неблагоприятный исход
• ГК может сочетаться с другими анеуплоидиями: Т18, Т13, синдром Тернера + др.
Редактор: Искандер Милевски. Дата обновления публикации: 23.10.2021
Гиперэхогенный кишечник у плода: что это?
Ожидание ребенка – это один из самых счастливых и волнительных моментов в жизни женщины, который, к сожалению, нередко сопровождается проблемами физического состояния самой будущей мамы или развития плода. Одной из таких патологий является гиперэхогенный кишечник у плода.
Повышенная эхогенность говорит о скоплении каловых масс, это видно только при ультразвуковом обследовании. При обнаружении такого признака врач или сам проводит детальный осмотр плода или, что лучше и более закономерно, направляет пациентку к генетику. И если будет поставлен диагноз «гиперэхогенный кишечник» у плода, причины будут выясняться на хромосомном уровне.
Процедуры для выявления заболевания
День за днем время до встречи с ребенком сокращается, и на протяжении всей беременности мама относится бережно к своему малышу. По назначению врачей и для собственного успокоения проводится УЗИ и другие обследования, чтобы выявить на самых ранних сроках какие-либо отклонения в развитии плода и принять дальнейшие меры по разрешению ситуации. Уже на 6-8 неделе виден кишечник ребенка, но пока он находится за пределами брюшной полости. Активное развитие органа начинается после 12-й недели беременности.
Многие мамы в силу своей медицинской необразованности не знают, что такое гиперэхогенный кишечник у плода, и начинают сильно волноваться за развитие и жизнь будущего ребенка. Причин для переживаний на самом деле много, если подтвердится диагноз. Но для того чтобы его поставить, нужно пройти комплексное обследование, одного УЗИ недостаточно. Не исключено, что эта патология со временем уйдет сама собой.
Что такое гиперэхогенный кишечник?
Нередко такой диагноз могут поставить совершенно здоровым детям, и чтобы подтвердить отклонение или опровергнуть его, нужно пройти несколько процедур:
При малейших подозрениях на патологию нужно обязательно пройти все обследования, что назначит врач. Гиперэхогенный кишечник у плода – это самый распространенный пренатальный эхографический маркер наследственных или врожденных аномалий, который сопровождается высокой степенью эхогенности, сравнимой с костной.
По статистике, во втором триместре беременности у 0,5 % плодов выявляется такая патология. Причина появления феномена не изучена до конца, такой кишечник в некоторых случаях может считаться нормой или отмечаться при заглатывании крови плодом, которая не переваривается в просвете кишки.
Диагностическое обследование
В первую очередь нужно незамедлительно обратиться к генетику, который специализируется на хромосомных феноменах. Он проведет обследование, посмотрит и оценит полученные данные в биохимическом тесте, изучит УЗИ-диагностику, которая подтвердила диагноз, гиперэхогенный кишечник у плода как лечить, подскажет и будет наблюдать за ведением беременности.
Если при УЗИ были обнаружены признаки отклонения, это не повод еще говорить, что присутствует хромосомная патология, и это еще не показание для прерывания беременности. В таком случае назначается инвазивная пренатальная диагностика. Берутся клетки плода на тонкий микроскопический анализ. Такая процедура называется аспирацией ворсин хориона.
Если диагноз «гиперэхогенный кишечник» у плода подтвердится, будет назначено последующее обследование. На УЗИ такой кишечник сильно выделяется, он выглядит ярким пятном.
Проводятся все мероприятия по обнаружению такой патологии не раньше наступления 16 недели. До этого периода кишечник даже вполне здорового плода может иметь высокую эхогенность. В тех случаях, когда затруднена визуализация органов плода на УЗИ из-за ожирения матери или маловодия, для выявления аномалии используется трансвагинальная эхография.
Причины появления отклонений
Если не будет выявлено повышение эхогенности при дальнейших исследованиях, то можно успокоиться. Такая особенность кишечника может наблюдаться у абсолютно здоровых эмбрионов и со временем пропасть.
Однако такое отклонение может стать и ярким признаком серьезных генетических отклонений или недоразвитости плода, к примеру оно диагностируется при синдроме Дауна. Поэтому врачи начинают бить тревогу при малейших нарушениях в эхогенности кишечника. Необходимо создать полную клиническую картину и произвести ясную оценку всех анатомических особенностей плода. Рассматривают также следующие причины возникновения аномалии:
Когда причина в задержке развития
В таком случае будут наблюдаться сопроводительные симптомы:
При наличии этих сопутствующих признаков можно говорить о внутриутробной задержке в развитии. Если же их нет, это исключается.
Часто повышение эхогенности связывают с уменьшением водного компонента мекония или перистальтики, потому что активизация снижения ферментов околоплодных вод происходит именно при хромосомных нарушениях.
Однозначно ответить во время беременности на вопрос о том, чем вызвано такое отклонение, трудно. Среди дополнительных эхографических маркеров трисомии 13 выделяют:
Естественно, на основе этих показателей нельзя сделать вывод о наличии порока, но такие данные уже заносят пациентку в группу риска.
Последствия отклонений в кишечнике
Выявление патологии на более поздних сроках беременности (после второго триместра) может стать признаком развития мекониевого перитонита или мекониевого илеуса, а также свидетельствовать об инфицировании ветряной оспой. Выявление отклонений обусловливается недостаточной его оценкой. Также нужно брать во внимание, что разные технические приборы могут показывать существенные отличия в изображениях.
Когда требуется операция?
В некоторых случаях опасности не несет гиперэхогенный кишечник у плода, последствия в других ситуациях могут быть опасными. При обнаружении мекониевого перитонита назначается операция, но не всегда. Хирургия требуется при симптомах острого живота и признаках обструкции. Если нет показаний к проведению операции, назначается динамическое наблюдение за новорожденным. Часто подобные операции сопровождаются большой потерей крови, что может привести к синдрому короткой кишки.
Внутриутробная гибель наступает при данной патологии в 8 % случаев, неонатальные потери – 0,8 %. Общая частота пренатальных неблагоприятных исходов достигает 48,4 %. При обнаружении феномена в пренатальном периоде новорожденному требуется динамическое наблюдение и систематическая терапия.
Подробнее о синдроме Дауна
Это относительно частая врожденная патология, которая вызывается наличием дополнительной хромосомы в 21 паре. Из всех изученных аномалий, связанных с нарушением в хромосомах, эта является наиболее распространенной и изученной. Около половины детей с таким синдромом страдают:
Во время беременности для определения синдрома Дауна проводятся скрининговые обследования. Заподозрить риск развития болезни на раннем сроке помогает инвазивная диагностика:
Вероятность выявления порока во втором триместре составляет 60-90 %. Это зависит от выбора метода исследования.
Гиперэхогенный кишечник у плода после 20 недели
Гиперэхогенный кишечник у плода в 20 недель может сопровождаться признаками преждевременного созревания плаценты. Внимание врачей в этом случае в первую очередь будет направлено на исключение заболеваний на хромосомном уровне. В этом случае никаких рисков не будет, а такие изменения в кишечнике могут встречаться и у вполне здоровых детей.
В любом случае пациентка будет направлена к генетику для утверждения или опровержения диагноза на основе пройденного обследования и результатов анализов.
Специалист даст по итогам своего заключения дальнейшие рекомендации к действию. Так как указанные симптомы могут сопровождать инфицирование, назначается обследование:
Если установлен диагноз «гиперэхогенный кишечник» у плода, что это может означать и какое назначается обследование? Женщина проходит комплексную диагностику, в которую входит:
Гиперэхогенный кишечник у плода лечение подразумевает комплексное. Как правило, исход терапии в большинстве случаев положительный.
Какие патологии плода может выявить УЗИ?
УЗИ — обязательный метод обследования беременных женщин. В норме каждая будущая мама проходит 2-3 обследования, иногда — больше. С помощью ультразвукового исследования врач выявляет патологии развития плода, может оценить состояние околоплодных структур. Своевременно проведенное исследование помогает принять решение по поводу вынашивания беременности, разработать оптимальную лечебную тактику, подготовиться к рождению «особенного» ребенка.
Причины врожденной патологии плода
Какие же факторы могут плохо повлиять на плод? Причинами появления различных патологий являются:
Чем больше факторов имеют место, тем больше вероятность появления патологий плода. Именно поэтому планировать рождение ребенка нужно начинать заранее, минимум за полгода до зачатия. Этого времени достаточно, чтобы пройти комплексное обследование, выявить и излечить болезни, подготовиться к зачатию здорового малыша. Чтобы подчеркнуть влияние вредных привычек на плод, приведем некоторые цифры.
При алкоголизме матери у 26% случаев наблюдается токсикозы, в 12% — антенатальная гибель и асфиксия, в 22% — выкидыши, в 34% — преждевременные роды, в 8% — родовые травмы, в 19% — задержка внутриутробного развития.
Группы риска
Учитывая причины появления патологий плода, ученые выделили группы риска. Женщины из этих групп попадают под пристальное внимание врачей в связи с высокой вероятностью развития аномалий.
В таких случаях УЗИ проводят неоднократно — врачу нужно детально осмотреть плод, оценить его развитие в динамике, чтобы исключить врожденные аномалии.
Классификация аномалий у плода
К патологиям развития относятся:
Пороки развития нервной трубки
Аномалии развития позвоночника
Чаще всего патологии плода в виде аномалий развития позвоночника локализуются в шейном и поясничном отделе. Так как позвоночник отчетливо визуализируется с 15 недели беременности, то его пороки диагностируются на сроке 18-20 недель, во время второго скринингового УЗИ.
Врожденные пороки сердца
Диагностика врожденных пороков сердца требует специального оборудования. У врача должна быть возможность провести доплерографию. При подозрении на врожденные пороки сердца необходимо заключение эксперта. В затруднительных случаях врачей-клиницистов предупреждают о возможных осложнениях, чтобы они были готовы оказать специализированную помощь при рождении ребенка.
Аномалии развития желудочно-кишечного тракта
Чаще всего из патологий развития пищеварительного тракта диагностируется атрезия двенадцатиперстной кишки. При этом на УЗИ врач видит округлые структуры, похожие на кисты, в верхней части живота плода. Если киста расположена слева, это расширенный желудок, справа — двенадцатиперстная кишка. Это так называемый признак «двойного пузыря». Очень часто патология сочетается с многоводием, аномалиями сердца, почек, ЦНС.
Диагностика атрезии тонкой кишки сложна. В верхней части живота плода врач видит кистозные структуры — перерастянутые петли тонкого кишечника. Как правило, патология плода выявляется в середине беременности или на более поздних сроках. При высокой атрезии обычно диагностируют многоводие. Атрезию толстой кишки диагностировать с помощью УЗИ практически невозможно.
Патология развития передней брюшной стенки
Чаще всего из этой группы диагностируют дефект передней брюшной стенки — омфалоцеле. В грыжевом мешке, образованном амниотической оболочкой и париетальной брюшиной, обнаруживают петли кишечника, часть печени, желудка и селезенки.
Другая патология в основном локализуется в правой околопупочной области (гастрошизис) и обычно является изолированной. Через этот порок пролабируют только петли кишечника, не покрытые амниотической оболочкой.
Асцит у плода
Свободная жидкость на УЗИ визуализируется как анэхогенная зона, окружающая внутренние органы будущего ребенка. При подозрении на асцит врач должен тщательно изучить плод, оценить его анатомию для исключения сочетанных пороков. Нужно тщательно исследовать мочевыводящую систему, так как асцитическая жидкость может быть мочой. Если у будущего ребенка выявлено утолщение кожи или жидкость содержится минимум в двух естественных полостях, говорят о водянке плода.
Ее причинами являются:
Чтобы выяснить точную причину водянки, врач порекомендует женщине дополнительное экспертное УЗИ.
Аномалии мочевыделительной системы
Некоторые врожденные пороки мочевыделительной системы несовместимы с жизнью. Если такая патология выявлена на ранних сроках, врач может посоветовать женщине прервать беременность. Если же аномалия была диагностирована поздно, врач может изменить тактику ведения беременности.
Диагностирование агенезии, или отсутствия почек, затруднено из-за значительного увеличения надпочечников. Эти железы на последних неделях беременности могут приобретать бобовидную форму, что еще больше утрудняет диагностику. Мочевой пузырь при этом маленький или отсутствует вовсе. Чтобы поставить точный диагноз, нужно исследовать плод в нескольких плоскостях. Измерение почек во время УЗИ помогает выявить гипоплазию — недоразвитие органа.
Обструкции, гидронефроз проявляется расширением почечной лоханки. Однако, нужно учитывать, что расширение почечной лоханки может быть преходящим. Такие дилатации чаще всего двусторонние и через некоторое время проходят. При подозрении на гидронефроз нужно повторить УЗИ через две-три недели.
Патологическая двусторонняя обструкция мочевыводящей системы обычно сочетается с маловодием и имеет неблагоприятный прогноз. Если же обструкция односторонняя, количество околоплодных вод остается в пределах нормы.
При мультикистозной почке на УЗИ будет выявляться несколько кист различного диаметра. Они располагаются диффузно, реже — в одной части органа. Между кистами может определяться паренхима почки, хотя она четко не визуализируется. Аутосомно-рециссивный поликистоз почек диагностируют в третьем триместре беременности. В таких ситуациях имеет место отягощенный семейный анамнез и маловодие. При УЗИ почки увеличены в размерах, эхогенность их резко повышена.
Амниотическая жидкость
Самыми частыми причинами многоводия являются:
Причинами маловодия бывают:
Маловодие при двусторонней аномалии почек является плохим прогностическим признаком.
Экспертное мнение врача
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Что такое гиперэхогенный кишечник у плода
Если у Вашего плода найдены ультразвуковые маркёры
Если при ультразвуковом исследовании найдены маркеры хромосомной патологии плода
Самые часто встречающиеся ультразвуковые маркеры хромосомной аномалии:
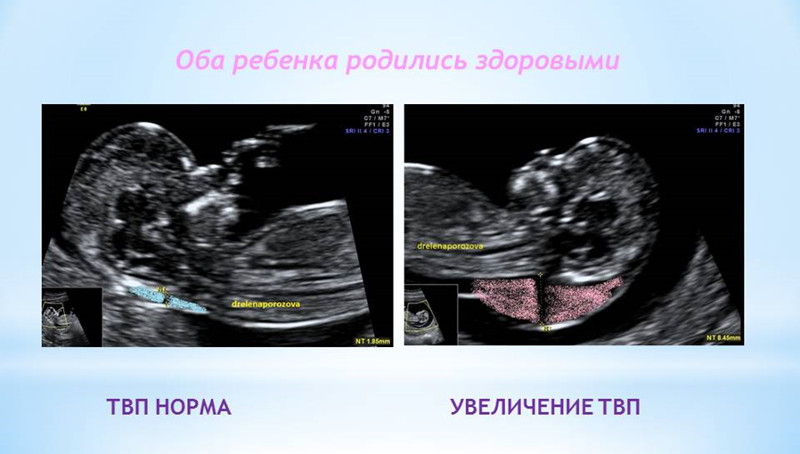
1. Увеличение ТВП.
Оценка этого параметра проводится в первое скрининговое УЗИ (11-14 недель)
ТВП (толщина воротникового пространства) может оказаться больше нормы по нескольким причинам.
Почему у плода может выявляться увеличение ТВП?
Родители бывают крайне взволнованы и хотят сразу же получить ответы на все, возникающие у них вопросы – с чем связано, что делать и многие другие. Вопросы, на которые невозможно ответить сразу. Ведь причин увеличения ТВП множество. Данная находка может встречаться у абсолютно здоровых плодов, это не порок развития, это лишь сигнал к более глубокому обследованию, потому что такая особенность может иметь место у плодов с хромосомной патологией, аномалиями сердца либо другими врожденными или наследственными заболеваниями. При увеличении максимального порога ТВП ВАЖНО, чтобы врач оценил все остальные ультразвуковые маркеры (признаки), а также провел детальную оценку анатомии плода. Возможно, причина увеличения ТВП кроется в нарушении развития плода (например, аномалии строения сердца).
Что делать при выявлении увеличения ТВП у плода?
Если у вашего плода обнаружили расширение ТВП, Вас обязательно направят на консультацию к врачу генетику, который собрав анамнез, оценив все риски, даст рекомендации по дополнительным методам исследования (инвазивная диагностика). Далее потребуется экспертное УЗИ плода на сроке 20 недель для детальной оценки анатомии. Если по всем этим исследованиям отклонений не выявлено, то шансы родить здорового ребенка велики даже при значительной величине ТВП.
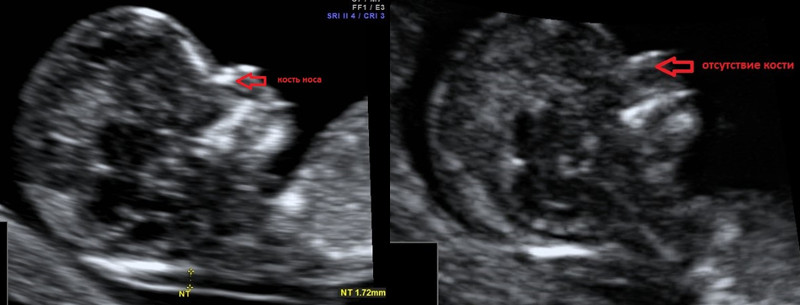
2. Гипоплазия\аплазия костей носа.
Гипоплазия костей носа – уменьшение размеров косточки носа в зависимости от КТР вашего малыша.
Аплазия костей носа – отсутствие визуализации косточки носа у вашего малыша.
Отсутствие видимости костной части спинки носа у плода или ее недоразвитие (недостаточно яркая) на первом скрининге связана с задержкой отложения кальция. Такая ситуация несколько чаще может встречаться у плодов с синдромом Дауна, однако важно, что:
3. Гиперэхогенный кишечник.
Это термин, говорящий о повышенной эхогенности (яркости) кишечника на ультразвуковом изображении. Выявление гиперэхогенного кишечника НЕ является пороком развития кишечника, а просто отражает характер его ультразвукового изображения. Необходимо помнить, что эхогенность нормального кишечника выше, чем эхогенность соседних с ним органов (печени, почек, легких), но такой кишечник не считается гиперэхогенным. Гиперэхогенным называется только такой кишечник, эхогенность которого сравнима с эхогенностью костей плода.
Почему кишечник у плода может быть гиперэхогенным?
Иногда гиперэхогенный кишечник выявляется у абсолютно нормальных плодов, и при УЗИ в динамике этот признак может исчезать. Повышенная эхогенность кишечника может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного кишечника проводится тщательная оценка анатомии плода. Однако при выявлении гиперэхогенного кишечника можно говорить лишь о повышенном риске синдрома Дауна, так как подобные изменения могут встречаться и у совершенно здоровых плодов. Иногда гиперэхогенный кишечник может быть признаком внутриутробной инфекции плода. Гиперэхогенный кишечник часто обнаруживается у плодов с задержкой внутриутробного развития. Однако при этом будут обязательно выявляться отставание размеров плода от срока беременности, маловодие и нарушение кровотока в сосудах плода и матки. Если ничего из вышеперечисленного не выявлено, то диагноз задержки развития плода исключен.
Что делать при выявлении гиперэхогенного кишечника у плода?
Вам следует обратиться к специалисту генетику, который еще раз оценит результаты биохимического скрининга и даст необходимые рекомендации по дальнейшему ведению беременности.
4. Гиперэхогенный фокус в желудочке сердца.
Это термин, говорящий о повышенной эхогенности (яркости) небольшого участка сердечной мышцы на ультразвуковом изображении. Выявление гиперэхогенного фокуса в сердце НЕ является пороком развития сердца, а просто отражает характер его ультразвукового изображения. Гиперэхогенный фокус возникает в месте повышенного отложения солей кальция на одной из мышц сердца, что не мешает нормальной работе сердца плода и не требует никакого лечения.
Почему у плода может выявляться гиперэхогенный фокус в сердце?
Иногда гиперэхогенный фокус в сердце выявляется у абсолютно нормальных плодов, и при УЗИ в динамике этот признак может исчезать. Наличие гиперэхогенного фокуса в сердце плода может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного фокуса проводится тщательная оценка анатомии плода. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только гиперэхогенного фокуса в сердце не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур.
Что делать при выявлении гиперэхогенного фокуса в сердце плода?
Если у плода выявлен ТОЛЬКО гиперэхогенный фокус в сердце, то никаких дополнительных обследований не требуется; риск болезни Дауна не увеличивается. На плановом УЗИ в 32-34 недели еще раз будет осмотрено сердце плода. В большинстве случаев гиперэхогенный фокус в сердце исчезает к этому сроку беременности, но даже если он продолжает оставаться в сердце, это никак не влияет на здоровье плода и тактику ведения беременности.
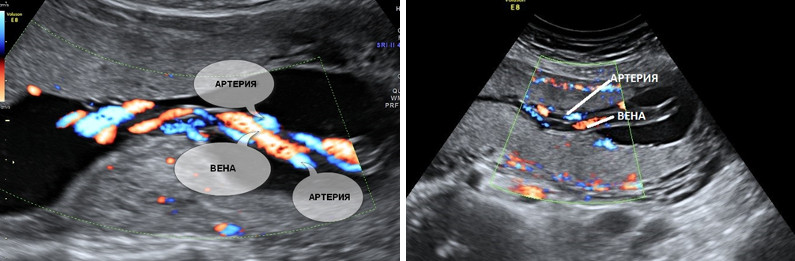
5. Единственная артерия пуповины.
Нормальная пуповина состоит из трех сосудов – две артерии и одна вена. Иногда вместо двух артерий в пуповине формируется только одна артерия и одна вена, таким образом, в пуповине определяется всего два сосуда. Данное состояние считается пороком развития пуповины, однако этот порок не оказывает никакого влияния на послеродовое состояние ребенка и его дальнейшее развитие.
Почему у плода может определяться единственная артерия пуповины?
Иногда единственная артерия пуповины выявляется у абсолютно нормальных плодов; после рождения ребенка данный факт не оказывает никакого влияния на его дальнейшее развитие. Иногда единственная артерия пуповины сочетается с пороками сердечно-сосудистой системы плода, поэтому при выявлении единственной артерии пуповины проводится детальный осмотр анатомии плода и, в частности, сердечно-сосудистой системы. При отсутствии других пороков развития единственная артерия пуповины в состоянии обеспечить адекватный кровоток плода. Несколько чаще единственная артерия пуповины выявляется у плодов с синдромом Дауна и другими хромосомными болезнями. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только единственной артерии пуповины не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур. Единственная артерия пуповины иногда приводит к возникновению задержки внутриутробного развития плода. В связи с этим при обнаружении единственной артерии пуповины рекомендуется дополнительное УЗИ в 26-28 недель беременности, и плановое в 32-34 недели. Если отставание размеров плода от срока беременности или нарушение кровотока в сосудах плода и матки не выявлено, то диагноз задержки развития плода исключен.
Что делать при выявлении единственной артерии пуповины у плода?
Выявление только единственной артерии пуповины не повышает риск наличия синдрома Дауна и не является показанием к консультации генетика и проведению других диагностических процедур. Необходимо контрольное УЗИ в 26-28 и 32 недели беременности для оценки темпов роста плода и оценки его функционального состояния.
6. Кисты сосудистых сплетений (КСС).
Часто ли встречаются кисты сосудистых сплетений?
В 1-2 % всех нормальных беременностей плоды имеет КСС, в 50 % случаев обнаруживаются двусторонние кисты сосудистых сплетений, в 90 % случаев кисты самопроизвольно исчезают к 26-ой неделе беременности, число, размер, и форма кист могут варьировать, кисты также найдены у здоровых детей и взрослых. Несколько чаще кисты сосудистых сплетений выявляются у плодов с хромосомными болезнями, в частности, с синдромом Эдвардса (трисомия 18, лишняя 18 хромосома). Однако, при данном заболевании у плода всегда будут обнаруживаться множественные пороки развития, поэтому выявление только кист сосудистого сплетения не повышает риск наличия трисомии 18 и не является показанием к проведению других диагностических процедур. При болезни Дауна кисты сосудистых сплетений, как правило, не выявляются. Риск синдрома Эдвардса при обнаружении КСС не зависит от размеров кист и их одностороннего или двустороннего расположения. Большинство кист рассасывается к 24-28 неделям, поэтому в 28 недель проводится контрольное УЗИ. Однако, если кисты сосудистых сплетений не исчезают к 28-30 неделям, это никак не влияет на дальнейшее развитие ребенка.
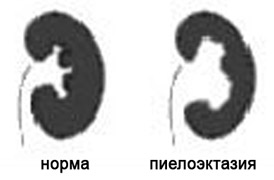
7. Расширение почечных лоханок (пиелоэктазия).
Почечные лоханки это полости, где собирается моча из почек. Из лоханок моча перемещается в мочеточники, по которым она поступает в мочевой пузырь.
Пиелоэктазия представляет собой расширение почечных лоханок. Пиелоэктазия в 3-5 раз чаще встречается у мальчиков, чем у девочек. Встречается как односторонняя, так и двухсторонняя пиелоэктазия. Легкие формы пиелоэктазии проходят чаще самостоятельно, а тяжелые иногда требуют хирургического лечения.
Причина расширения почечных лоханок у плода.
Если на пути естественного оттока мочи встречается препятствие, то моча будет накапливаться выше данного препятствия, что будет приводить к расширению лоханок почек. Пиелоэктазия у плода устанавливается при обычном ультразвуковом исследовании в 18-22 недели беременности.
Опасна ли пиелоэктазия?
Умеренное расширение почечных лоханок, как правило, не влияет на здоровье будущего ребенка. В большинстве случаев при беременности наблюдается самопроизвольное исчезновение умеренной пиелоэктазии. Выраженная пиелоэктазия (более 10 мм) свидетельствует о значительном затруднении оттока мочи из почки. Затруднение оттока мочи из почки может нарастать, вызывая сдавление, атрофию почечной ткани и снижение функции почки.
Кроме того, нарушение оттока мочи нередко сопровождается присоединением пиелонефрита – воспаления почки, ухудшающего ее состояние. Несколько чаще расширение лоханок почек выявляется у плодов с синдромом Дауна. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только расширения почечных лоханок не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур. Единственное, что нужно сделать до родов – пройти контрольное УЗИ в 32 недели и еще раз оценить размеры почечных лоханок.
Нужно ли обследовать ребенка после родов?
У многих детей умеренная пиелоэктазия исчезает самопроизвольно в результате дозревания органов мочевыделительной системы после рождения ребенка. При умеренной пиелоэктазии бывает достаточно проводить регулярные ультразвуковые исследования каждые три месяца после рождения ребенка. При присоединении мочевой инфекции может понадобиться применение антибиотиков. При увеличении степени пиелоэктазии необходимо более детальное урологическое обследование.
В случаях выраженной пиелоэктазии, если расширение лоханок прогрессирует, и происходит снижение функции почки, бывает показано хирургическое лечение. Хирургические операции позволяют устранить препятствие оттоку мочи. Часть оперативных вмешательств может с успехом выполняться эндоскопическими методами – без открытой операции, при помощи миниатюрных инструментов, вводимых через мочеиспускательный канал. В любом случае вопрос об оперативном лечении решается после рождения ребенка и полного его обследования.
Что делать при выявлении ультразвуковых маркеров хромосомной патологии у плода?
Вам следует обратиться к специалисту генетику, который еще раз оценит результаты ультразвукового исследования и биохимического скрининга, рассчитает риск индивидуально для вашего случая и даст необходимые рекомендации по дальнейшему ведению беременности.
© 2021 краевое государственное бюджетное учреждение здравоохранения «Красноярский краевой медико-генетический центр» (КГБУЗ «ККМГЦ»)