что такое дистальный отдел мочеточника
Что такое дистальный отдел мочеточника
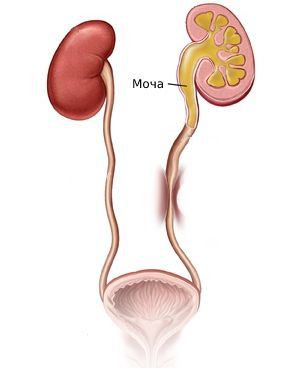
Мочеточник (ureter, dexter et sinister) представляет собой забрюшинно расположенный гладкомышечный парный трубчатый орган, сплющенный в передне-заднем направлении. Он является выводным протоком почки, соединяющим почечную лоханку с мочевым пузырем. Длина мочеточника у женщин короче, чем у мужчин, и в среднем составляет около 27—29 см.
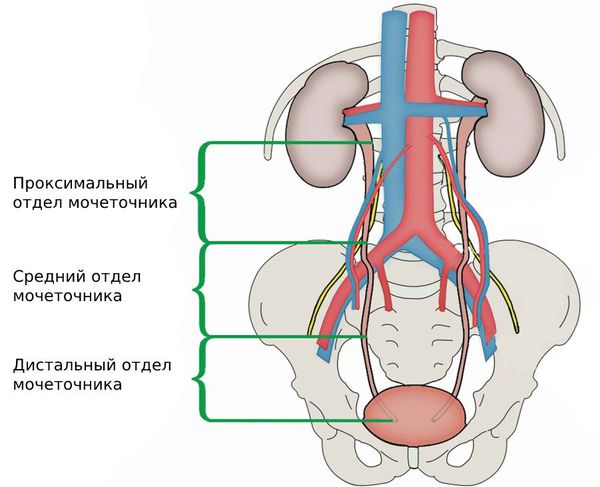
Различают две почти равные по длине части (или отдела) мочеточника: брюшную (pars abdominalis) и тазовую (pars pelvina). Условной границей между ними является вход в малый таз (linea terminalis). В этой области мочеточники проходят впереди подвздошных сосудов, причем правый мочеточник чаще пересекает наружные подвздошные, а левый — общие подвздошные сосуды. При этом мочеточники делают выраженный сагиттально-фронтальный изгиб, обращенный выпуклостью преимущественно кпереди; открытый кзади угол составляет в среднем около 130—135°.
Стенка мочеточника имеет толщину около 1 мм и состоит из наружной соединительнотканной (tunica adventitia), средней — мышечной (tunica muscularis) и внутренней — слизистой (tunica mucosa) оболочек. На поперечном разрезе просвет мочеточника имеет звездчатую форму. Этот анатомический факт имеет практическое значение для распознавания повреждений мочеточника и помогает отличить его от культи кровеносного сосуда (артерии или вены): в перерезанном мочеточнике выпячивающаяся наружу складчатая слизистая оболочка имеет звездчатую форму, тогда как внутренняя оболочка сосуда (tunica intima) тесно прилежит к мышечной оболочке, а просвет его имеет округлую форму. Снаружи мочеточник окружен вторым слоем забрюшинной клетчатки, являющейся продолжением околопочечной клетчатки (paranephron), которая получила название око-ломочеточниковой (paraureterium).
Тазовая часть (или отдел) каждого мочеточника пересекает пограничную линию на границе задней и средней трети ее и располагается примерно на уровне крестцово-подвздошного сочленения. Перекинувшись через подвздошные сосуды, спереди от них, этот отдел мочеточника спускается в полость малого таза (делая выраженный изгиб примерно во фронтальной плоскости, выпуклостью обращенный преимущественно кнаружи) и заканчивается устьями мочеточников в мочевом пузыре.
Оба тазовых отдела мочеточников близко подходят один к другому (каждый из них направляется сзади наперед и снаружи внутрь) и отделены один от другого сходящей на нет брыжейкой сигмовидной кишки; самое большое расстояние между мочеточниками (около 10 см) отмечается после перегиба их через подвздошные сосуды, где мочеточники удаляются один от другого, причем правый мочеточник более удален от средней линии. На уровне дна матки это расстояние уменьшается и колеблется в пределах 6,8—9,5 см; на уровне перешейка матки и переднего свода влагалища оно равно 4—4,5 см, между обеими околопузырными частями — 3—4,5 см, а между устьями мочеточников — 2,5—3 см.
Различают пристеночную и висцеральную части тазового отдела мочеточника.
Под пристеночной, или париетальной, частью тазового отдела мочеточника понимают тот его отдел, который примыкает к боковой стенке таза. Он располагается под тазовой брюшиной, в подбрюшинной клетчатке. Кзади от этой части мочеточника находятся внутренние подвздошные сосуды и начальные отделы их ветвей: маточной артерии (первый перекрест мочеточника и маточной артерии), запирательной и пупочной артерий, а также запирательного нерва. Кнутри, на расстоянии 2—3 см, располагается прямая кишка.
К передней, покрытой брюшиной поверхности пристеночной части мочеточника примыкает свободный край яичника и расположенные здесь петли кишечника.
Висцеральная часть тазового отдела мочеточника, примыкающая к органам малого таза, является непосредственным продолжением париетальной. Поворачивая кпереди и кнутри, на высоте седалищной ости (spina ischiadica), эта часть мочеточника располагается в толще основания широкой маточной связки (ближе к заднему ее листку) в околоматочной клетчатке, на расстоянии около 1—3 см от шейки матки, под маточными сосудами (второй, практически наиболее важный перекрест мочеточника с маточной артерией). Здесь мочеточник лежит между маточным и влагалищным венозным сплетением (медиально) и пузырным венозным сплетением — латерально и кпереди, а также окружен петлей из нервных ветвей пузырного сплетения; часть висцеральной фасции образует влагалище для мочеточника и его клетчатки. Следует знать, что в отдельных случаях мочеточники могут проходить в толще подвешивающих связок яичника.
В дистальном отрезке висцеральной части тазового отдела мочеточника (длиной около 3 см) различают околопузырную часть, интрамуральную и внутрислизистую (устье мочеточника).
Околопузырная (надпузырная) часть (portio juxtavesicalis) располагается непосредственно над местом прободения мочеточником мочевого пузыря и является самой узкой частью тазового отдела мочеточника, в которой нередко застревают мочевые камни. Расстояние между мочеточниками в этом отделе различно: при наполненном мочевом пузыре оно достигает 6 см, а при пустом — 3 см. Практически важно отметить, что этот отрезок висцеральной части мочеточника прилежит непосредственно к передне-наружной стенке свода влагалища и снабжен особым мышечным влагалищем, состоящим из продольных мышечных волокон, составляющих продолжение мускулатуры мочевого пузыря и функционально с ним связанных (так называемое «мочеточниковое влагалище» Вальдейера). Защищенный упомянутым влагалищем мочеточник в этом месте, как правило, не повреждается.
Интрамуральная, или внутристеночная, часть мочеточника (portio intramuralis) косо пронизывает стенку мочевого пузыря и тесно связана с мышечным слоем его.
Третья, внутрислизистая, часть относится к устью мочеточника (ostium ureteris) и представляет собой щелевидное отверстие,
Следует напомнить, что почти все забрюшинные опухоли вызывают смещение мочеточника. Смещение тазового отдела мочеточника кнаружи (одностороннее и двустороннее) и сдавле-ние его чаще всего являются следствием опухолей матки или яичников.
Кровоснабжение верхнего отдела мочеточника осуществляется ветвями почечной артерии (a. renalis). В месте перекреста с яичниковой артерией (a. ovarica) от последней отходят ветви к мочеточнику; мочеточниковые ветви (rr. ureterici) отходят от аорты, поясничных артерий, общей подвздошной артерии, а тазовый отдел мочеточника получает питание и за счет ветвей, отходящих непосредственно от внутренней подвздошной артерии, средней прямокишечной артерии, верхних и нижних пузырных, а также маточной артерии.
Близость мочеточника к маточной артерии и шейке матки (боковому своду влагалища) является очень важным анатомическим фактом, который необходимо учитывать при операциях в этой области. Для профилактики повреждения мочеточника, например при гистерэктомии, особенно учитывая многочисленные аномалии хода его, перевязку всех кровеносных сосудов рекомендуется производить как можно ближе к матке, а перед операцией целесообразно провести тщательное урологическое обследование больной для выявления возможных аномалий.
Венозная кровь оттекает через одноименные вены и венозное сплетение мочевого пузыря. Практическое значение имеет патологическая связь правого мочеточника с правой яичниковой веной.
Нормальная анатомия и физиология мочевого тракта
Что такое мочевыделительная система и как она работает?
Мочевой тракт представляет собой непрерывную систему полых органов, основной функцией которой является образование, сбор, транспортировка, хранение и выведение мочи.
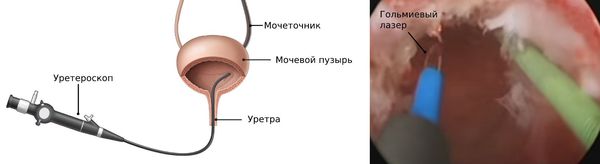
Мочевыделительная система делится на верхний и нижний отделы. Верхняя мочевыделительная система состоит из почек и трубки, называемой мочеточником, которая транспортирует мочу из почки в мочевой пузырь.
Нижняя мочевыделительная система состоит из мочевого пузыря и другой трубки, называемой уретрой, которой заканчивается мочевыделительная система, она транспортирует мочу из мочевого пузыря наружу.
Функция мочевыделительной системы состоит в том, чтобы обеспечить выведение продуктов метаболизма из организма человека, регулировать водно-солевой баланс, а также хранить и транспортировать мочу.
Мочевая система работает в комплексе с легкими, кожей и кишечником, поддерживая баланс химических веществ и воды в организме. Взрослые выделяют от 800 до 2000 миллилитров мочи в сутки при обычном питьевом режиме потребления воды в сутки, а это 1.5-2 литра. Некоторые факторы влияют на повышение образования мочи в организме. Например, некоторые виды лекарств, такие как диуретики (мочегонные препараты), которые иногда используются для лечения высокого кровяного давления. Напитки, такие как кофе и алкоголь, также могут вызвать увеличение количества выделяемой мочи у некоторых людей.
Верхняя мочевыделительная система
Почки
Каждая почка покрыта фиброзной капсулой, которая защищает почку от травмы. Все болевые ощущения связаны с этой капсулой: сам орган не имеет болевых рецепторов. При повреждении, растяжении капсулы появляется боль разного характера и интенсивности.
Ткань почки или паренхима состоит из внешнего (коркового) и внутреннего (мозгового) слоев.
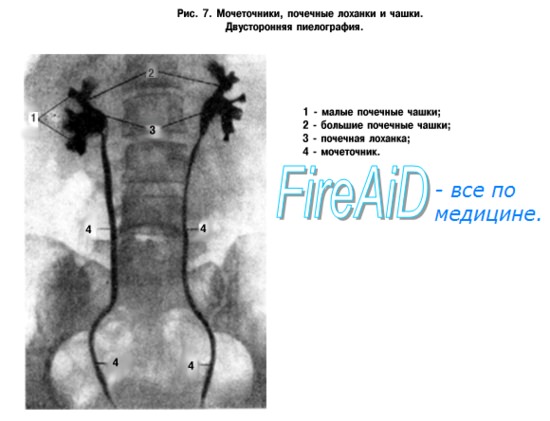
Система накопления мочи состоит из малых почечных чашечек, которые, сливаясь между собой по 2—3, образуют большую почечную чашечку, а они в свою очередь образуют почечную лоханку. Почечная лоханка переходит непосредственно в мочеточник.
Все функции, обычно выполняемые двумя почками, могут быть адекватно выполнены одной здоровой почкой. Некоторые люди рождаются только с одной почкой, а другие предпочитают пожертвовать одну почку для трансплантации человеку с почечной недостаточностью.
Основная функция почек заключается в том, чтобы поддерживать правильный баланс воды и минералов (включая электролиты) в организме.
Почки регулируют баланс минералов и таких веществ, как натрий, калий, кальций, фосфор, магний и бикарбонат и поддерживают нормальный состав крови. Изменения уровня натрия могут влиять на психическое состояние человека, в то время как изменения уровня калия могут иметь серьезные неблагоприятные последствия и вызывать нарушения в работе сердца, а также функционировании мышечного аппарата. Поддержание нормального уровня кальция и фосфора необходимо для здоровья костей и зубов.
Дополнительные функции почек включают в себя:
Мочеточники
Это фибромышечные трубки, которые отводят мочу из почечной лоханки в мочевой пузырь, имеют длину около 25-30 см и ширину 6-8 мм. Они входят в мочевой пузырь сзади и под углом, заканчиваясь в просвете мочевого пузыря в виде отверстий – устья мочеточников. Нижний отдел мочеточника сжимается стенкой мочевого пузыря пассивно во время хранения мочи и динамически во время опорожнения. По сути это клапан, который предотвращает пузырно-мочеточниковый рефлюкс (т.е. останавливает мочу от обратного заброса в почки). Стенка мочеточника состоит из трех слоев, включая слой мышц, который помогает ему сокращаться и продвигать мочу из почки в мочевой пузырь. Небольшие порции мочи поступают в мочевой пузырь из мочеточников примерно каждые 10-15 секунд.
По длине мочеточника есть три физиологических сужения: на уровне перехода лоханки в мочеточник, место перекреста с общими подвздошными сосудами и в толще стенки мочевого пузыря. При мочекаменной болезни в местах сужения мочеточников могут застревать камни, вызывая почечную колику.
Как очищается кровь и образуется моча?
Здоровые почки фильтруют около 100 мл крови каждую минуту, удаляя отходы и дополнительную воду, чтобы образовать в конечном итоге мочу.
Разделяют три основных этапа формирования мочи:
В процессе очищения крови, почки удерживают все необходимые вещества и избирательно удаляют лишнюю жидкость и отходы жизнедеятельности организма.
Таким образом, почки обладают фильтрационной и концентрационной способностью.
Может ли быть изменение объема мочи у человека со здоровыми почками?
ДА. Количество потребляемой воды и атмосферная температура являются основными факторами, которые определяют объем мочи, который выделяет нормальный человек.
В зависимости от количества потребляемой жидкости изменяется количество выделяемой мочи: чем больше жидкости поступает в организм, тем больше ее выделяется и тем моча менее концентрированная, цвет ее становится светлым, вплоть до прозрачного. Если же количество жидкости снижается, то и количество выделяемой мочи становится меньше, она будет более концентрированной, а цвет темно-соломенным.
В летние месяцы из-за потоотделения, вызванного высокой температурой окружающей среды, объем мочи уменьшается. В зимние месяцы все наоборот – низкая температура, отсутствие потоотделения и больше мочи.
У человека с нормальным потреблением воды, если объем мочи составляет менее 500 мл или более 3000 мл, это может свидетельствовать о том, что почки нуждаются в более пристальном внимании и дополнительном обследовании.
Мочеточники
Мочеточник, ureter, парный, представляет забрюшинно расположенный трубчатый орган, сообщающий почечную лоханку с мочевым пузырем. Длина мочеточника 30–35 см, диаметр неравномерный; у места отхождения от лоханки, при входе в малый таз и при прохождении через стенку мочевого пузыря он равен 3–4 мм, а между этими суженными местами диаметр его достигает 9 мм. Различают две части мочеточника: брюшную и тазовую. Брюшная часть, pars abdominalis, у места отхождения от лоханки образует изгиб. Поворачивая вниз и медиально, мочеточник проходит по передней поверхности большой поясничной мышцы вниз до пограничной линии таза. Тазовая часть, pars pelvina, ложится под брюшиной малого таза, поворачивает вперед, медиально и вниз. Достигнув дна мочевого пузыря, мочеточник пронизывает его стенку в косом направлении и открывается в полость пузыря щелевидным отверстием.
Стенка мочеточника состоит из трех слоев: соединительно-тканной, адвентициальной оболочки, мышечной оболочки и слизистой оболочки. Адвентициальная оболочка, tunica adventitia, состоит из волокнистой соединительной ткани с примесью эластических волокон. В толще клетчатки проходят нервы и сосуды мочеточника. Мочеточник окружен слаборазвитой фасцией, являющейся продолжением почечной фасции. Мышечная оболочка, tunica muscularis, состоит из трех слоев: внутреннего продольного, среднего циркулярного и наружного продольного. При этом последний не сплошной, а представлен отдельными пучками, которых больше в нижней части мочеточника.
Слизистая оболочка, tunica mucosa, образует продольно идущие складки, в результате чего просвет мочеточника имеет звездообразную форму; ближе к нижним участкам мочеточника складки сглаживаются и просвет теряет указанную форму. В толще слизистой оболочки, преимущественно в верхней части мочеточника, встречается небольшое количество маленьких трубчато-альвеолярных желез. Топографические взаимоотношения брюшного отдела правого и левого мочеточников неодинаковы.
Правый мочеточник в начальной части располагается позади нисходящей части двенадцатиперстной кишки. Нижняя часть брюшного его отдела пересекает корень брыжейки подвздошной кишки. На уровне пограничной линии он проходит впереди общих подвздошных сосудов. Левый мочеточник в начальном отделе проходит позади flexura duodenojejunalis, а при переходе в малый таз перекрещивает наружные подвздошные сосуды. Правый и левый мочеточники в области середины или верхней трети их протяжения перекрещивают яичковые или яичниковые сосуды. Топографические взаимоотношения внутритазовой части справа и слева одинаковы, но различны у мужчин и женщин. У мужчин непосредственно перед вхождением в пузырь мочеточник перекрещивается семявыносящим протоком, который ложится здесь медиально от него; место вхождения в мочевой пузырь располагается несколько ниже дна прямокишечно-пузырного углубления и соответствует верхушке семенного пузырька.
У женщин мочеточник, спускаясь по стенке малого таза, перекрещивает, располагаясь поверхностнее, начало маточной артерии; далее, направляясь медиально, вниз и вперед, он проходит в околоматочной клетчатке и здесь, на уровне шейки матки, перекрещивает маточную артерию, располагаясь ниже ее. Еще далее кпереди мочеточник пересекает переднебоковую стенку влагалища и входит в мочевой пузырь. Иннервация: plexus renalis, hypogastricus, testicularis (ovari-cus), uretericus. Кровоснабжение: aa.. renalis, testicularis (ovarica).
Oбструктивный мегауретер
Robert A Mevorach, MD
В 1923, Caulk обнаружил у пациента расширение мочеточника в дистальном отделе без признаков гидронефроза и назвал это состояние мегалоуретер. Тридцать лет спустя Swenson сформулировал нейрогенные причины возникновения мегаколон и мегауретера и лечил своих больных отведением мочи, выведением мочеточника на кожу, кишечной аугментацией и принудительной перистальтикой. Stephens, Nesbitt и Withycombe рекомендовали наблюдение, удвоение питьевой нагрузки и удаление патологически измененной почки с расширенным мочеточником при возникновении инфекции мочевых путей. Они разрабатывали операции и доступы с мочеточнику.
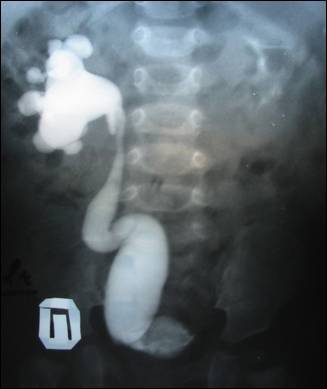
Рис.1. Ребенок 6 мес. с обструктивным мегауретером справа 2ст..
Johnston, Hendren, and Creevy предложили хирургическое лечение путем удаления дистального (суженного) участка мочеточника и имплантации его в мочевой пузырь подобно операциям при ПМР. Williams своими исследованиями доказал, что первичный мегауретер с менее выраженными проявлениями может со временем подвергаться обратному развитию и постепенному излечению с великолепными клиническими и радиологическими отдаленными результатами.
Проявления заболевания: Дети с обструктивным мегауретером могут жаловаться на боли в животе, гематурию, инфекция мочевых путей (лейкоцитурия), лихорадку неясной этиологии или пальпируемое объемное образование в животе. Наиболее часто заболевание выявляется как расширение ЧЛС при ультразвуковом обследование на ранних сроках беременности.
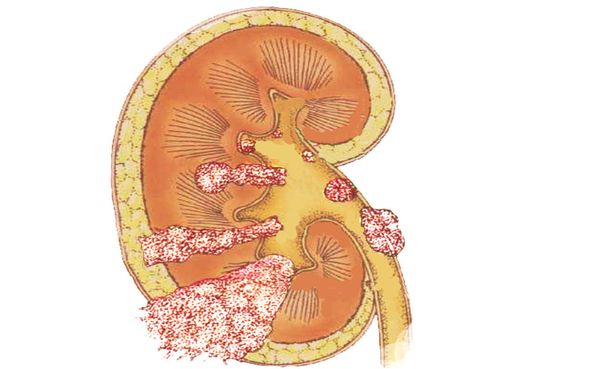
Патология: Термин мегауретер предполагает расширение и увеличение длины мочеточника. Мегауретер может быть первичным (врожденным) и вторичным приобретенным (стеноз устья за счет длительного стояния камня мочеточника и др.) Кроме того мегауретер может быть 1)рефлюксирующий не обструктивный и 2) нерефлюксирующий обструктивный. Очень редко встречается вариант сочетания мегауретера рефлюксирующего и обструктивного одновременно. Этот диагноз устанавливается на основании радиологических и клинических и др. исследований. В данном разделе обсуждается первичный обструктивный мегауретер. В детской практике наиболее часто используют классификацию обсруктивного мегаретера предложенную (D.Beurton 1986) (Рис.2)
Рис.2. Классификация обструктивного мегауретера (D.Beurton 1986)
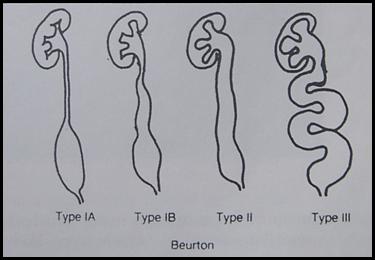 |
1(А)ст. расширение мочеточника в дистальном отделе, без расширения ЧЛС
1(В)ст. расширение мочеточника в дистальном отделе и средней трети незначительным расширением ЧЛС
2ст. выраженное расширение мочеточника на свем протяжении и дилятация чашечек.
Этиология: Причиной возникновения первичного (врожденного) обструктивного мегауретера считают структурные нарушения в мышечном слое дистального сегмента мочеточника, которые характеризуются различной степенью уменьшения или отсутствия продольных мышечных фиброзных волокон, гипертрофией или гиперплазией циркулярных фиброзно-мышечных волокон или увеличения соединительно-тканных волокон. Эти изменения определяют патологию и могут быть выражены в различной степени от минимальных проявлений до полной обструкции.
Патофизиология: Частичная обструкция в измененном дистальном сегменте мочеточника служит причиной прогрессивной дилятации (расширения) мочеточника в проксимальном направлении. Развивается так же гидронефротическое расширение (увеличение размеров лоханки и чашечек). Эти изменения наступают в случае, когда нарушается сократительная способность. Мочеточник более не в состоянии адекватно эвакуировать мочу, увеличивается внутрипочечное давление, страдает пункция почки. Полная обструкция мочеточника встречается очень редко и обычно сопровождается отсутствием функции почки.
Клиника: Ультразвуковое обследование в период беременности выявляет отклонения и наличие урогенитальных аномалий у 1:100 новорожденных; в большинстве случаев это гидронефроз. Клинические признаки первичного мегауретера, которые в меньшей степени выявляются при УЗИ плода включают следующие:
Проявления заболевания (Endications)
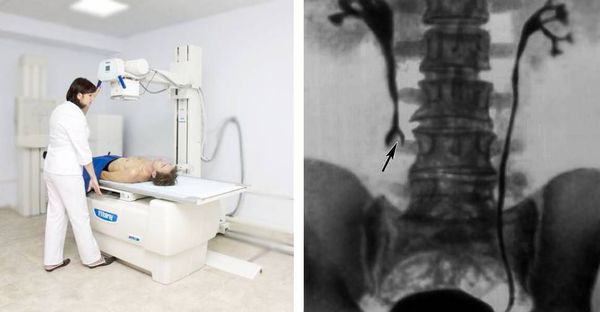
Диагноз устанавливается радиологически, определяется суженный дистальный мочеточниковый сегмент, впадающий в нормальное устье мочеточника. Эндоскопически проходимость мочеточника зачастую не нарушена, подслизистый туннель не сужен и легко пропускает мочеточниковый катетер при ретроградном введении. При наблюдении за перистальтикой мочеточника на флуороскопии (ЭОП) отмечается затруднение пассажа мочи и наличие феномена «стоячей» или «обратной» волны.
Сочетанные аномалии возможны следующие:
ОСОБЕННОСТИ АНАТОМИИ И ПРОТИВОПОКАЗАНИЯ
Особенности анатомии: Врожденные и приобретенные повреждения являются причиной обструкции в дистальном сегменте мочеточника и в каждом конкретном случае, усложняют и запутывают диагноз. Первичный обструктивный мегауретер может быть единственного мочеточника и при удвоении коллекторной системы.
СТАНДАРТЫ
Лабораторные анализы:
Исследования:
Диагностические методы:
Ю.Э.Рудин, Д.А.Галицкая Совершенствование техники пневмовезикоскопического доступа для коррекции врожденных пороков развития нижних мочевых путей у детей. (Обзор литературы) Ж.Экспериментальная и клиническая урология. 2020 №3. С.154-160 (№ 2250 из Перечня ВАК) doi: 10.29188/2222-8543-2020-12-3-154-160
Ю.Э. Рудин, Д.В. Марухненко, Д.А.Галицкая,Д.К.Алиев, А.Б.Вардак, Г.В.Лагутин Возможности пневмовезикоскопического доступа при коррекции патологии уретеровезикального сегмента мочеточника и мочевого пузыря у детей. Ж.Урология Scopus (№ 837 из Перечня ВАК) 2021, №1.С. 95-102
BIBLIOGRAPHY
eMedicine Journal, June 22 2001, Volume 2, Number 6
© Copyright 2001, eMedicine.com, Inc.
Методы отведения мочи (дренирования мочеточника и почки) при лечении мегауретера у детей. (из статьи Ю.Э.Рудина с соавт. 2001г.)
Показания для оперативного отведения мочи
НЕФРОСТОМИЯ
Преимущества
Недостатки
ИНТУБАЦИОННАЯ УРЕТЕРОПИЕЛОСТОМИЯ
Преимущества
Недостатки
Т-ОБРАЗНАЯ ПРЯМАЯ УРЕТЕРОКУТАНЕОСТОМИЯ
Преимущества
Недостатки
Т-ОБРАЗНАЯ ОБРАТНАЯ УРЕТЕРОКУТАНЕОСТОМИЯ
Преимущества
Недостатки
ТЕРМИНАЛЬНАЯ УРЕТЕРОКУТАНЕОСТОМИЯ
Преимущества
Недостатки
Выводы:
Терминальная уретерокутанеостомия противопоказана при мегауретере единственной почки.
Результаты лечения
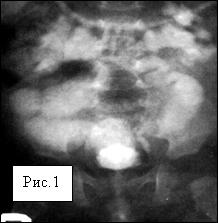 | 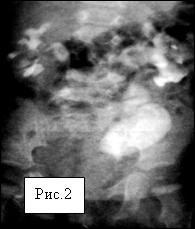 |  |
Рис.1. Ребенок 4 мес. с двусторонним обструктивным мегауретером.
Рис.2. Тот же ребенок на этапах лечения в возрасте 11 мес.
Рис.3. Тот же ребенок в возрасте 2 лет. Признаков мегауретера нет, ПМР не определяется – выздоровление.
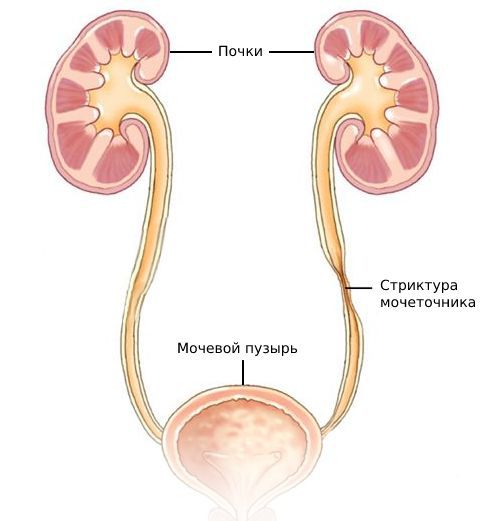
Что такое стриктура мочеточника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мутин М. Ю., уролога со стажем в 6 лет.
Определение болезни. Причины заболевания
Стриктура (стеноз) мочеточника — это сужение его просвета, нарушающее нормальный отток мочи. Стриктуры могут возникать в любом участке мочеточника и в различной степени влиять на работу почки.
Мочеточник — это мышечная трубка, по которой моча из почки попадает в мочевой пузырь. Его длина около 25 см, верхняя половина находится в области живота, а нижняя — в области таза.
Причины стриктуры мочеточника
К основным причинам образования стриктуры мочеточника относятся:
Своевременная диагностика и лечение стриктуры мочеточника позволяют сохранить функцию почек и исключить злокачественные новообразования. Например, за доброкачественную стриктуру мочеточника может быть принята переходно-клеточная карцинома.
Кроме того, опухоли, такие как рак шейки матки, предстательной железы, яичников, груди и толстой кишки, могут проявляться как стриктура мочеточника.
Любое инструментальное воздействие на мочеточник в перспективе может привести к развитию его стриктуры. Повреждения мочеточника при операциях на органах брюшной полости и малого таза встречаются с частотой 0,1–0,2 %. Из всех интраоперационных повреждений мочеточника:
Мочеточники нередко повреждаются и при кесаревом сечении, как правило, при извлечении плода.
Другая причина образования стриктуры мочеточника — его непреднамеренное повреждение при операциях на других органах. Чаще это операции выполняются по поводу опухолей яичников, матки и толстой кишки.
Прочие причины доброкачественных стриктур мочеточника:
Пациентов со стриктурами мочеточника неизвестного происхождения следует обследовать с помощью компьютерной томографии. Это поможет исключить внутреннее злокачественное новообразование мочеточника или поражение, вызывающее внешнюю компрессию.
Симптомы стриктуры мочеточника
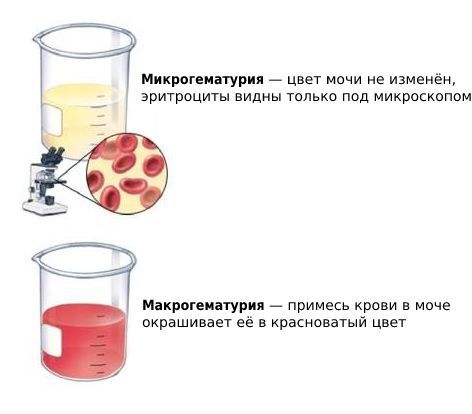
Большинство пациентов испытывают постоянную тупую боль в поясничной области, у других выявляется кровь в моче (гематурия) и признаки инфекции мочевыводящих путей. Также возможна комбинация этих симптомов.
Симптомы инфекции верхних мочевых путей:
У пациентов с единственной почкой, сопутствующей хронической болезнью почек или двусторонним поражением могут возникать симптомы почечной недостаточности.
Почечную недостаточность можно заподозрить при сочетании следующих симптомов:
Патогенез стриктуры мочеточника
Просвет мочеточника может сужаться при его случайной перевязке, развитии рубцовой ткани в стенке или при сдавлении извне, например крупной опухолью или рубцовым процессом в забрюшинном пространстве.
Классификация и стадии развития стриктуры мочеточника
Стриктуры мочеточника классифицируют по протяжённости, локализации и причине возникновения.
Классификация стриктур мочеточника
Злокачественные стриктуры:
Доброкачественные стриктуры:
Осложнения стриктуры мочеточника
Сужение просвета мочеточника блокирует верхние мочевые пути с поражённой стороны и нарушает отток мочи. Затруднение пассажа мочи ведёт к прогрессивному ухудшению функции почки, вплоть до полной её потери.
Диагностика стриктуры мочеточника
Методы визуализации мочевыводящих путей:
В сложных случаях может потребоваться тест Уитакера для исследования давления-потока и постановки окончательного диагноза.
В настоящее время наиболее информативным диагностическим неинвазивным методом является мультиспиральная компьютерная томография с контрастированием (МСКТ).
Метод позволяет оценить:
Завершающим диагностическим, а в большинстве случаев и успешным лечебным шагом, является рентгенэндроурологическое вмешательство. При невозможности отведения мочи из почек без создания наружных свищей показана реконструктивная операция.
Показаниями к вмешательству являются:
Лечение стриктуры мочеточника
Эндоскопическое лечение
К эндоскопическим вмешательствам относятся:
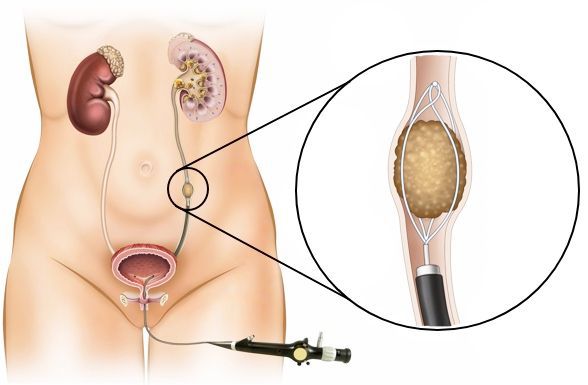
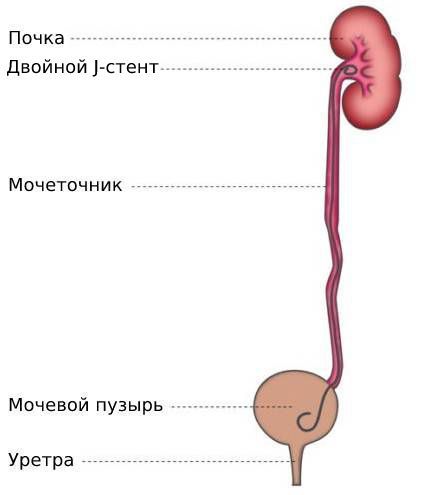
Установка мочеточникового стента эффективна при лечении большинства стриктур мочеточника, в частности их внутренних разновидностей. При плохом прогнозе пациенту предлагается установить хронический стент с периодической его заменой. Хронический стент следует применять с осторожностью, особенно при лечении обструкции мочеточника при внешнем сдавлении, — в подобных случаях дренаж часто недолговечен.
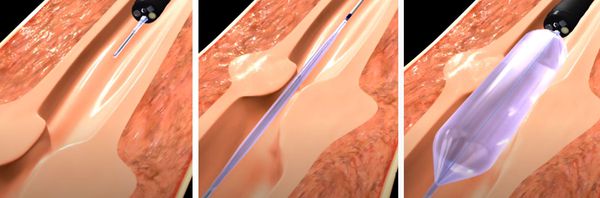
Антеградная и ретроградная баллонная дилатация мочеточника. Вмешательство показано при функционально значимой обструкции. К противопоказаниям относятся инфекция в стадии обострения или стриктура длиной более 2 см — в таких ситуациях процедура редко бывает успешной. Более того, при стриктурах, превышающих 2 см, любая эндоскопическая техника может потерпеть неудачу.
Операция заключается во введении в мочеточник специального баллона под контролем эндоскопа и рентген-аппарата. Баллонный катетер размещается поперёк области стриктуры. Правильно расположить его помогают рентгенконтрастные маркеры на концах балона.
Затем баллон надувается. Через 10 минут тампонады его сдувают и извлекают. После процедуры устанавливают внутренний стент-катетер, который оставляют на 2—4 недели. Контрольные исследования обычно проводятся через один месяц после извлечения стента, а затем с интервалами от 6 до 12 месяцев.
Эндоуретеротомия. Внутрипросветный разрез мочеточника — продолжение баллонной дилатации для малоинвазивного лечения стриктур. Процедура проводится с использованием уретероскопического или рентгеноскопического контроля. Сам разрез выполняют с помощью холодного ножа, режущего электрода или гольмиевого лазера.
Перед хирургическим вмешательством тщательно оценивают характер, местоположение и длину стриктуры мочеточника. Предоперационная оценка обычно включает внутривенную урографию (или антеградную пиелографию) и ретроградную пиелографию при наличии показаний. Пиелография — это прямое введение контрастного вещества в просвет верхних мочевых путей. Препарат можно ввести ретроградно, то есть через катетер, установленный в мочеточник, или антеградно — через иглу или нефростомическую трубку.
Другие исследования, такие как γ-сцинтаграфия для оценки функции почек и уретероскопия для исключения карциномы, назначаются строго индивидуальны.
Основные преимущества эндоуретеротомии:
Эффективность эндоуретеротомии и баллонной дилатации мочеточников в лечении постлучевых стриктур мочеточника, к сожалению, крайне мала. Это обусловлено нарушением регенерации облученной ткани мочеточника. Одна из основных трудностей в лечении пациентов с постлучевыми поражениями мочеточников — это риск рецидивирования болезни, обусловленный долго незаживающими поражениями тканей.
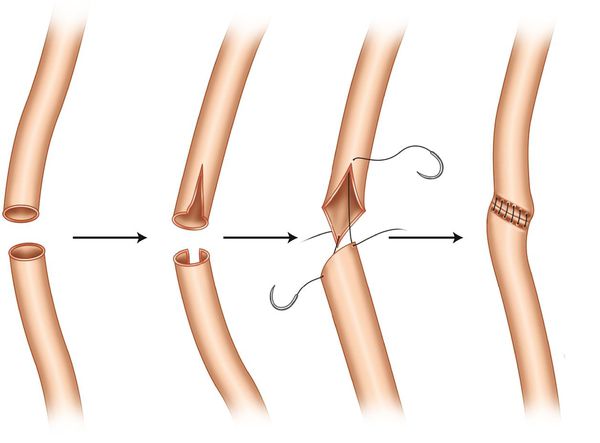
Уретероуретеростомия
При коротком дефекте, затрагивающем верхний или средний отдел мочеточника, либо после недавней травмы рекомендована уретероуретеростомия — операция по искусственному соединению мочеточников.
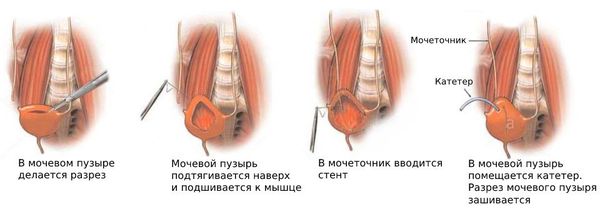
Прямая уретеронеоцистостомия. Уретеронеоцистостомия без применения методов Psoas hitch или лоскута Боари проводится у взрослых при травме или обструкции, затрагивающей дистальные 3-4 см мочеточника.
После хирургического разреза мочеточник рассекается на уровне обструкции. Прямая уретеронеоцистостомия выполняется только в том случае, если возможно соединить участки мочеточника без натяжения (наложить анастомоз).
При лечении дистальной стриктуры мочеточника уретеронеоцистостомия обычно выполняется через брюшную полость. В послеоперационном периоде, как и при открытой хирургии, применяется стентирование мочеточника.
Клинические исходы лапароскопического лечения дистальных стриктур мочеточника благоприятны и сопоставимы с результатами при открытых хирургических операциях. Лапароскопия проводится через проколы на поверхности тела. Лапароскоп передаёт изображение внутренних органов на монитор, где хирург с увеличением видит всё необходимое для операции.
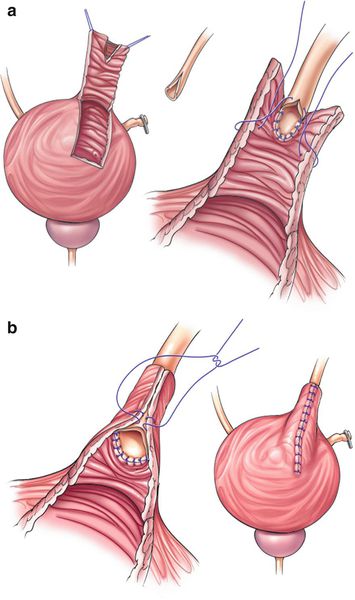
Psoas hitch
Мочеточник выводится в просвет мочевого пузыря, после чего проводится анастомоз без натяжения с подслизистым туннелем или без него. Для дренирования обычно используется двойной J-стент.
Осложнения возникают редко, но возможно формирование мочевого свища, непроходимости мочеточника, уросепсиса, повреждения кишечника и подвздошной вены. Результаты применения лапароскопического доступа на сегодняшний день удоволетворительны и эквивалентны открытой хирургии.
Лоскут Боари
Метод состоит в выкраивании из стенки мочевого пузыря П-образного лоскута, которым замещают часть мочеточника с нарушенной проходимостью.
Замещение мочеточника отключённым сегментом подвздошной кишки
Метод противопоказан при исходной почечной недостаточности с уровнем креатинина сыворотки более 2 мг/дл, дисфункции мочевого пузыря, обструкции выходного отверстия, воспалительном заболевании кишечника и лучевом цистите.
Аутотрансплантация
Прогноз. Профилактика
Злокачественные стриктуры — осложнение распространённого опухолевого процесса, поэтому прогноз напрямую зависит от течения основного заболевания.
Несмотря на внедрение малоинвазивных технологий в различных хирургических специальностях, проблема травмы мочеточников до сих пор остаётся актуальной, особенно после акушерско-гинекологических операций. Это объясняется близостью внутренних половых органов и мочевых путей и их обильным кровоснабжением.