что такое дискератоз плоского эпителия
Патологии (заболевания) шейки матки
Патологии (заболевания) шейки матки
Различные патологии шейки матки – один из наиболее частых поводов обращения женщин к гинекологу. Чаще всего женщина даже не подозревает о своем диагнозе, т.к. многие патологии шейки матки не дают никаких клинических симптомов, выявляясь случайно при профилактическом осмотре.
Некоторые женщины считают, что единственной и наиболее распространенной патологией шейки матки является эрозия шейки матки, другие однозначно связывают их с развитием онкологических заболеваний. Однако это в корне не так. Более того, не все изменения шейки матки носят негативный характер и далеко не каждая патология требует лечения.
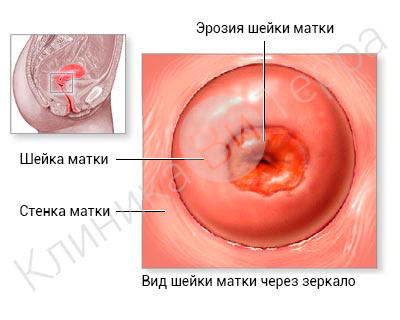
Эрозия шейки матки
Эрозия шейки матки – это в основном доброкачественные изменения шейки матки, которые чаще всего требуют не лечения, а наблюдения. Термин «эрозия шейки матки» объединяет вообще все доброкачественные изменения шейки матки (эктопия, псевдоэрозия – эти термины чаще используют специалисты, а не пациентки). Эрозии шейки матки возникают в результате дисбактериоза влагалища, заражения половыми инфекциями, гинекологических воспалительных заболеваний, заболеваний, передающихся половым путем и др. Хирургические вмешательства на шейке матки, аборты, роды, гормональный дисбаланс, снижение иммунитета (переохлаждение, стресс, авитаминоз и т.д.) также являются причинами возникновения данной патологии.
Эктопия шейки матки (псевдоэрозия шейки матки)
Эктопия – это смещение эпителия канала шейки матки на влагалищную часть, возникающее в результате гормонального дисбаланса.
Наблюдается вокруг наружного зева шейки матки. Распространенное название данной патологии – псевдоэрозия шейки матки, однако правильнее называть это состояние эктопией. Практически эктопия не является заболеванием, а представляет собой скорее тканевую и функциональность особенность шейки матки. Неосложненная эктопия воспринимается как норма, лечение в этом случае не проводится, однако в течение 1 месяца предпринимается тактика наблюдения (профилактические осмотры гинеколога 1-2 раза в год, мазок на онкоцитологию), при ее сохранении проводится лечение.
Эктропион шейки матки
Эктропион шейки матки – выворот слизистой оболочки канала шейки матки, осложненная форма эктопии шейки матки.
Различают врожденный (гормональный) и приобретенный (послеродовой) эктропион. Выворот слизистой оболочки нарушает питание тканей шейки матки, часто приводит к развитию цервицита (воспалению шейки матки), псевдоэрозии шейки матки, лейкоплакии, крауроза. При эктропионе шейки матки жалобы и симптомы отсутствуют, в некоторых случаях могут отмечаться боли внизу живота и нарушения менструального цикла. Диагноз ставится на основании данных гинекологического осмотра, расширенной кольпоскопии, результатов исследования гормонального статуса. Методы лечения (диатермокоагуляция, конизация шейки матки, радиоволновой, лазерный метод лечения и др.) подбираются индивидуально в зависимости от степени выраженности и характера заболевания. При неосложненном эктропионе проводится консервативное лечение противовоспалительными, антибактериальными, гормональными, иммуномодулирующими препаратами.
Гипертрофия шейки матки
Гипертрофия шейки матки – увеличение шейки матки в размерах.
Чаще всего причиной этой патологии являются гормональные изменения, воспаления шейки матки, травмирование шейки матки при родах или абортах. Гипертрофия шейки матки не дает выраженных симптомов, не влияет на наступление беременности. Однако, являясь следствием определенных заболеваний, гипертрофия косвенно может снижать вероятность наступления беременности или являться причиной возможных осложнений уже наступившей беременности. Диагностика патологии осуществляется с помощью кольпоскопии, биопсии (по показаниям). В ГУТА КЛИНИК биопсия шейки матки проводится в амбулаторных условиях одноразовой пункционной иглой системы Bard. Также для диагностики заболевания проводятся исследования гормонального статуса, УЗИ органов малого таза и др. методов.
Папилломатоз и кондиломатоз шейки матки
Часто сочетается с образованием папиллом и кондилом не только на шейке матки, но и в области влагалища и вульвы (наружных женских половых органов).
Основная причина развития патологии – инфицирование ВПЧ (вирусом папилломы человека). Диагноз ставится после кольпоскопии, данных цитологического исследования мазков-отпечатков и соскобов канала шейки матки, результатов гистологического исследования прицельно взятых биоптатов, анализов на определение ВПЧ методом ПЦР. Самый современный в настоящее время метод лечения – удаление папиллом и кондилом с помощью радиоволнового аппарата «Сургитрон» с проведением последующей противовирусной терапией.
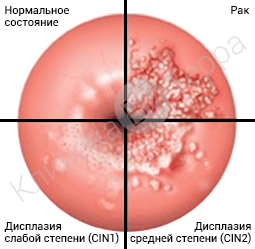
Дисплазия шейки матки
Представляет собой серьезное изменение структуры эпителия слизистой шейки матки, относится к предраковым заболеваниям шейки матки.
Если при эрозии шейки матки происходят нарушения целостности слизистой шейки матки, то при дисплазии нарушается клеточная структура слизистой, что гораздо серьезнее. Дисплазия шейки матки чаще диагностируется среди женщин репродуктивного возраста, распространенность составляет около 2 случаев на 1 000 женщин. На ранних стадиях развития заболевания изменения структуры шейки матки обратимы, поэтому при своевременной диагностике и проведении адекватного лечения прогноз благоприятный.
Дискератоз шейки матки
Дискератоз – наслоение клеток, ороговение слизистой шейки матки, общее понятие, включающее обозначение для изменений структуры клеток плоского эпителия шейки матки.
Различают лейкоплакию шейки матки (белое пятно), эритроплакию (красное пятно), другие виды. Дискератоз – скорее не заболевание, а симптом, свидетельствующий о наличии какой-либо патологии шейки матки. По классификации дискератоз считается предраковым состоянием шейки матки, в связи с чем рекомендуется проведение биопсии и хирургического удаления пораженных участков (с помощью коагуляции, жидкого азота, радиоволнового способа и других методик).
Полипы шейки матки
Полипы шейки матки – образование в цервикальном канале (канале шейки матки) патологических разрастаний (полипов).
Полипы шейки матки являются предраковым заболеванием, увеличивая частоту развития онкологических заболеваний тела матки и шейки матки. Основной причиной возникновения патологии является дисбаланс женских половых гормонов (эстрогенов), а также некоторые гинекологические заболевания (аднексит, эндометрит и др.), аборты, роды, хирургические вмешательства на шейке матки. Полипы шейки матки даже небольшого размера легко диагностируются при стандартном гинекологическом осмотре, трансвагинальном УЗИ, гистероскопии (исследовании полости матки с помощью гистероскопа). Лечение полипов – только хирургическое. Самым современным на сегодняшним день методом хирургического лечения полипов шейки матки является радиоволновая полипэктомия с помощью радиоволнового аппарата «Сургитрон», благодаря свойствам которого полипэктомия может проводиться даже нерожавшим женщинам и молодым девушкам.
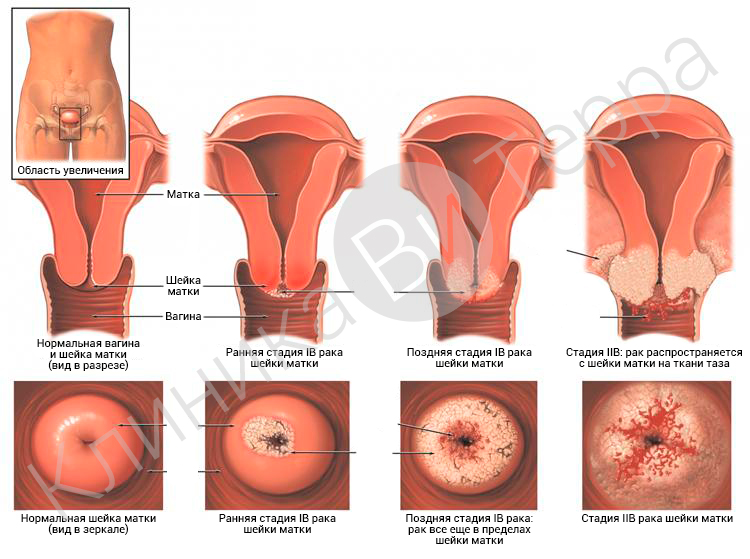
Рак шейки матки
Рак шейки матки – одна из наиболее часто диагностируемых злокачественных опухолей женских половых органов.
В России рак шейки матки занимает II место в структуре рака женской половой системы и VI – среди всех злокачественных опухолей у женщин. Заболевание отличается медленным течением. Основными причинами развития рака шейки матки называют генетические факторы, механические травмы шейки матки, нарушения гормонального уровня, инфекционные заболевания шейки матки, снижение иммунитета и многие другие. Женщины могут жаловаться на кровянистые выделения, боль и дискомфорт при половом акте, нарушения стула и мочеиспускания.
Рак шейки матки диагностируется по данным гинекологического осмотра, сбора анамнеза, результатов биопсии ткани шейки матки, тесте Папаниколау (мазке-отпечатке со стенок шейки матки), который женщинам старше 40 лет рекомендуется проводить ежегодно. Дополнительными методами исследования служат УЗИ, КТ, МРТ органов малого таза. В зависимости от общего состояния здоровья пациентки, характера и особенностей течения заболевания, степени распространения процесса могут быть использованы хирургический, лучевой и комбинированный методы лечения.
Лечение патологий шейки матки в ГУТА КЛИНИК
В зависимос
Радиоволновой метод лечения отличается атравматичностью, отсутствием разрушения тканей, бескровностью и минимальной болезненностью. После лечения с помощью аппарата «Сургитрон» не наблюдается отеков, воспаления, грубых рубцов. К преимуществам использования радиоволнового метода также, безусловно, необходимо отнести и оперативность проводимого лечения, и быстрое заживление, и более быстрое восстановление пациенток после проведенного лечения, и сравнительно малое количество противопоказаний. Немаловажным также остается вопрос доступности метода в ценовом отношении.
По показаниям и желанию самой пациентки лечение патологии шейки матки может быть проведено и другими методами (криодеструкция, CO2 – вапоризация (лазерная деструкция) и т.д.).
Цитологическая диагностика заболеваний шейки матки
Цитологическое исследование мазков из шейки матки позволяет оценить состояние слизистой оболочки, наличие или отсутствие признаков патологических процессов (реактивных, предопухолевых, опухолей). При выявлении другими лабораторными методами инфекционного агента (вирус папилломы человека, бактериальные и паразитарные инфекции), цитологический метод позволяет оценить реакцию организма на инфекционный агент, наличие или отсутствие признаков повреждения, пролиферации, метаплазии или трансформации эпителия. Возможно также при исследовании мазка определить причину изменений эпителия (наличие воспаления с ориентировочным или уверенным определением патогенной микробиоты (микрофлоры), патологических процессов, связанных с гормональным, лекарственным, механическим, лучевым воздействием на организм женщины и шейку матки, состояний, чреватых опасностью возникновения дисплазии и рака шейки матки, а при их развитии установить правильный диагноз. В связи с этим цитологическое исследование применяют как при скрининге (мазки с визуально нормальной шейки матки), так и при наличии видимых при гинекологическом осмотре изменений слизистой оболочки.
Получение материала
Рак шейки матки чаще всего развивается в зоне трансформации, ему предшествуют фоновые процессы и внутриэпителиальные поражения (дисплазия эпителия), которые могут располагаться на небольших участках, поэтому важно, чтобы материал был получен со всей поверхности шейки матки, особенно из зоны стыка плоского и цилиндрического эпителия. Число измененных клеток в мазке бывает различным, и если их мало, то увеличивается вероятность, что патологические изменения могут быть пропущены при просмотре препарата. Для эффективного цитологического исследования необходимо учитывать:
Материал из шейки матки должен брать врач-гинеколог или (при скрининге, профилактическом осмотре) хорошо обученная медицинская сестра (акушерка).
Важно, чтобы в мазок попадал материал из зоны трансформации, так как около 90% опухолей исходит из зоны стыка плоского и цилиндрического эпителия и зоны трансформации и только 10% из цилиндрического эпителия цервикального канала.
С диагностической целью материал получают раздельно из эктоцервикса (влагалищной порции шейки матки) и эндоцервикса (цервикального канала) с помощью шпателя и специальной щетки (типа Cytobrush). При проведении профилактического осмотра используют Cervex-Brush, различные модификации шпателя Эйра и другие приспособления для получения материала одновременно из влагалищной части шейки матки, зоны стыка (трансформации) и цервикального канала.
Перед получением материала шейку матки обнажают в “зеркалах”, дополнительных манипуляций не проводят (шейку не смазывают, слизь не удаляют; если слизи много – ее аккуратно снимают ватным тампоном, не надавливая на шейку матки.). Щетку (шпатель Эйра) вводят в наружный зев шейки матки, осторожно направляя центральную часть приспособления по оси цервикального канала. Далее ее наконечник поворачивают на 360° (по часовой стрелке), достигая тем самым получения достаточного числа клеток из эктоцервикса и из зоны трансформации. Введение инструмента выполняют очень бережно, стараясь не повредить шейку матки. Затем щетку (шпатель) выводят из канала.
Приготовление препаратов
Перенос образца на предметное стекло (традиционный мазок) должен происходить быстро, без подсушивания и потери прилипших к инструменту слизи и клеток. Обязательно перенести на стекло материал с обеих сторон шпателя или щетки.
Если предполагается приготовление тонкослойного препарата с помощью метода жидкостной цитологии, головку щетки отсоединяют от ручки и помещают в контейнер со стабилизирующим раствором.
Фиксация мазков выполняется в зависимости от предполагаемого метода окрашивания.
Окрашивание по Папаниколау и гематоксилин-эозином наиболее информативны в оценке изменений эпителия шейки матки; любая модификация метода Романовского несколько уступает этим методам, однако при наличии опыта позволяет правильно оценить и характер патологических процессов в эпителии и микрофлору.
Клеточный состав мазков представлен слущенными клетками, находящимися на поверхности эпителиального пласта. При адекватном получении материала с поверхности слизистой оболочки шейки матки и из цервикального канала в мазок попадают клетки влагалищной порции шейки матки (многослойный плоский неороговевающий эпителий), зоны стыка или трансформации (цилиндрический и, при наличии плоскоклеточной метаплазии, метаплазированный эпителий) и клетки цервикального канала (цилиндрический эпителий). Условно клетки многослойного плоского неороговевающего эпителия принято делить на четыре типа: поверхностные, промежуточные, парабазальные, базальные. Чем лучше выражена способность эпителия к созреванию, тем более зрелые клетки попадают в мазок. При атрофических изменениях на поверхности эпителиального пласта расположены менее зрелые клетки.
Интерпретация результатов цитологического исследования
Наиболее распространенная в настоящее время – классификация Bethesda (The Bethesda System), разработанная в США в 1988 г, в которую вносили несколько изменений. Классификация создана для более эффективной передачи информации из лаборатории врачам клинических специальностей и обеспечения стандартизации лечения диагностированных нарушений, а также последующего наблюдения за больными.
В классификации Bethesda выделяют плоскоклеточные интраэпителиальные поражения низкой и высокой степени (squamous intraepithelial lesions of low grade and high grade – LSIL и HSIL) и инвазивный рак. Плоскоклеточные интраэпителиальные поражения низкой степени включают изменения, связанные с папилломавирусной инфекцией и слабой дисплазией (CIN I), высокой степени – умеренную дисплазию (CIN II), тяжелую дисплазию (CIN III) и внутриэпителиальный рак (cr in situ). В этой классификации имеются также указания на специфические инфекционные агенты, вызывающие заболевания, передавае мые половым путем.
Для обозначения клеточных изменений, которые трудно дифференцировать между реактивными состояниями и дисплазией предложен термин ASCUS – atypical squamous cells of undetermined significance (клетки плоского эпителия с атипией неясного значения). Для клинициста этот термин мало информативен, однако он нацеливает врача на то, что данная пациентка нуждается в обследовании и/или в динамическом наблюдении. В классификацию Bethesda в настоящее время введен также термин NILM – no intraepithelial lesion or malignancy, объединяющий норму, доброкачественные изменения, реактивные изменения.
Так как данные классификации используются в практике врача-цитолога, ниже приведены параллели между классификацией Bethesda и классификацией, распространенной в России (Табл. 22). Цитологическое стандартизованное заключениепо материалу из шейки матки (форма № 446/у), утверждено приказом Минздрава России от 24.04.2003 № 174.
Причины получения неполноценного материала различны, поэтому цитолог перечисляет типы клеток, обнаруженные в мазках и по возможности указывает причину, по которой материал признан неполноценным.
Лечение и диагностика заболеваний шейки матки
Шейка матки относительно мала. Но, не смотря на это, она сложно организована. Заболевания шейки матки достаточно разнообразны, и причины их возникновения тоже. В последнее время все больше женщин страдают от заболеваний шейки матки, тем не менее, снижения количества заболеваний не происходит. Чаще всего в зону риска попадают молодые женщины, которые находятся в репродуктивном возрасте.
| Цитологическое исследование соскоба с шейки матки | 1 253 руб. |
| Цитологическое исследование смешанного соскоба c шейки матки и из цервикального канала | 2 074 руб. |
| Расширенная кольпоскопия | 1 540 руб. |
| Лазеротерапия вагинальным датчиком (1 процедура) | 1 100 руб. |
| Лазерная коагуляция эрозированной поверхности и другой патологии шейки матки за 1 см.кв диаметра | 4 277 руб. |
Шейка матки относительно мала. Но, не смотря на это, она сложно организована. Заболевания шейки матки достаточно разнообразны, и причины их возникновения тоже. В последнее время все больше женщин страдают от заболеваний шейки матки, тем не менее, снижение количества заболеваний не происходит. Чаще всего в зону риска попадают молодые женщины, которые находятся в репродуктивном возрасте.
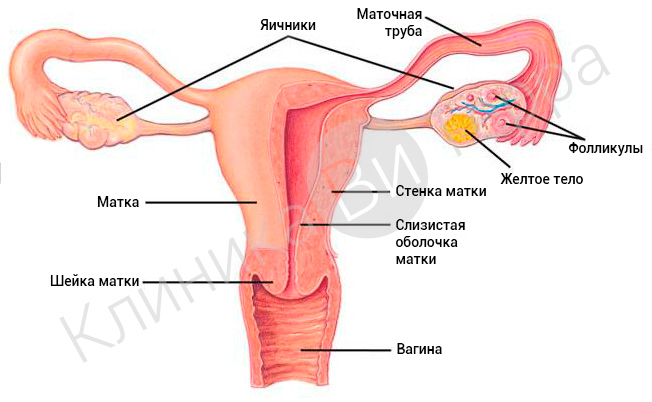
Строение матки
Матка – это гладкомышечный орган, который находится в области малого таза между прямой кишкой и мочевым пузырем и имеет грушевидную форму. Основной ее функцией является вынашивание и последующее изгнание плода. В строение матки входят:
Шейка матки представляет собой мышечное кольцо, которым матка заканчивается и соединяется с влагалищем. Она имеет небольшое отверстие, через которое проходит во влагалище, из него же, в свою очередь, наружу выходит менструальная кровь. И через него же сперматозоиды проникают в фаллопиевые трубы с целью последующего оплодотворения яйцеклетки. Форма шейки матки у рожавших женщин круглая, а у нерожавших – более широкая и плоская. Форма также меняется и после перенесенного аборта.
Перешеек матки – это область перехода между шейкой и телом матки. Это самая тонкая часть матки, поэтому именно она может порваться во время родов. Перешеек матки выполняет функцию расширения отверстия во время родов, что помогает ребенку появиться на свет.
Тело матки – это основа самой матки, которое состоит из трех оболочек: эндометрий – слизистая оболочка, миометрий – мышечный слой, и периметрий – серозный слой.
Патологии шейки матки
Шейка матки может иметь ряд патологий, или заболеваний. Но не все патологии необходимо лечить, некоторые из них вполне «безобидны» и никак не влияют на полноценную жизнь женщины. Многие из заболеваний не дают о себе знать симптомами. Поэтому женщинам необходимо хотя бы раз в год посещать своего врача – гинеколога для полного осмотра.
Эрозия шейки матки
Гипертрофия шейки матки
Это ее увеличение в размерах. Причиной являются гормональные изменения, воспаления или повреждение шейки при родах или абортах. Гипертрофия не выражается симптомами, однако, возможно снижение вероятности оплодотворения.
Дисплазия шейки матки
Заключается в серьезном изменении структуры эпителия слизистой. Относится к предраковым заболеваниям. При данном заболевании происходит серьезное изменение в клеточной структуре слизистой оболочки.
Папилломатоз и кондиломатоз шейки матки
Это сочетание папиллом и кондилом, причем не только на шейке матки, но и во влагалище. Основная причина – инфицирование вирусом папилломы. Возможно удаление папиллом и кондилом радиоволновым аппаратом, с последующей терапией.
Дискератоз шейки матки
Наслоение клеток и ороговение слизистой оболочки. Считается свидетельством того, что шейка матки имеет патологию. По классификации относится к предраковому состоянию и требует хирургического вмешательства.
Полипы шейки матки
Патологическое разрастание полипов в канале шейки матки. Основной причиной данного заболевания является дисбаланс женских половых гормонов. Считается предраковым заболеванием.
Рак шейки матки
Злокачественная опухоль. Причинами могут быть: наследственный фактор, механические травмы шейки матки, нарушения гормонального фона, инфекции.
Методы диагностики
Цитологическое исследование
Еще его называют PAP – тест. Самый простой метод диагностики заболеваний. Осуществляется при обычном осмотре гинеколога. Забор происходит с помощью зеркал. Шпателем Эйра берется соскоб с поверхности шейки матки, затем специальной цитощеткой берется соскоб из цервикального канала и содержимое помещается на предметное стекло.
Кольпоскопия
Проводится с помощью прибора кольпоскопа. С его помощью видно то, что не видно невооруженным глазом. Позволяет отличить доброкачественные патологии от злокачественных.
Цервикоскопия
С помощью оптической системы гистероцервископа можно осмотреть слизистую цервикального канала и провести прицельную биопсию или диагностическое выскабливание.
Методы лечения
Диатермоэлектрокоагуляция
Воздействие электрическим током. Подразумевает под собой выпаривание жидкости и прижигание ткани, вследствие чего образуется некротическая ткань.
Диатермоконизация
Электрохирургическое иссечение тканей, которые были изменены вследствие патологии.
Криохирургия
Лечение жидким азотом, воздействие низкой температурой. Патологически измененный участок замораживается, формируется зона некроза.
Лазерное воздействие
Является наиболее распространенным методом лечения. При воздействии лазера на участок ткани, она мгновенно испаряется.
Если не лечить
Если не лечить заболевания шейки матки, некоторые из них могут привести к раку. Так же может быть нарушение менструальной функции, бесплодие, деформация шейки и еще много различных осложнений. Любой женщине всегда стоит помнить о том, что за своим здоровьем нужно следить.
Что такое дискератоз плоского эпителия
Дискератоз фолликулярный, известный также как болезнь Дарье (БД), относится к наследственным заболеваниям и характеризуется нарушением процессов ороговения в эпидермисе, клинически проявляющимся явлениями дискератоза. Впервые дерматоз был описан в 1889 г. J. Darier во Франции и J. White в США, которые не только описали, но и доказали генетическую природу дискератоза. Как правило, заболевание начинается в детском или в юношеском возрасте от 6 до 20 лет, однако описаны случаи возникновения и в 4 года, и в возрасте 70 лет. Примечательно, что первый случай врожденного фолликулярного дискератоза был диагностирован при биопсии у ребенка с отягощенным семейным анамнезом, когда БД страдали родственники больного по крайней мере в трех поколениях [1]. Заболевание не имеет гендерных отличий и встречается во всем мире. Распространенность по различным оценкам составляет 1 случай на 30 000-100 000 населения [2].
Этиология и патогенез
В качестве основной причины болезни Дарье на сегодняшний день рассматривают мутацию гена ATP2A2 хромосомы 12q23-24.1, кодирующей саркоплазматический/эндоплазматический ретикул Ca 2+ АТФ 2-го типа (SERCA2), который является кальциевым насосом [3]. Несмотря на то что данная мутация в гене ATP2A2 была идентифицирована у достаточно большого количества пациентов, попытки генотипировать ее оказались безуспешными. Поскольку клинические проявления и степень тяжести дискератоза в значительной степени могут варьировать даже у членов одной семьи при наличии идентичной мутации, по-видимому, в механизмах возникновения играют роль как другие гены, так и факторы фенотипического характера [4, 5]. Исследования последних лет доказали роль генных белков Bcl-2, отвечающих за регулирование апоптоза эпидермальных кератиноцитов в развитии БД [6].
Первые поражения кожи, зачастую сопровождающиеся зудом, как правило, отмечаются в подростковом возрасте. Основными триггерными факторами являются теплый климат, влажность, повышенная потливость, инсоляция, воздействие ультрафиолетовых лучей В, прием препаратов лития, системных кортикостероидов, эстрогенов, механическая травма, психоневрологические нарушения [7, 8].
Клиническая картина
В зависимости от преобладания тех или иных элементов сыпи принято выделять следующие клинические формы:
— везикулярная (везикуло-буллезная, пемфигоидная);
— абортивная или линеарная.
Изменения ногтей при БД имеют важное диагностическое значение. Белые и красные продольные полосы, продольное расщепление и подногтевой гиперкератоз являются наиболее патогномоничными признаками. Ногтевые пластинки пальцев кистей и стоп нередко изменяются по типу онихогрифоза. Слизистые оболочки поражаются редко, примерно у 15% больных, и не сопровождаются какими-либо субъективными ощущениями. В таких случаях на слизистой оболочке полости рта, гортани, зева и даже пищевода возникают лентикулярные белесовато-синеватые папулы, светло-белые узелки или белые линейные утолщения, напоминающие лейкоплакию [9].
Гистопатология
При электронно-микроскопических исследованиях доказано, что в основе патологических изменений лежат специфические процессы разрушения тонофиламенто-десмосомных комплексов. Вследствие этого клетки теряют десмосомный аппарат и обусловливают развитие акантолиза с последующим нарушением кератинизации.
Дифференциальный диагноз
БД имеет выраженное клиническое и гистологическое сходство с доброкачественной семейной пузырчаткой Хейли-Хейли, но у пациентов с БД высыпания появляются в более раннем возрасте и помимо складок располагаются и на других участках тела. Многие дерматологи связывают эти два диагноза, считая буллезную форму БД своеобразной переходной стадией к пузырчатке Гужеро-Хейли-Хейли. При наличии буллезных высыпаний необходимо помнить, что первичным элементом БД является папула, покрытая коркой-чешуйкой. Дополнительным критерием в пользу БД может послужить «волосатый язык», высыпания в полости рта по типу лейкоплакии, симптом Бенье. В особых случаях необходима биопсия кожи с последующей гистологией.
Акрокератоз бородавчатый Гопфа относится к редким генодерматозам с аутосомно-доминантным типом наследования. Заболевание чаще начинается в детском возрасте с высыпаний на тыле кистей и стоп, в дальнейшем высыпания распространяются на кожу задней поверхности предплечий, ладоней и подошв, коленей, голеней. Первичным элементом являются папулы полигональной формы с гладкой или бородавчатой поверхностью, бурого или красновато-коричневого оттенка, сливающиеся в бляшки. Возможно линейное расположение высыпаний, точечный кератоз. Также как и при БД возможно изменение ногтевых пластин. Сходность клинических картин этих двух дерматозов дает основание многим авторам считать веррукозный акрокератоз Гопфа вариантом БД. В патоморфологической картине характерно образование супрабазальных щелей, дискератоз, акантоз, папилломатоз, гранулез.
Верруциформная эпидермодисплазия Левандовского–Лютца также в большинстве случаев начинается в детском возрасте и характеризуется появлением множественных бородавчатых элементов мягкой консистенции на коже лица, шеи и дистальных поверхностей конечностей, цвета нормальной кожи, розового или светло-коричневого. Узелки могут сливаться в бляшки различной величины и формы. Кроме бородавчатых высыпаний на коже туловища и лица встречаются пигментные пятна по типу лентиго, возможно возникновение алопеции. Правильно поставить диагноз помогает отличная от БД локализация высыпаний и отсутствие плотных корко-чешуек на поверхности.
Терапевтические методики
На сегодняшний день терапевтические мероприятия при БД включают наружное лечение, системную терапию, фототерапию, профилактику и лечение вторичного инфицирования очагов.
Актуальными наружными средствами являются кортикостероиды, топические ретиноиды (адапален, 0,01% гель тазаротен, третиноин), в том числе в комбинации с кортикостероидами 12. Эти препараты регулируют процессы регенерации, уменьшают деление гиперпролиферирующих кератиноцитов и модулируют их дифференцировку.
При присоединении вторичной инфекции показаны комбинированные с антибиотиками и антимикотиками средства. Имеются сведения об эффективности применения 5-фторурацила при ограниченных формах БД [15, 16] и лосьона кальципотриола [17]. В последние годы в качестве альтернативы топическим кортикостероидам при стероид-чувствительных дерматозах активно используются ингибиторы кальциневрина. Так, при БД хорошую эффективность показал пимекролимус [18]. Одним из перспективных направлений в наружном лечении больных БД является применение селективных ингибиторов ЦОГ-2 (нестероидные противовоспалительные препараты), которые восстанавливают снижающуюся регуляцию экспрессии гена ATP2A2/SERCA2 в кератиноцитах [19]. Так, ученые из Испании [20] сообщили об успешном использовании ингибитора ЦОГ-2 диклофенака натрия (в виде 3% геля) у пациентов с БД.
Системными препаратами выбора при БД являются ретиноиды (ацитретин, изотретиноин, этретинат, алитретиноин) 21. Эти препараты являются самыми эффективным для лечения БД. У 90% пациентов достигается максимальное уменьшение симптомов. Препараты нормализуют терминальную дифференцировку клеток, тормозят пролиферацию эпителия протоков сальных желез, образование детрита, облегчают его эвакуацию, а также снижают выработку кожного сала и облегчают его выделение.
Длительное использование системных ретиноидов ограничено из-за их побочных и нежелательных действий, таких как сухость слизистых оболочек, светочувствительность, гиперлипидемия, нарушения функции печени, остеопороз. Системные ретиноиды обладают тератогенным действием и необходимостью назначения оральных контрацептивов после консультации гинеколога. В ряде случаев для усиления эффекта одновременно с ретиноидами назначают ПУВА-терапию, однако данный метод из-за выраженной иммуносупрессии применяется достаточно редко. При отдельных веррукозных очагах проводится хирургическое иссечение.
Прогноз
Болезнь протекает неопределенно долго (много лет) и обычно не вызывает заметных субъективных ощущений и нарушения общего состояния. Может наступить спонтанная полная клиническая ремиссия. Чаще всего болезнь отступает не в результате терапии, а с возрастом. Серьезным осложнением, связанным с БД, является повышенная восприимчивость к бактериальным и вирусным инфекциям, в частности к вирусу простого герпеса.