что такое десмопластическая реакция
Что такое десмопластическая реакция
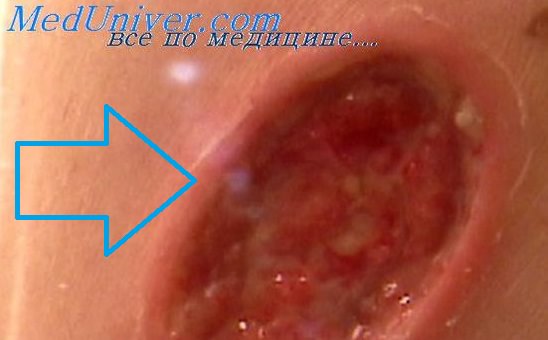
Десмопластическая меланома является одним из вариантов узловой меланомы или меланомы стадии вертикального роста. Состоит из веретенообразных клеток и отличается выраженной десмопластической реакцией стромы. Если присутствует стадия радиального роста, то это обычно один из лентигинозных типов меланомы. Это необычный вариант меланомы, который выглядит как непигментированное образование на коже, подобное шраму или рубцу, но без предшествующего травматического повреждения в анамнезе Если биопсия взята поверхностно, образование можно принять за келоид или дерматофиброму. Так как нет четких клинических проявлений, характерных для мела-номы, очень большое значение имеет анамнез. В вертикальной стадии роста десмопластическая меланома принимает вид твердого узла, также беспигментного или слабопигментированного.
Микроскопически десмопластическая меланома состоит из веретенообразных клеток, расположенных между тонкими прослойками коллагена. Ядра клеток вытянутые, S-образные, подобно клеткам в нейрофибромах или шванномах. Часто клетки сгруппированы в пучки. В более поверхностных отделах могут встречаться эпи-телиоидные клетки, единичные или сгруппированные в гнезда. Если в опухоли есть пигмент, то скорее он будет в эпителиоидных клетках. Описаны поля миксоматоза и многоядерные клетки, подобные клеткам злокачественной гистиоцитомы.
Десмопластическая меланома обладает выраженным инфильтрирующим ростом с характерным нейротропизмом, но ее все-таки следует отличать от нейротропной меланомы.
Иммуногистохимически клетки десмопластической меланомы дают положительную реакцию на белок S-100 и отрицательную на НМВ-45.
Дифференциальный диагноз беспигментных вариантов десмопластической меланомы проводят со злокачественной эпителиоидной шванномой, а при наличии пигмента — со злокачественной меланоцитарной шванномой. Если опухоль связана с эпидермисом и распространяется на сосочковый слой дермы, то скорее всего это десмопластическая меланома или нейротропная десмопластическая меланома. Если же опухоль расположена глубоко в дерме или в мягких тканях, то более вероятно, что она шванновского происхождения. Если в опухоли отсутствуют митозы и нет ядерной атипии. то это десмопластический доброкачественный Spitz невус.
В некоторых десмопластических меланомах можно встретить один или два митоза в нескольких срезах, такие низкозлокачественные опухоли могут быть расценены как один из вариантов минимально отклоненной меланомы.
В Гистологической классификации опухолей кожи (ВОЗ, 1996г.) нейротропная меланома и минимально отклоненная меланома выделены как самостоятельные формы.
Десмоплазия влияла на рецидив болезни и смертности при раке толстой кишки III стадии в течение пяти лет после операции и адъювантной терапии
У пациентов с раком толстой кишки, которые подвергаются резекции для потенциального лечения, у 40-60% развилось локорегиональное заболевание (этап III). Те, кто подходит для лечения адъювантом, имеют определенную пользу без выживания. Целью настоящего исследования было продемонстрировать, повлияло ли присутствие десмоплазии на уровень смертности колоректального рака III стадии (CRC) в течение 5 лет после операции и адъювантной терапии.
Шестьдесят пять пациентов со стадией III CRC подверглись резекции и адъювантной терапии. Качественная классификация десмоплазии была получена с использованием стромальной CRC классификации Уэно. Десмоплазия была связана с смертностью с использованием корреляции Спирмена и стратифицирована другими гистологическими переменными (воспаление, градуировка), которые согласуются с основным определяющим фактором злокачественности (венозная инвазия и лимфатические узлы) с использованием теста Хи-квадрат.
Незрелая десмоплазия, по-видимому, связана с рецидивом заболевания и смертностью у пациентов III этапа CRC.
Шестьдесят пять последовательных пациентов, оправившись от операции и с гистологическим подтверждением CRC III этапа из больницы Policlinico Umberto I, имели право на вербовку. Некоторым пациентам была проведена скрининг колоноскопии без симптомов, тогда как другие были представлены неспецифическими признаками и симптомами, такими как астения, потеря веса, потеря аппетита, железодефицитная анемия и повышенные показатели активной фазы. У других были такие специфические симптомы, как недавние изменения привычки кишечника, ректальное кровотечение, боли в животе, тенезмы и анемия. Все пациенты, у которых был диагностирован CRC, были допущены к хирургическому отделению для проведения компьютерной томографии (КТ) и анестезиологических, респираторных и сердечно-сосудистых исследований до операции. Впоследствии пациентам назначали шесть циклов быстрой внутривенной инфузии лейковорина в дозе 10 мг на квадратный метр, после чего сразу вводили внутривенный болюс FU в дозе 370 мг на квадратный метр в дни от 1 до 5 каждый 28 дней вместе с инфузией оксалиплатина в дозе 85 мг на квадратный метр в течение 12 циклов с интервалом 2 недели (6 месяцев лечения).
Пациенты с ректальным раком были исключены из исследования, потому что им назначали неоадъювантную лучевую терапию до операции, согласно недавним рекомендациям, так как это могло бы изменить гистологический статус неопластической ткани при постановке. [12131415] Пациенты с признаками метастатического заболевания на КТ или наличие опухолевых клеток в асците были непригодны для участия. Другими критериями исключения считались отказ пациента от рекомендуемого лечения, пациентов с крайне плохими клиническими состояниями, сердечной или респираторной недостаточностью или старости (более 90 лет, за исключением случаев семейного обсуждения и письменного информированного согласия). Пациенты также были исключены из-за предшествующей цитотоксической химиотерапии, аллотрансплантата органа, состояния беременности или лактации.
Полученные хирургические образцы сначала сохранялись в формалине, а затем разрезались, фиксировались и окрашивались гематоксилин-эозином. Образцы были разделены на правую и левую кишки, чтобы отделить васкуляризацию толстой кишки; они также были классифицированы в соответствии с париетальным статусом инфильтрации, гистологическим фенотипом, картиной роста, инвазией лимфатических узлов, стадией и оценкой. [16] Диспластические и атипичные клетки были обнаружены после архитектурной (железистой и ворсинцовой конформации) и цитологического (выделения слизи, стратификации, полярности, гиперхроматоза и ядерного полиморфизма, митоза). [17] Были рассмотрены другие переменные, такие как сосудистая и периневральная инвазия, тип роста (распространение или инвазия), степень проникновения лимфатических узлов вдоль инвазивного края, наличие агрегатов лимфатических узлов вдоль инвазивного края (реакция лимфатических узлов, «болезнь Крона, подобная болезни», ) и количество инфильтрационных опухолей лимфоцитов (TIL). Для классификации заболеваний была использована система классификации болезней для борьбы с раковыми заболеваниями — опухоль-узел-метастаз (UICC-TNM) (шестое издание, 2002 г.) [16].
Присутствие десмоплазии, воспалительная инфильтрация и расширение некротической области были оценены полуколичественно на низкие (если бы показатели были представлены слабо), умеренные и высокие (если переменные были умеренно или аномально представлены в массе опухоли). В частности, присутствие десмоплазии и ее качественная оценка были получены с помощью метода окрашивания гематоксилином-эозином, а в некоторых случаях с методом окрашивания Ван Гиесом, который имеет преимущество разделения различных типов коллагеновых волокон, присутствующих в ткани стромы, согласно последние рекомендации. [17] Гистологическое исследование региональной лимфаденэктомии состояло из двенадцати или более лимфатических узлов, что согласуется с последним изданием системы классификации TNM [16]. Согласно этой системе, после радикальной резекции толстой кишки и / или прямой кишки необходимо, по крайней мере, от 7 до 14 лимфатических узлов, чтобы определить, присутствует ли метастаз. [181920] Тем не менее было оценено количество остатков опухолей, находящихся вдоль радиального края, и с помощью радиологических исследований было оценено наличие метастазов или микрометастазов в разных органах.
Что такое десмопластическая реакция
а) Терминология:
1. Синонимы:
• Глубокий или агрессивный фиброматоз
2. Определение:
• Редко встречающаяся доброкачественная мезенхимальная опухоль из соединительной или фиброзной ткани, не имеющая капсулы, разрушающая окружающие ее ткани
1. Общая характеристика:
• Лучший диагностический критерий:
о Объемное образование брыжейки тонкой кишки или брюшной стенки на месте послеоперационного рубца
• Локализация:
о Внутри- или внебрюшная (в т.ч. в брюшной стенке):
— Десмоидная опухоль брюшной полости:
Составляет 2/3 десмоидных опухолей всех локализаций
Опухоли, связанные с синдромом Гарднера или семейным аденоматозным полипозом (САП), имеют обычно внутрибрюшную локализацию
Чаще всего поражается брыжейка тонкой кишки, а также окружающие ткани
— Опухоли, локализованные вне брюшной полости:
Связаны с беременностью; имеют тенденцию к поражению брюшной стенки
в 1/3 случаев поражаются плечевой пояс и верхние конечности
Примерно в 20% случаев возникают в грудной стенке, в 10% в области головы и шеи
Мышцы, в которых обычно возникает десмоидная опухоль: прямые мышцы живота, внутренние/наружные косые мышцы, поясничные мышцы, мышцы таза (редко)
• Внешний вид:
о Четкие контуры, ровные края (75%)
о «Смазанные» края, признаки инфильтративного роста (25%)
• Ключевые моменты:
о Мезенхимальная опухоль, обладающая местным деструктивным ростом:
— В некоторых классификациях десмоидная опухоль определяется как фибросаркома низкой степени злокачественности или разновидность фиброматоза
— Имеет тенденцию к поражению мышц и их апоневрозов
— Разрушает окружающие ткани, рецидивирует после лечения, быстро растет, особенно при синдроме Гарднера
— Может поражать петли кишечника, мочевой пузырь, ребра, кости таза, а также практически все другие органы и ткани (любые)
о Десмоидная опухоль может быть как одиночной, так и множественной (15%)
о Этиология:
— В большинстве случаев возникает спорадически
— У 75% пациентов с десмоидной опухолью в анамнезе имеется указание на оперативное вмешательство на органах брюшной полости
— Возможна ассоциация с синдромом Гарднера и САП:
Семейный полипоз ободочной кишки, остеомы, поражения зубов, врожденные аномалии пигментного эпителия сетчатки
Эпидермоидные (сальные) кисты и фибромы кожи
Периампулярный рак, рак надпочечника, щитовидной железы и печени
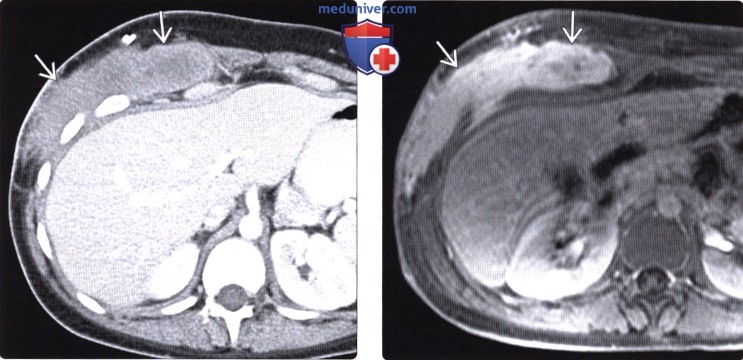
(Справа) На аксиальной Т1 МР томограмме с контрастным усилением и жироподавлением у этого же пациента определяется относительно интенсивное накопление контраста опухолью, которая, (также, как и при КТ) скорее всего, имеет инфильтративный характер роста и нечеткие контуры. В подобных случаях отличить десмоидную опухоль от любого другого злокачественного новообразования мягких тканей можно только с помощью гистологического исследования.
2. КТ при десмоидной опухоли (десмоиде):
• Десмоидная опухоль брюшной стенки:
о Имеет типичную солидную структуру и четкие контуры (однако также возможны признаки инфильтративного роста)
о Однородная/неоднородная плотность на КТ без контрастного усиления (опухоль гиперденсна по сравнению с мышцами)
о При КТ с контрастным усилением обычно слабо усиливается (изредка, наоборот, крайне интенсивно накапливает контраст)
о Чаще всего возникает в прямой мышце живота и косых мышцах (в области выполненных ранее разрезов)
• Десмоидная опухоль брыжейки:
о Мягкотканное объемное образование с четкими либо расплывчатыми контурами
о Гиперденсное образование (по сравнению с мышцами) на КТ без контрастного усиления, неравномерно усиливающееся после контрастирования
о Характерный вид «спирали» или «завитка»: фиброзные тяжи, расходящиеся по направлению к прилежащим отделам жировой клетчатки
о Может смещать, сдавливать, стягивать прилежащие петли кишечника, в некоторых случаях-обусловливать развитие обструкции тонкой кишки
о Может обнаруживаться инфильтративный рост опухоли в ближайшие органы и мышцы
о Очень редко обызвествляется
3. МРТ при десмоидной опухоли (десмоиде):
• Опухоль выглядит либо плохо отграниченной от окружающих тканей, либо, наоборот, имеет четкие контуры:
о Часто распространяется за пределы фасции (в 1/3 случаев); может быть отграниченной либо обладать инфильтративным ростом
• Типичный МР признак: гилоинтенсивный сигнал во всех импульсных последовательностях вследствие наличия фиброзной ткани:
о Признак не является специфичным, и может обнаруживаться при других патологических состояниях (например, при злокачественных опухолях-фибросаркоме, злокачественной фиброзной гистиоцитоме)
о Обычно дает равномерно изоинтенсивный или умеренно гиперинтенсивный сигнал на Т1 ВИ
о Неравномерно гиперинтенсивный сигнал на Т2 ВИ и STIR:
— Гиперинтенсивный сигнал на Т2 ВИ характерен для быстро растущих и «агрессивных» десмоидных опухолей
о «Полоски», дающие гилоинтенсивный сигнал во всех пульсовых последовательностях (обусловленный наличием фиброзной ткани и коллагена) наблюдаются в 2/3 случаев
о После введения препаратов гадолиния наблюдается контрастное усиление различной степени выраженности (обычно неоднородное)
4. УЗИ при десмоидной опухоли (десмоиде):
• Объемное образование в брыжейке с четкими контурами и вариабельной эхогенностью
5. Рентгенография:
• Рентгеноскопия с двойным контрастированием:
о Семейный аденоматозный полипоз: множественные дефекты наполнения ободочной кишки различного размера
в) Дифференциальная диагностика десмоидной опухоли (десмоида):
2. Лейкемия и лимфома:
• Забрюшинная и брыжеечная лимфаденопатия с наличием солидных либо сливных патологически измененных лимфоузлов
• Более «мягкая» опухоль по сравнению с десмоидом («обволакивает» кровеносные сосуды или кишку, редко вызывает обструкцию)
3. Метастазы в сальнике или брыжейке:
• Чаще всего это множественные, менее четко (по сравнению с десмоидом) отграниченные очаги поражения, часто сочетаются с помутнением/уплотнением брыжейки/сальника
4. Карциноид:
• Поражает обычно брыжейку подвздошной кишки (в нижних отделах справа)
• Характерные признаки: десмопластическая реакция и обызвествления (что не обнаруживается при десмоидных опухолях)
5. Опухоли тонкой кишки, прорастающие в брыжейку:
• Стромальные опухоли ЖКТ или аденокарцинома могут прорастать в брыжейку и выглядеть так же, как десмоидная опухоль
6. Склерозирующий мезентерит:
• Мало похож на объемное образование по сравнению с десмоидой опухолью
• При стягивающем мезентерите могут возникать отдельно лежащие объемные образования в брыжейке, для которых характерны десмопластическая реакция и обызвествления
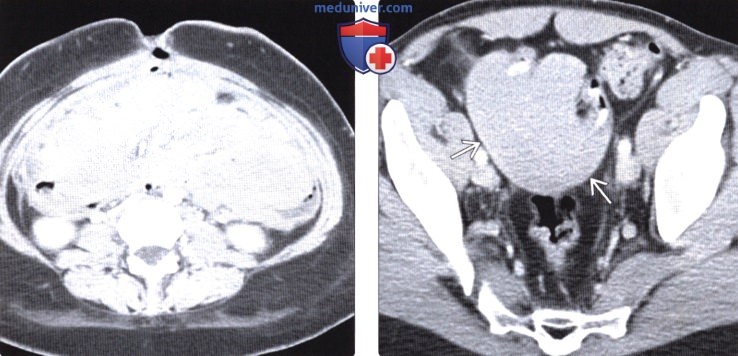
(Справа) На аксиальной КТ с контрастом визуализируется однородное, практически не накапливающее контраст объемное образование в полости таза, обрастающее ближайшие к нему петли кишечника. Это образование является де-смоидной опухолью. Резекция таких опухолей, обрастающих кишечник на большом протяжении, крайне сложна.
1. Общая характеристика:
• Этиология:
о Причина возникновения точно неизвестна
о Большинство случаев являются спорадическими
о Выраженная взаимосвязь с синдромом Гарднера и САП:
— Существует связь с мутациями в гене АРС (5q22)
— Аутосомно-доминантное заболевание, характеризующееся возникновением многочисленных полипов ободочной кишки и множественных новообразований внекишечной локализации (в т. ч. десмоидных опухолей в 18-20% случаев)
о К другим важнейшим факторам риска относятся оперативные вмешательства на органах брюшной полости (75% случаев), травма, прием оральных контрацептивов
о Чаще всего возникает у женщин детородного возраста
2. Макроскопические хирургические особенности:
• Десмоидные опухоли могут занимать промежуточное положение между процессом репарации и явным злокачественным новообразованием
• Объемное образование темного/светлого оттенка, плотной структуры, хорошо (или недостаточно хорошо) отграниченное от окружающих тканей
• Может иметь «каменную» плотность, что не позволяет выполнить чрезкожную биопсию
д) Клинические особенности:
1. Проявления десмоидной опухоли (десмоида):
• Наиболее частые признаки/симптомы:
о Симптоматика либо отсутствует, либо имеется боль в животе и пальпируемое объемное образование
о Симптоматика «острых» состояний:
— Вследствие ишемии/изъязвления опухоли
— Обрастание брыжейки и кишечника → ишемия и обструкция → резекция кишки (повторная) → синдром короткой кишки
— Гидронефроз из-за обрастания мочеточника опухолью
2. Демография:
• Возраст:
о В 70% случаев между 20 и 40 годами
о Опухоль имеет более агрессивный характер у молодых пациентов
• Пол:
о М:Ж= 1:3
о Частота возникновения выше у женщин детородного возраста
• Эпидемиология:
о Редко встречающаяся опухоль: 2-4 случая на миллион в год
о У 18-20% пациентов с синдромом Гарднера развивается десмоидная опухоль
3. Течение и прогноз:
• Осложнения:
о Прорастание в расположенные возле опухоли ткани со сдавливанием и инвазией окружающих структур:
— Десмоидные опухоли внутрибрюшной локализации имеют тенденцию к более агрессивному росту, обладают преимущественно инфильтративным характером роста (в частности, если возникают на фоне САП или синдрома Гарднера)
— Могут вызывать кишечную обструкцию, сдавливание мочеточника, хроническую ишемию кишечника из-за обрастания сосудов и сужения их просвета
— В полости таза десмоидная опухоль может поражать мочевой пузырь, приводя к обструкции и нарушению мочевыделения, а также маточные трубы, обусловливая возникновение гидросальпинкса
— Десмоидные опухоли внебрюшной локализации могут прорастать в нервные стволы, вызывая болевые ощущения; опухоли грудной стенки способны прорастать в плевру
о Синдром короткой кишки в результате повторных вмешательств (резекций) на тонком кишечнике
о Большое количество рецидивов (в 2/3 всех случаев):
— Вероятность возникновения рецидива не зависит от лучевых признаков и данных гистологического исследования
• Прогностически неблагоприятные особенности:
о Большой размер опухоли (больше 10 см) и множественность поражения
о Распространенное поражение петель кишечника, обрастание кровеносных сосудов, мочеточников
4. Лечение десмоидной опухоли (десмоида):
• «Стабильные» опухоли, протекающие бессимптомно: контроль в динамике
• Опухоли, провоцирующие развитие симптоматики, должны удаляться хирургическим путем, когда это возможно:
о Резекция опухоли может становиться сложной задачей при обрастании ею жизненно важных органов:
— Операция в некоторых случаях позволяет добиться излечения, однако в то же время возникает большое количество расстройств, обусловленных вмешательством
— В частности, резекция тонкой кишки при ее опухолевом поражении приводит к появлению послеоперационных заболеваний (ишемическое поражение кишечника, синдром короткой кишки, обструкция, формирование свищей)
о Часто после оперативного лечения возникают рецидивы, особенно при внебрюшной локализации опухоли
• Консервативная терапия показана пациентам с симптомными опухолями, не подлежащими удалению хирургическим путем:
о Лучевая терапия: более эффективна, если опухоль располагается в брюшной стенке, чем в брыжейке
о Системная терапия: цитотоксические средства (в т. ч. антрациклины), антиэстрогенные (например, тамоксифен), препараты интерферона, молекулярно-таргетные препараты (иматиниб), стероиды, НПВС (сулиндак)
е) Диагностическая памятка. Следует учесть:
• Необходимо принимать во внимание возможность наличия десмоидной опухоли у пациентов с оперативными вмешательствами на органах брюшной полости в анамнезе
• Нужно обращать внимание на другие характерные проявления синдрома Гарднера
• Требуется исключить другие, чаще встречающиеся объемные образования брыжейки
ж) Список использованной литературы:
1. Lamboley JLet al: Desmoid tumour of the chest wall. Diagn Interv Imaging. 93(7-8):635-8, 2012
2. Shinagare AB et al: A to Z of desmoid tumors. AJR Am J Roentgenol. 197(6):W1008-14, 2011
Редактор: Искандер Милевски. Дата публикации: 25.1.2020
В лекарство, десмоплазия это разрастание фиброзной или соединительная ткань. [1] Его еще называют десмопластическая реакция чтобы подчеркнуть, что это вторично по сравнению с оскорблением. Десмоплазия может возникать вокруг новообразование, вызывая плотный фиброз вокруг опухоли, [1] или же рубцовая ткань (спайки) в брюшной полости после абдоминальной хирургии. [1]
Десмоплазия обычно связана только с злокачественные новообразования, который может вызвать фиброз, вторгаясь в здоровые ткани. Инвазивные протоковые карциномы груди часто имеют скиррозный, звездчатый вид, вызванный десмопластическими образованиями.
Содержание
Терминология
Десмоплазия происходит от Древнегреческий δεσμός Desmos, «узел», «связь» и πλάσις Plasis, «образование». Обычно используется в описании десмопластические мелкоклеточные опухоли.
Неоплазия медицинский термин, используемый для обоих доброкачественный и злокачественные опухоли или любой аномальный, чрезмерный, нескоординированный и автономный рост клеток или тканей.
Десмоплазия означает рост плотной соединительной ткани или строма. [2] Этот рост характеризуется низкой клеточностью с гиалинизированный или склеротическая строма и дезорганизованная инфильтрация кровеносных сосудов. [3] Этот рост называется десмопластической реакцией и возникает в результате травмы или неоплазии. [2] Этот ответ сочетается со злокачественными новообразованиями при некожных новообразованиях и с доброкачественными или злокачественными опухолями, если они связаны с кожными патологиями. [3]
В неоднородность опухолевые раковые клетки и клетки стромы в сочетании со сложностями окружающей соединительной ткани предполагают, что понимания рака с помощью геномного анализа опухолевых клеток недостаточно; [4] анализ клеток вместе с окружающей стромальной тканью может предоставить более полные и значимые данные.
Нормальная структура ткани и реакция на рану
Нормальные ткани состоят из паренхиматозные клетки и стромальные клетки. Паренхиматозные клетки являются функциональными единицами органа, тогда как стромальные клетки обеспечивают структуру органа и секретируют внеклеточный матрикс в качестве поддерживающей соединительной ткани. [3] В нормальных эпителиальных тканях эпителиальные клетки или паренхиматозные клетки эпителия высокоорганизованы, полярные клетки. [5] Эти клетки отделены от стромальных клеток базальная мембрана что предотвращает смешивание этих популяций клеток. [5] Смесь этих типов клеток обычно распознается как ранить, как в примере с разрезом по коже. [6] Метастаз является примером болезненного состояния, при котором происходит нарушение барьера базальной мембраны. [7]
Рак начинается с клеток, которые бесконтрольно растут, обычно в результате внутренних изменений или онкогенных мутаций внутри клетки. [8] Рак развивается и прогрессирует по мере того, как микросреда претерпевает динамические изменения. [9] Стромальная реакция при раке аналогична стромальной реакции, вызванной травмой или заживлением раны: повышенная ECM и фактор роста производство и секреция, которые, следовательно, вызывают рост ткани. [10] Другими словами, организм реагирует на рак так же, как и на рану, вызывая шрам-подобная ткань, которая образуется вокруг рака. Таким образом, окружающая строма играет очень важную роль в прогрессировании рака. Таким образом, взаимодействие между раковыми клетками и окружающей стромой опухоли является двунаправленным, а взаимная клеточная поддержка позволяет прогрессировать злокачественному новообразованию.
Факторы роста для васкуляризации, миграции, деградации, пролиферации
Строма содержит компоненты внеклеточного матрикса, такие как протеогликаны и гликозаминогликаны которые сильно отрицательно заряжены, в основном из-за сульфатированных областей, и связывают факторы роста и цитокины, выступая в качестве резервуара этих цитокинов. [5] В опухолях раковые клетки выделяют ферменты, разрушающие матрикс, такие как матричные металлопротеиназы (ММП), которые после расщепления и активации разрушают матрицу, тем самым высвобождая факторы роста этот сигнал для роста раковых клеток. [11] MMP также разрушают ECM, чтобы обеспечить пространство для роста сосудистой сети в опухоль, для миграции опухолевых клеток и для продолжения пролиферации опухоли. [3]
Основные механизмы
Гипотеза изменения стромы, вызванная опухолью, утверждает, что опухолевые клетки могут дедифференцироваться в фибробласты и сами секретировать больше коллагена. [3] Это наблюдалось в десмопластической меланоме, в которой опухолевые клетки фенотипически фибробластны и положительно экспрессируют гены, связанные с продукцией ECM. [13] Однако доброкачественные десмоплазии не демонстрируют дедифференцировки опухолевых клеток. [3]
Характеристики десмопластической стромальной реакции
Десмопластический ответ характеризуется более крупными стромальными клетками с увеличенными внеклеточными волокнами и иммуногистохимически путем трансформации клеток фибробластического типа в миофибробластический фенотип. [2] Миофибробластические клетки в опухолях дифференцируются от фибробластов по их положительному окрашиванию гладкомышечный актин (SMA). [2] Кроме того, увеличение общего количества фибриллярных коллагенов, фибронектины, протеогликаны и тенасцин C характерны для десмопластической стромальной реакции при нескольких формах рака. [14] Экспрессия тенасцина C посредством рак молочной железы Было продемонстрировано, что клетки допускают метастазирование в легкие и вызывают экспрессию тенасцина С окружающими опухолевыми стромальными клетками. [15] Кроме того, тенасцин C также широко обнаруживается при десмоплазии опухолей поджелудочной железы. [16]
Дифференциация рубцов
Хотя рубцы связаны с десмопластической реакцией различных видов рака, не все рубцы связаны со злокачественными новообразованиями. [3] Зрелые рубцы обычно представляют собой толстые коллагеновые пучки, расположенные горизонтально с малоклеточной структурой, вертикальными кровеносными сосудами и без придатков. [3] Это отличается от десмоплазии организацией ткани, придатков и ориентацией кровеносных сосудов. Незрелые рубцы труднее отличить из-за их неопластического происхождения. [3] Эти рубцы являются гиперклеточными с фибробластами, миофибробластами и некоторыми иммунные клетки настоящее время. [3] Незрелые рубцы можно отличить от десмоплазии по иммуногистохимическое окрашивание биопсии опухолей, которая покажет тип и организацию присутствующих клеток, а также то, произошла ли недавняя травма ткани. [17]
Примеры [3]
Примеры доброкачественных состояний
Примеры злокачественных заболеваний
Рак простаты
Строма простаты обычно мускулистая. [2] Из-за этой мускулистости выявить миофибробластные фенотипические изменения, указывающие на реактивную строму, сложно при исследовании патологических препаратов пациента. [2] Диагноз реактивной стромы, связанной с раком простаты, является плохим прогнозом. [2]
Рак молочной железы
Клиническая картина уплотнения в груди гистологически рассматривается как коллагеновая опухоль или десмопластический ответ, создаваемый миофибробластами стромы опухоли. [18] Предлагаемые механизмы активации миофибробластов: иммунный цитокин сигнализация, микрососудистое повреждение или паракринный передача сигналов опухолевыми клетками. [18]