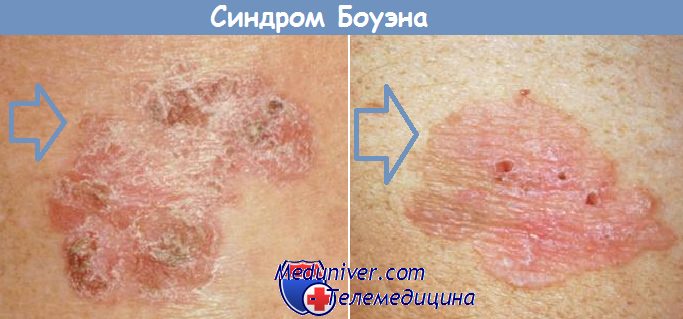
что такое болезнь боуэна
Плоскоклеточный рак кожи (болезнь Боуэна)
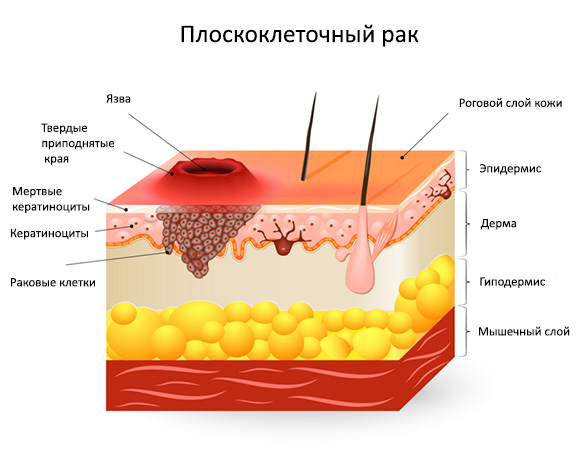
Гистологически болезнь Боуэна относится к плоскоклеточному раку кожи. Для заболевания характерно прогрессирующее течение, хотя нередко предраковое состояние остается таковым на протяжении всей жизни больного. При отсутствии лечения или его недостаточном объеме болезнь переходит в инвазивную форму с образованием метастазов и поражением других органов.
Лечение
Лечение болезни Боуэна зависит от локализации очага и его размеров. При небольшом поражении (до 2 см) возможно консервативное лечение, которое подбирается строго индивидуально. В этом случае назначаются аппликации мази (проспидиновая, фторурациловая). При отсутствии эффекта от лечения, а также в том случае, если размеры патологического очага превышают 2 см, рекомендованы более радикальные методы.
Одним из наиболее эффективных считается фотодинамическая терапия (ФДТ) — сочетание светового излучения и лекарственной терапии с использованием фотосенсибилизатора, результатом лечения является некроз раковых клеток. Кроме того, широко практикуется хирургическое лечение — иссечение.
Операция
Иссечение опухоли кожи проводится в пределах здоровых тканей с отступом на 1-2 см от края. При образованиях большего размера рекомендовано удаление в более широком пределе. В ходе операции важен микроскопический контроль краевой зоны, что дает возможность сохранения максимума здоровой кожи. Нередко для достижения максимального эффекта практикуется сочетание различных методик.
Стоимость
Стоимость лечения плоскоклеточного рака кожи зависит от множества факторов, в первую очередь, от метода и объема лечебных мероприятий. Но, чтобы правильно подобрать тактику лечения, необходимо пройти обследование. В нашей клинике практикуется только индивидуальный подход к каждому пациенту, с учетом локализации опухоли, наличия осложнений, а также сопутствующих заболеваний. Для получения более полной информации лучше позвонить по телефону +7 (495) 782-50-10
Причины
Причиной плоскоклеточного рака кожи считается неблагоприятное воздействие на организм различных факторов. Это может быть контакт с такими веществами, как деготь, смола, мышьяк и т.п. Также оказывает вредное влияние ионизирующая радиация и ультрафиолетовое излучение. В настоящее время подтверждено, что появлению рака кожи способствует вирус папилломы человека онкогенного типа. Кроме того, в группе риска находятся пациенты, страдающие плоским лишаем, красной волчанкой, дистрофическим буллезным эпидермолизом. В некоторых случаях к онкологической патологии приводят заболевания, связанные с изменениями кожи: ороговевающие кисты, порокератоз, рубцовая ткань в результате травматического поражения кожи и др.
Симптомы
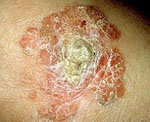
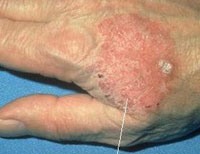
Очаги поражения могут встречаться на любом участке тела и конечностей. Поначалу появляется пятно красного цвета или бляшка с неправильными контурами и незначительным шелушением. Чешуйки белого или желтоватого цвета, находящиеся на поверхности очага, без усилий удаляются, обнажая мокнущую поверхность красного цвета. Размер очага может варьироваться от 2 мм до 5-6 см. С четкими границами, образование постепенно приподнимается над уровнем кожи, затем преобразуется в бляшку желтовато-красного цвета. В некоторых случаях очаг напоминает экзему, однако используемые при этом заболевании мази неэффективны. Таким образом, важными симптомами плоскоклеточного рака кожи являются неравномерное увеличение очага по периферии, его пестрота в результате гиперкератоза, бородавчатых разрастаний, а также возвышение краев. Иногда очагов может быть несколько, по мере увеличения они начинают сливаться между собой.
При поражении слизистой оболочки ротовой полости, а также на веках наблюдаются одиночные плоские бляшки, по виду напоминающие папилломы. При расположении очага возле ногтевого ложа постепенно разрушается ноготь.
Диагностика
Диагностика плоскоклеточного рака кожи основывается на визуальном осмотре, данных дерматоскопии и результатов биопсии — именно гистологическое исследование служит подтверждением диагноза. При выставлении диагноза также следует провести дифференциальную диагностику, исключив экзему, псориаз, кератоз, бородавчатый туберкулез кожи, базалиому и др.
Эффективные решения и методики лечения
Фотодинамическая терапия (ФДТ)
эффективный метод лечения злокачественных образований кожи, в основе которого лежит воздействие светом с определенной длиной волны на клетки опухоли. Во время лечения в организм вводится специальное вещество (фотосенсибилизатор),…
Дерматоскопия
Дерматоскопия (эпилюминисцентная микроскопия) — представляет собой процедуру визуального осмотра кожных новообразований, в процессе выполнения которого удается своевременно выявить ранние стадии озлокачествления. В ходе исследования…
Иссечение опухоли кожи
Иссечение опухоли кожи — один из эффективных методов хирургического лечения при плоскоклеточном раке (болезнь Боуэна). Показанием к операции служит наличие новообразования больших размеров, поражение глубоких слоев кожи на…
Отзывы пациентов
С разрешения пациента мы публикуем e-mail по которому Вы можете с ним связаться
С уверенностью могу рекомендовать Романа Михайловича как одного из лучших специалистов Москвы в своём деле, человека с золотыми руками!
Хотелось бы поблагодарить весь коллектив клиники и особенно хирурга Романа Михайловича Евстратова за отличную работу!
Я пришла к Роману Михайловичу на иссечение шрама на месте бывшего невуса на ноге чуть выше коленки (на шраме вновь проявилась пигментация, поэтому выбора не было).
Очень волновалась, как получится, потому что это место летом «на виду», и многие пугали меня толстыми шрамами и проблемами со срастанием кожи на таком подвижном месте как коленка. Но практика показала, что все было сделано очень профессионально, со внутренними швами и аккуратными швами снаружи, и уже первый постоперационный осмотр с узи показал, что ткани срастаются равномерно. Впоследствие, когда швы были сняты, стало понятно, что доктору удалось сохранить даже нервные окончания, а шрам получился тоненький и аккуратный.
С уверенностью могу рекомендовать Романа Михайловича как одного из лучших специалистов Москвы в своём деле, человека с золотыми руками!
С разрешения пациента мы публикуем e-mail по которому Вы можете с ним связаться
С разрешения пациента мы публикуем e-mail по которому Вы можете с ним связаться
Это и есть главная радость для пациента.
Болезнь Боуэна
Болезнь Боуэна представляет собой облигатное редко встречающееся заболевание, характеризующееся одним (возможно, несколькими) пятнисто-узелковым образованием на кожном покрове. Это предраковое состояние, которое без соответствующей и действенной терапии приведет к появлению опасного плоскоклеточного рака. Чаще всего устраняют проблему хирургическим способом, благодаря полному иссечению пораженного участка. Далее выполняется гистологическое исследование, позволяющее определить дальнейшую тактику ведения конкретного пациента.
Причины и симптомы
Болезнь Боуэна (по статистике) чаще всего диагностируется у женщин старше 50-ти лет, хотя известны многочисленные случаи заболевания мужчин. Характерные пятнисто-узелковые образования обычно появляются на кожных покровах верхних конечностей, в зоне промежности, на животе или на спине.
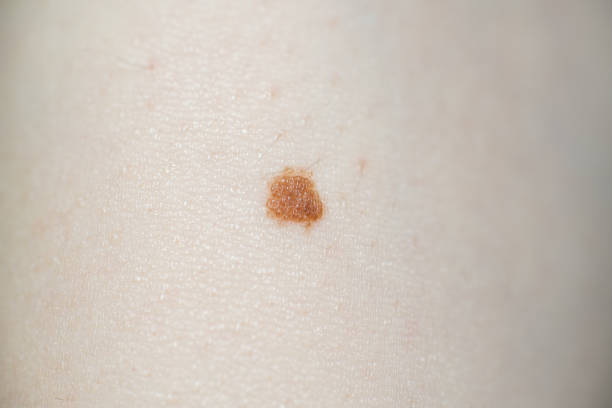
Первоначально проблема выглядит как небольшое по размерам красноватое пятнышко. Также заболевание может возникнуть в виде миниатюрной бляшки (до 2 см), которая имеет неправильную форму и шелушится. Чешуйки белесого и желтоватого цвета легко удаляются, после чего под ними определяется мокнущая поверхность красноватого оттенка. Образование постепенно увеличивается и со временем начинает слегка возвышаться над уровнем кожного покрова. Рост может быть стремительным или практически незаметным.
Медики, ведущие эксперты в области онкологии связывают заболевание с травматизмом кожи. Также причинами принято считать:
Однозначно точные причины развития болезни Боуэна на сегодняшний день не определены. Высокий риск прослеживается у лиц с предрасположенностью к раку, а также у людей, имеющих в анамнезе дерматозы, протекающие в хронической форме. В данном случае выделяют, например, красный плоский лишай, дискоидную красную волчанку.
Возможные осложнения
Прогрессирующее озлокачествление – серьезное осложнение заболевания, которое в будущем чревато прорастанием в мягкие ткани и метастазированием. Помимо смертельно опасных последствий специалисты отмечают риски изъявления образовавшихся бляшек, а также инфицирование очагов.
Фото заболевания
Болезнь Боуэна является самой ранней формой плоскоклеточного рака кожи. Обычно проявляется в виде грубых участков на коже, иногда на поверхности анального отверстия, на половых органах. Злокачественные пятна как правило, больше и краснее, чем возрастной кератоз. Болезнь Боуэна трудно отличить от плоскоклеточного рака и иногда она может перерасти в инвазивную форму, поэтому врачи рекомендуют незамедлительное лечение.
Диагностика и своевременное выявление заболевания
Определить болезнь Боуэна не всегда удается быстро. Визуального осмотра у дерматолога часто бывает недостаточно. Компетентный специалист может рекомендовать биопсию. Обычно гистологическое исследование проводится после удаления пораженного участка. При обнаружении симптомов, которые напоминают болезнь Боуэна, важно исключить псориаз, эпидермодисплазию Левандовского-Лютца и экзему.
На первом приеме врач:
При постановке диагноза и назначении терапии обязательно учитывается возраст больного. Определить болезнь без врачебной диагностики невозможно. Любые эксперименты, в том числе попытки самостоятельно выявить проблему, дифференцировать и медикаментозно/хирургически решить ее могут стать фатальными и усугубить и без того сложную ситуацию. Необходимо как можно быстрее записаться на прием к профессиональному и опытному онкодерматологу.
Лечение
Терапия осуществляется благодаря удалению кожного образования или абляции локальными методами. Список лекарств, терапевтические манипуляции – все это зависит от размера, локализации пятнисто-узелкового образования. По рекомендации врача может быть применена:
Если своевременно обратиться за врачебной помощью и выполнить терапию, рекомендованную специалистом, у пациента есть все шансы на скорейшее и полное выздоровление. Осложнений, перерождений, метастазирования удается избежать, если использовать оптимальное лечение, рекомендованное лечащим онкодерматологом.
Профилактика
При болезни Боуэна поражается верхний слой кожи, а значит:
Меры предосторожности:
Доказано, что своевременный визит к врачу может спасти жизнь. Если появилось новое пигментированное образование на коже, невус поменял размер, цвет, форму, необходимо незамедлительно обращаться к специалистам. Не стоит медлить. Берегите себя!
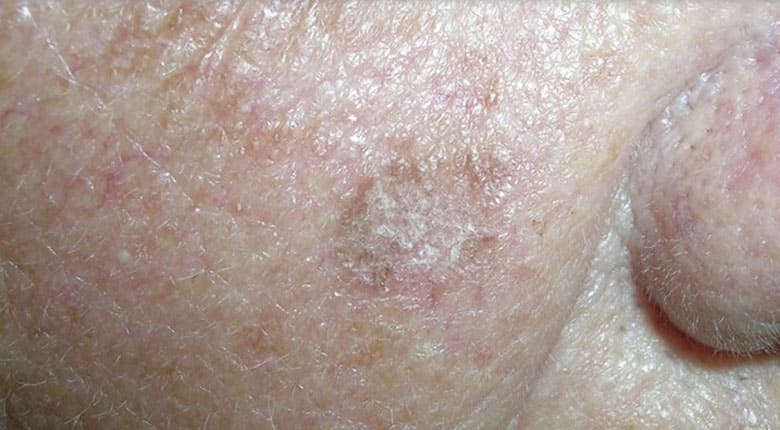
Болезнь Боуэна – это внутриэпидермальный рак кожи и слизистых, разновидность карциномы, которая поражает чешуйчатые клетки эпидермиса, но не распространяется на базалиоциты. Патологические очаги имеют вид бляшек насыщенно розового или красного цвета с приподнятыми, неровными, четко отграниченными краями. Поверхность бляшек покрыта роговыми чешуйками, коричневыми и сероватыми корочками. Диагноз ставится на основании данных анамнеза, общего осмотра, дерматоскопии, гистологического исследования образцов тканей. Лечение преимущественно хирургическое: полное удаление пораженных участков позволяет предотвратить развитие инвазивного рака кожи.
МКБ-10
Общие сведения
Синонимичные названия патологического процесса: дискератоз Боуэна, дискоидный чечевицеобразный дискератоз. Первым, кто дал подробное клиническое описание заболевания, стал в начале XX века американский дерматолог Джон Т. Боуэн. Болезнь редко диагностируется у детей и молодых людей. Частота встречаемости дискоидного дискератоза возрастает у пациентов старше 65 лет. Мужчины болеют чаще женщин. Вероятность заболеть выше у людей, проживающих в регионах с интенсивной солнечной инсоляцией. По статистике, в США ежегодно регистрируется 15 новых случаев патологии на 100 тысяч белого населения. На Гавайских островах этот показатель выше почти в 10 раз.
Причины
Возникновение характерных изменений при болезни Боуэна является следствием длительного, часто хронического воздействия на открытые участки кожи и слизистые оболочки повреждающих факторов внешней среды. Реже прослеживается связь с эндогенными причинами (вирусным инфицированием, неоплазиями). К числу основных факторов можно отнести:
К числу предрасполагающих факторов развития дискератоза Боуэна можно отнести иммунодепрессию, что связано со снижением иммунного контроля за появлением в тканях атипичных клеток. Ослабляют организм тяжелые эндокринные и соматические заболевания, травмы и перенесенные хирургические вмешательства. Высказываются предположения о том, что в развитии характерных местных симптомов играет роль хроническое механическое повреждение кожи. Важное значение в структуре заболеваемости имеет принадлежность человека к 1 или 2 фототипу кожи, когда кожные покровы быстро сгорают на солнце.
Патогенез
Развитие заболевания связано с изменением митотической активности клеток росткового слоя эпидермиса по причине мутации основного гена-супрессора опухолевого роста TP53. В месте развития патологического процесса кожа утолщается за счет быстрого увеличения численности шиповатых клеток. В течение длительного времени опухолевый рост локализован в эпидермисе, но последующие мутации способствуют перемещению раковых клеток в глубжележащие ткани, распространению их гематогенным и лимфогенным путем.
Повышение степени злокачественности новообразования может происходить постепенно или скачкообразно под воздействием провоцирующих внешних и внутренних факторов. До тех пор, пока измененные клетки располагаются выше базальной мембраны (границы между эпидермисом и дермой), болезнь Боуэна расценивается как неинвазивный рак. Как только патологический рост охватывает дерму, можно говорить об инвазивном раке.
Симптомы болезни Боуэна
Характерными внешними проявлениями патологии являются единичные или множественные пятна, бляшки на коже. Излюбленная локализация образований – открытые участки тела: голова и шея у мужчин, нижние конечности и щеки у женщин. Встречаются бляшки на туловище, половых органах, верхних конечностях, на слизистой рта. Диаметр бляшек варьирует в широких пределах и составляет от 2 мм до 5 см. Растут кожные образования медленно, постепенно распространяясь на окружающие ткани. Расположенные рядом элементы могут со временем сливаться.
Края образований неровные, слегка приподняты, розовая или красная поверхность обильно шелушится. Формирование плотных корок на поверхности элементов часто сопровождается появлением трещин. При удалении корок обнажается мокнущая розовая поверхность. По мере прогрессирования заболевания на поверхности бляшек могут появляться участки атрофии, бородавчатые разрастания, очаги неравномерного утолщения эпидермиса.
На половых органах бляшки могут содержать пигмент, а на головке полового члена поверхность образований может быть бархатистой или, наоборот, гладкой. При расположении образования на ногтевой фаланге шелушение наблюдается вокруг ногтя, а сама ногтевая пластинка может со временем деформироваться и расплавиться. Поражение кожных складок сопровождается развитием эритематозного или хронического неспецифического дерматита, присоединением неприятного запаха. Изъязвление поверхности элементов сыпи, контактная кровоточивость свидетельствуют о перерождении очагов дискоидного дискератоза в инвазивный рак.
Осложнения
Болезнь Боуэна – это так называемое «фоновое заболевание», на основе которого может формироваться плоскоклеточный рак кожи. Частота перехода чечевицеобразного дискератоза в раковый рост составляет 3% при расположении элементов на коже туловища и конечностей и до 10% при поражении половых органов. В связи с этим большинство онкологов рассматривают болезнь Боуэна как внутриэпидермальную форму плоскоклеточного рака in situ и рекомендуют удалять очаги незамедлительно.
Диагностика
Поставить диагноз по одному внешнему виду бляшек врачу-дерматологу бывает затруднительно. Для установления характера патологического процесса, стадии болезни, наличия у пациента сопутствующих заболеваний, которые могут повлиять на результативность лечения, проводится всестороннее обследование, которое помимо общеклинических и лабораторных тестов включает:
Дифференциальный диагноз болезни Боуэна проводят с рядом онкологических заболеваний: раком потовых желез, базальноклеточным раком, экстрамаммарным вариантом болезни Педжета. К числу дерматологических проблем, которые по своим клиническим проявлениям напоминают чечевицеобразный дискератоз, относят монетовидную экзему, псориаз, солнечный кератоз.
Лечение болезни Боуэна
Применяемые в современной медицине терапевтические и оперативные методы удаления очагов имеют свои преимущества и недостатки. Однако многообразие подходов к терапии дает возможность дерматоонкологу выбрать наиболее подходящий метод лечения с учетом локализации новообразования, его размеров, состояния пациента и наличия у него сопутствующей патологии.
Консервативная терапия
Местное воздействие на очаги поражения позволяет снизить общую нагрузку на организм, что особенно важно для ослабленных больных, пациентов с иммунодефицитом, лекарственной непереносимостью и другими ограничивающими факторами. К числу методов терапевтического лечения относят:
Хирургическое лечение
Способ удаления измененных тканей определяется техническим оснащением клиники, уровнем подготовки хирурга. Высокотехнологичные методы позволяют провести лечение с меньшим риском рецидива и рубцевания, однако они доступны далеко не везде. Более простые методики не требуют значительных затрат времени и финансов для того, чтобы получить удовлетворительный результат. Хирургическое лечение может включать:
Профилактика и прогноз
Прогноз в отношении выздоровления благоприятный. Болезнь Боуэна не угрожает жизни. После консервативного или хирургического удаления бляшек возможны рецидивы, которые хорошо поддаются лечению. Пациенту необходимо посещать своего лечащего врача 1 раз каждые 6-12 месяцев для своевременного выявления повторного появления бляшек.
Снизить вероятность развития патологии позволяет отказ от посещения соляриев, ограничение пребывания на открытом солнце в теплое время года, использование шляп, кепок с козырьками, рубашек и платьев с длинными рукавами, уходовой косметики с солнцезащитными фильтрами. Рекомендуется смена работы при наличии профессиональных вредностей, предотвращение постоянного травмирования кожи с помощью защитной одежды и перчаток.
Что такое болезнь боуэна
Течение болезни Боуэна неуклонно прогрессирующее, хотя в подавлющем большинстве случаев болезнь Боуэна остается раком in situ на пр тяжении всей жизни больного. Что касается плоскоклеточного рака кожи, то он развивается на фоне болезни Боуэна с частотой от 5% до 11% случаев многолетнего существования болезни. Пока болезнь Боуэна остается в интраэпидермальной стадии, метастазы не встречаются. Однако инвазия дермы может сопровождаться не только регионарными, но и висцеральными метастазами. Рецидивы возникают как результат неадекватного лечения.
Важно учитывать, что при наличии признаков хронической мышьяковой интоксикации (данные анамнеза, а также такие сопутствующие изменения, как пигментация или точечный ладонно-подошвенный кератоз) болезнь Боуэна может ассоциироваться со злокачественными новообразованиями внутренних органов, в первую очередь, мочеполовых органов и легких.
Диагноз болезни Боуэна устанавливается на основании клинической картины и результатов гистологического исследования.
Дифференциальный диагноз болезни Боуэна проводится с экземой, псориазом, солнечным кератозом, бородавчатым туберкулезом кожи, старческой кератомой, базалиомой, бовеноидным папулезом.
Очаги хронической и микробной экземы отличаются от болезни Боуэна симметричной локализацией или множественными очагами поражения, наличием везикуляции в пределах очагов; при экземе отсутствует характерный для болезни Боуэна приподнятый край и рубцовая атрофия на поверхности бляшек. При цитологическом исследовании в очаге болезни Боуэна обнаруживаются опухолевые клетки.
Псориаз, в отличие от болезни Боуэна, почти никогда не представлен единственным очагом. Кроме того, псориатические элементы характеризуются триадой симптомов: стеариновым пятном, терминальной пленкой, точечным кровотечением.
Бородавчатый туберкулез кожи, в отличие от болезни Боуэна, локализуется, главным образом, на конечностях, часто связан с травмой, представлен бляшкой, в которой различают три зоны: центральную — бородавчатую, среднюю — цианотическую, окружающую бородавчатый центр, и периферическую — воспалительную.
При плоской форме туберкулезной волчанки в центральной зоне очага поражения могут быть участки рубцовой атрофии, что придает ему сходство с болезнью Боуэна. Однако, в отличие от последней, при плоской форме вульгарной волчанки можно обнаружить типичные люпомы.
В сложных случаях ясность вносят результаты гистологического исследования болезни Боуэна: при бородавчатом туберкулезе и плоской форме вульгарной волчанки выявляются типичные изменения в дерме (туберкулоидный характер инфильтрата).
Метатипическии рак кожи может иметь клиническое сходство с болезнью Боуэна. Обе опухоли имеют вид бляшки с неровными очертаниями и приподнятыми краями. Однако при метатипическом раке поверхность очага поражения часто изъязвляется и не напоминает экзему, как это имеет место при болезни Боуэна, а по периферии очага имеются перламутровые узелки. Кроме того, метатипическии рак гистологически проявляется характерными для базалиомы комплексами мелких базалоидных элементов, окруженных частоколом из высоких призматических клеток, чередующихся с участками пролиферации шиповатых клеток.
Бовеноидный тип солнечного кератоза гистологически неотличим от болезни Боуэна, хотя очаги бовеноидного типа солнечного кератоза обычно меньше очагов болезни Боуэна.
Болезнь Педжета напоминает болезнь Боуэна наличием вакуолизированных клеток, но не сопровождается дискератозом. Кроме того, материал, содержащийся в клетках Педжета, часто ШИК-положительный и диастазорезис-тентный, а материал, содержащийся в клетках при болезни Боуэна (благодаря присутствию гликогена), — ШИК-положительный, нодиа-стазлабильный.
Бовеноидный папулез имеет сходную с болезнью Боуэна гистологическую картину рака in situ, но отличается более мелкими очагами поражения (бовеноидные папулы), локализацией преимущественно в области половых органов, способностью очагов спонтанно инво-люцировать.
Болезнь Боуэна также следует отличать от pityriasis simplex и других дерматозов, сопровождающихся инфильтрацией и шелушением, особенно при отсутствии эффекта от лечения кортикостероидными гормонами.
Лечение болезни Боуэна: при небольших размерах очага (до 2 см) используют аппликации 30-50% проспидиновой, 5% фторурациловой мазей (через день, в течение 1 нед.) в комбинировании с кюрета-жем, однако высокая частота рецидивов после таких методов лечения обусловлена распространением рака in situ вокруг протоков придатков, недоступных для применяемых таким образом цитостатических препаратов. При диаметре очага более 2 см показаны: криодеструкция, широкое хирургическое иссечение. Если очаг локализуется на слизистых оболочках, назначают 5% фторурациловую мазь, внутрь — ароматические ретиноиды — тигазон по 1 мг/кг/сут в течение 1-2 мес. Рентгенотерапия малоэффективна. Эффективна фотодинамическая терапия с использованием местого фотосенсибилизатора аминолевулиновой кислоты и лазерного или нелазерного источника света. При небольшом очаге поражения наилучшим методом лечения является хирургическое иссечение.
Профилактика болезни Боуэна заключается в защите кожи от избыточной инсоляции. Важно раннее распознавание трансформации болезни Боуэна в рак. Больных с множественными очагами болезни Боуэна необходимо обследовать у смежных специалистов для исключения рака внутренних органов.