что такое биопсия эмбриона при эко
Современные технологии биопсии эмбрионов и безопасность вспомогательных репродуктивных технологий (ВРТ).
С 1978 по 2014 год в мире родилось более 5 млн. детей «из пробирки». Ежегодно рождается около 300 тыс. детей с применением ВРТ.
У 0.5% всех новорожденных в мире выявляются хромосомные аномалии, которые так же являются одной из наиболее частых причин прерывания беременности, врожденных дефектов развития и умственной отсталости. Поэтому одной из важнейших задач современной репродуктивной медицины является повышение эффективности и безопасности методов ВРТ и развитие молекулярно-генетических методов преимплантационного анализа эмбрионов с целью рождения здорового ребенка.
Преимплантационная генетическая диагностика (ПГД) позволяет провести анализ одной или нескольких клеток эмбриона и определить риски генетических заболеваний (изменение числа, структуры хромосом, моногенные заболевания, заболевания, сцепленные с полом, резус-конфликт) у будущего ребенка до наступления беременности в рамках программы ЭКО/ИКСИ.
ПГД эмбрионов проводится на 3 или 5-6 сутки их преимплантационного развития. Для проведения диагностики необходима микрохирургическая операция – биопсия эмбриона. Это один из самых критических этапов в циклах ЭКО. В процессе биопсии бластоцисты производится забор нескольких клеток трофэктодермы для генетического анализа. Проведение биопсии связано с риском повреждения эмбриона и производится только опытными высококвалифицированными специалистами. Механическое воздействие микрохирургических инструментов на клетку может отрицательно сказаться на дальнейшем развитии и имплантации эмбриона. Поэтому современные методики биопсии трофэктодермы становятся все более атравматичными и максимально бесконтактными.
Система лазерной микрохирургии позволяет минимизировать механические воздействия на эмбрион и производить максимально быстрые, безопасные и эффективные лазерные процедуры с клетками и эмбрионами,
Преимущества лазерной биопсии:
С момента открытия отделения ЭКО в Перинатальном медицинском центре в 2008г. бипсия преимплантационных эмбрионов выполнялась с использованием лазерной системы Saturn 3 Active (Reseach Instrument, Великобритания). С 2014г. в лаборатории эмбриологии используется новейшая лазерная модель этой же фирмы-система Saturn 5 Active, обладающая целым рядом преимуществ. Режим биопсии The Saturn 5TM Biopsy Mode позволяет производить процедуру биопсии эмбриона бережно и быстро, забирая необходимое количество клеток для анализа. Во время лазерной биопсии трофэктодермы механическое воздействие на эмбрион, риски повреждения эмбриона значительно снижаются. Так же упрощается, а, следовательно, сокращается во времени сама процедура биопсии трофэктодермы. Таким образом биопсия трофэктодермы становится эффективной и относительно малотравматичной методикой получения генетического материала эмбриона и дает наиболее полную и достоверную информацию о генетическом статусе эмбриона.
Алгоритм наиболее перспективных и безопасных подходов в лечении бесплодия в настоящее время включает следующие лабораторные этапы:
Под микроскопом эмбриолога. Эмбриологический этап в процедуре ЭКО.
Кто такой эмбриолог
Знакомьтесь – эмбриологи. Редкие и уникальные кадры, биологи по образованию. Именно они работают над тем, чтобы «чудо» случилось – оплодотворение и зарождение эмбрионов. Это они оценивают качество эмбрионов и принимают решение: из какого эмбриона получится ваш малыш. Это высококвалифицированные специалисты, которые не только работают день и ночь, но и постоянно учатся, перенимая новые тенденции в науке.
Как развивается эмбрион
В первый день после пункции яйцеклетка превращается в зиготу. Возможно, многие помнят этот термин из школьной биологии. На этом этапе мы видим двойной набор хромосом – 23 хромосомы женщины и 23 хромосомы мужчины. Если образовались два шарика – пронуклеусы – значит, оплодотворение прошло хорошо.
После этого, ночью, происходит первое дробление клетки. Второе, утреннее дробление эмбриологи начинают активно наблюдать. На этот момент они уже видят четырехклеточный эмбрион. На третьи сутки – восьмиклеточный эмбрион. Все эти дни с эмбриона не сводят глаз. Ведь его поведение учитывается при оценке.
На четвертые сутки 10-16 клеток эмбриона сливаются воедино, образовалась морула. И вот, наконец-то, пятый день – бластоциста. Эмбрион, который готов к переносу. Ведь на пятый день он уже имеет сложную структуру, состоящую из 128 клеток. На этой стадии эмбрион обладает наибольшей способностью к имплантации, так как уже преодолел препятствия, возникающие на разных стадиях дробления.
Три или пять дней?
Мы культивируем эмбрионы пять дней. Это очень дорогое удовольствие: гигантская нагрузка на эмбриологическую службу, постоянная смена дорогостоящих сред. Задействовано много инкубаторов. Ведь моделируется маточная труба, она вырабатывает различные вещества, которые эмбриологи заменяют специальными средами.
Если в результате стимуляции у нас получилось много яйцеклеток, то эмбрион будет всегда переноситься на пятые сутки. Эмбриологи дают развиться эмбрионам, чтобы выбрать самого сильного. Ведь если эмбрион дожил до 5 дней в искусственной среде, вероятность того что он приживется в матке возрастает.
В тех случаях, когда было получено не много клеток, и созревает только один эмбрион – может быть принято решение о переносе на третий день. Так специалисты дают возможность эмбриону дозреть в матке, пытаясь всеми силами увеличить шансы на беременность.
Предпочтение отдается все-таки переносу на пятый день, потому что на пятый день остаются самые жизнеспособные эмбрионы. Слабые эмбрионы погибают между третьим и пятым днем.
Пять дней – это целая жизнь для эмбрионов, за этот период они постоянно меняются. На третий день он может казаться качественным, а к пятому дню все может кардинально измениться.
Благодаря системе, которая позволяет культивировать эмбрионы пять дней, в случае, если эмбрионы дожили до этого дня – у нас есть гарантии того, что это жизнеспособные эмбрионы.
Самое интересное. Как происходит отбор
Итак, как вы знаете, каждому эмбриону дают оценку. Существует несколько признанных классификаций эмбрионов. В Клинике Нуриевых используется классификация по Гарднеру. Что это такое? Например, возьмем самый лучший эмбрион. Эмбриологи шутливо называют такой эмбрион «отличник» – 5АА. Первая буква показывает качество внутриклеточной массы (ВКМ) – внутренний слой эмбриона, который дает начало плоду. Чем больше внутренняя масса, тем вероятнее – это А, если мельче – B, совсем мало – С.
Вторая буква – оценка внешнего слоя эмбриона – трофобласта. Цифра постоянно меняется, так как эмбрион растет. Цифру можно не писать, она не существенна при оценке.
Получились разные эмбрионы, всем присвоили разные буквы и цифры. Как же эмбриолог будет выбирать? 5АА – базовая система оценки, но она не дает полной информации для выбора эмбрионов.
«Репутация» эмбрионов
Иногда из двух эмбрионов с разными характеристиками, например, 5АА и 5АB, эмбриолог выбирает для пересадки второй эмбрион, с «неидеальными», казалось бы, показателями. Только на первый взгляд показатели «неидеальны», потому что не только качество двух оболочек определяет жизнеспособность эмбриона. Еще один важный критерий – репутация эмбриона. В нашем примере у эмбриона 5АВ она оказалась лучшей.
Репутация эмбриона складывается из множества факторов, полученных в процессе наблюдения за их «поведением» с 1 по 5 день жизни. Учитывается все: какой эмбрион развивался лучше, какой быстрее дробился, как вел себя на каждом этапе – все это в итоге влияет на судьбу эмбриона.
В любом случае, пациенту могут перенести эмбрионы любого класса. Да, эмбрион с показателями АС слабее, чем АА, но у каждого эмбриона, который дожил до пятого дня, всегда есть шанс на дальнейшую жизнь, и из каждого эмбриона может получиться ребенок. Эти показатели лишь первая видимая, но не единственная его характеристика. Окончательную верную оценку эмбриону может дать только специалист эмбриологической лабораторий. Поэтому делать преждевременные выводы, узнавая показатели своих эмбрионов, ни в коем случае нельзя.
Также надо отметить, что качество эмбриона не имеет прямой связи с шансами и исходами беременности. Каждый случай индивидуален.
Заморозка эмбрионов
В первом стимулированном протоколе мы выбираем самые лучшие эмбрионы и переносим их, – остальные эмбрионы замораживаются. Это позволит Вам получить следующую беременность с меньшими финансовыми затратами и без стимуляции в криопротоколе. Еще несколько лет назад после заморозки и разморозки исходы были хуже, чем в свежих протоколах. Сегодня доказано: свежие и замороженные эмбрионы, имеют абсолютно одинаковые шансы. Наука движется вперед и современные среды для заморозки идеальны, и обеспечивают выживаемость эмбрионов свыше 90 процентов.
В нашей Клинике заморозке подлежат только те эмбрионы, которые смогут ее пережить, и соответственно, дать начало беременности уже после разморозки.
У эмбриологов есть четкая сложная инструкция, по которой происходит отбор эмбрионов для заморозки. На решение влияет множество факторов: качество бластоцисты, репутация эмбриона, какой у женщины по счету протокол, какой диагноз и т.д. Принять правильное решение, о том, какой эмбрион замораживать может только эмбриолог.
Как замораживаются эмбрионы? Только методом витрификации. Витрификация – мгновенный способ заморозки, с добавлением специальных растворов – криопротекторов, которые исключают образование кристаллов льда, повреждающих клетки. Механические повреждения сводятся к нулю. Благодаря этому выживаемость эмбрионов составляет более 90 процентов. В нашей Клинике этот метод начал применятся с самой первой заморозки и используется по сегодняшний день.
Вы – наш пациент, и мы заботимся о Вас. И мы знаем, как непросто проходить через протокол ЭКО.
Все те пять дней, которые требуются эмбриону для полноценного развития, Вам хочется знать, что с ним происходит. Мы написали эту статью, чтобы объяснить вам суть этого сложного этапа.
В эмбриологической лаборатории нашей Клиники созданы идеальные условия для культивирования и хранения эмбрионов. Доверьтесь своему врачу и эмбриологам, они помогут вам найти оптимальный вариант.
Помните, что над вашим протоколом ЭКО трудится не только врач, а вся команда Клиники Нуриевых, которая каждый день думает над тем, как сделать ваше лечение комфортным и эффективным. Постарайтесь провести эти дни в приятных эмоциях и просто отдохнуть. Тогда, все вместе, мы обязательно добьемся успеха.
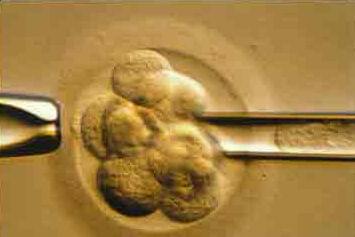
Что такое биопсия эмбрионов?
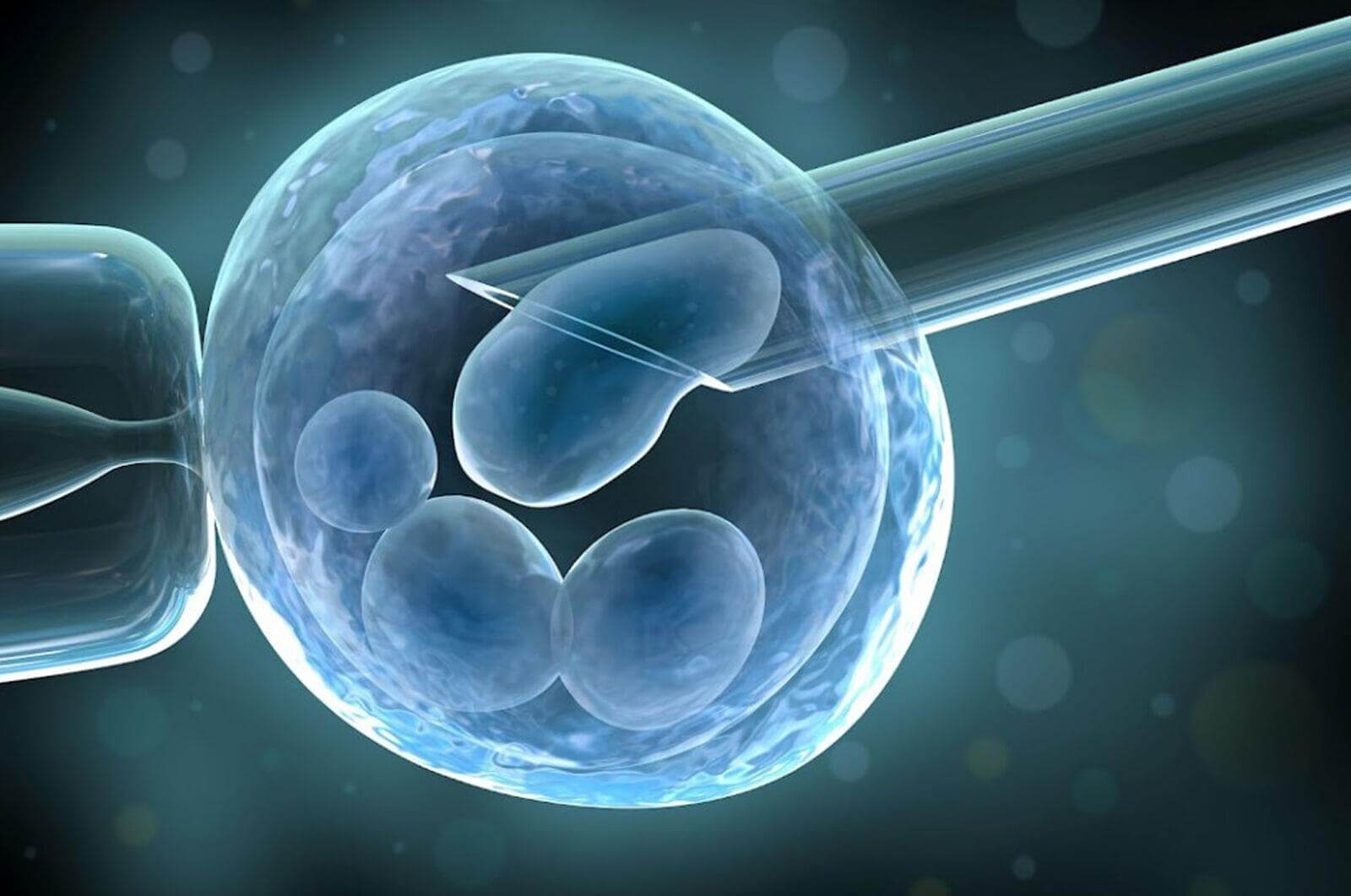
Биопсия эмбрионов выполняется микроскопически при помощи микроманипуляторов. Сущность метода заключается в аспирации одного-двух бластомеров эмбриона. Сначала эмбрион помещают на каплю среды в чашку Петри и покрывают специальным раствором для предотвращения высыхания. С одной стороны эмбрион фиксируют прочно удерживающей пипеткой, а с другой стороны делают отверстие в оболочке эмбриона, чтобы через него провести аспирацию генетического материала.
Чтобы сделать отверстие в оболочке эмбриона применяют несколько методов:
После биопсии бластомера эмбрион возвращают в среду для культивирования. Биопсию бластомера чаще всего проводят на третьи сутки развития эмбриона, по достижении им 6-10 клеточной стадии развития. На 4 сутки жизни эмбриона биопсию проводить уже нежелательно, поскольку происходит процесс клеточной адгезии и «уплотнения» эмбриона. На клеточной поверхности эмбриона начинается экспрессия особых адгезивных молекул, вследствие чего клетки эмбриона слипаются друг с другом. Биопсия в этом случае может привести к значительным повреждениям эмбриона.
На 5 день жизни эмбрион называется бластоцистой и имеет уже два вида клеток – внутреннюю клеточную массу и клетки трофоэктодермы. Можно проводить биопсию бластоцисты, однако при наличии у супружеской пары показаний для проведения преимплантационной генетической диагностики (ПГД) остается совсем немного времени. Ведь эмбрионы должны попасть в матку не позже шестого дня, иначе нормальная имплантация будет невозможна.
Все вышесказанное следует иметь в виду, выбирая центр репродуктивной медицины, если супружеской паре показана ПГД. Судьба планируемой беременности методом ЭКО во многом определяется опытом и другими профессиональными качествами сотрудников эмбриологической лаборатории.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Биопсия бластоцисты
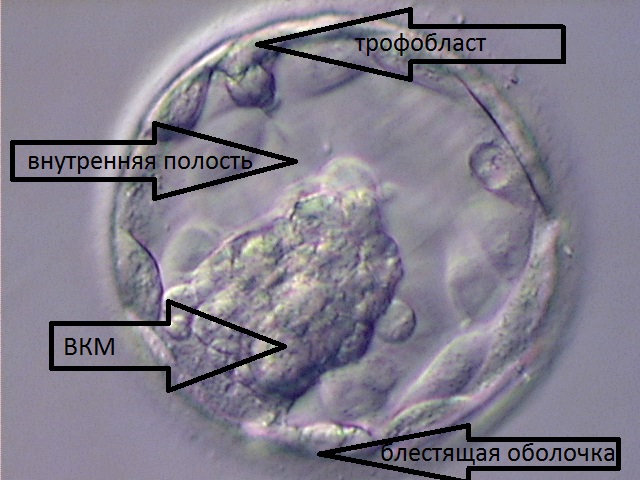
Преимплантационное развитие эмбриона человека продолжается около 7 дней от момента проникновения сперматозоида в яйцеклетку до момента имплантации в эндометрий матки. Это очень важный период развития и единственный, который может проходить вне организма матери, in vitro. За эти 7 дней эмбрион проходит огромный путь развития от 1 клетки до примерно 100, начинается дифференцировка – клетки эмбриона формируют 2 популяции – внутреннюю клеточную массу (ВКМ), из которой в дальнейшем разовьются все ткани и органы плода, и трофобласт – часть эмбриона, ответственная за имплантацию и формирование внезародышевых оболочек и эмбриональной части плаценты. Эмбрион на этой стадии представляет собой пузырек диаметром 0,2-0,3 мм и называется бластоцистой. У бластоцисты имеется внутренняя полость и четко видны две популяции клеток – ВКМ и трофобласт, она окружена защитной блестящей оболочкой (zona pellucida).
На этом этапе – на 5-6 сутки развития, до переноса в полость матки, мы имеем возможность взять несколько клеток трофобласта, не причинив эмбриону никакого вреда, поскольку трофобласт имеет уникальную способность к восстановлению, и из него НЕ формируются в дальнейшем ткани и органы будущего ребенка. Такая процедура называется биопсией трофобласта, или биопсией бластоцисты. Клетки, полученные при биопсии каждой бластоцисты, помещаются в специальные промаркированные пробирки и отправляются в генетическую лабораторию.
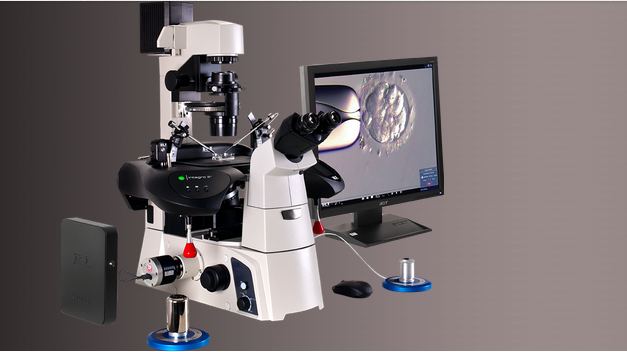
Здесь вы можете увидеть видео проведения биопсии бластоцисты. Процедура выполняется на инвертированном микроскопе с увеличением 200х, при помощи стеклянных микроинструментов и лазера.
Проведение биопсии может потребоваться для преимплантационной генетической диагностики эмбриона на носительство моногенных заболеваний или, что встречается чаще, для определения хромосомного набора эмбриона.
| ПРЕИМПЛАНТАЦИОННАЯ ГЕНЕТИЧЕСКАЯ ДИАГНОСТИКА ЭМБРИОНОВ (ПГД) | СТОИМОСТЬ, руб. |
| ПГД-консультирование | 3 000 |
| Prenetix – неинвазивная пренатальная диагностика плода на наличие анеуплоидий 13, 18, 21, X, Y хромосом (1 чел.) (включено: краткая расшифровка анализа) | 25 000 |
| Выявление полного набора хромосом у эмбрионов пациента методом секвенирования следующего поколения NGS (за 1 эмбрион) | 25 000 |
| Выявление полного набора хромосом у эмбрионов пациента методом сравнительной геномной гибридизации array-CGH 24Sure (за 1 эмбрион) | 30 000 |
| Выявление полного набора хромосом у эмбрионов пациентов-носителей транслокаций методом сравнительной геномной гибридизации array-CGH 24Sure (за 1 эмбрион) | 45 000 |
| Биопсия бластоцист | 32 000 |
| ПГД моногенных заболеваний (за 1 цикл) | 60 000. 180 000 |
| Разработка индивидуальной тест-системы для ПГД моногенных заболеваний (стоимость различается в зависимости от сложности диагностики) | 70 000. 270 000 |
Биопсия бластоцисты завоевала популярность несколько лет назад, практически полностью вытеснив ранее применявшуюся биопсию бластомеров (биопсия третьих суток развития, на стадии 6-8 клеток). По сравнению с биопсией третьего дня биопсия 5-6 дня имеет ряд преимуществ:
В нашей клинике биопсия бластоцист активно применяется с 2012 года, все эмбриологи в совершенстве владеют выполнением этой непростой процедуры.
Преимплантационный генетический анализ эмбрионов
Каждая из 100 триллионов клеток в организме человека (за исключением красных кровяных клеток) содержит весь человеческий геном. Хромосомы – это струноподобные элементы внутри ядра (в центре) каждой клетки вашего тела. Они содержат генетическую информацию, ДНК. Ген занимает определенное место на хромосоме. В норме, есть 23 идентичных пары хромосом (2 метра ДНК) в каждой клетке, в общей сложности 46 хромосом. Каждый партнер во время оплодотворения обычно предоставляет 23 хромосомы. Если яйцеклетка или сперматозоид имеют аномальную упаковку хромосом, эмбрион, который они создают, также будет иметь хромосомные аномалии. Иногда это связано с перестройкой хромосом, или недостатком части хромосомы. В некоторых случаях есть отсутствующие хромосомы, или дополнительная хромосома (анеуплоидии), ведущие к наследственным заболеваниям. Любой эмбрион, в котором отсутствует хромосома (моносомия) перестанет расти до имплантации (фатальная аномалия). Если анеуплоидии включают хромосомы 13, 18, 21, Х или Y, беременность может дойти до родов. Наиболее распространенной из этих несмертельных аномалий является трисомия 21, или синдром Дауна, при которой присутствует дополнительная 21-я хромосома. Другие включают синдром Тернера у женщин и синдром Клайнфельтера у мужчин.
История преимплантационной генетической диагностики (ПГД)
Первые живорождения после ПГД были зарегистрированы в Лондоне в 1989 году. Две двойни девочек-близнецов родились от пяти пар с риском передачи связанного с Х-хромосомой заболевания. В настоящее время с помощью методов генетического анализа или ПГД могут быть обнаружены около 90% аномальных эмбрионов. Не все хромосомные или генетические заболевания могут быть определены этими процедурами, так как в ходе одной процедуры может быть диагностировано только ограниченное число хромосом. Многочисленные исследования на животных и некоторые исследования на человеке показывают, что микрохирургия эмбриона (биопсия), необходимая для удаления клеток, не влияет на нормальное развитие ребенка. Эта процедура, однако, была выполнена относительно небольшому числу пациентов во всем мире, поэтому точные негативные последствия, если таковые имеются, неизвестны. Несмотря на то, что после генетического анализа для выявления анеуплоидии всем мире на сегодняшний день было рождено уже много детей, эта процедура все еще относительно нова. В исследованиях на животных не было обнаружено никаких очевидных проблем и предварительные данные с эмбрионами человека позволяют предположить справедливость этого вывода. В исследовании, проведенном в Университетском колледже Лондона, исследователи недавно рассмотрели 12 преимплантационных эмбрионов с новой техникой, которая сочетает в себе амплификацию всего генома (WGA) и сравнительную гибридизацию генома (CGH). В результате в 8 из 12 изученных эмбрионов были обнаружены значительные хромосомные аномалии. Это может объяснить, почему люди имеют в лучшем случае 25% шансов на достижение жизнеспособной беременности в месяц при естественном зачатии.
Как передаются по наследству генетические заболевания
В диаграммах ниже, D или d представляет дефектный ген, а N или n представляет нормальный ген. Мутации не всегда приводят к болезни.
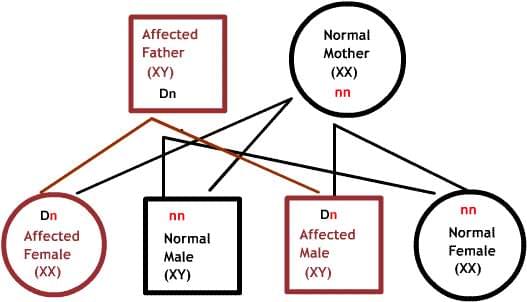
Доминантные заболевания:
Один из родителей имеет один дефектный ген, который доминирует над своей нормальной парой. Так как потомки наследуют половину своего генетического материала от каждого из родителей, есть 50% риск наследования дефектного гена, и, следовательно, заболевания.
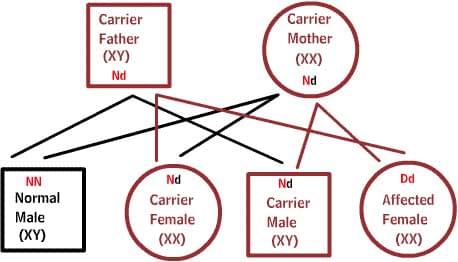
Рецессивные заболевания:
Оба родителя являются носителями одного дефектного гена, но при этом имеют нормальную пару гена. Для наследования заболевания необходимы две дефектных копии гена. Каждый потомок имеет 50% шанс быть носителем, и 25% шанс унаследовать заболевание.
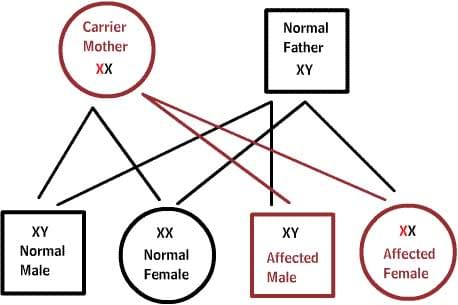
X-сцепленные заболевания:
Нормальные женщины имеют XX хромосомы, а нормальные мужчины XY. Женщины, которые имеют нормальный ген на одной из Х-хромосом, защищены от дефектного гена на их другой Х-хромосоме. Однако, у мужчины отсутствует такая защита в связи с наличием только одной Х-хромосомы. Каждый мужской потомок от матери, которая несет в себе дефект, имеет 50% шанс унаследовать дефектный ген и заболевание. Каждый женский потомок имеет 50% шанс быть носителем, как и ее мать. (на рисунке ниже X представляет нормальный ген а X представляет дефектный ген)
Возможные преимущества генетического анализа
Преимплантационная генетическая диагностика позволяет отобрать и перенести не измененные (хромосомно нормальные) эмбрионы, которые могут привести к большей частоте имплантации на эмбрион, сокращению потерь беременности и рождению большего числа здоровых детей. Генетическая диагностика предлагает парам альтернативу мучительному выбору по поводу того, чтобы прервать пострадавшую беременность после пренатальной диагностики, производимой путем амниоцентеза или биопсии ворсин хориона (CVS) на более поздних стадиях беременности. Почти все генетически связанные заболевания, которые могут быть диагностированы в перинатальном периоде либо амниоцентезом или CVS, могут быть обнаружены и ПГД. Процедура должна уменьшить психологическую травму для пар, которые несут повышенный риск генетических заболеваний для потомства.
Преимущества преимплантационной генетической диагностики (ПГД) могут включать в себя:
Возможные риски генетического анализа
Кандидаты для биопсии эмбриона и ПГД
Кандидаты для биопсии эмбриона и ПГД включают в себя:
Пары с повторными неудачами ЭКО.
Используемые методы
Для анализа на наличие генетических дефектов эмбриона, из него необходимо удалить либо первое полярное тельце из неоплодотворенной яйцеклетки и/или 1 или 2 клетки от каждого эмбриона. Это называется биопсией яйцеклетки или эмбриона и обычно делается перед тем, как происходит оплодотворение, или через 3 дня после оплодотворения. Биопсия на 6-10 клеточной стадии не оказывает отрицательного влияния на преимплантационное развитие. На этом этапе каждая клетка имеет полный набор хромосом. Обычно из эмбриона удаляется только одна клетка, так как ожидается, что будут одинаковыми со всеми другими клетками в эмбрионе. Иногда необходимо удалить вторую клетку из эмбриона, например, если сигнал в первой не обнаружен. Для диагноза предрасположенности с помощью первого и второго полярных телец, как показателей генетического статуса яйцеклетки, используется анализ методом FISH. Недостатком анализа полярных телец заключается в том, что он не принимает во внимание отцовские анеуплоидии.
Анализ биопсированной клетки использует один из двух методов:
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.