что такое беломо печени
Что такое беломо печени
а) Определение:
• Ограниченное скопление желчи в брюшной полости, обусловленное ее утечкой
1. Общая характеристика:
• Лучший диагностический критерий:
о Ограниченное скопление с плотностными характеристиками простой жидкости, расположенное в непосредственной близости к печени или билиарному дереву
• Локализация:
о Внутри печени или за ее пределами:
— Чаще всего возле края печени (в области ямки желчного пузыря, в кармане Морисона) или под диафрагмой
2. Рентгенография:
• ЭРХПГ позволяет идентифицировать место утечки желчи и визуализировать аберрантные протоки, обнаружение которых может привести к изменению подхода к лечению
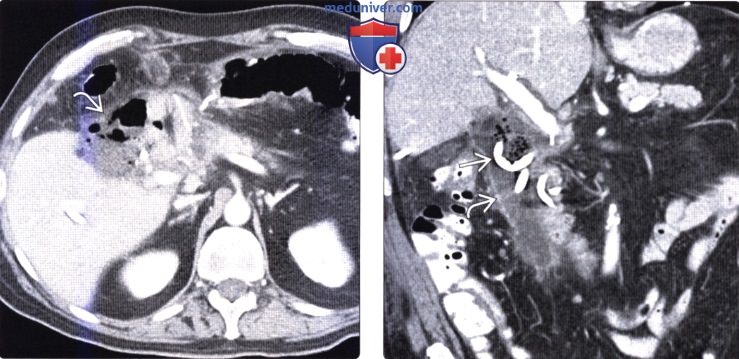
(Справа) На корональной КТ с контрастным усилением у этого же пациента визуализируется дренаж в скоплении жидкости (из-за подозрения на суперинфекцию было выполнено чрескожное дренирование). Уровень билирубина в жидкости существенно повышен, как этого можно было бы ожидать при биломе. 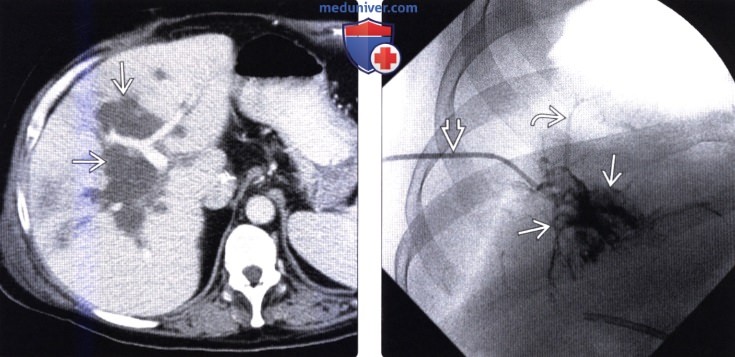
(Справа) На рентгенограмме у этого же пациента визуализируется катетер, помещенный в билому. После инъекции контраста происходит затемнение биломы и нерасширенных протоков, что позволяет подтвердить наличие сообщения между некротически измененными желчными протоками и биломой. 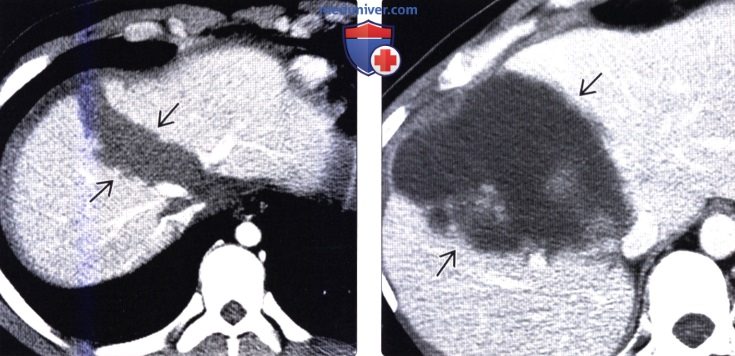
(Справа) На контрольной аксиальной КТ, выполненной две недели спустя этому же пациенту, предъявляющему жалобы на боль в правом подреберье, визуализируется большая билома на месте поврежденного участка печени. Причиной возникновения посттравматических билом является разрыв желчных протоков и утечка желчи в поврежденный участок печени/гематому.
3. КТ признаки биломы:
• Скопление жидкости с плотностью воды, расположенное в паренхиме печени или прилежащее к ее краю, оказывающее объемное воздействие на ближайшие структуры:
о Жидкость обычно выглядит «простой», но в редких случаях может содержать включения дебриса, компоненты крови и т.д. о Обычно не определяется различимой капсулы, отсутствует накопление контраста по периферии
4. МРТ признаки биломы:
• Хорошо отграниченные скопления жидкости с гиперинтенсивным сигналом на Т2 ВИ и гипоинтенсивным сигналом на Т1 ВИ:
о Отсутствует контрастное усиление внутри биломы или в ее периферических отделах, а также капсула
• МРХПГ позволяет оценить отношение биломы к прилежащим отделам билиарного дерева, а также обнаружить варианты строения желчных протоков:
о Не позволяет точно установить место утечки желчи или дифференцировать билому и скопления жидкости иного характера
• Гепатобилиарный контраст (например Eovist) экскретируется в билиарное дерево и позволяет обнаружить место утечки желчи:
о Признаки активной экстравазации контраста определяются в гепатобилиарной фазе:
— Изображения, полученные в отсроченной фазе, помогают повысить чувствительность исследования в случае дилатации желчных протоков или при нарушении функции печени
о Сообщается о высокой чувствительности метода в обнаружении утечки желчи (около 100%)
5. УЗИ признаки биломы:
• Чаще всего наблюдаются скопления «простой» жидкости, расположенные внутри паренхимы печени или прилежащие к ее краю
• В скоплениях жидкости могут отмечаться низкоуровневые эхогенные включения, обусловленные кровоизлиянием/инфекцией
6. Радионуклидная диагностика:
• Гепатобилиарная сцинтиграфия:
о Ограниченный участок накопления радиофармпрепарата за пределами билиарного дерева и кишечника
о Для визуализации «медленной» утечки желчи необходимо отсроченное сканирование (через 24 часа)
в) Дифференциальная диагностика биломы:
1. Простая киста печени:
• Интрапаренхиматозная киста, выглядящая «простой», с плотностью воды ( 60 ед. Хаунсфилда)
3. Абсцесс печени:
• Пиогенный абсцесс: многокамерное скопление жидкости, окруженное толстой стенкой, накапливающей контраст по периферии в виде «ободка», и отечной, гиподенсной паренхимой печени
4. Скопления жидкости после оперативных вмешательств (серома, лимфоцеле, гематома, абсцесс):
• Располагаясь около печени или билиарного дерева, могут напоминать билому своим внешним видом
(Справа) Ha Т1 FS МР томограмме, полученной у молодой женщины через час после введения три натри я мангафодипира, в ямке желчного пузыря (состояние после холецистэктомии) определяется желчь, смешанная с контрастным веществом, накопившаяся здесь в результате экстравазации. Гепатобилиарный контраст может быть особенно полезен для выявления повреждений и стриктур желчного пузыря и протоков. 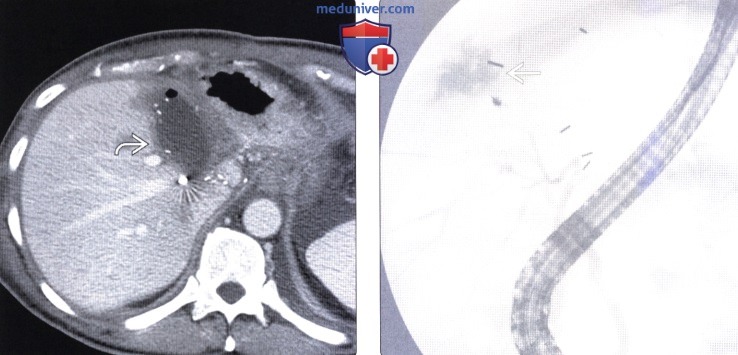
(Справа) На рентгенограмме (ЭРХПГ) у этого же пациента определяется утечка желчи и билома. Асимптоматические посттравматические или послеоперационные липомы часто разрешаются без интервенционного вмешательства. Увеличение размеров биломы, боль и лейкоцитоз, наоборот, требуют скорейшего лечения. У этого пациента удалось добиться успешного излечения путем чрескожного дренирования и назначения антибиотиков. 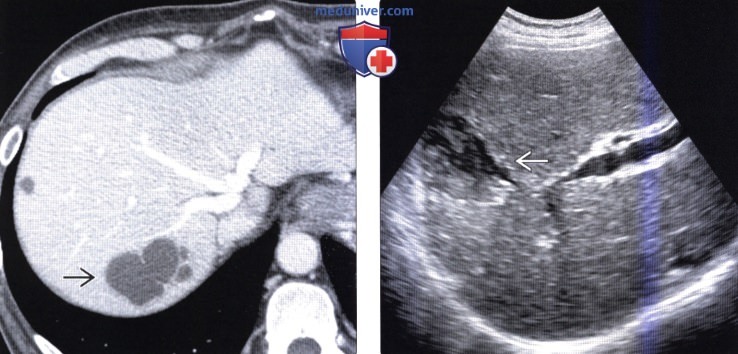
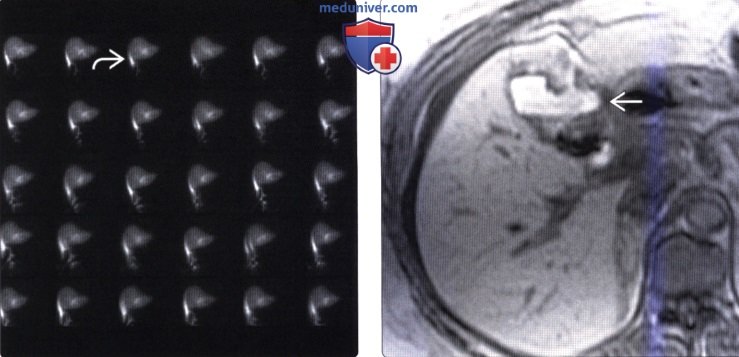
(Справа) На сонограмме у этого же пациента определяется билома В в области купола печени. Биломы, возникающие в результате трансплантации печени, чаще всего обусловлены стенозом или тромбозом печеночной артерии. Ишемия желчных протоков приводит к их некрозу, разрушению и формированию внутрипеченочных билом.
г) Патология. Общая характеристика:
• Этиология:
о Возникает преимущественно в результате ятрогенного повреждения:
— Чаще всего как следствие нарушения целостности пузырного протока или общего желчного протока после холецистэктомии
— После радиочастотной абляции очаговых образований печени
— В результате перфорации желчного протока при чреспеченочной холангиографии, ЭРХПГ, сфинктеротомии; при замене дренажной трубки
— Как следствие чрескожной биопсии печени
— После трансплантации печени
о Относительно редко утечка желчи может возникать в результате тупой травмы или проникающего ранения
д) Клинические особенности:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Неопределенные болевые ощущения в животе, постоянная тошнота и рвота
о Повышение температуры тела и лейкоцитоз при присоединении инфекции
о Повышение отношения концентрации билирубина в аспирированной жидкости и в сыворотке крови
2. Демография:
• Эпидемиология:
о Тяжелая утечка желчи наблюдается в 0,8-1,1% случаев после холецистэктомии
о Сообщается об утечке желчи в 2-25% случаев после резекции или трансплантации печени
3. Течение и прогноз:
• Симптомы могут отсутствовать: большинство билом спонтанно увеличиваются в размерах в течение нескольких недель
• Симптомы появляются в течение первой недели после операции
4. Лечение:
• ЭРХПГ, сфинктеротомия и установка пластикового стента с целью снижения давления в билиарной системе и контроля утечки желчи эффективны в большинстве (больше 90%) случаев:
о Дренирование скопления жидкости (часто под лучевым контролем) в случае, если билома имеет большие размеры, содержит инфицированную жидкость, или увеличивается
• Если возникновение биломы связано с полным пересечением внепеченочного протока, может возникнуть необходимость в гепатикоеюностомии
е) Список использованной литературы:
1. Melamud К et al: Biliary imaging: multimodality approach to imaging of biliary injuries and their complications. Radiographics. 34(3):613-23, 2014
Редактор: Искандер Милевски. Дата публикации: 6.3.2020
Лечение заболеваний печени

Роль печени в организме человека
Печень – это крупный железистый орган, составляющий 1/50 массы тела взрослого человека. Он располагается в брюшной полости, под диафрагмой, в области правого подреберья. Орган выполняет следующие функции:
В силу своей многофункциональности и морфофизиологических особенностей печень становится основным объектом поражения (органом-мишенью) при различных инфекционных и соматических заболеваниях.
Самые распространенные болезни печени
Заболевания печени – это достаточно обширная группа, включающая в себя поражения различных структур, не выходящих за пределы данного органа.
В эту группу патологий входят:
Симптомы заболеваний печени
Наиболее характерные симптомы заболеваний печени:
У некоторых пациентов выявляются кожные высыпания, отмечается рвота, нестабильность стула, тошнота, изменение цвета кала и мочи, развиваются симптомы гиповитаминоза.
Признаки поражения печени, свидетельствующие о необратимых изменениях в организме:
Нередко из-за полного отсутствия болезненности симптомы заболеваний печени долго остаются незамеченными. В таких случаях признаки патологий дают о себе знать только на стадии печеночной недостаточности, фиброза или цирроза.
Нехарактерные признаки заболевания печени:
Лечение заболеваний печени
Лечение заболеваний печени проводится в комплексе, предусматривающем применение лекарственных препаратов и немедикаментозных методик. Больным, у которых выявляются объективные и субъективные признаки заболевания печени, могут быть противопоказаны вакцинации, физиотерапевтические процедуры и солнечные ванны. В данной ситуации очень важным условием является своевременное лечение сопутствующих патологий.
Немедикаментозное лечение. Как правило, универсально и не зависит от признаков и симптомов заболевания. Оно включает:
Медикаментозная терапия. При вирусных гепатитах может назначаться этиотропная терапия, направленная на уничтожение возбудителя, в остальных случаях проводится коррекция нарушенных функций органа. Симптоматическое лечение заболеваний печени обычно включает в себя применение средств, способствующих регенерации печеночной ткани, пищеварительных ферментов, пробиотиков, желчегонных, противовоспалительных ЛС, витаминов, антидотов, препаратов антифиброзного действия.
Среди многообразия лекарственных средств, использующихся для профилактики и в комплексном лечении болезней печени, отдельное место занимают гепатопротекторы. Данные препараты, оказывающие избирательное влияние на печень, повышают ее устойчивость к действию патогенных факторов, стимулируют репаративно-регенеративные процессы, нормализуют функциональную активность органа.
В том случае, если лечение печени лекарственными препаратами не дало желаемого эффекта, при развитии цирроза или карциномы печени пациенту может быть назначена операция (сегментарная резекция, гепатэктомия, трансплантация).
Фосфоглив* – препарат для восстановления и поддержания функции печени
Фосфоглив* – гепатопротектор комплексного действия. Препарат содержит в своем составе 2 активных компонента: эссенциальные фосфолипиды и глицирризиновую кислоту.
Эссенциальные фосфолипиды. Представляют собой природные жировые соединения, реконструирующие поврежденные мембраны гепатоцитов. Данные вещества не позволяют ферментам и другим биологически активным субстанциям покидать клетки печени, нормализуют липидный и белковый обмен, улучшают микроциркуляцию и способствуют восстановлению запасов энергии.
Глицирризиновая кислота. Обладает выраженными антиоксидантными, противовоспалительными и антифибротическими свойствами.
Действуя в комплексе, эти два компонента препарата взаимно усиливают и дополняют друг друга, повышая эффективность лечения заболеваний печени.
Принимать Фосфоглив* следует в целях профилактики и лечения заболеваний печени.
Профилактика заболеваний печени
Профилактика заболеваний печени включает в себя целый комплекс мероприятий:
Пациентам, имеющим факторы риска, в качестве профилактики целесообразно проходить плановые диагностические обследования, позволяющие выявить серьезные гепатопатологии на самых ранних стадиях их развития и своевременно начать лечение. Людям, находящимися на диете, пациентам, нуждающимся в лечении препаратами, обладающими гепатотоксичными свойствами, а также лицам, вынужденным по роду своей профессиональной деятельности длительно контактировать с отравляющими веществами, рекомендуется профилактика заболеваний печени с применением гепатопротективных препаратов, например Фосфоглива*.
Что такое беломо печени
а) Определение:
• Инкапсулированное скопление желчи за пределами желчевыводящей системы
1. Общая характеристика:
• Локализация:
о Внутри- или внепеченочная, у пациентов, недавно перенесших холецистэктомию,- в ямке желчного пузыря
2. УЗИ при биломе:
• Серошкальное ультразвуковое исследование:
о Очаговое скопление жидкости в печени или вблизи желчевыводящих путей, например в ямке желчного пузыря у пациентов, недавно перенесших холецистэктомию
о Круглой или овально формы и, как правило, однокамерное
о Тонкая капсула (стенка) обычно не различима
о На свежую билому указывает содержащаяся внутри анэхогенная жидкость
о Включения или перегородки указывают на инфицированную билому
о Заднее акустическое усиление
о Могут отмечаться очаги гиперэхогенности на периферии, представляющие собой клипсы, оставшиеся после недавней операции
• Цветовая допплерография:
о Васкуляризация отсутствует
о При инфицировании биломы, усиливается васкуляризация в прилежащих тканях
• Для подтверждения диагноза, как правило, требуется пункция под ультразвуковым контролем (обнаружение билирубина в аспирате)
3. КТ при биломе:
• Образование с четкими или немного неровными краями без различимой стенки
• Могут обнаруживаться включения, вызывающие высокую степень ослабления
• Билома, расположенная под капсулой или внутри печени могут проявляться непостоянным градиентом контрастирования печени (adjacent transient hepatic attenuation difference, THAD) в артериальную фазу контрастирования, в результате сдавливания объемным образованием и снижением кровотока в воротной вене
5. Рентгенография при биломе:
• Холангиография может выявить утечку желчи: распространение контрастного вещества за пределы желчевыводящих путей
• Сцинтиграфия (гепатобилиарная) может выявить продолжающуюся утечку желчи в билому
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Ультразвуковое исследование полезно для выявления биломы и получения информации о ее размерах, местоположении, а также для наблюдения в динамике и при выполнении инвазивных процедур
в) Дифференциальная диагностика биломы:
1. Скопление жидкости в околопеченочном пространстве/серома/лимфоцеле:
• Может быть анэхогенным или содержать включения
• Может отмечаться толстая неровная стенка
• Сложно дифференцировать от биломы; полезной может оказаться аспирационная биопсия
2. Киста печени:
• Разнообразный вид, зависит от того, стерильная ли киста, инфицирована или содержит кровь
3. Абсцесс печени:
• Толстые, неровные стенки, повышенная васкуляризация окружающих тканей
1. Общая характеристика:
• Этиология:
о Ятрогенная: лапароскопическая холецистэктомия, трансплантация печени, ЭРХПГ или другие инструментальные вмешательства на желчевыводящей системе, биопсия печени
о Посттравматическая: тупая травма, дорожно-транспортное происшествие
о Спонтанный разрыв желчного протока
2. Макроскопические и хирургические особенности:
• Размер биломы зависит от разницы между скоростью утечки и скоростью реабсорбции желчи брюшиной/окружающими тканями
д) Клинические особенности:
1. Проявления:
• Наиболее распространенные признаки/симптомы:
о Необъяснимые боли в животе, тошнота и рвота, лихорадка, лейкоцитоз в случае инфицирования биломы
2. Течение и прогноз:
• Одиночная билома обычно протекает бессимптомно; большинство постепенно уменьшаются в размерах и разрешаются в течение нескольких недель
3. Лечение биломы:
• Если билома крупная или инфицирована-чрескожное дренирование
• ЭРХПГ стентирование, чтобы снизить давление и устранить утечку
• Хирургическая резекция и устранение утечки в сложных случаях, нечувствительных к дренированию
е) Диагностическая памятка. Следует учесть:
• Исключите другие возможные причины скопления жидкости: асцит, абсцесс, гематома
ж) Список использованной литературы:
1. Thompson CM et al: Management of iatrogenic bile duct injuries: role of the interventional radiologist. Radiographics. 33(1):117-34, 2013
2. Frydrychowicz A et al: Hepatobiliary MR imaging with gadolinium-based contrast agents. J Magn Reson Imaging. 35(3):492-511, 2012
Редактор: Искандер Милевски. Дата публикации: 31.10.2019
Диагностика и лечение опухолей печени (рака печени)
Статья проверена 30.03.2021. Статью проверил специалист: Трандофилов Михаил Михайлович, профессор, д.м.н., хирург-онколог, специалист по онкологии печени и желчевыводящих путей.
Печень – жизненно важный орган, без которого наш организм не может функционировать. Печень выполняет важнейшие функции – очищает организм от токсинов и шлаков, синтезирует необходимые биологически активные вещества, поддерживает и защищает нас от инфекций, участвует в обменных процессах, накапливает питательные вещества…
Любое заболевание печение нарушает работу этих функций, что, естественно, сразу же сказывается на здоровье человека. Одной из самых серьезных проблем являются опухоли печени.
Опухоли в печени возникают в том случае, если в ткани органа присутствует хотя бы одна генетически поврежденная раковая клетка. Она начинает неконтролируемо делиться и, через некоторое время, значительно увеличивает число раковых клеток в этом месте. Если при помощи диагностических исследований можно обнаружить эту область, то можно говорить о том, что у человека опухоль печени.
Злокачественные опухоли печени делятся на две группы – это первичные опухоли печени и вторичные метастатические опухоли.
Первичные опухоли печени
Гепатоцеллюлярная карцинома
Гепатоцеллюлярная карцинома (ГЦК) – одна из самых распространенных первичных опухолей печени. Она встречается в 85% случаев первичных злокачественных поражений печени.
Заболевание широко распространено в Южной Африке, Японии, Китае, Юго-Восточной Азии. Опухоль исходит из гепатоцитов (клеток печени). Макроскопически опухоль представлена солитарным (одиночным) или несколькими узлами плотно-эластичной консистенции, белесоватого цвета, на разрезе с множественными очагами геморрагии, некроза и локального пропитывания желчью. Опухоль может иметь четко ограниченную капсулу, диффузно инфильтрировать печень или выступать над ней.
Реже встречаются такие опухоли, как холангиокарциномы (опухоли из эпителия внутрипеченочных желчных протоков). Опухоль диагностируется преимущественно у больных старше 50 лет и составляет до 25 % от всех злокачественных опухолей печени. Опухоль представлена каменистой плотности узлами белесовато-серого цвета. Выделяют также смешанные гепатохолангиокарциномы, и фиброламеллярные карциномы. Значительно реже встречаются саркомы печени, ангиосаркомы (опухоли исходящие из сосудов печени), цистоаденокарциномы.
Чаще всего опухолевый процесс развивается на фоне цирроза и хронических вирусных гепатитов. Как правило, с момента заболевания печени до клинически определяемой опухоли предположительно проходит 20-30 лет. Однако в 25% случае при гепатоцеллюлярной карциноме у пациентов не выявляется ни цирроз, ни какие-либо другие факторы риска развития опухоли.
По статистике, гепатоцеллюлярная карцинома занимает 6 место среди других онкологических заболеваний в мире и весьма высокое 3 место среди причин смертности от онкологических заболеваний. Распространенность опухоли составляет 2-3 случая на 1000000 человек. Среди пациентов преобладают мужчины 40-50 лет.
Симптомы
На ранних стадиях первичные опухоли печени протекают бессимптомно. Симптомы заболевания проявляются, как правило, при уже распространенном процессе. Больной, в основном, жалуется на тяжесть и боль в правом подреберье и правой половине брюшной полости, потерю веса. Как правило, при осмотре у таких пациентов есть признаки увеличения печени. Кроме того, могут выявляться симптомы цирроза и/или печеночной недостаточности (желтушность кожных покровов). Край печени выступает из-под края реберной дуги на 2-3 см, на ощупь – бугристый, при больших размерах опухолей пальпируются узлы в печени.
Диагностика
Для определения точного диагноза необходимо выполнение ультразвукового исследования (УЗИ) и компьютерной томографии печени с контрастированием для определения уровня специфического онкомаркера Альфа-фетопротеина (АФП), который повышен у 90% больных с гепатоцеллюлярной карциномой. Его выявление служит подспорьем в уточнении и подтверждении диагноза.
При наличии цирроза и гиперваскулярного узлового образования в печени (2 см), выявляемого при динамическом контрастном исследовании, при повышении уровня АФП выше 400 нг/мл ставится предварительный диагноз ГЦК.
Также с целью постановки диагноза больным выполняется биопсия печени с гистологическим исследованием материала, позволяющая в 100 % случаев поставить диагноз.
Методы лечения
Трансплантация печени – единственный путь к полному выздоровлению при гепатоцеллюлярной карциноме.
В России за последние 10 лет произведено около 40 трансплантаций при первичных опухолях печени.
При выполнении трансплантации печени соблюдаются строгие критерии отбора больных (миланские критерии), при которых максимальный размер одной опухоли не должен превышать 5 см или три опухолевых узла не больше 3 см в максимальном размере. При соблюдении вышеперечисленных критериев, 10-летняя выживаемость больных составляет 50-60 %.
К сожалению, существует большая проблема нехватки донорских органов и, вследствие этого, возникает длительный лист ожидания трансплантации. Кроме того, пациенты часто обращаются в такой момент, когда опухоль уже превышает размеры, допустимые для трансплантации печени.
Для увеличения продолжительности жизни пациентов, находящихся в листе ожидания на трансплантацию печени, им проводится радиочастотная деструкция опухолей печени.
Для того чтобы вовремя выявить пациентов с первичными опухолями печени, проводятся различные скрининговые программы ранней диагностики. К этой группе относят всех больных с циррозом печени, хроническими вирусными гепатитами и наличием очаговых поражений печени.
Этим больным в ходе диагностического поиска активно применяется алгоритм Bruix et al. (2001), основанный на мониторинге изменений при динамических сонографических исследованиях, компьютерной томографии и контроле уровня альфа-фетопротеина каждые 6 месяцев. При наличии очаговых образований в печени превышающих 1 см, повышении уровня альфапротеина, а также при усилении образования в артериальную фазу при контрастировании, больным выполняется биопсия печени с целью ранней диагностики первичных опухолей печени. И, в частности, гепатоцеллюлярной опухоли, как самой встречающейся формы рака печени.
Резекция печени – этот метод оперативного лечения рака печени проводится только в том случае, если у пациента нет цирроза печени, при отсутствии прорастания опухолью крупных сосудов печени и нижней полой вены, при поражении одной доли печени и отсутствии внеорганных метастазов. К сожалению, к этой подгруппе относится только около 20% больных.
Резекция может быть проведена у некоторых больных с циррозом только при условии сохранной функции печени, нормальном уровне билирубина и без портальной гипертензии.
Пациентам с высоким риском развития декомпенсации печеночной функции резекцию печени не проводят.
Наилучшие результаты после резекции получены в группе больных с опухолью менее 5 см, ограниченной пределами органа и без признаков проникновения опухоли в магистральные сосуды.
Проводятся следующие виды операций анатомические резекции печени различных объемов:
Радиочастотная деструкция (абляция) – проводится тем больным, которым противопоказано проведение резекции опухоли печени или невозможна трансплантация печени (вследствие наличия тяжелой сопутствующей патологии, выряженных явлений цирроза).
Проведение радиочастотной деструкции показано при максимальном размере опухоли до 5 см. Также возможно проведение деструкции при одновременном поражении двух долей печени, наличием внеорганных метастазов, печеночной недостаточности.
При таком лечении рака печени соблюдаются те же критерии, что и при резекции. Обязательно отступают на 10 мм от видимой зоны опухоли, с увеличением зоны термодеструкции превышающим размер опухоли на 10 мм (так называемая зона абластики).
Радиочастотная абляция выполняется чрескожно чреспеченочно под контролем ультразвука или лапароскопическим контролем. Вследствие этого наблюдается минимальное количество осложнений и отсутствуют летальные исходы.
Группе пациентов со стадией С, которым противопоказано хирургическое лечение рака печени, как правило проводится эмболизация питающей опухоль артерии, таргетная терапия.
Вторичные опухоли печени
Метастатические опухоли
Одним из характерных свойств опухолей является их способность метастазировать – раковые клетки «отрываются» от первичной опухоли, распространяются через кровь или лимфатические сосуды в другие, здоровые органы и ткани и дают в них начало новым очагам роста. Так образуются метастазы в печени.
Метастатическими опухолями называются опухоли, являющиеся злокачественными клетками первичной опухоли, попавшими в другой орган различными путями:
Этот процесс приводит к развитию в органе вторичной опухоли. Причем размер такой опухоли может превышать размер первичной опухоли в несколько раз.
Чаще всего метастазы в печени возникают при поражении опухолями желудочно-кишечного тракта, молочной железы, почек.
В последние годы увеличилось количество онкологических больных с метастазами в печени. Так в России раком ободочной кишки ежегодно заболевают 23 000 человек и раком прямой кишки – 17 000 человек. К тому времени, как устанавливается диагноз, метастазы в печени выявляются у 30 % больных. При раке молочной железы метастазы в печени обнаруживаются в 15-67 % случаев.
Симптомы
Клинические проявления заболевания, как правило, отсутствуют. При больших размерах опухолей или множественном поражении обоих долей печени появляются жалобы на общую слабость, тяжесть и боли в правом подреберье, желтушность склер и кожных покровов. При пальпации в области правого подреберья ощущаются плотные, не смещаемые бугристые образования, болезненные при глубоком нажатии.
Диагностика
Всем, кто уже ранее оперировался по поводу злокачественных опухолей желудка, толстой и прямой кишки, почки и молочной железы, необходимо проведение ультразвукового исследования печени, определения онкомаркеров, рентген грудной клетки раз в 3-6 месяцев – в зависимости от стадии развития первичной опухоли.
При проведении УЗИ возможно выявление опухолей более 1 см в диаметре, в виде гиперэхогенной опухоли с гипоэхогенным ободком.
При наличии подозрений на метастатическую опухоль печени выполняют рентгенкомпьютерную томографию печени с контрастированием или позитронно-эмиссионную томографию печени (ПЭТ). Контраст накапливается в опухоли и позволяет увидеть все опухоли печени диаметром от 0,5 см. С целью дифференциальной диагностики выполняется биопсия печени чрескожно чреспеченочно под контролем ультразвука.
Методы лечения
Показаниями к оперативному лечению больных с метастазами в печени традиционно является наличие одиночного метастаза большого размера (I стадия) или опухолей небольших размеров при их унилобарной локализации (II cтадия).
Количество больных с одиночными метастазами небольших размеров или одиночными метастазами больших размеров не превышает 14-18 % от числа всех больных с метастатическим поражением печени. Вследствие этого, резектабельность больных с метастатическим раком печени составляет 14-18%.
Резекция печени
При хирургическом лечении метастаз в печени применяются различные виды операций в зависимости от этиологии поражения органа.
Резекция печени – одна из наиболее часто встречающихся операций при лечении рака печени. По принципу выполнения в настоящее время их принято делить на типичные резекции (анатомические, центральные) и атипичные (периферические).
Атипичными периферическими резекциями печени называются резекции, при которых выделение удаляемой части печени осуществляется с помощью метода дигитоклазии с поэтапной перевязкой сосудов и желчных протоков. К атипичным резекциям относятся операции, выполненные без предварительной перевязки сосудисто-секторальной ножки.
При лечении рака печени больным выполняются анатомические и атипичные резекции различных объемов, такие как:
В настоящее время, несмотря на использование при резекциях печени современной хирургической техники и физических методов воздействия, остается довольно высокой частота интраоперационных и послеоперационных осложнений при выполнении резекции печени при метастатических раках печени. Эти показатели колеблются от 23 до 55 %.
При билобарной локализации вторичных опухолей печени (в двух долях), множественном распространении II и III степени объемов поражения печени с поражением забрюшинных лимфоузлов, лечение рака печени 4 стадии при помощи традиционных оперативных вмешательств затруднено из-за превышения риска оперативного пособия над эффектом от операции. Таким онкологическим больным требуется паллиативная помощь.
Вследствие этого, проводятся активные поиски новых малоинвазивных технологий хирургического лечения с целью улучшения качества и продолжительности жизни этой тяжелой и обреченной категории больных.
Радиочастотная деструкция (абляция)
Одной из современных малоинвазивных технологий при лечении рака печени является использование радиочастотной абляции метастазов в печени.
Радиочастотная деструкция проводится пациентам с размером опухоли до 50 мм, с увеличением зоны деструкции превышающим размер опухоли на 10 мм (так называемая зона абластики). Малоинвазивные операции выполняются чрескожно чреспеченочно под контролем ультразвука или лапароскопическим контролем.
Прогноз результатов лечения метастаз в печени методом радиочастотной деструкции благоприятный – наблюдается минимальное количество осложнений, отсутствую летальные исходы.
Преимуществами данной методики перед традиционными резекциями являются:
Всем больным после проведения радиочастотной деструкции проводится полихимиотерапия.
Непаразитарные кисты печени
Кисты печени делятся на паразитарные и непаразитарные кисты. В свою очередь непаразитарные кисты печени бывают:
Кисты в печени возникают в результате нарушения формирования желчных ходов в процессе внутриутробного развития. При этом образуются группы аберрантных (закупоренных) желчных капилляров, которые в последствие постепенно расширяются в связи со скоплением в них серозной жидкости. Кроме того, кисты могут образоваться на фоне воспалительных и дегенеративных изменений в желчных путях и печени.
В упрощенном варианте кисты печени можно подразделить:
Симптомы
Кисты печени в большинстве случаев протекают без клинических проявлений. Симптомы заболевания появляются только при наличии больших кист (чувство дискомфорта, ноющие боли в области правого подреберья), а также при возникновении осложнений (кровоизлияние, нагноение, перфорация, желтуха).
Простые кисты печени в 50% бывают одиночными, в остальных случаях — множественными. Размеры их могут достигать от 1,0 до 20 см. В редких случаях простые кисты могут по неизвестным причинам быстро увеличиваться в размерах, вызывая соответствующую болевую симптоматику, что наблюдается преимущественной у женщин старше 50 лет.
Диагностика
Для диагностирования кисты необходимо пройти ультразвуковое исследование (УЗИ) или компьютерную томографию.
Методы лечения
К радикальному удалению кисты следует прибегать только в случае цистаденомы и опасности ее опухолевого перерождения. Кисты печени менее 5 см в диаметре подлежат динамическому контролю, кисты диаметром от 5,0 до 10,0 см и более подлежат оперативному лечению
Операции на печени при непаразитарных кистах варьируются от простой пункции до резекции печени. Операции можно условно разделить на следующие основные группы:
1. Условно-радикальные:
2. Паллиативные:
Рациональный выбор паллиативной помощи онкологическим больным зависит от вида кисты, ее взаимоотношения с печенью, наличием или отсутствием осложнений, ее размеров и тяжести состояния больного.
Чрескожное чреспеченочное дренирование кисты под контролем ультразвука.
Кисты диаметром от 5,0 до 10,0 см в 90% случаев излечиваются пункционно-склерозирующим способом.
Под контролем УЗИ в полость кисты чрескожно чреспеченочно вводят дренаж, и после удаления содержимого кисты ее полость промывается спиртовым раствором. Содержимое кисты отправляют на цитологическое исследование. В редких случаях приходится прибегать к повторным пункциям. Дренаж в полости кисты оставляется на несколько дней. До склерозирования кисты, после сокращения кисты в размерах дренаж удаляют. Процесс лечения контролируется ультразвуковым исследованием в динамике.
Необходимость оперативного вмешательства возникает при симптоматических и рецидивирующих после пункций больших кистах печени (более 10,0 см), а также цистаденомах. С развитием эндоскопической хирургии появилась возможность иссечения кист под контролем видеолапароскопии.
Вылущевание, экстирпация или перицистэктомия кист печени – одна из самых распространенных операций. Оперативное вмешательство заключается в полном удалении стенок кисты.
Частичное иссечение стенок кисты
Паллиативная помощь онкологическим больным методом частичного иссечения стенок кисты с ушиванием и дренированием остаточной полости, обычно применяется при больших размерах кист, при расположении кист вблизи ворот печени, крупного сосуда или желчного протока. Важно отметить, что лишь при отсутствии примеси желчи в содержимом возможно иссечение купола стенки кисты, оставляя ее основание интактным в толще паренхимы печени.
Инфицированные кисты паразитарной и непаразитарной этиологии требуют выполнения наружного дренирования или марсупилизации.
При кистах, содержащих желчь необходима цистоэтеро- или гастростомия.