что такое баротравма легких
Что такое баротравма легких
Боль в грудной клетке и кашель с выделением кровянистой пены или явное кровотечение изо рта у водолаза, поднятого на поверхность, являются типичными симптомами баротравмы легких. Если эмфизема средостения обширна или имеется пневмоторакс, то одышка вследствие нарушения работы сердца или легких может быть либо умеренной, либо тяжелой.
Можно считать диагностическим признаком присутствие у основания шеи подкожной эмфиземы. Если пострадавшего обследуют в рекомпрессионной камере под давлением, то объективные данные, выявляемые в нормальных условиях посредством перкуссии к аускультации, в данном случае могут быть искажены. В настоящее время стало возможным использовать для диагностики при повышенном давлении в рекомпрессионной камере рентгенологическое обследование, первоначально разработанное для этих целей в ВМС, для случаев, когда пострадавший в состоянии расположиться у камерного шлюза, через который работает портативный рентгеновский аппарат.
После лечения рентгенография грудной клетки должна быть проведена в установленном порядке для подтверждения диагноза. Хотя после лечения у больных симптомы отсутствуют, рентгенологическое обследование может спустя 24—48 ч после этого выявить заживающие очаги повреждения в легких. У ряда лиц при баротравме легких рентгенограммы остаются нормальными. James (1979) описал успешное применение ультразвука для диагностики пневмоторакса в условиях повышенного давления окружающей среды. Он использовал доплеровский измеритель скорости потока с низкочастотными фильтрами, чтобы установить отсутствие движения: легочной ткани.
Важно отметить, что у лиц с газовой эмболией артерий может не возникать непосредственных жалоб или объективных признаков при обследовании, указывающих на предшествующую этому баротравму легких. У таких больных, леченных методом рекомпрессии, обширный пневмоторакс может клинически проявиться во время последующей медленной декомпрессиии или ретроспективно по результатам рентгенографии.
Типичное явление, связанное со стремительным всплытием, — потеря сознания при достижении поверхности. При этом могут развиться эпилептиформные судороги и наступить остановка дыхания.
Воздушная эмболия головного мозга способна вызвать различные неврологические проявления, зависящие от места закупорки сосуда. Поэтому и признаки воздушной эмболии, и жалобы больного на самом деле отражают не только степень тяжести поражения, но, возможно, и положение тела под водой в момент несчастного случая. Наиболее распространены такие признаки, как нарушения зрения и речи, впрочем как и симптомы выпадения (от гемипареза до злокачественной слабости).
Самостоятельное выздоровление возможно [Plarson, Leitch, 1979], но чаще эти нарушения заканчиваются смертельным исходом.
Что такое баротравма легких
Частота случаев баротравмы легких у больных РДС довольно высока, особенно в первые несколько дней после начала ИВЛ, поскольку комбинация высокого пикового давления и различии в растяжимости отдельных участков легких может вызвать перерастяжение вплоть до разрыва легких и развитие пневмоторакса.
В ходе лечения у некоторых больных возникают кистозные и эмфизематозные изменения, видимые на рентгенограмме. Именно эти участки легких подвержены в наибольшей степени разрыву. Однако не только баротравма легких повинна в этом осложнении: некротические изменения в областях очаговой пневмонии могут также вызывать единичные или множественные повреждения висцеральной плевры и утечку воздуха. Независимо от механизма и происхождения этого осложнения при искусственной вентиляции легких создается постоянный поток воздуха через место разрыва, то есть формируется бронхоплевральный свищ.
Воздух может проникать в плевральную полость не только через дефекты висцеральной плевры, но и непрямым путем вдоль соединительно-тканных оболочек, окружающих бронхи и сосуды, в средостение. Оттуда воздух проникает через фасциальные ложа в ретроперитонеальное пространство или в подкожную клетчатку на лице и грудной клетке.
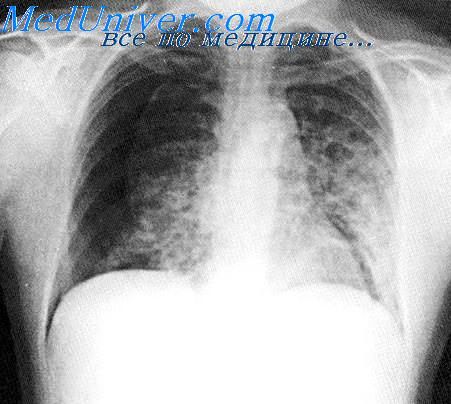
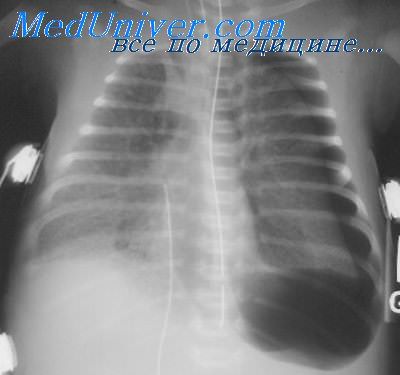
Тщательный рентгенологический контроль часто дает основание распознать первые признаки травмы легких: появление воздуха в виде множественных мелких прозрачных пузырьков в паренхиме легких или вокруг крупных сосудов или бронхов в корне легкого. Другим рентгенологическим признаком является появление субплевратъных воздушных кист, окаймленных тонким краем округлой формы, и располагающихся под висцеральной плеврой, которые чаще всего появляются в нижних участках легких.
Пневмомедиастинум распознается как четкие прозрачные полоски вдоль контуров сердца или между тенью сердца и диафрагмой. Воздух в подкожной клетчатке заметен в мягких тканях подмышечной области или шеи. Любой из этих рентгенологических признаков должен настораживать, так как существует высокая вероятность развития напряженного пневмоторакса. Последний возникает приблизительно в 10% у больных РДС и может привести к смертельному исходу.
Заподозрить развитие напряженного пневмоторакса следует при подъеме пикового давления в дыхательных путях, сопровождаемого внезапным появлением тахикардии и гипотензии, связанных со снижением венозного возврата к сердцу. В этих обстоятельствах физикальное обследование больного не всегда позволяет с определенностью диагностировать, с какой стороны развился пневмоторакс. Если позволяет состояние больного, выполняют рентгенографию органов грудной клетки на передвижной рентгеновской установке. В противном случае немедленно предпринимают пункцию грудной клетки на предполагаемой стороне, и в случае получения воздуха дренируют грудную полость и налаживают постоянную эвакуацию воздуха.
В зависимости от природы и локализации разрыва утечка воздуха может быстро прекратиться или продолжаться в течение нескольких дней. Если сброс воздуха через дренажную трубку большой, следует иметь в виду, что значительная часть дыхательного объема при ИВЛ теряется.
Надежного способа уменьшения утечки воздуха через большой бронхоплевральный свищ нет. В этой ситуации целесообразно использование высокочастотной инжекционной вентиляции легких, при которой уменьшается утечка воздуха благодаря тому, что адекватная ИВЛ осуществляется при более низком давлении в бронхиальном дереве.
Другим способом является капельная инфузия тетрациклина в плевральную полость поблизости от свища (2 г тетрациклина, растворенного в 50 мл изотонического раствора хлорида натрия). Тетрациклин вызывает интенсивную воспалительную реакцию со стороны плевральных поверхностей и облитерацию плевральной полости («плевродез»). Однако таким методом можно воспользоваться лишь у тех больных, у которых можно перекрыть дренаж на то время, пока вводится тетрациклин. Для повышения эффективности легкое после этого должно быть полностью расправлено в течение нескольких дней, чтобы образовались спайки между листками висцеральной плевры. Инсталляция тетрациклина в плевральную полость может вызвать сильную боль, поэтому эта процедура проводится после введения аналгетиков или короткодействующих анестетиков (тиопентал натрия, диприван и т.п.). Добавление к раствору тетрациклина лидокаина (100-200 мг) также может уменьшить боль.
Баротравма. Причины, симптомы и лечение
1. Общие сведения
Баротравма в широком смысле – одномоментная деформация и повреждение тканей, расположенных внутри или вокруг воздухоносных полостей организма, если резкое изменение внешнего давления воздуха создает критический перепад с воздушным давлением в этих полостях. Ключевым этиопатогенетическим моментом выступает именно высокая скорость изменения давления: барокомпенсирующие каналы сообщения между внутренними пространствами и внешней средой просто не успевают выровнять давление, что приводит ко множеству губительных эффектов (широко известна, в частности, кессонная болезнь, вызываемая кавитацией, – «вскипанием» крови и аэроэмболией сосудов).
Баротравма уха относится к числу наиболее распространенных повреждений такого рода, наряду с баротравмами легких, глаз, параназальных синусов.
Роль барокомпенсатора в органах слуха выполняет узкая евстахиева (слуховая) труба, соединяющая барабанную полость (среднее ухо) с носоглоткой. Устье евстахиевой трубы может приоткрываться по мере необходимости, – например, при глотательных или сосательных движениях, – что лежит в основе приемов «продувки» (наиболее известным является маневр Вальсальвы). Но при слишком быстром перепаде давлений, а также при блокировании слуховой трубы или ее выходного отверстия, в барабанной полости создается резко избыточное или, наоборот, отрицательное по отношению к внешней среде давление, вследствие чего барабанная мембрана выпячивается кнаружи либо втягивается вовнутрь. При наиболее тяжелых баротравмах барабанная перепонка разрывается, и серьезные повреждения получают хрупкие структуры среднего уха (слуховые косточки, слизистые оболочки), что обусловливает выраженную тугоухость или полную глухоту.
2. Причины
К наиболее частым причинам баротравмы относятся неправильные, неосторожно быстрые погружения под воду или подъемы на поверхность (при занятиях дайвингом, водолазных работах и т.п.), быстрое изменение высоты самолета, въезд поезда в тоннель на большой скорости, а также близкие взрывы, создающие мощную ударную воздушную волну. В отдельных случаях баротравма носит ятрогенный характер, т.е. возникает в ходе медицинских процедур или оказания помощи (искусственная вентиляция легких, гипербарическая оксигенация). Причиной может оказаться и резкий хлопок ладонью по ушной раковине, что встречается при детских шалостях или драках.
3. Симптомы и диагностика
Баротравма сопровождается звуковым ощущением громкого щелчка или удара в ухо, интенсивной болью, тем или иным остаточным «шумом в ушах» и «звоном в голове».
Тяжелая баротравма с разрывом перепонки проявляется кровотечением из наружного слухового прохода; при контузии внутреннего уха может наблюдаться выраженная вестибулярная симптоматика (утрата равновесия и пространственной ориентации, головокружение, тошнота и пр.).
Диагностика включает сбор жалоб и сведений об обстоятельствах травматизации, а также тщательную отоскопию. В наиболее тяжелых случаях (например, если воздушная травма сочетается с травмой механической) назначают рентген или КТ, осуществляют эндоскопическое исследование. Степень сохранности слуховой функции оценивают аудиометрическими и камертональными пробами.
4. Лечение
Первоочередной задачей при баротравме уха является недопущение вторичного инфицирования и развития среднего отита (сальпингоотита). С этой целью наружный слуховой проход закрывают стерильной турундой, в некоторых случаях местно применяют антибиотические препараты. При разрыве барабанной перепонки и повреждении среднего уха, приведших к стойкой травматической тугоухости, проводят консервативное и/или пластико-хирургическое лечение; если все меры оказываются неэффективными, решаются вопросы слухопротезирования и инвалидизации (в зависимости от уровня остаточной функциональной состоятельности органов слуха).
Что такое баротравма легких
При отсутствии знаний о данном патологическом состоянии возможны ошибки в диагнозе. Иногда нарушения, вызванные декомпрессией, упускают из вида при осмотре, принимают их за шок, разрыв аневризмы или укус ядовитым морским животным. Важно напомнить водолазам, что баротравма легких и ее осложнения способны возникнуть после любой экспозиции, при которой по крайней мере сделан один вдох под давлением, превышающим атмосферное более чем на 0,2 кгс/см2.
В отличие от болезни декомпрессии для предупреждения баротравмы легких не требуется учитывать каких-то пределов продолжительности экспозиции на глубине, но, несмотря на это, баротравма может (и появляется) быть получена во время погружений, которые вполне укладываются в режим безопасной «безостановочной» декомпрессии.
При проведении у пострадавшего дифференциальной диагностики между баротравмой и болезнью декомпрессии полезно обратить внимание на следующие моменты. Последствия баротравмы проявляются немедленно или по истечении нескольких минут после выхода на поверхность и обычно при относительна быстром подъеме из глубины.
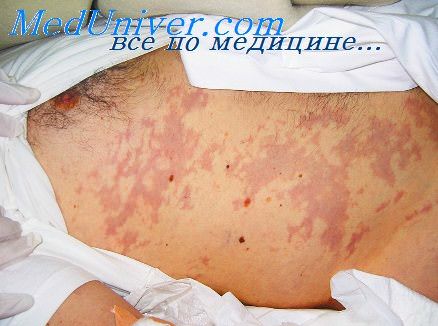
Часто встречающимся признаком является потеря сознания. У пострадавшего также нарушается дыхание, присутствует боль за грудиной и кровотечение изо рта. Наличие пневмоторакса, подкожной эмфиземы шеи, нарушений в средостении или тампонады сердца рассматривают как диагностические критерии. Неврологические проявления при «взорванных легких» обычно имеют церебральное происхождение, а при болезни декомпрессии — преимущественно спинальное.
Повреждения спинного мозга, идентичные таковым при синдроме Броун-Секара, описаны как вторичные эффекты вследствие баротравмы легких.
Лечение декомпрессионных нарушений
За последние 125 лет признано, что основой лечения болезни декомпрессии и газовой эмболии артерий у водолазов является метод компрессии под барометрическим давлением, превышающим атмосферное. В свое время было установлено, что лечение кессонных рабочих, страдающих болезнью декомпрессии, состоит в возвращении их под действие повышенного давления.
Известно, что в свое время при строительстве Бруклинского моста для этих целей был сооружен лечебный отсек.
Рабочих с жалобами на недомогание и объективными признаками заболевания, появившимися после декомпрессии в конце рабочей смены, подвергали компрессии до давления, вызывающего облегчение состояния, а затем медленной декомпрессии. Методы, которых придерживались при лечении, были эмпирическими, а давление, под воздействие которого помещали пострадавших, варьировало от 2/3 величин рабочего до равного рабочему.
В 1924 г. специалисты ВМС США опубликовали в водолазном справочнике самый первый метод стандартного лечения декомпрессионных нарушений. Однако даже при таких методах лечения достигнуть •стойкого облегчения состояния больного удавалось лишь в 50% [Berghage et al., 1978].
В свое время для лечения предложили использовать кислород, но его применению помешало опасение возможного кислородного отравления. В 1937 г. Behnke, Shaw разработали ряд фундаментальных принципов лечения декомпрессионных нарушений: во-первых, всякая процедура рекомпрессии должна уменьшить размер газовых пузырьков до такой степени, чтобы не вызывать жалоб со стороны больного; во-вторых, рекомпрессия должна гарантировать, что эти пузырьки при дальнейшей декомпрессии не начнут вновь вызывать симптомов заболевания; в-третьих, декомпрессию следует проводить таким образом, чтобы предупредить образование новых газовых пузырьков.
Jarbrough, Behnke в 1939 г. сообщили об успешном лечении с помощью рекомпрессии и применения кислорода 49 из 50 водолазов после совершенных ими погружений с применением гелиево-кислородной смеси.
Что такое баротравма легких
В одной серии наблюдений, включающей 88 больных с баротравмой легких, газ поступает в разорванные легочные сосуды, а затем в системную циркуляцию крови, вызывая в 75% случаев объективные и субъективные проявления нарушений ЦНС [Elliott et al., 1978].
Столь высокая частота случаев поступления воздуха в сосуды должна быть связана со способностью сжатого, вдыхаемого на глубине газа образовывать градиент давлений, который благоприятствует поступлению этого газа в разорванные сосуды, после того, как был заключен в виде периваскулярной эмфиземы в результате произошедшего разрыва альвеол. При изучении величины давления, необходимой для образования газовой эмболии у крыс во время вентиляции легких под положительным давлением, обнаружено, что для этого достаточно давления, имеющегося в конце выдоха.
Несмотря на то что высокое инспираторное давление способствовало воздушной эмболии при давлении к концу выдоха, поддерживаемом на уровне 10 см вод. ст., при давлении, равном 5 см вод. ст. и меньше, этого не происходило [Као, Tierney, 1977]. В действительности, случаи поступления газа в разорванные сосуды и возникновения системной артериальной газовой эмболии могут происходить даже чаще, чем это предполагают по данным клинического наблюдения за субъективными и объективными признаками заболевания. Ingvar и сотрудники в 1973 г. показали, что электроэнцефалография, как более чувствительный в некоторых случаях показатель нарушения функции мозга по сравнению с данными анамнеза и физического обследования, способна выявить газовую эмболию церебральных сосудов при отсутствии каких бы то ни было иных клинических проявлений.
Газ, который проникает в разорванные сосуды перегородок альвеол, далее мигрирует через легочные вены в левое предсердие и левый желудочек, а затем изгоняется в систему циркуляции в вид вспененных частиц, которые распределяются по кровеносному руслу в соответствии со степенью их плавучести. В обычном вертикальном положении тела весь объем эмболического газа поступает в мозг, в то время как в обратном положении с поднятыми вверх ступнями эмболизируются преимущественно коронарные сосуды.
Есть некоторые свидетельства, указывающие, что коронарная циркуляция может быть подвергнута определенной степени воздействия даже в ортостатическом положении тела. Это наводит на мысль о существовании дополнительных факторов, таких как локальная турбулентность потока крови и образование завихрений, способных повлиять на распределение эмболических пузырьков.
В противоположность неврологической форме болезни декомпрессии, возникающей при субнасыщенном погружении, основным органом-мишенью при дисбарической артериальной газовой эмболии является головной мозг, признаки его дисфункции доминируют в клинической картине заболевания. Эмболизация газом артерий и артериол вызывает как дистальную ишемию, так и прямое повреждение эндотелия в месте обструкции, которое не опосредованно исключительно гипоксией или ишемией.
O’Brien и сотрудники в 1974 г. показали, что спустя 1—2 мин после воздушной эмболии наблюдается ненормально высокая проницаемость белкового индикатора Evans Blue, в то время как при ишемии мозга, вызванной перевязкой артерии, нарушение гематоэнцефалического барьера в отношении проницаемости белкового индикатора проявляется через 3—4 ч после инсульта. Скоротечное повреждение эндотелия сосуда, вероятно, происходит в результате активности газового пузырька, обусловленной воздействием его поверхности.